Миозит. причины, симптомы и признаки, диагностика и лечение патологии
Содержание:
- Опухоли кожи
- Причины боли в мышцах
- Наши врачи
- Диагностика боли в мышцах
- Лечение боли в мышцах
- ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
- Самопомощь
- Основные методы лечения
- Симптомы и синдромы
- Особенности болезни
- Почему возникает миозит грудных мышц?
- Наши медицинские центры
- Наркотические анальгетики
- Диагностика
- Диагностика миозита
Опухоли кожи
Это довольно разнообразная в морфологическом отношении группа,составляющая значительную часть новообразований у животных, к которой относят опухоли эпителиального происхождения, нейроэктодермального (невусы, меланомы) и мезенхимального происхождения (см. опухоли мягких тканей).
Доброкачественные опухоли кожи
Самыми распространенными доброкачественными опухолями кожи являются:
- папилломы;
- невусы;
- эпидермальные кисты;
- аденомы придатков кожи;
- аденома гепатоидных желез;
- гемангиомы;
- гистиоцитома.
Злокачественные опухоли кожи
- плоскоклеточный рак;
- базалиома;
- рак придатков кожи;
- кератоакантома;
- меланома;
- гепатоидная аденокарцинома.
Выделяют следующие клинические стадии рака кожи (ВОЗ, 1980г.):
- Т-преивазивная карцинома;
- Т-0 первичная опухоль не определяется;
- Т-1 опухоль менее 2 см в максимальном диаметре, поверхностно расположенная, эндофитная или экзофитная;
- Т-2 опухоль от 2 до 5 см в максимальном диаметре или с минимальной инфильтрацией дермы, независимо от размера;
- Т-3 опухоль больше 5 см в максимальном диаметре или с инфильтрацией подкожной клетчатке независимо от размеров;
- Т-4 опухоль, инфильтрирующая в другие структуры (фасции, мышцы, кость или хрящ).
- N-0 лимфатические узлы не пальпируются.
- N-1 подвижные лимфатические узлы на стороне поражения ( 1а — лимфатические узлы не увеличены, 1б — лимфатические узлы увеличены).
- N-2 подвижные лимфатические узлы на противоположной стороне или с двух сторон (2а — лимфатические узлы не увеличены, 2б — лимфатические узлы увеличены).
- N-3 неподвижные лимфатические узлы с любой стороны или с обеих сторон.
- М-0 нет выявленных метастазов.
- М-1 отдаленные метастазы.
Плоскоклеточный рак
По гистологическому строению может быть с ороговением и без ороговения. Ороговевающий рак более дифференцированный. Опухолевый процесс может протекать в виде язвенной или узловатой формы и локализоваться на любом участке тела. К характерным признакам относят образование язвы с приподнятыми валикообразными краями инфильтрата или массивного узла. Более злокачественное течение с тенденцией к прорастанию в подлежащие ткани и метастазированию в региональные лимфатические узлы свойственно раку с локализацией на кожно-слизистых стыках, лапах, предплечье и голени.
Базалиома
Опухоль в основном локализуется на коже головы, шеи, конечностей, реже туловище. Базалиома может быть в виде уплотненной плоской бляшки, бородавчатого разрастания, почти все формы склонны изъязвляться. После радикального удаления склонны рецидивировать. Метастазирует поздно при значительных размерах.
Кератоакантома
Условно-доброкачественная опухоль, обладает местно-деструктивным ростом, может врастать в кость и надкостницу. Не метастазирует.
Меланома
Кожные меланомы встречаются реже, чем меланомы полости рта. В основном они расположены на дистальной части конечности или кожно-слизистых соединениях (губы, веки), где они имеют очень злокачественную природу. Чисто кожные меланомы — условно-доброкачественны. Характерными чертами являются изъязвление и вторичные инфекции. Уже на ранних стадиях наблюдаются региональные и отдаленные метастазы.
Диагноз
Диагностика злокачественных опухолей кожи основана на клинических данных и подтверждается гистологическими и цитологическими исследованиями.
Лечение
Для лечения опухолей кожи необходимо радикальное удаление с захватом не менее 1 см окружающих тканей. При мастоцитомах не менее 3х см. При локализованных процессах возможно применение криодеструкции и цитостатические мази (проспидиновая, колхаминовая и др.). При удалении злокачественных меланом захват здоровых тканей должен быть не менее 3 см от края опухоли. Для лечения местно-распространенных и метастазирующих опухолей возможно применить химиотерапию по схеме:
- Доксорубицин 40 мг на метр квадратный в первый день.
- Цисплатин 40 мг на метр квадратный в первый день
Каждые 3 -4 недели. На курс — 6 циклов.
После удаления злокачественных меланом необходимо применить химиотерапию по схеме:
- Доксорубицин 40 мг на метр квадратный в первый день.
- Дакарбазин 150 мг на метр квадратный с 1-го по 5-й день.
Каждые 3 -4 недели. На курс — 6 циклов
Причины боли в мышцах
Причины боли в мышцах могут быть разными. Ниже представлены наиболее распространённые из них.
Травмы мышц
Травмы мышц, как правило, возникают вследствие физических нагрузок. Они охватывают определённые группы мышц и включают в себя:
- растяжения — возникают из-за резкого сильного мышечного растяжения или сокращения и характеризуются жёсткостью мышц и болью, которые держатся несколько дней;
- перегрузки мышц, или крепатура, возникают при интенсивных тренировках при переходе на новый уровень нагрузок, характеризуются болезненными ощущениями в мышцах, которые возникают по причине их микротравм.
Мышечно-тонический синдром
Мышечно-тонический синдром — это длительное стойкое напряжение мышцы, сопровождающееся формированием в ней болезненных уплотнений. Для этого состояния характерен мышечный спазм, который появляется рефлекторно, как правило, при патологиях позвоночника вследствие раздражения нервных корешков. Синдром возникает при:
- ;
- интенсивной нагрузке на спину;
- длительных по времени статических нагрузках.
Принято различать два вида синдрома:
- диффузный — вовлечён участок мышцы;
- генерализованный — вовлечены мышцы сгибатели и разгибатели.
Самыми распространёнными видами мышечно-тонического синдрома являются синдромы следующих мышц:
- передней стенки грудины;
- грушевидной;
- малой грудной;
- косой мышцы головы;
- подвздошно-поясничной;
- икроножной;
- спины.
Инфекционные заболевания мышц
Миозиты паразитарной, бактериальной и вирусной природы представляют собой воспаление мышц, возникающих, в том числе и вследствие осложнения других заболеваний. При миозитах могут болеть все мышцы тела: верхних и нижних конечностей и туловища. При движениях боль проявляется ярче, в мышцах можно прощупать плотные узелки.
При гнойном миозите боль усиливается и сопровождается:
- повышением температуры тела;
- напряжением поражённой мышцы;
- отёком больной мышцы и покраснением кожи над ней.
Фибромиалгия
Фибромиалгия — это симметричная боль в мышцах, связках и сухожилиях хронического характера. Она может локализоваться в области:
- затылка;
- грудной клетки;
- шеи;
- нижней части спины;
- бедра возле коленного сустава.
Чаще всего этот болевой синдром встречается у женщин. Помимо симметричной боли во всём теле, присутствуют следующие симптомы:
- нарушения сна;
- утренняя скованность
- синдром хронической усталости;
- апноэ.
Другие причины боли в мышцах
К другим факторам, которые могут спровоцировать боль в мышцах, относят:
- ревматическую болезнь (ревматическая полимиалгия);
- приём лекарственных препаратов для снижения артериального давления и статинов
- системную красную волчанку;
- воспаления мышц аутоиммунной этиологии;
- дефицит кальция и калия в организме.
Наши врачи
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Волошин Алексей Григорьевич
Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 18 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Диагностика боли в мышцах
Перед тем как назначать лечение боли в мышцах, необходимо провести диагностику, которая позволит выявить первопричину их появления. В зависимости от характера боли в Клинике боли ЦЭЛТ вас могут направить к одному из следующих специалистов:
- ;
- ревматолог;
- инфекционист.
Как правило, диагностика основывается на истории заболевания и его клинических проявлениях. Для подтверждения или дифференцирования причины миалгии могут применяться:
- рентгенологические исследования;
- ;
- ;
- ;
- лабораторные методы исследования;
- биопсия мышц.
Лечение боли в мышцах
В Клинике боли ЦЭЛТ применяются современные методики лечения боли в мышцах, которые позволяет эффективно справляться с существующей проблемой. В первую очередь оно направлено на устранение её первоисточника. Системная терапия позволяет свести к минимуму (а то и полностью исключить) болезненные ощущения. Она предусматривает применение обезболивающих средств, нестероидных противовоспалительных препаратов и опиатов. Системная терапия комбинируется с другими методами лечения:
- ЛФК;
- массажем;
- электромиостимуляцией;
- физиологической и мануальной терапией.
- Боль в седалищном нерве
- Боль в кистях
ОБРАЩЕНИЕ ГЛАВНОГО ВРАЧА:
Зачастую при обследовании пациента врачи обращают внимание лишь на кости, связки, суставы. При этом ничего не говорится о мышцах, функция сокращения которых играет немалую роль в жизни человека
Ослабление мышц приводит к истончению, деформации костей.
К сожалению, распространённые способы терапии лишь усугубляют ситуацию, приводя к ещё более сильным болям, мышечной атрофии и ухудшению качества жизни пациентов.
Эффективное лечение невозможно представить без восстановления мышц. Уникальная методика кинезитерапии заключается в лечебном действии, которое подразумевает, в первую очередь, мышечную активность при методичном выполнении комплекса упражнений на специальных тренажёрах.
Все упражнения выполняются пациентами сидя или лёжа, поэтому излишней нагрузки на суставы и кровеносную систему нет, а наши инструкторы-методисты корректируют технику движений и наблюдают за правильностью выполнения действий.
Помните о том, что заболевания позвоночника и суставов — это ещё не приговор, при желании пациента и верном подходе к лечению всё можно исправить!
Самопомощь
Лечение миозита спины в домашних условиях не потребует супер-усилий.
Стандартная «тройчатка», спасающая от поясничного «офисного» миозита
Вот инструкция по оказанию самопомощи в ситуации, когда нет возможности посетить врача:
- В первые 3 дня соблюдайте полупостельный режим.
- Снимайте боль и воспаление в мышечных пучках мазью, а лучше гелем, с нестероидным противовоспалительным компонентом — диклофенаком или кетопрофеном. Делать это лучше после утреннего теплого душа, после обеда, а также после вечернего гигиенического душа. Усилят обезболивающий эффект + спасут от головной боли «банальные» таблетированные анальгетики.
- Если боль и напряжение в мышце сопровождается повышением температуры тела, то принимайте дополнительно парацетамол или воспользуйтесь уже готовыми его комбинациями с нестероидными противовоспалительными веществами. Например, таблетки Паноксен, содержащие диклофенак.
- Для избавления воспаленной мышцы от «каменного» состояния показаны легкие поглаживающие движения, сверху-вниз, с втиранием Апизартрона или Випросала. Делать это лучше всего 2 раза в день — около 12-00 и непосредственно перед ночным сном. Из таблеток можно 3–5 дней попить Мидокалм (препарат, относящийся к миорелаксантам центрального действия).
И естественно, что перед тем как намазать тупо ноющую мышцу на спине или шее мазью, гелем или принять таблетки, следует внимательно прочесть инструкцию в пунктах «Противопоказания», «Взаимодействие с другими лекарственными препаратами», «Режим дозирования».
Также отдельно надо обратить внимание на список побочных эффектов лекарств и наружных средств, применяемых для лечения миозитов, и в случае их возникновения не паниковать, а искать аналоги препарата, который такими отрицательными эффектами не обладает. При возникновении этой патологии в пояснице поможет также ношение корсета (полужесткого, утягивающего или с согревающим эффектом), который также предохранит спину от сквозняков
Работа или развлечение за компьютером должны быть разбавлены каждый час физкультурными пятиминутками или работой по дому
При возникновении этой патологии в пояснице поможет также ношение корсета (полужесткого, утягивающего или с согревающим эффектом), который также предохранит спину от сквозняков. Работа или развлечение за компьютером должны быть разбавлены каждый час физкультурными пятиминутками или работой по дому.
В заключительном видео в этой статье показан комплекс скручивающих упражнений ЛФК, который показан к выполнению во время лечения воспалительных процессов в мышцах спины, как только боль пойдет на убыль и позволит двигаться без значимых ограничений. Эти движения помогают убрать боль и воспаление, улучшают самочувствие и психоэмоциональное состояние.
Основные методы лечения
Поскольку достоверных данных о причинах, вызывающих синдром фибромиалгии нет, то врачи в ходе лечения все свои усилия направляют на купирование симптомов и устранение последствий заболевания. Строится терапия по индивидуальному принципу. Прежде всего, учитывается степень выраженности болевых ощущений и состояния триггерных точек на теле пациента.
Лечение включает в себя несколько терапевтических направлений:
Прием медикаментов позволяет устранить болевые ощущения и скованность мышц, уменьшить раздражительность, нормализовать сон и избавиться от проявлений депрессии, если она присутствует
К выбору лекарственных средств необходимо подходить крайне осторожно, поскольку успех лечения во многом зависит от того, насколько удастся устранить расстройства сна. А многие из препаратов способны вызывать бессонницу.
Среди немедикаментозных методов лечения синдрома наиболее действенными является когнитивно-поведенческая психотерапия и лечебная физкультура
Сочетание только этих двух методов позволяет добиться устойчивого результата. Полезными при фибромиалгии будут массаж, кислородная терапия, гипноз и аутогенные тренировки, йога, медитации и т.д. Соблюдение режима сна и отдыха также является необходимым условием для выздоровления.
При фибромиалгии можно использовать и нетрадиционные методы лечения. Некоторые специалисты утверждают, что уменьшить болевые ощущения можно при помощи иглоукалывания. Аналогичных результатов поможет достичь криотерапия и сырая вегетарианская диета. Существует также метод лечения синдрома популярными таблетками от кашля – гвайфенезином. Но в этом случае пациент должен полностью исключить употребление чая, продуктов, содержащих масла растительного происхождения и экстракты, ментол, биофлавоноиды. Нельзя пользоваться косметическими средствами, в состав которых включены салицилаты, салициловая кислота, дисальцид и камфора. Список запрещенных к применению и использованию веществ достаточно обширен, но многие исследователи скептически относятся к данному методу.
Полностью избавиться от проявлений синдрома фибромиалгии не получится. При регулярном поддерживающем лечении удается добиться положительных результатов, но они не удерживаются более одного года.
В ходе работы с пациентом врач поддерживает в нем желание активно сопротивляться симптомам болезни, развивает позитивное мышление. Больному будет рекомендовано проживание в сухом теплом климате и полное отсутствие стрессовых ситуаций.
Симптомы и синдромы
Симптомы шейного остеохондроза появляются далеко не сразу и, зачастую, маскируются под другие заболевания.
К наиболее частым признакам относятся:
- головокружение: как правило, при остеохондрозе оно является системным, т.е. человеку кажется, что окружающие предметы вращаются перед его глазами;
- боль в области затылка, шеи, воротниковой зоне: ее интенсивность зависит от степени развития заболевания; легкая и эпизодическая на ранней стадии, она распространяется на всю голову и приобретает постоянный характер; периодически приступы становятся невыносимыми, в результате чего человек не может даже пошевелить головой;
- шум или звон в ушах: возникают при смене положения после длительного периода неподвижности, часто сопровождаются головокружением;
- ощущение нехватки воздуха, невозможности сделать глубокий вдох; в тяжелых случаях развивается сильная одышка;
- тошнота и рвота: связаны с нарушением кровообращения в определенных зонах головного мозга, усиливаются при попытках повернуть голову;
- снижение остроты зрение, мелькание мушек или туман перед глазами: свидетельствуют о недостаточном снабжении кровью головного мозга; возникают при запущенных стадиях заболевания;
- колебания артериального давления, плохо поддающиеся коррекции препаратами;
- внезапные обмороки, обусловленные спазмом сосудов;
- ощущение комка в горле, першение, сухость, проблемы с глотанием: нередко являются одним из первых признаков патологии.
- боль в плечевом суставе
- онемение пальцев рук
Помимо общих признаков шейного остеохондроза, различают несколько синдромов, характерных для этого заболевания.
Вертебральный синдром
Комплекс симптомов связан с поражением костей и хрящей позвоночного столба. Он включает в себя:
- нарушение подвижности в шейном отделе;
- боли при поворотах головы;
- рентгенологические признаки поражения самих позвонков и пространства между ними.
Синдром позвоночной артерии
Симптоматика обусловлена сужением или спазмом позвоночных артерий, частично отвечающих за кровоснабжение головного мозга. Проявляется следующими признаками:
- шум в ушах;
- головокружение;
- скачки артериального давления;
- тошнота и рвота;
- головные боли;
- нарушения зрения;
- снижение работоспособности;
- сонливость;
- обмороки.
Кардиальный синдром
Напоминает состояние при поражении сердечной мышцы и включает в себя:
- боль или ощущение жжения за грудиной;
- слабость и утомляемость;
- учащенный пульс.
Корешковый синдром
Состояние связано с поражением (сдавлением или защемлением) нервных корешков, выходящих из позвоночного столба в шейном отделе. В зависимости от уровня поражения человек может ощущать:
- онемение или боль в области затылка;
- онемение языка;
- боль в ключицах, затруднения глотания, икота;
- дискомфорт в области плеч, усиливающийся при движениях рук;
- болезненность в области лопаток и предплечий;
- онемение указательного и среднего пальцев;
- онемение безымянного пальца и мизинца.
Чаще всего в патологический процесс вовлекается сразу несколько нервных корешков, в результате чего наблюдается сразу несколько характерных симптомов.
Особенности болезни
Воспалительный процесс, развивающийся в мышцах спины, который провоцирует нарушение их работы, сократительной способности, питания и кровотока – это миозит. Болезнь провоцирует множество факторов. Она может протекать среднетяжело и тяжело, иметь острую или хроническую форму.
Воспалиться могут такие мышцы:
- трапециевидные;
- задние зубчатые мышцы;
- мышца, которая отвечает за выпрямление позвоночника;
- ромбовидная;
- широчайшая.
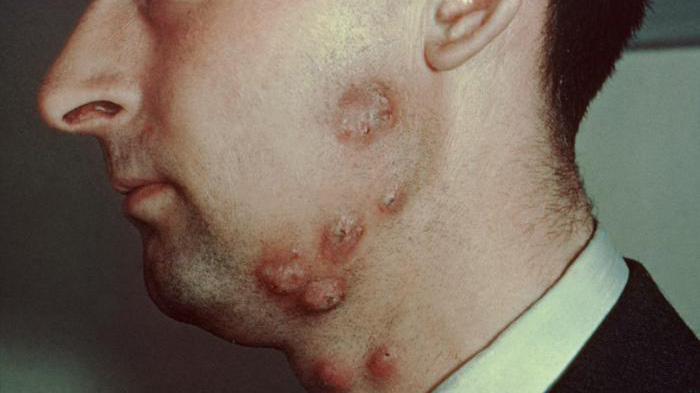
Миозит может появиться самостоятельно, а может быть спровоцирован различными болезнями. Таким провокатором есть туберкулёз. Довольно часто миозит сопутствует системной красной волчанке и ревматоидному артриту. Самой тяжёлой формой миозита есть дерматомиозит, который также называется недугом Вагнера. При этой форме вместе с мышцами поражается кожный эпителий.
Наиболее распространён шейный миозит. К нему причисляют половину всех случаев миозита. Вторым по распространённости есть поражение поясницы
Важно, что заболевание никак не зависит от возраста. Оно может возникнуть практически у любого человека, но есть представители, которые входят в группу риска, о них будет сказано ниже
Причины возникновения
Причин, которые способны спровоцировать миозит, немало. Таковой может стать переохлаждение мышц. Специалисты считают, что главной причиной есть перенапряжение мышечного скелета. Его могут вызвать движения, повторяющиеся множество раз.
Часто данный недуг поражает людей определённой спецификации. К ним относятся водители, работники конвейерных предприятий, швеи и операторы пультового управления. В основе этиологии миозита, возникшего у этих людей, лежит не воспаление, а нарушение процесса микроциркуляции в мышцах. Сначала может появиться ощущение тяжести. Затем боли, а если не начать вовремя лечение, то мышцы вовсе атрофируются, и те, что на поверхности и те, что в глубине спины.
Также причинами считаются:
- Инфекционные болезни, паразитарные инфекции, влияние различных токсинов и всевозможные изменения обмена веществ. Например, миозит спины, а именно поясничного отдела позвоночника, может возникнуть из-за хронического бруцеллеза (зонная инфекция, передающаяся человеку от заражённых животных).
- Ещё постоянные стрессы могут сыграть определённую роль в развитии миозита. Если они ещё сопровождаются частыми мышечными судорогами и метеоусловия неблагоприятны в данный период жизни, то велика вероятность появления недуга.
- Считают, что воспаление может быть спровоцировано аутоиммунными реакциями нашего организма или аутоиммунными процессами в скелетной мускулатуре.
- Предпосылкой может стать травма или длительное пребывание в неудобном положении.
Симптомы
Важными симптомами, благодаря которым можно сориентироваться и распознать миозит мышц спины, есть такие:
- боль ноющего характера в спине (часто она локализуется в области поясничных мышц);
- усиление болезненности во время движения и пальпации мышц;
- болевые ощущения беспокоят постоянно, даже когда человек отдыхает;
- ограниченная подвижность;
- мышечное напряжение;
- болезненные узлы и уплотнение в мышечной толще (если произошло диффузное поражение мышечных тканей).
Могут также наблюдать значительную припухлость, гиперемию кожи, рост температуры. Эта симптоматика часто проявляется при гнойной форме миозита. Ещё больные жалуются на ухудшение общего состояния и повышенную усталость. Возникает она по утрам из-за рефлекторного сокращения воспалённой мышцы и её напряжения. Учёные объясняют такие проявления отёками мышечных тканей в ночное время, из-за чего ухудшается кровоток, и возникают спазмы.
Диагностика
Подтверждать прогрессирующий миозит не так легко, как поначалу кажется. Признаки могут долго не проявляться, а также они становятся явными только в моменты приступов. Обычно болезненность в спине воспринимается, как перенапряжение мышц. Это и есть главной ошибкой, потому что синдром бывает, вызван воспалением диска меж позвонков. Помимо этого, боли и судороги могут быть связаны с другими заболеваниями органов и двигательного аппарата.
Именно поэтому диагностируют миозит не только согласно внешней симптоматике, но и при помощи таких обследований, как:
- общий биохимический анализ;
- анализ крови на антитела, ферменты;
- МРТ (позволяет определить локализацию поражённых мышц);
- электромиография (позволяет измерить мышечный биоэлектрический потенциал);
- биопсия тканей мышц (самый точный метод диагностирования, благодаря которому можно выяснить, насколько повреждены мышечные волокна).
Почему возникает миозит грудных мышц?
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Наркотические анальгетики
Использование препаратов этой группы ограничено набором пациентов с противопоказаниями к приёму НПВС, парацетамола и миорелаксантов центрального действия. Целесообразно назначение наркотических анальгетиков на ночь для нормализации ночного сна. Необходимо обеспечить контроль над приёмом препаратов. В отечественной практике практике назначение наркотических анальгетиков пациентам с вертеброгенными болями крайне затруднительно.
Другие препараты
С учётом данных рандомизированных клинических исследований, использование глюкокортикоидов при острой боли в спине не рекомендуется ввиду отсутствия указаний на эффективность и повышение риска развития осложнений: бессонницы, колебаний настроения и декомпенсации углеводного обмена.
К настоящему времени не накоплено достаточного количества данных в пользу назначения антидепрессантов (амитриптилина) и антиконвульсантов (габапентина) у пациентов с острой болью в спине. Однако, при хронической боли в спине рекомендуется назначение амитриптилина, вне зависимости от наличия депрессии у пациентов, если нет противопоказаний к приёму препарата. Приём амитриптилина сравнительно часто сопровождается нежелательными явлениями: сухостью во рту, сонливостью и общей слабостью, тахикардией, ортостатической гипотензией и тремором. Они исчезают вскоре после прекращения приёма препарата.
В проведённых исследованиях не удалось доказать пользы антидепрессантов — селективных ингибиторов обратного захвата серотонина (СИОЗС), тразодона, дулоксетина.
Данные в пользу назначения антиконвульсантов при хронической боли в спине получены в небольших исследованиях. Изучались прегабалин и топирамат. Указывается, что незначительное положительное действие препаратов может нивелироваться развитием нежелательных явлений, связанных с их приёмом (заторможенность, головокружение).
В небольших исследованиях показано обезболивающее и миорелаксирующее действие флупиртина (Катадолон, Катадолон-Форте) — анальгетика центрального действия, антагониста NMDA-рецепторов/селективного активатора нейрональных калиевых каналов.
В двойном-слепом многоцентровом исследовании была показана эффективность и безопасность препарата у пациентов с хронической болью в спине при приёме в течение 4-х недель. Препарат флупиртина с замедленным высвобождением (в нашей стране — Катадолон-Форте, таблетки 400мг) по обезболивающему действию и безопасности превосходил пролонгированную форму трамадола (таблетки 200мг). Частота развития нежелательных эффектов была сопоставима с плацебо.
Сходные результаты были получены и при использовании препарата для лечения подострых болей в спине*.
Препарат метаболизируется в печени, обладает существенным гепатотоксическим действием, противопоказан пациентам с печёночной недостаточностью.
Диагностика
В поисках причин болей или головокружения пациент может обращаться к врачам различных специальностей: терапевт, кардиолог, гастроэнтеролог, невролог. Для диагностики остеохондроза требуется комплексное обследование, в которое входят:
- рентгенография и компьютерная томография: эффективны лишь на поздних стадиях развития заболевания, когда изменения становятся хорошо заметными;
- магнитно-резонансная томография: благодаря высокой степени визуализации, позволяет видеть даже начальные изменения; в настоящее время является основным методом диагностики;
- дуплексное сканирование артерий головы и шеи: позволяет оценить качество кровотока, выявить сужение сосудов; используется для определения причин головных болей и головокружения.
В обязательном порядке проводится опрос и осмотр пациента, определение зон болезненности и степени подвижности позвоночного столба, оценивается качество рефлексов. Для дифференциальной диагностики с другими заболеваниями со сходной симптоматикой, может назначаться:
- ЭКГ, УЗИ сердца;
- суточное мониторирование ЭКГ и артериального давления;
- рентгенография органов грудной клетки;
- консультации узких специалистов: кардиолога, ЛОРа.
Диагностика миозита
Диагностика миозита включает:
- опрос;
- осмотр;
- лабораторные исследования (ревмопробы);
- инструментальные исследования;
- биопсию.
Опрос
Врач может задать следующие вопросы:
- «Что беспокоит на данный момент?»
- «Что было первым симптомом?»
- «Имела ли место температура?»
- «Предшествовало ли болезни переохлаждение, травмы?»
- «Какими заболеваниями еще страдает пациент?»
- «Чем болел пациент месяц или пару месяцев назад?»
- «Чем болел в детстве?» (например, болел ли в детстве ревматической лихорадкой?)
- «Есть ли какие-то наследственные патологии в семье?»
Ревмопробы
Такими заболеваниями могут быть:
- ревматоидный артрит;
- системная красная волчанка;
- полимиозит;
- полифибромиозит;
- миозит с включениями и другие.
В диагностике миозита ревмопробы включают определение следующих показателей:
- С-реактивного белка;
- антистрептолизина-О;
- ревмофактора;
- антинуклеарных антител (АНА);
- миозит-специфических аутоантител.
С-реактивный белокАнтистрептолизин-Обелокстрептококкаотсюда и названиеревматизмеРевмофакториммуноглобулинамАнтинуклеарные антителаМиозит-специфические аутоантителаМиозит-специфические аутоантитела (MSA) являются маркерами таких идиопатических миозитов, как:
- дерматомиозит;
- полимиозит;
- миозит с включениями.
Самые распространенные антитела — это:
- Анти Jo-1 – выявляется у 90 процентов людей, страдающих миозитом;
- Анти-Mi-2 – наблюдается у 95 процентов людей с дерматомиозитом;
- Анти-SRP – выявляется у 4 процентов людей с миозитом.
Биопсия и морфологическое исследование мышечной ткани
биоптатаПоказаниями к биопсии являются:
- инфекционные миозиты;
- полимиозиты (и как их разновидность дерматомиозиты);
- полифибромиозиты.
дерматомиозит, полимиозит с васкулитом