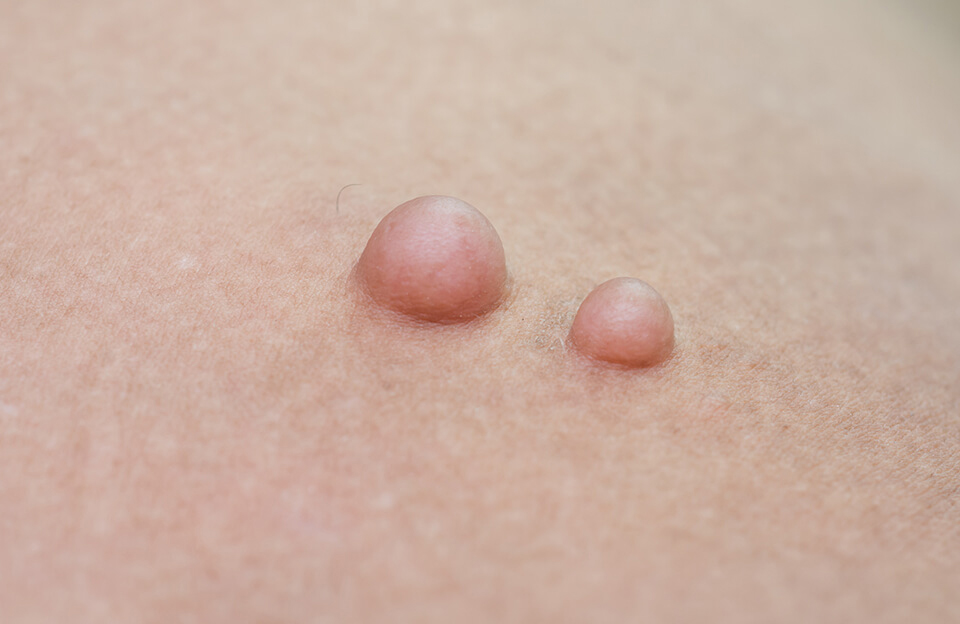
Удаление пигментного невуса
Содержание:
- Виды невусов
- Диагностика гигантского пигментного невуса
- Диагностика невусов
- Способы лечения невусов
- Диагностика невуса
- Лечение сложного пигментного невуса
- Тактика лечения, показания к хирургическому удалению невусов.
- Разновидности невусов
- Профилактика малигнизации невусов
- Опасное солнце.
- Показания для посещения дерматолога
- Лейкоциты (белые клетки крови)
- Удаление
- 1.1.4 Симптомы малигнизации пигментных невусов кожи
- Диагностика
- Нет такого человека, который не знал бы по своему опыту, что такое родинка и не имел хотя бы одной на своем теле
- Лечение выпуклых родинок
- Опасные невусы
Виды невусов
С точки зрения механизма появления невусов их обычно разделяют на две большие группы:
- Врожденные родинки. Врожденные родинки меньше подвержены риску перерождения в меланому, но все равно относятся специалистами к предраковым состояниям. При остановке роста организма обычно останавливается и рост образования. К врожденным невусам принято относить и те родинки, которые были впервые замечены родителями или врачом в возрасте до 3 лет включительно. Считается, что до этого момента образования были настолько малы, что их попросту не обнаружили при рождении.
- Приобретенные родинки. Приобретенные родинки появляются на протяжении жизни человека под воздействием факторов, о которых говорилось выше. По статистике они больше подвержены риску малигнизации (злокачественного перерождения), нежели врожденные образования. Объяснить это можно тем, что само появление невусов является следствием воздействия внешних или внутренних факторов. Дальнейшее их влияние может поспособствовать и трансформации новообразования в рак.
Существуют следующие виды меланомонеопасных невусов:
- внутридермальный пигментный невус;
- папилломатозный невус;
- галоневус;
- монгольское пятно;
- фиброэпителиальный невус.
Внутридермальный пигментный невус
отсюда и название типа, «дерма» по-гречески – кожакак это происходит с некоторыми другими типамизлокачественное перерождение Внутридермальные невусы локализуются преимущественно в следующих частях тела:
- кожа шеи и горла;
- кожные складки у основания конечностей (в паховой или подмышечной области);
- под грудью (у женщин);
- кожа туловища или конечностей (крайне редко).
Фиброэпителиальный невус
Существуют следующие виды меланомоопасных невусов:
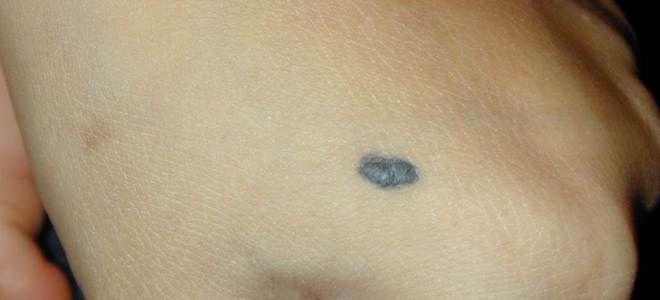
- голубой невус;
- пограничный пигментный невус;
- гигантский пигментный невус;
- невус Ота;
- диспластический невус.
Диспластический невус
врожденный диспластический синдромНа теле данный вид родинок располагается в следующих местах:
- верхняя часть спины;
- нижние конечности;
- задняя поверхность бедер (до копчика);
- паховые складки и кожа вокруг наружных половых органов;
- другие локализации (наблюдаются заметно реже).
встречаются даже рыжеватые и розовые образованияособенно при приобретенном варианте
Диагностика гигантского пигментного невуса
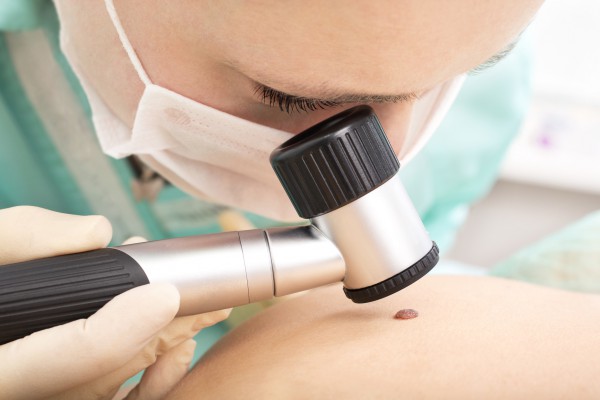
Именно внешний вид невуса упрощает его диагностику. Врач может определить гигантский пигментный невус практически сразу же после рождения ребенка. Однако в обязанности специалиста-дерматолога входит выявление возможного преобразования пятна в меланому. Для этого используются такие кожные исследования, как сиаскопия и дерматоскопия. Суть их заключается в исследовании кожи на поврежденном участке под сильным увеличением. Таким образом, врач может обследовать невус детально и понять, в каком состоянии находится его кромка и структура. Если врач пришел к выводу, что лечение невозможно без проведения операции, требуется точно понять, где именно проходят границы образования.
Диагностика невусов
в первую очередь, с меланомойВ диагностике невусов могут быть применены следующие виды обследования:
- сбор анамнеза (опрос пациента);
- визуальные данные;
- дерматоскопия;
- индикация изотопом фосфора;
- эхография;
- рентгенография;
- термометрия;
- биопсия.
Визуальные данные
Обнаруженные новообразования врач оценивает по следующим критериям:
- количество родинок;
- размер;
- локализация;
- цвет;
- консистенция;
- время появления;
- изменения со времени последнего осмотра.
На основании данных объективного осмотра доброкачественные и злокачественные образования можно различить следующим образом:
- образования более 1 см в диаметре чаще склоны к малигнизации;
- заострение краев родинки, потеря правильной формы и ее разрастание в стороны указывает на постепенное злокачественное перерождение;
- появление болевых ощущений или зуда в области невуса, который до этого не причинял неудобств;
- появление мелких узелков (чаще всего черных и плотных) на поверхности родинки;
- быстрое уплотнение, или, наоборот, размягчение невуса (не на фоне терапии);
- точечные кровотечения на поверхности родимого пятна или родинки (в том числе выделение сукровицы с образованием корочки);
- высыхание и шелушение поверхности невуса;
- выпадение волос из волосяных фолликулов (если таковые были на поверхности родинки);
- постепенная смена цвета (особенно, если в итоге окраска стала неравномерной);
- покраснение кожи и признаки воспаления вокруг родинки;
- появление мелких точечных образований вокруг невуса.
Биопсия
Существует два основных вида биопсии:
- Пункционная биопсия. Данная процедура подразумевает взятие фрагмента ткани с помощью специальной иглы. Клетки берутся точечно и в ограниченном количестве, поэтому информативность метода ограничена. Тем не менее, в большинстве случаев этого хватает, чтобы верно поставить диагноз и дать пациенту правильный прогноз относительно развития болезни. Процедура делается обычно под местной анестезией (обезболиванием).
- Тотальная эксцизионная биопсия. Данный метод можно отнести как к диагностическим, так и к лечебным мероприятиям. Дело в том, что при нем удаляется новообразование для последующего гистологического исследования. Точность данного метода наиболее высока, потому что врач имеет в распоряжении достаточно материала. Данный метод диагностики применим только по отношению к поверхностным невусам размером до 0,5 – 1 см. Удаление обычно производится под общим наркозом. Цель исследования родинки после ее удаления в том, чтобы обнаружить признаки перерождения в меланому. Если их находят, пациенту назначают курс химиотерапии, так как опухоль может появиться вновь.
масштабное иссечение тканей, ампутацииобщий анализ кровибиохимический анализ кровианализ мочи
Способы лечения невусов
Лечение допускается только у пациентов в возрасте старше 2 лет. Терапия имеет 4 основных направления:
- хирургическое удаление;
- лазерное иссечение;
- криодеструкция;
- электрокоагуляция.
Хирургически удаляют, как правило, невусы, глубоко проросшие в ткани. Гигантские новообразования удаляют в несколько приёмов, но недостатком этого способа является формирование рубцов на месте невусов.
Лазерная коагуляция используется для удаления дисплатических пигментных невусов и пятен другого клинического типа. Метод позволяет провести удаление образования без боли,без последующего рубца.
Криодеструкция предполагает воздействие на пораженный участок кожи очень низкими температурами. В результате измененные клетки отмирают и замещаются здоровыми. После криодеструкции появляется небольшая корочка, которая быстро сходит.
Электрокоагуляция воздействует на невус высокими температурами. Обычно этот метод применяется для удаления мелких и средних по размеру пятен.
Диагностика невуса
Перед врачом, который осуществляет диагностику невуса, стоит ряд важных задач:
- установить разновидность невуса и определить возможности его лечения;
- вовремя распознать начало процесса озлокачествления пигментного пятна;
- определить показания к проведению дополнительных методов диагностики.
Во время расспроса врач должен установить важные подробности:
когда появился неводермальный невус: особенно важно, имеется ли он с рождения, или возник с возрастом;
как образование вело себя в течение последнего времени: увеличивалось ли в размерах, изменяло ли цвет, контуры, общий внешний вид;
проводилась ли ранее диагностика и лечение, каков был результат: для этого врачу необходимо предоставить соответствующие выписки и справки.
метод люминесцентной микроскопии
компьютерная диагностикаЛабораторная диагностикаонкомаркеры
Лечение сложного пигментного невуса
Это заболевание требует обязательного наблюдения у врача дерматолога. Лечение пигментного невуса — это строго индивидуальная процедура. Метод лечения подбирается доктором для каждого конкретного случая. До консультации с врачом запрещается использовать мази. Затягивать с лечением и походом к доктору не стоит, так как есть большая вероятность того, что с каждым годом пятно будет увеличиваться в размерах. Показанием к его удалению является постоянное травмирование или появление характерных признаков злокачественности. Удаление также может проводиться из косметических соображений. Есть несколько способов удаления невуса:
- с помощью лазера;
- радиоволновой метод;
- хирургическое иссечение;
- электрокоагуляция;
- криодеструкция.
Криодеструкция и электрокоегуляция применяются очень редко из-за того, что в процессе удаления невус может быть ликвидирован не полностью, а также из-за опасности его травматизации, что в дальнейшем может перерасти его в злокачественный рост.
Удаление невуса лазером не дает возможности после ликвидации изучить невус в гистологическом исследовании. Наиболее целесообразно применять для удаления радиоволновой метод или же хирургическое иссечение, так как они гарантируют полное удаление невусных клеток, что имеет огромное значение для предупреждения развития меланомы.
Хирургический метод самый подходящий в том случае, когда невус находится глубоко в коже. Недостатком этого способа ликвидации является послеоперационный шрам, так как невус удаляют с прилегающей кожей. По онкологическим требованиям, диаметр удаляемой поверхности должен быть 3-5 см.
При обнаружении невуса, следует сразу же обратиться к врачу за консультацией. Ни в коем случае нельзя самостоятельно иссекать невус, поскольку его травмирование приводит к развитию злокачественной опухоли. Согласно статистике, у мужчин меланома чаще развивается на спине, а у женщин на нижних конечностях. Чтобы предупредить появление меланомы, нужно как можно меньше находиться под солнцем, отказаться от солярия, а также внимательно наблюдать за уже существующими родинками. При первом изменении их формы или размера следует немедленно обращаться к доктору. Известно множество случаев, которые закончились летальным исходом из-за самолечения и нежелания пациентов обращаться своевременно за медицинской помощью.
Тактика лечения, показания к хирургическому удалению невусов.
В большинстве случаев приобретённые невусы не требуют какого-либо лечения, однако имеются показания к их хирургическому удалению:
1. Косметические показания (по пожеланию пациента удалить обезображивающий невус). 2. Расположение обычного невуса в трудных для самоконтроля местах (например, на волосистой части головы, промежности). 3. Выявление у невуса таких признаков атипии, как неравномерное распределение меланина, зазубренность его границ, их нечеткость, относительно большой диаметр (более 5мм). 4. Нетипичное развитие невуса, в том числе внезапное изменение формы и размера.5. Невусы с наличием высокого риска озлокачествления (например, гигантский врождённый невус; диспластичесие невусы). Все мелкие врождённые невусы, имеющие необычный вид (неравномерная окраска, неправильные очертания и т.д.), должны быть хирургически удалены до достижения пациентом возраста 12 лет. Операцию по удалению гигантского врождённого невуса проводят как можно раньше.6. С профилактической целью в некоторых случаях целесообразно удаление невусов при их значительном количестве, так как это предотвращает возможность возникновения меланомы. 7. Интенсивно окрашенные невусы периферического расположения в области конечностей, на слизистой оболочке, в подногтевой области и конъюнктиве: их следует удалять, так как возможность диспластичесих невусов такой локализации вызывает настороженность в отношении их перерождения в меланому.8. Частое повторное раздражение и травма невуса, например, расположенного под ремнём, бюстгальтером или воротником.
Чётко определены и показания к немедленному иссечению невуса. Ими являются признаки его внезапного изменения в течение последнего месяца или нескольких:
1. Увеличение площади и высоты невуса. 2. Нарастание интенсивности пигментации, особенно в тех случаях, когда она неравномерная. 3. Возникновение венчика из пигмента вокруг невуса, появление элементов-спутников.4. Воспалительный процесс в невусе. 5. Появление зуда. 6. Образование эрозий и появление кровоточивости.
Разновидности невусов
Пятна имеют чёткие границы и цвет от бледно-коричневого до чёрного.
Маленькие и средние образования из-за своего светлого тона могут быть практически неразличимы в первые 2-3 месяца после рождения ребёнка. Однако по мере роста темнеют и пропорционально растут в размерах. Невусы бывают в том числе беспигментными, тогда определить их можно наощупь по отличающейся структуре кожи.
Пятна делятся по размеру на:
- мелкие — до 1,6 мм;
- средние — от 1,6 до 10 мм;
- крупные — от 10 до 20 см;
- гигантские — от 20 см.
Ещё один критерий для классификации — клинический тип. По нему невусы бывают:
- Аденоматозные. Располагаются на лице и голове, имеют выпуклую форму, четкие границы, цвет варьируется от желтоватого до темно-коричневого.
- Бородавчатые. Располагаются на торсе или конечностях. Для них характерны неровные очертания и поверхность, тёмный цвет.
- Гигантские пигментные. Зачастую развиваются ещё внутриутробно, могут располагаться с одной или с двух сторон тела. Поверхность покрыта волосками, нередко вокруг их сопровождает россыпь мелких новообразований.
- Голубые. Располагаются в верхней части тела, на лице и руках. Цвет голубоватый или серо-голубой, поверхность плотная и глянцевая. Невус чуть выступает над поверхностью кожи и не превышает в диаметре 2 см.
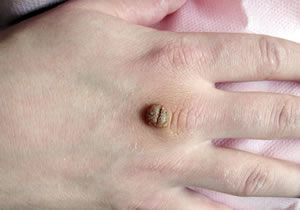
- Папилломатозные. Располагаются на голове, не имеют четких границ и очертаний. Поверхность неоднородная, цвет – от светлого до почти чёрного. При травмировании воспаляется.
- Эпидермальные. Располагаются на конечностях обычно по одному. Имеют неровную поверхность и цвет от светлого до тёмного.
Характерный признак незлокачественного новообразования — наличие волосков на поверхности.
Профилактика малигнизации невусов
Меланома
Опасность меланомы заключается в том, что опухоль даже при небольших размерах склонна давать метастазы – в печень, головной мозг и другие органы. Смертность при этой опухоли составляет 45-50%, поэтому лучше постараться не допустить ее возникновения. Полностью предупредить появление меланомы невозможно, но, придерживаясь нехитрых рекомендаций, можно значительно уменьшить риск перерождения невусного новообразования в меланому. Итак, рекомендации по профилактики меланомы:
- Уменьшить время воздействия на кожу солнечного света. Исключить нахождение на солнце в период его максимальной активности – с 11 часов утра до 5 часов вечера.
- Постараться исключить полностью попадание ультрафиолета на потенциально опасные невусы, в том числе – и во время посещения солярия.
- Избегать травмирования родинок.
- При появлении хотя бы одного упомянутого выше признака трансформации нужно сразу обратиться к дерматоонкологу.
Следует знать, что солнцезащитные средства не уменьшают степень облучения невуса ультрафиолетом! На ранних стадиях меланома полностью излечима. Роман Гудков, врач-реаниматолог
43,949 просмотров всего, 6 просмотров сегодня
Опасное солнце.
Показания для посещения дерматолога
Среднее количество пигментных невусов различное. Если их количество увеличивается более 20 штук, то это является поводом для пристального наблюдения за ними. Существует несколько характерных признаков того, что родинки на теле становятся опасными и есть определенная вероятность их перерождения с образованием злокачественного новообразования (меланома):
- Значительное изменение окрашивание – обычно при этом цвет становится сине-черным (цвет «вороньего крыла»).
- Красные родинки на теле – такие образования имеют более высокую тенденцию к злокачественному перерождению, при этом вначале их цвет становится более насыщенным и темным.
- Начало стремительного роста – размер более 7 мм требует тщательного периодического контроля.
- Выпадение волос из образования.
- Изменение состояния поверхности – появление бугристости, кровоточащих эрозий.
- Развитие ощущений дискомфорта, а именно боли или жжения.
Клиника Центромед в Ростове-на-Дону дает возможность на первичном приеме у врача дерматолога оформить специальный паспорт кожи. В нем обязательно отмечается количество, размер, форма, состояние поверхности пигментных образований, которые вызывают определенные подозрения.
Лейкоциты (белые клетки крови)
Белые кровяные тельца или белые клетки крови, которые также называют ами, составляют вместе с тромбоцитами у здоровых людей лишь 1 % всех клеток крови. Нормальным считается уровень от 5.000 до 8.000 лейкоцитов в микролитре крови.
Лейкоциты отвечают за имунную защиту организма. Они распознают „чужаков“, например, , ы или грибы, и обезвреживают их. Если есть , количество лейкоцитов может сильно вырасти за короткое время. Благодаря этому организм быстро начинает бороться с возбудителями болезни.
Лейкоциты делят на разные группы в зависимости от их внешнего вида, от места, в котором они выросли, и от того, как именно они работают. Самую большую группу (от 60 до 70 %) составляют так называемые ы; от 20 до 30 % — ы и от 2 до 6 % — ы („клетки-пожиратели“).
Эти три вида клеток по-разному борются с возбудителями болезней, одновременно дополняя работу друг друга. Только благодаря тому, что они работают согласованно, организм обеспечивается оптимальной защитой от инфекций. Если количество белых клеток крови снижается, или они не могут работать нормально, например, при лейкозе, то защита организма от „чужаков“ (бактерий, вирусов, грибов) больше не может быть эффективной. Тогда организм начинает подхватывать разные инфекции.
Общее количество лейкоцитов измеряется в анализе крови . Характеристики различных типов белых кровяных клеток и их процентуальное соотношение могут исследоваться в так называемом дифференциальном анализе крови ().
Гранулоциты
Гранулоциты отвечают прежде всего за защиту организма от бактерий . Также они защищают от ов, грибов и паразитов (например, глистов). А называются они так потому, что в их клеточой жидкости есть зёрнышки (гранулы). В том месте, где появляется , они моментально накапливаются в большом количестве и становятся „первым эшелоном“, который отражает атаку возбудителей болезни.
Гранулоциты являются так называемыми фагоцитами. Они захватывают проникшего в организм противника и перевариваюи его (фагоцитоз). Таким же образом они очищают организм от мёртвых клеток. Кроме того, гранулоциты отвечают за работу с аллергическими и воспалительными реакциями, и с образованием гноя.
Уровень гранулоцитов в крови имеет в лечении онкологических болезней очень важное значение. Если во время лечения их количество становится меньше, чем 500 — 1.000 в 1 микролитре крови, то, как правило, очень сильно возрастает опасность инфекционных заражений даже от таких возбудителей, которые обычно вообще не опасны для здорового человека
Лимфоциты
Лимфоциты – это белые клетки крови, 70 % которых находится в тканях лимфатической системы. К таким тканям относятся, например, , селезёнка, глоточные миндалины (гланды) и .
Группы лимфоузлов находятся под челюстями, в подмышечных впадинах, на затылке, в области паха и в нижней части живота. Селезёнка – это орган, который находится слева в верхней части живота под рёбрами; вилочковая железа – небольшой орган за грудиной. Кроме того, лимфоциты находятся в лимфе. Лимфа – это бесцветная водянистая жидкость в лимфатических сосудах. Она, как и кровь, охватывает своей разветвлённой весь организм
Лимфоциты играют главную защитную роль в иммунной системе, так как они способны целенаправленно распознавать и уничтожать возбудителей болезней. Например, они играют важную роль при ной инфекции. Лимфоциты „организовывают“ работу ов, производя в организме так называемые . Атитела – это маленькие белковые молекулы, которые прицепляются к возбудителям болезни и таким образом помечают их как „врагов“ для фагоцитов.
Лимфоциты распознают и уничтожают клетки организма, поражённые вирусом, а также раковые клетки, и запоминают тех возбудителей болезни, с которыми они уже контактировали. Специалисты различают ы и ы, которые отличаются по своим иммунологическим характеристикам, а также выделяют некоторые другие, более редкие подгруппы лимфоцитов.
Моноциты
Моноциты – это клетки крови, которые уходят в ткани и там начинают работать как „крупные фагоциты“ (макрофаги), поглощая возбудителей болезней, инородные тела и умершие клетки, и зачищая от них организм. Кроме того часть поглощённых и переваренных организмов они презентируют на своей поверхности и таким образом активируют лимфоциты на иммунную защиту.
Удаление
Не следует забывать, что глаз – особенно хрупкий и требующий бережного отношения орган. Именно поэтому врачи не рекомендуют удалять родинку в глазу, если она вас не беспокоит, а на операцию вас побуждают лишь эстетические цели.
Лечение и удаление невуса в глазу – процедура строго индивидуальная. Она зависит от возраста пациента, стадии и скорости изменения новообразования. Врачи выделяют такие наиболее распространенные методы удаления невуса:
- Микрохирургическое удаление;
- Лазерная коагуляция.
Каждый из этих методов обладает как достоинствами, так и недостатками. Подобрать тот вариант, который подойдет именно вам, сможет только профессиональный доктор.
Медицинский центр «НЕОМЕД» гарантирует Вам диагностику, лечение и удаление родинки в глазу на высшем уровне. Профессионалы с многолетним опытом работы и суперсовременное оборудование центра «НЕОМЕД» — это залог успешного проведении терапии и гарантия вашего здоровья.
1.1.4 Симптомы малигнизации пигментных невусов кожи
Для изучения симптомокомплекса малигнизации пигментных невусов нами были изучены данные о 964 первичных больных меланомой кожи. Совокупность, а также частота встречаемости клинических симптомов к моменту начала лечения у этих пациентов представлены в таблице 9
Обращает на себя внимание тот факт, что у 635 (65,9%) из 964 больных к моменту начала лечения уже имели место изъязвление эпидермиса над опухолью или кровоточивость с её поверхности. Данный факт свидетельствует о поздней диагностике
Таблица 9
Клинические симптомы, сопровождающие первичную меланому кожи к моменту начала лечения.
| Клинические симптомы | Число больных | |
| абс. число | % | |
| Зуд, жжение в области опухоли | 88 | 9.1 |
| Кровоточивость поверхности опухоли | 288 | 29,9 |
| Изъязвление эпидермиса над опухолью | 125 | 13,0 |
| Изменение окраски опухоли, включая депигментацию | 51 | 5,3 |
| Инфильтративное или гнойное воспаление в окружающих тканях | 13 | 1,3 |
| Равномерный рост всей опухоли | 49 | 5,1 |
| Появление дочерних узелков в коже вокруг опухоли | 24 | 2,5 |
| Появление мелких экзофитных узелков на поверхности опухоли | 61 | 6,3 |
| Отсутствие симптомов | 43 | 4,5 |
| Комплекс симптомов, включая изъязвление эпидермиса и кровоточивость | 222 | 23,0 |
| Всего | 964 | 100 |
Следует подчеркнуть, что в таблице 9 представлены уже относительно поздние симптомы, сопровождающие первичную опухоль, так как они уже имели место ко времени начала оперативного лечения больных. Несомненно, что к моменту начала заболевания, то есть ещё до первого обращения к врачу, симптоматика первичных меланом кожи должна была быть несколько иной. Для эффективности ранней клинической диагностики первичной опухоли необходимо было выявить (идентифицировать) самые ранние (первые) симптомы малигнизации пигментных невусов и оценить их прогностическую значимость.
Нами был проведен анализ анамнестических и клинических данных о 508 первичных больных меланомой кожи, находившихся на обследовании и лечении в Институте. У всех них меланома развилась на фоне длительно существовавшего невуса.
В таблице 10 представлены самые первые (ранние) с точки зрения пациентов клинические симптомы малигнизации длительно существующих невусов и их прогностическая значимость. Как следует из таблицы, наиболее часто встречающимися симптомами малигнизации невусов явились горизонтальный рост невуса, вертикальный рост и кровоточивость с поверхности невуса.
Таблица 10
Первые (самые ранние с точки зрения пациентов) клинические симптомы малигнизации пигментных невусов и их прогностическая значимость
| Клинические симптомы | Общее число больных | Из них жили 5 лет | ||
| абс. число | % | абс. число | % | |
| Горизонтальный рост невуса | 209 | 41,1 | 150 | 71.8 |
| Вертикальный рост невуса | 126 | 24.8 | 46 | 36,5 |
| Кровоточивость | 46 | 9.4 | 24 | 50.0 |
| Шелушение поверхности | 28 | 5.5 | 19 | 67.9 |
| Изменение окраски невуса | 25 | 4.9 | 16 | 64.0 |
| Чувство зуда или жжения | 21 | 4.1 | 14 | 66.7 |
| Бессимптомное течение | 15 | 3.0 | 3 | 20.0 |
| Изъязвление поверхности | 14 | 2,8 | 7 | 50.0 |
| Мокнутие поверхности | 10 | 2.0 | 8 | 80.0 |
| Воспаление в области невуса | 4 | 0.8 | 3 | 75,0 |
| Появление сателлитов в окружающей невус коже | 3 | 0.6 | 2 | 66.7 |
| Изменение консистенции невуса | 3 | 0.6 | ||
| Появление асимметрии (фестончатости) краёв невуса | 2 | 0.4 | 2 | 100 |
| Всего | 508 | 100 | 294 | 57,9 |
Изучение прогноза заболевания у больных первичной меланомой кожи позволило нам оценить прогностическую значимость клинических симптомов малигнизации пигментных невусов кожи. Это дало нам основание представить перечень этих симптомов в порядке их прогностического «утяжеления». Возможно, нижеприведенная последовательность клинической симптоматики в некоторой степени является условной и не всегда может иметь место у каждого конкретного больного с первичной меланомой кожи. Однако, с нашей точки зрения, такое нарастание клинической симптоматики является отражением патогенетических изменений в невусе — меланоме, то есть клиническим проявлением этапов опухолевой профессии.
Очевидно, что самые первые по порядку из нижеприведенных симптомов соответствуют начальным этапам превращения невуса в меланому. Напротив, присутствие последних из настоящего перечня клинических симптомов свидетельствует о том, что у пациента уже имеет место меланома кожи с глубокой инвазией кожи и неблагоприятным прогнозом заболевания.
Диагностика
Осмотр дерматолога является самым распространенным методом, который используется для выявления пигментного невуса. Диагностика данного новообразования базируется на оценке формы, размеров, однородности структуры, места расположения патологического образования, наличия либо отсутствия его оволосения.
Дополнительно может быть назначено проведение цитологического исследования биоматериала, который изучается с помощью микроскопа. Наиболее безопасным способом выявления характера пигментного невуса считается исследование, для проведения которого используется люминисцентный микроскоп.
В некоторых случаях для постановки диагноза назначается проведение компьютерной диагностики, позволяющей определить дерматоскопические структуры с максимальной точностью.
Нет такого человека, который не знал бы по своему опыту, что такое родинка и не имел хотя бы одной на своем теле
С давних времен по родинке, как по линии судьбы на руке, пытались предсказать будущее, в средние века изысканные дамы мечтали стать обладательницами кокетливой родинки над губой или на шее и даже искусственно рисовали и приклеивали их. Однако некоторые такие родинки могут совершенно не радовать, а доставлять определенный дискомфорт, появляясь в самых неожиданных местах, например, в глазу.
Невус (более распространенное название — родинка) представляет собой доброкачественную опухоль и сам по себе является безобидным новообразованием. Родинка на глазу – явление достаточно редкое. Медики утверждают, что обладателями такого вида родинки является лишь 1% населения Земли. Родинка в глазу обычно не доставляет каких-либо неприятных ощущений и не влияет на качество зрения, даже если находится в непосредственной близости со зрачком. Однако не стоит забывать, что каждая родинка таит в себе скрытую опасность и при влиянии определенных факторов может преобразоваться в злокачественную опухоль.
Лечение выпуклых родинок
Лазерное и хирургическое удаление – эффективные и малотравматичные варианты лечения невусов. Единственное условие – правильный выбор клиники.
Преимущества лазерного удаления:
- возможность проведения shave-биопсии;
- воздействие лазерного луча – контролируемое и точечное: на заданную глубину, без затрагивания соседних тканей;
- процедура безболезненная (применяется местная анестезия);
- рану можно намачивать водой;
- регенерация раны – в течение 2 недель;
- после лечения следов от родинки (рубчик) минимален;
- возможно удаление множественных невусов.
Очень важно соблюдать все рекомендации врача после удаления невуса: отказаться от посещения бани, сауны, бассейна, солярия. В нашем медицинском центре используется современный подход к диагностике и лечению невусов, соответствующий международным стандартам
Инновационное лазерное оборудование, квалифицированные, опытные врачи, современные медицинские кабинеты – у нас созданы наилучшие условия для пациентов. Позаботьтесь о своем здоровье и внешнем виде – приходите в медицинский центр HappyDerm!
В нашем медицинском центре используется современный подход к диагностике и лечению невусов, соответствующий международным стандартам. Инновационное лазерное оборудование, квалифицированные, опытные врачи, современные медицинские кабинеты – у нас созданы наилучшие условия для пациентов. Позаботьтесь о своем здоровье и внешнем виде – приходите в медицинский центр HappyDerm!
Опасные невусы
Необходимость в тщательной диагностике и специальном лечении оценивается в зависимости от риска перерождения родинки в злокачественное новообразование. Каждый человек должен знать, что такое опасный невус, и какие особенности он имеет. В меланому могут видоизмениться следующие типы родинок:
- Диспластический невус. Плоское гладкое пятно неправильной формы с разной окраской в центре и по периферии, почти не возвышается над кожей.
- Пограничный меланоцитарный невус. Маленькая родинка очень темного цвета, может образоваться на ладони или стопе, не имеет четкой формы, слегка выше окружающей кожи.
- Пятно Ота. Врожденная генетическая патология, локализуется исключительно на лице, по краю глазницы и на скулах, может располагаться в районе роговицы или на склере в виде сине-черной кляксы.
- Гигантский пигментный невус. Тоже врожденное образование, достигает крупных размеров и причиняет выраженный психологический дискомфорт. Имеет вариативную окраску и структуру.
- Голубой невус. Условно-опасная родинка, считается предраковым состоянием. Единичный элемент синеватого цвета, при прощупывании внутри чувствуется плотный узел. Поверхность гладкая, границы четкие, нет специфической локализации.