Что делать, если выявлена низкая плацентация при беременности
Содержание:
- Причины предлежания плаценты
- Возможные отклонения и их причины
- Ручное отделение плаценты
- Низкая плацентация на 22 неделе беременности
- Структура плаценты
- Причины низкого расположения плаценты
- Плацента – новый орган беременной
- Что еще необходимо проверить при УЗИ плода в 15 недель беременности?
- Шейка матки женщины при УЗИ плода в 15 недель беременности
- Яичники женщины при УЗИ плода в 15 недель беременности
- Матка женщины при УЗИ плода в 15 недель беременности
- Плацента при УЗИ плода в 15 недель беременности
- Сердце при УЗИ плода в 15 недель беременности
- ЦНС при УЗИ плода в 15 недель беременности
- Другие органы при УЗИ плода в 15 недель беременности
- Гиперплазия плаценты
- Тревожные симптомы во время беременности
- Центральное (полное) предлежание плаценты
- Лечение при низком расположении плаценты
- Низкая плацентация при родах
- Вклад в будущее ребенка и его родных – пуповинная кровь
- Почему стоит сохранять пуповинную кровь в Криобанке?
- Источники
- Что делать
- Что происходит?
- Что такое предлежания плаценты при беременности
- Гипоплазия плаценты
Причины предлежания плаценты
Этиология предлежания плаценты заключается в нарушении целостности эндометрия — слизистой части матки. Яйцеклетка после оплодотворения не имеет возможности укрепиться на дне матки, в самом удобном месте. В этом положении матка минимально растягивается и за счёт оптимального кровоснабжения обеспечивается хороший обмен веществ между матерью и плодом.
Плод не может нормально имплантироваться, если есть повреждения эндометрия, рубцы.
Причинами предлежания плаценты бывают многократные аборты, разного рода воспалительные процессы, оперативные вмешательства, а также перенесенные в прошлом осложнённые роды.
Также в категорию риска попадают женщины, у которых есть деформации в полости матки, вызванные врождёнными либо приобретенными патологиями (к числу таких относится миома матки). Генетические заболевания также влияют на развитие данного недуга. Велика вероятность возникновение патологии и у женщин с отягощённым анамнезом гинекологического плана, к списку таких пациенток можно отнести женщин с частыми нарушениями циклов менструации, со сниженным уровнем прогестерона в крови, имеющих гипоменструальный синдром. При развитии общего гормонального дисбаланса, предрасполагающего к секреторным и пролиферативным нарушениям эндометрия, также появляется риск предлежания плаценты.
Этиология предлежания плаценты частично относится ко всем заболеваниям, которые вызывают застойные процессы в малом тазу, даже таких, как заболевания почек или сердца. Но причина может заключаться не только в проблемах репродуктивной системы матери. Иногда плод отстаёт в развитии, не добирается ко дну матки, прикрепляется сразу возле входа в матку, рядом с малым зевом.
Статистика гласит о том, что повторно рожающие женщины подвержены риску возникновения предлежания плаценты на 30% больше, чем те женщины, у которых беременность первая. Возраст женщины также играет достаточно важную роль. Женщины, которые впервые беременеют после тридцати пяти лет, часто попадают в зону риска развития патологических предлежаний плаценты.
Возможные отклонения и их причины
Если результаты ваших исследований незначительно отличаются от идеальных книжных норм, не стоит излишне волноваться
Важно не просто узнать «сухие цифры», отображающие степень зрелости. Куда важнее – оценка состояния и самочувствия малыша
Именно для этого проводится и допплерометрия, и КТГ: проверить, как себя чувствует ребенок, все ли с ним в порядке, соответствуют ли его размеры и развитие сроку вашей беременности и т. д. Доктор обязательно расскажет вам, как протекает беременность, и есть ли реальный повод для беспокойства.
Опасности преждевременного старения плаценты
Если вторая степень зрелости плаценты была обнаружена раньше 32-ой недели, либо третья степень ‒ раньше 36-ой, врачи говорят о преждевременном или раннем ее старении.
Причин для этой патологии есть много:
- гестоз;
- нарушения гормонального фона;
- хронические заболевания женщины (проблемы с сердечно-сосудистой системой, сахарный диабет);
- инфекционные заболевания, приведшие к внутриутробным инфекциям ребенка;
- повышенное давление (гипертония);
- неправильное или бесконтрольное употребление витаминов (особенно кальция);
- отслойка или предлежание;
- резус-конфликт;
- многоплодная беременность.
Одной из наиболее распространенных причин является просто нездоровый образ жизни: наличие вредных привычек, употребление алкоголя, наркотиков, курение.
Само по себе преждевременное старение – еще не прямая угроза жизни или здоровью малыша. Однако в сочетании с другими отклонениями от нормы или нарушениями это может привести к негативным последствиям:
Гипоксия.
Возникает из-за нехватки кислорода. Ребенок будет страдать, и это скажется на его здоровье. В отдельных случаях была зафиксирована даже смерть плода.
Внутриутробная задержка развития.
Возникает из-за недостаточного попадания в организм малыша питательных и жизненно необходимых веществ. Это может вылиться в гипотрофию, низкий вес, задержку роста и т. д.
- Преждевременные роды (если наблюдается очень большое несоответствие показателей нормам).
- Фетоплацентарная недостаточность.
Врачи постараются проверить правильность диагноза с помощью других методов диагностики. Если он снова подтвердится, тогда женщине будут назначены комплексные меры лечения и профилактики. Возможно, понадобится лечь в стационар под наблюдение медиков. Иногда рекомендуется и срочное родоразрешение.
Почему может наблюдаться позднее созревание?
Такая патология встречается гораздо реже, чем предыдущая. Плацента считается несозревшей, если до окончания беременности она не достигла второй или третьей степеней.
Иногда причиной такого диагноза может стать простая техническая ошибка: если у мамы с ребенком присутствует резус-конфликт, то у плаценты будет отечность, которая на УЗИ покажется нулевой степенью зрелости.
Тем не менее, по причине такого признака может быть упущено серьезное осложнение.
Длительная незрелость плаценты иногда приводит к тому, что она не выполняет свои необходимые функции вовсе, либо же выполняет их неправильно. Это грозит обернуться умственной отсталостью ребенка, другими аномалиями развития, и даже привести к его гибели и мертворождению.
Врачи отмечают, что патология возможна при наличии врожденных пороков малыша. Иногда ее можно наблюдать у беременных и сахарным диабетом.
Ручное отделение плаценты
Показания к операции:
- отсутствие признаков отделения плаценты без кровотечения через 30 минут после рождения ребенка;
- отсутствие признаков отделения плаценты при начавшемся кровотечении, как только кровопотеря достигнет 250 мл
Операция проводится под внутривенным наркозом. Одновременно с началом операции приступают к капельному введению глюкозы, кристаллоидных растворов, сокращающих матку средств. При плотном прикреплении плацента легко отделяется от стенки матки.
После ручного обследования стенок полости матки и уверенности полного ее опорожнения, внутривенно вводят окситоцин, кладут пузырь со льдом на низ живота и периодически пальпацией через переднюю брюшную стенку контролируют состояние матки. С целью предупреждения послеродовой инфекции во всех случаях оперативного вмешательства в последовом периоде назначают антибиотики. При патологической кровопотере (500 мл и более) возмещают кровопотерю.
В случае приращения — плаценту (или часть ее) не удается отделить от матки. В этой ситуации врачи обязаны прекратить все попытки отделения плаценты и произвести срочное удаление матки.
Кровотечение в III периоде родов, связанное с аномалиями прикрепления плаценты, следует дифференцировать от кровотечения, обусловленного задержкой или ущемлением отделившейся плаценты.
Низкая плацентация на 22 неделе беременности
- На сроке 22 недель из-за растущего ребенка плацента может занять нормальное положение. Тогда ребенку опасность не угрожает и женщина может родить без оперативного вмешательства
- Однако случается и так, что детское место к этому сроку не поднимается, и родовые пути остаются перекрытыми для естественного процесса родов. Положение усугубляется тем, что ребенок занимает положение ножками вниз
- Низкое крепление детского места на 22 неделе грозит гипоксией плода, которая возникает из-за недостаточного поступления кислорода и питательных веществ. Ребенок не может полноценно развиваться. Именно поэтому в 22 недели детское место должно полностью сформироваться, чтобы обеспечить плод всем необходимым
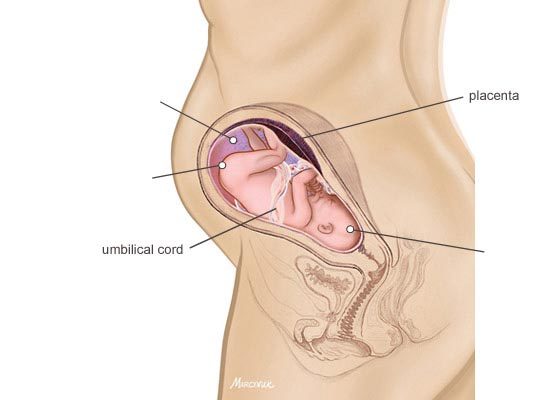
- На сроке 22 недель при диагнозе низкая плацентация женщина находится под постоянным наблюдением врачей, поскольку у нее может начаться отслойка плаценты, что приводит к выкидышу
- Чтобы роды прошли без осложнений, нужно соблюдать предписания врачей. Часто женщины с низкой плацентацией находятся в стационаре, ведь от самочувствия будущей мамы зависит жизнь ребенка
- Причиной неправильного формирования детского места на сроке 22 недель может стать и неблагополучная экологическая ситуация в регионе, и вредные условия труда
Структура плаценты
В начале четвертого месяца развития плацента является сложившейся и состоит из двух частей: плодовой части, образованной ворсинчатые хорионом и материнской части, образованной основной отпадной оболочкой. Со стороны плода плацента ограничена хорионической пластинкой, а с материнской стороны — основной отпадной оболочкой, децидуальная пластинка которой глубоко врастает в плаценту.
В области соединения трофобласт и децидуальные клетки смешиваются. Этот участок характеризуется наличием децидуальной и гигантских синцитиальных клеток и богатым межклеточным аморфным веществом. К этому времени большинство клеток цитотрофобласта дегенерирует. Между хорионической и децидуальной пластинками расположены заполненные материнской кровью межворсинчатые пространства. Они развиваются из лакун синцитиотрофобласта и выстланы синцитием эмбрионального происхождения. Ветви ворсинок находятся в межворсинчатых кровяных лакунах.
В течение 4-5 мес отпадная оболочка образует многочисленные перегородки — децидуальные септы, которые выступают в межворсинчатые пространства, но не достигают хорионический пластинки. Такие септы имеют сердцевину из материнской ткани. Но их поверхность покрыта слоем синцития, который отделяет материнскую кровь в межворсинчатых лакунах от плодовой ткани ворсинок. Благодаря развитию септ плацента разделяется на отделы — котиледон. Вследствие того, что децидуальные септы не достигают хорионической пластинки, межворсинчатые пространства разных котиледонов сохраняют между собой контакт.
Вместе с ростом плода и расширением матки имеет место рост плаценты. Увеличение площади поверхности плаценты происходит по мере увеличения матки, в конце беременности плацента занимает около 15-30% внутренней поверхности матки. Рост толщины плаценты обусловлено разветвлением существующих ворсинок, а не их последующей пенетрацией в материнские ткани.
Причины низкого расположения плаценты
Многие причины низкого расположения плаценты обусловлены внутренними факторами — заболеваниями во время беременности и состоянием половых органов женщины. Ими могут стать:
- повреждения слизистой оболочки матки;
- воспалительные процессы;
- инфекции;
- предыдущие аборты;
- выкидыши в прошлом;
- кесарева сечения;
- различные гинекологические операции;
- патологии строения, развития, функционирования матки;
- многоплодная беременность;
- неправильный образ жизни: активное курение, чрезмерное употребление алкоголя;
- перенесённые ранее заболевания матки: эндометрит, миома;
- паритет — много родов в прошлом;
- возраст женщины более 35 лет.
Выскабливание матки в прошлом — основная причина данной патологии. Повреждение слизистой мешает плодному яйцу закрепиться в верхнем сегменте этого органа, и оно остаётся внизу, у шейки.
Плацента – новый орган беременной
Многие будущие мамы с волнением ожидают рождения малыша, отслеживая его рост по неделям и даже по дням. Но мало кто задумывается, что вместе с малышом внутри женщины появляется и развивается уникальный новый орган – плацента. И орган, между прочим, немаленький – весит целых полкило! Если же говорить о ее функциях, то становится понятно, что не «целых», а «всего» полкило.
- Во-первых, она позволяет забрать из крови матери воду, электролиты, питательные и минеральные вещества, витамины, а главное – кислород. Но при этом кровь мамы и малыша не смешивается – не чудо ли?
- Во-вторых, удалить из организма малыша все лишнее, в первую очередь – углекислый газ, ведь малыш дышит, хоть и не делает вдохов и выдохов.
- В-третьих, плацента вырабатывает (или способствует выработке) различных гормонов: в их числе и хорионический гонадотропин, и прогестерон, пролактин, и эстрогены, и это еще далеко не полный список.
- Наконец, плацента – это своеобразный «сторож», забирающий из крови матери полезные вещества (например, некоторые антитела, которые обеспечивают ребенку иммунную защиту с рождения) и не пропускающий вредные.
Что еще необходимо проверить при УЗИ плода в 15 недель беременности?
Шейка матки женщины при УЗИ плода в 15 недель беременности
Важно оценить состояние шейки матки при УЗИ плода в 15 недель беременности. Именно в это время чаще всего дебютируют первые признаки истмико-цервикальной недостаточности
Истмико-цервикальная недостаточность – это проблема шейки матки, связанная с несостоятельностью запирательной функции шейки. Грубо говоря, шейка не может удержать плод внутри матки, открывается раньше времени, и происходит выкидыш.
Основные причины истмико-цервикальной недостаточности:
- Травматизирующие гинекологические операции (выскабливания, аборты, биопсии)
- Инфекции,передающиеся половым путем — хламидиоз, уреаплазмоз, микоплазмоз, и т.д. — и ассоциированный с ними хронический эндоцервицит (воспаление внутри шейки матки).
- Рубцовая деформация шейки после предшествующих тяжелых родов с разрывами шейки матки.
Яичники женщины при УЗИ плода в 15 недель беременности
При УЗИ плода в 15 недель беременности оцениваются также яичники женщины. Не всегда удается оценить не измененные яичники (если с яичниками все в порядке). Визуализация их затруднена в связи с увеличенной беременной маткой.
Матка женщины при УЗИ плода в 15 недель беременности
В структуре матки обязательно оценивается однородность мышечного слоя (миометрия), где могут визуализироваться миоматозные узлы. В норме при УЗИ матки в 15 недель беременности миометрий представлен тонким, около 2,5 см, однородной структурой.
Плацента при УЗИ плода в 15 недель беременности
Плацента при УЗИ плода в 15 недель беременности может иметь разную локализацию. Чаще всего, она расположена по передней или по задней стенке матки. Иногда плацента доходит до шейки матки или перекрывает шейку матки. Такое расположение плаценты при УЗИ плода в 15 недель беременности называется предлежанием плаценты. Эта ситуация требует постоянного врачебного контроля. При предлежании плаценты возникает необходимость часто проходить стационарное профилактическое лечение. Полное предлежание плаценты вообще будет требовать практически всю беременность после установления диагноза постельный режим, чаще в условиях стационара. Такая тактика связана с тем, что плацента при предлежании расположена в самой подвижной и растяжимой части матки – в нижнем сегменте. Эта локализация опасна угрозой преждевременной отслойки плаценты, внутриутробной гибели плода и смертельного маточного кровотечения. Миграция плаценты (перемещение плаценты выше опасной зоны), проходит вплоть до 28 недели, но если при УЗИ в 15 недель беременности диагностируется полное предлежание плаценты, вероятность того, что плацента так и останется на этом месте очень высока.
Сердце при УЗИ плода в 15 недель беременности
При УЗИ плода в 15 недель беременности сердце имеет четыре камеры: два предсердия и два желудочка, как и у взрослого человека. Особенностью плодового сердца является наличие открытого овального окна, через которое происходит сбос крови. Овальное окно закроется после первого вдоха, но у некоторых оно полностью не закрывается. Между предсердиями в норме при УЗИ плода в 15 недель беременности имеется полная перегородка.
ЦНС при УЗИ плода в 15 недель беременности
Головной мозг доступен полноценной оценке при УЗИ плода в 15 недель беременности. Оцениваются желудочки головного мозга, мозжечек, разделение головного мозга на два полушария.
Другие органы при УЗИ плода в 15 недель беременности
Обязательно оценивается при УЗИ плода в 15 недель беременности наличие и правильность расположения желудка, мочевого пузыря, почек, кишечника.
Гиперплазия плаценты
Тревожные симптомы во время беременности
Кровотечения — одна из самых частых причин обращения беременных в «скорую помощь»– это различные кровотечения, связанные с беременностью или заболеваниями репродуктивных органов.
Акушерские кровотечения – это выделения с примесью крови или кровь, выделяющаяся из половых путей женщины во время беременности, роженицы или в послеродовом периоде. Интенсивность и продолжительность подобных кровотечений может сильно варьироваться в зависимости от причины, их вызвавших – от скудных мазков крови на белье, до обильных и длительных кровотечений.
Они могут возникнуть на любом сроке беременности и при их появлении, больная чаще всего ощущает общее недомогание, головокружение, может возникнуть предобморочное состояние или сильная боль в низу живота и пояснице.
Причины кровотечения при беременности:
1. Самопроизвольный выкидыш или аборт – такая патология может возникнуть на любом сроке беременности, но выше всего риск – в течение первых трех месяцев беременности, в это время, в силу самых разных причин, беременности угрожает прерывание, начинается отторжение плода, отхождение плаценты, что может спровоцировать выкидыш. Это сопровождается следующей симптоматикой: появляются выделения с кровью или яркая алая кровь из половых путей, женщина ощущает острую боль, отмечается гипертонус передней стенки матки – «каменеет» живот.
Любые проявления первых признаков выкидыша, — это повод срочно обратиться за медицинской помощью, а до прибытия машины «скорой помощи» находится в полном покое, не вставать и принять 1-2 таблетки спазмолитиков (но-шпа, метацин или свеча с папаверином). При своевременно оказанной медицинской помощи увеличивается шанс сохранить беременность.
2. Предлежание плаценты – гинекологическая патология, при которой плацента прикреплена к месту выхода плода из матки. Такое расположение не мешает нормальному росту и развитию ребенка, но сильно увеличивает риск возникновения кровотечения.
Симптомы предлежания плаценты – это неожиданное кровотечение или мажущие выделения, которые возникают на фоне полного благополучия после двадцатой недели беременности. При появлении таких симптомов сразу же нужно позвонить в «скорую помощь», во время ожидания врачей, лечь на левый бок и постараться придать нижней половине туловища возвышенное положение – положить под бедра подушку или что-нибудь мягкое.
3. Преждевременная отслойка плаценты – «детское место» — это связь нерожденного малыша с матерью, при несвоевременном нарушении этой связи, возникает серьезная угроза вынашиванию ребенка. Риск возникновения подобной патологии увеличивается в последние месяцы беременности, первые признаки угрожающей отслойки плаценты – это болевой симптом, выделение крови из половых органов, слабость, гипертонус матки, возможно возникновение схваток.
При появлении подобных симптомов нужно сразу же вызвать скорую помощь, пока она не приедет, стараться не совершать лишних движений, лечь, приложить грелку со льдом на низ живота, и не принимать пищу или воду.
Любые , а также выделения из половых органов с примесью крови у беременной женщины — это признак серьезной акушерской патологии, которая возможно угрожает не только жизни будущего ребенка, но и жизни беременной женщины. Такие симптомы – явный показатель для экстренной госпитализации в гинекологическое отделение. Во время ожидания кареты «скорой помощи для беременных» нужно прекратить любые виды деятельности и находится в полном покое.
Центральное (полное) предлежание плаценты
Это – более серьезный диагноз, чем низкая плацентация у беременных.
При центральном предлежании плацента находится внизу матки, перекрывая выход из
нее. Встречается также частичное предлежание — краевое и боковое. В первом
случае ткань плаценты на две трети закрывает выход из матки, во втором – не
более трети ее зева. При центральном предлежании плаценты роды проводят
путем кесарева сечения.
Лечение при низком расположении плаценты
Не существует какого-либо лечения этого состояния. Есть только
рекомендации, которым нужно следовать. В любом случае, лучше поберечь себя
и будущего малыша.
При низкой плацентации нужно:
- исключить серьезные физические нагрузки;
- высыпаться и много отдыхать;
- правильно питаться, чтобы ребенок получал нужное количество
витаминов; - обращаться к врачу, если что-то беспокоит;
- оставаться спокойной;
- во время сна подкладывать подушку под ноги — они должны быть выше
уровня таза; - временно отказаться от интимной жизни;
- лечь в стационар, если до 36 недели плацента не поднялась.
Низкая плацентация при родах
Роды при подобном диагнозе обычно проходят естественным путем, если
плацента не перекрывает зев матки.
Многое зависит от того, как лежит ребенок:
— головкой к зеву матки – малыш появится естественным путем, если нет других
показаний к кесареву сечению;
— проведут плановое кесарево сечение, если малыш расположен неправильно.
Для роженицы в любом случае главное настроится на благоприятный исход, не
нервничать и доверится профессионалам.
Вклад в будущее ребенка и его родных – пуповинная кровь
У вас есть возможность сразу после рождения попросить врачей собратьпуповинную кровь. В ней содержатся стволовые клетки, которые применяют прилечении различных заболеваний: начиная от диабета и вирусных заболеваний, и
заканчивая болезнями иммунной и кровеносной системы.
Стволовые клетки в условиях криозаморозки сохраняют свои жизненно важные свойства на протяжении десятков лет.
Сегодня методики лечения с помощью стволовых клеток успешно применяют во всем мире. В Украине лидирующие позиции по разработке и применению таких методик принадлежат Институту клеточной терапии. Стволовые клетки пуповинной крови хранятся в Криобанке Института клеточной терапии в специальных контейнерах при гарантированном поддержании нужных условий.
Почему стоит сохранять пуповинную кровь в Криобанке?
И для ребенка, и для роженицы это абсолютно безопасно и безболезненно. Когда счет идет на дни, а возможности срочно найти подходящего донора нет, то единственный выход – лечение с применением стволовых клеток. Если поиск донора занимает месяцы, то подготовка стволовых клеток – несколько часов.
Источники
- Petersen DS., Kreuter N., Heepe L., Büsse S., Wellbrock AHJ., Witte K., Gorb SN. Holding tight to feathers — structural specializations and attachment properties of the avian ectoparasite Crataerina pallida (Diptera, Hippoboscidae). // J Exp Biol — 2018 — Vol221 — NPt 13 — p.; PMID:29712747
- Mori H., Kobara H., Nishiyama N., Masaki T. Novel concept of endoscopic device delivery station system for rapid and tight attachment of polyglycolic acid sheet. // World J Gastroenterol — 2018 — Vol24 — N2 — p.211-215; PMID:29375206
- Voigt D., Tsipenyuk A., Varenberg M. How tight are beetle hugs? Attachment in mating leaf beetles. // R Soc Open Sci — 2017 — Vol4 — N9 — p.171108; PMID:28989792
- Adams GC., Stoops MA., Skomro RP. Sleep tight: exploring the relationship between sleep and attachment style across the life span. // Sleep Med Rev — 2014 — Vol18 — N6 — p.495-507; PMID:24721278
- Fau M., Kowalczyk A., Olejnik P., Nowicka AM. Tight and uniform layer of covalently bound aminoethylophenyl groups perpendicular to gold surface for attachment of biomolecules. // Anal Chem — 2011 — Vol83 — N24 — p.9281-8; PMID:22047188
Что делать
- анализ симптомов: выделений, болей в животе;
- ультразвуковое исследование – главный вид диагностики, безопасный и информативный. Проводится в 12, 19-20 и 30 недель;
- бимануальный осмотр влагалища (при условии отсутствия кровотечений).
После подтверждения диагноза «низкое предлежание плаценты» врач назначает лечение и дает рекомендации для исправления ситуации. При желании и грамотных действиях расположение органа можно изменить.
Если беременность протекает нормально, а срок не достиг 35 недель, лечение консервативное. Показан строгий постельный режим, наблюдение за плодом и интенсивностью кровотечений. Запрещены любые нагрузки, половые контакты.
Рекомендуются регулярные обследования
Медикаментов, приподнимающих плаценту, нет. Назначают лекарства, помогающие улучшить состояние беременной и поспособствовать миграции детского места. Это:
- токолитики, спазмолитики – стимулируют растяжение нижних частей матки;
- средства, снижающие тонус миометрия;
- железосодержащие препараты – назначаются женщинам с кровотечениями для предотвращения железодефицитной анемии;
- медикаменты, активизирующие плацентарное кровообращение – чтобы избежать развитие гипоксии у плода;
- магнезия, глюкоза внутривенно, витамины.
Воспрепятствовать преждевременным родам при низкой плацентации помогает препарат Утрожестан. Для предупреждения нарушений дыхания у плода во время родов назначают глюкокортикостероиды.
Если предлежание частичное, сопровождается несильными кровотечениями, консервативное лечение помогает сохранить ребенка. Но женщина должна помнить, что при малейших выделениях и ухудшении самочувствия нужно незамедлительно вызывать скорую.
При сильных кровотечениях, плохом состоянии женщины беременность прерывают по жизненным показаниям.
Если терапевтические меры помогли сохранить плод до 36 недель, осуществляются искусственные роды. Экстренное родоразрешение проводится также в следующих случаях, независимо от сроков:
- сильные кровопотери (более 200 мл);
- падение давления, анемия;
- полное предлежание совместно с открывшимся кровотечением.
Снимок ультразвукового анализа
Выбор метода родоразрешения при условии донашивания беременности зависит от показаний. При полном предлежании зев матки закрыт, поэтому делают кесарево сечение. Его проводят также при:
- отслойке плаценты;
- многоводии;
- неправильном расположении малыша;
- рубцах на матке;
- многоплодной беременности;
- возрасте после 30 лет.
Если шейка матки не готова, головка ребенка маленькая, делают кесарево сечение.
Что происходит?
В процессе образования плаценты ворсины хориона «внедряются» в слизистую оболочку матки (эндометрий). Это та самая оболочка, которая отторгается во время менструального кровотечения. Однако бывают случаи, когда ворсины прорастают в мышечный слой, а порой и во всю толщу стенки матки. Возникает плотное прикрепление или приращение плаценты, различающиеся глубиной прорастания ворсин хориона в стенку матки.
Распознать приращение и плотное прикрепление плаценты (и отличить их друг от друга), к сожалению, можно только в родах, при операции ручного отделения плаценты. При плотном прикреплении и приращении плаценты в последовом периоде (III период родов) плацента самопроизвольно не отделяется.
Плотное прикрепление или приращение плаценты может быть полным, если плацента на всей площади прикреплена к своему ложу, и частичным, если плацента прикреплена только на каком-либо участке. В первом случае спонтанного кровотечения не бывает. Во втором — при начавшейся отслойке плаценты возникает кровотечение, которое может быть весьма обильным.
Что такое предлежания плаценты при беременности
При беременности без отклонений плацента расположена по дну либо телу матки, по передней (иногда задней) стенке и переходит на боковые стенки. Среди патологических предлежаний плаценты часто встречается низкое предлежание плаценты, при таком предлежании плацента находится в 6 мм от внутреннего маточного зева.
Диагностируют такое отклонение чаще в первом триместре беременности при плановом УЗИ. К счастью, данное предлежание плаценты может быть не постоянным, а к концу беременности перейдет в физиологически нормальное предлежание плаценты.
Предлежание плаценты обусловлено вытягиванием и растяжением тканей матки, часто такой процесс называют «миграцией». При росте плода, ткани, расположенные в нижних отделах матки, растягиваются и перемещаются к верху. Вместе сними подтягивается плацента, что и приводит расположение плаценты в норму.
Выделяют еще неполное предлежание плаценты (лат. placenta praevia partialis), которое включает в себя несколько видов. Одним из видов неполного предлежания плаценты является краевое предлежание плаценты.
При данном предлежании плаценты отверстие матки на одну треть заслонено плацентарной тканью, а нижний край плаценты размещён на одном уроне с краем внутреннего зева.
Характерным признаком данного предлежания плаценты являются частые маточные кровопотери, а определяется оно при помощи ультразвуковой диагностики. Беременные женщины, имеющие такую патологию, обязательно должны быть под тщательным медицинским наблюдением и симптоматическим лечением. Пациенткам с неполным предлежанием плаценты показан приём железосодержащих препаратов, так как частые кровопотери могут привести к анемии и снижении уровня гемоглобина в крови.
Самое опасное прелдежание плаценты — это полное предлежание плаценты (placenta praevia totalis), такое предлежание плаценты является серьезной угрозой для родов. При полном предлежании плаценты происходит локальное закрытие внутреннего зева, во время влагалищного исследования всюду видна ткань плаценты, оболочки плода не пальпируются. Если при этом центр плаценты расположен над уровнем зева, такое предлежание плаценты определяется как центральное. На 38-й неделе, при центральном предлежании плаценты всегда проводится Кесарево сечение. Полное предлежание плаценты встречается примерно у 20-30% беременных, а частичное у 70-80% из количества всех диагностированных предлежаний плаценты.
Полное предлежание плаценты — прямое показание к госпитализации. Беременной должно быть обеспеченно круглосуточное наблюдение и осмотр.
Степень тяжести предлежания плаценты чаще всего определяют с помощью УЗИ.
Гипоплазия плаценты
Уменьшение размеров или утоньшение плаценты на медицинском языке носит название «гипоплазия плаценты». Этого диагноза не стоит пугаться, т.к. он встречается достаточно часто. На плод влияет только существенное уменьшение диаметра и толщины плаценты.
Существенно уменьшенная плацента, маленькое детское место, встречается нечасто. Такой диагноз ставится, если уменьшение размеров существенно по сравнению с нижней границей нормы для размера плаценты в данном сроке беременности. Причины этого вида патологии пока не выяснены, но по данным статистики, обычно маленькая плацента сопряжена с развитием тяжелых генетических отклонений у плода.
Хотелось бы сразу сделать оговорку, что диагноз «гипоплазия плаценты» не ставится по данным одного УЗИ, он может быть выставлен только в результате длительного наблюдения за беременной. Кроме того, всегда стоит помнить и о том, что могут существовать индивидуальные отклонения размеров плаценты от стандартных, общепринятых нормальных величин, которые не будут считаться патологией для каждой конкретной беременной женщины в каждую ее беременность. Так, для маленькой и субтильной женщины плацента по размерам должна быть меньше, чем для крупной и рослой. Кроме того, нет стопроцентного доказательства зависимости гипоплазии плаценты и наличия генетических нарушений у плода. Но при постановке диагноза «гипоплазия плаценты», родителям будет рекомендовано прохождение медико-генетического консультирования.
В течение беременности может происходить вторичное уменьшение плаценты по размерам, которое может быть связано с воздействием различных неблагоприятных факторов во время вынашивания малыша. Это могут быть хронические стрессы или голодание, употребление алкоголя или курение, наркомания. Также причинами недоразвития плаценты во время беременности могут стать гипертония у матери, резкое обострение хронической патологии, или развитие во время беременности некоторых острых инфекций. Но на первых местах при недоразвитии плаценты стоит гестоз с развитием сильных отеков, повышенным давлением и появлением белка в моче.
Случаются изменения в толщине плаценты. Истонченной считается плацента, которая имеет недостаточную массу при вполне нормальных для ее сроков размерах. Зачастую такие тонкие плаценты встречаются при врожденных пороках плода, и дети рождаются с проявлениями фето-плацентарной недостаточности, что дает серьезные проблемы со здоровьем новорожденного. Но в отличие от первично гипоплазированной плаценты такие дети не ассоциируются с рисками развития слабоумия.
Иногда образуется пленчатая плацента – она очень широкая и очень тонкая, имеет размеры до 40 см в диаметре, практически в два раза больше, чем в норме. Обычно причиной развития подобной проблемы является хронический воспалительный процесс в эндометрии, что приводит к дистрофии (истощению) эндометрия.