Межпозвонковый остеохондроз и спондилез
Содержание:
- Классификация остеофитов головки бедренной кости
- Причины
- Диагноз износ позвоночника
- Возможные противопоказания и осложнения
- Симптомы
- Остеофиты, лечение
- Общая информация
- Искривление позвоночника (кифоз) на КТ
- Практические рекомендации
- Что недопустимо практиковать при остеохондрозе?
- Симптомы экзостозов челюсти
- Артроскопические данные
- Возможные осложнения
- Костно-хрящевые остеофиты
- Симптомы и синдромы
- Методика проведения и описание аппарата
Классификация остеофитов головки бедренной кости
Классификация по месту локализации и направление роста остеофитов (Рисунок):
Краевые остеофиты — делятся на периферические остеофиты, локализованные по краю головки бедренной кости, и централизованные остеофиты, расположенные по краю шероховатой ямки головки бедренной кости.
Эписуставные остеофиты — при данной форме краевые остеофиты распространяются на саму поверхность головки бедренной кости, образуя эписуставные остеофиты.
Субсуставные остеофиты — в данном случае остеофиты распространяются вдоль костно-хрящевого перехода, локализуясь в базальном слое дегенеративного суставного хряща.
Причины
Причин, по которым начинает болеть спина в области поясницы, очень много. Чаще всего провоцирующими факторами служат:
- переохлаждение;
- подъем тяжестей;
- неравномерное распределение нагрузки (на фоне беременности, нарушений осанки, патологии опорно-двигательного аппарата);
- инфекционное поражение;
- заболевания опорно-двигательного аппарата;
- воспалительные процессы, в том числе аутоиммунные;
- длительное нахождение в неудобном положении;
- изменение состава костной ткани (остеопороз);
- объемные процессы: доброкачественные и злокачественные опухоли, абсцессы;
- гормональные изменения (менструация, беременность, климакс);
- заболевания почек (мочекаменная болезнь, пиелонефрит, гломерулонефрит, абсцессы);
- патология желудочно-кишечного тракта;
- болезни матки и придатков у женщин, простаты у мужчин и т.п.
Диагноз износ позвоночника
Присутствует ли износ позвоночника, решает врач, потому что только он может профессионально оценить положение дел. До этого он провел с пациентом интенсивную беседу для сбора анамнеза, а затем, возможно, назначил процедуры визуализации для обследования. Каждое заболевание или травма внутри тела проявляется по-разному, и специальные устройства необходимы для точного диагноза. Поэтому в Avicenna Klinik мы располагаем современным техническим оборудованием для проведения визуализации:
Открытая магнито-резонансная томография (МРТ): МРТ, также известная как ядерная томография, полностью лишена радиации — в отличие от компьютерной томографии (КТ), и поэтому также хорошо подходит для обследования детей.
Возможные противопоказания и осложнения
Важно отметить, что артроскопия не проводится при следующих сопутствующих патологиях:
- кожных высыпаниях гнойничкового типа в области плеча;
- инфекционных заболеваниях с локализацией очага в области плечевого сустава;
- повышенной температуре тела независимо от причин;
- ранее диагностированном анкилозе;
- непереносимости обезболивающих препаратов/анестетиков.
Любому хирургическому вмешательству сопутствует риск осложнений. Но важна степень этого риска. При методе артоскопии — это незначительные осложнения, которые могут лишь доставить определенный дискомфорт пациенту. После артроскопии сустава может наблюдаться отек и покраснение мягких тканей в местах, где делались проколы и разрезы. Однако они исчезают буквально через 3-5 дней.
Крайне редко в ходе проведения операции может произойти повреждение глубоких вен, но и это не является опасным для пациента. У нас всегда есть возможность быстро оказать необходимую помощь.
Симптомы
Заболевание имеет ряд специфических симптомов остеофитов коленного сустава, которые проявляются на ранней стадии
Но на них редко обращают внимание, связывая ощущения с усталостью или чрезмерной нагрузкой.. Появление наростов в 1-2 мм не ощущается, но сам факт их наличия говорит о том, что процесс разрушения запущен.
Появление наростов в 1-2 мм не ощущается, но сам факт их наличия говорит о том, что процесс разрушения запущен.
Симптомы:
-
небольшой дискомфорт при длительном хождении;
-
усталость, тяжесть после физических нагрузок;
-
неприятные ощущения в мышцах под коленом;
-
по утрам надо «расходиться»;
-
во время движения можно услышать характерный хруст или треск.
Без должного лечения остеофитов коленного сустава состояние будет постепенно ухудшаться, болезнь прогрессировать и появятся новые симптомы:
-
скованность в движениях;
-
сложности со сгибанием, разгибанием ног или рук;
-
хромота;
-
боли в колене, сначала по утрам, после – в любое время суток;
-
ноги, руки «крутит».
Комментирует врач-ортопед Литвиненко Андрей Сергеевич:
На ранней стадии внешний осмотр не выявляет изменений, но даже маленькие остеофиты можно увидеть с помощью рентгена, КТ или МРТ – исследование назначается индивидуально. Когда наросты становятся хорошо видны невооруженным взглядом, как правило, уже происходит деформация. Иногда нарост настолько удлиняется, что потом от нагрузки обламывается, и это полностью блокирует сустав.
Но сегодня лечение остеофитов возможно на любой стадии. Грамотная терапия и физиопроцедуры значительно облегчают состояние и улучшают качество жизни пациента.
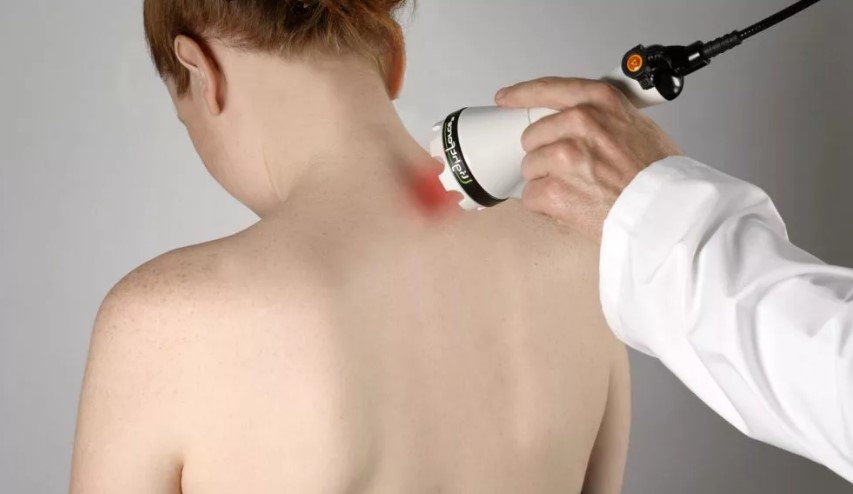
 |
| Лечение остеофитов методом УВТ |
Записаться на лечение
Остеофиты, лечение
Если максимально упростить подход к лечению остеофитов, его можно свести к такой схеме: нарост, не доставляющий дискомфорта, не трогают, а травмирующий мягкие ткани и вызывающий боль – удаляют хирургически.
На самом же деле подобный алгоритм работает только в том случае, если речь идет об остеофитах, появление которых спровоцировано травмой.
В остальных случаях процесс избавления от них выглядит гораздо сложнее.
Начинается он всегда с выявления конкретных причин образования наростов.
Так, например, если наличие остеофитов выявлено в позвоночнике в шейном отделе, то и лечить необходимо заболевание, спровоцировавшее разрастание, будь то остеоходроз, спондилез или унковертебральный артроз шейного отдела позвоночника.
Если при дегенеративно-дистрофических изменениях в суставах показана операция, протезирование, к примеру, то во время ее выполнения удаляются и все наросты.
В том случае, когда основное заболевание не подразумевает хирургического вмешательства, лечение остеофитов носит симптоматический и обезболивающий характер.
- Примерная его схема может выглядеть так:
Назначение нестероидных противовоспалительных средств, которые снимают неприятные ощущения.
Уменьшение нагрузок на суставы и позвоночник.
Обеспечение полноценного отдыха и сна.
Выполнение нетравматичных физических упражнений, направленных на поддержку функций суставов и позвоночника, повышение силы и объемов движений. Это может быть лечебная физкультура, аквааэробика или плаванье.
Коррекция веса при наличии ожирения.
Но уменьшить риск можно. Для этого достаточно аккуратно относиться к своему здоровью, защищать открытые костные раны от инфекции, избегать травм и излишних нагрузок на суставы и позвоночник.
Не менее важно вовремя обращаться к врачу при малейших симптомах, говорящих о возникновении остеофитов. Остеофиты – что это такое? Ответ на это вопрос найдете в видео
Остеофиты – что это такое? Ответ на это вопрос найдете в видео.
Общая информация
Межпозвоночные диски состоят из гелеобразного ядра и окружающего его плотного фиброзного кольца, покрытых сверху слоем хрящевой ткани. Они выполняют амортизирующую функцию, препятствуя повреждению позвонков при беге, ходьбе и прыжках, а также способствуют подвижности и гибкости всего позвоночного столба.
В процессе естественного старения, а также в условиях повышенной нагрузки, происходит постепенное уменьшение высоты межпозвонкового диска. Нарушается обмен веществ в его ядре, появляются трещины в окружающем фиброзном кольце. Появляются выпячивания дисков – протрузии и грыжи. По мере прогрессирования заболевания, в него вовлекается хрящевая ткань и кости, возникают остеофиты – костные разрастания, которые становятся причиной ограничения подвижности и выраженного болевого синдрома.
Поскольку патологические изменения проходят в непосредственной близости от спинного мозга и его корешков, это приводит к их сдавлению и воспалению, а также рефлекторному развитию мышечного спазма. В результате человек испытывает характерные симптомы, по которым можно заподозрить заболевание.
Искривление позвоночника (кифоз) на КТ
Внешне кифоз проявляется в нарушении осанки и изменении изгиба позвоночного столба. Но это не только эстетический дефект. Сутулость (усиление изгиба к задней части) свидетельствует о неправильном положении позвонков по отношению друг к другу.
Чаще всего кифоз затрагивает грудной отдел позвоночника. Со временем это приводит к смещению других органов (например, диафрагмы), возникают клиновидные деформации позвонков, истончаются межпозвонковые диски.
Выделяют 3 стадии кифоза. И если на первой стадии искривление позвоночника проявляется в сутулости, повышенной утомляемости позвоночника со слабостью мышц, то на третьей стадии наблюдаются сбои в работе внутренних органов (атрофия межреберных мышц, нарушения в работе легких).
Искривление позвоночника выявляют при визуальном осмотре, однако аппаратная лучевая диагностика необходима для определения степени смещения и сопутствующих деформаций. Если пациенту с кифозом показано хирургическое лечение, то перед операцией рекомендуется сделать КТ позвоночника, поскольку это самый прецизионный метод обследования
На томограммах нейрохирург увидит не только костно-хрящевые компоненты, но и сосуды, поскольку, чтобы не повредить их во время хирургического вмешательства, важно знать их расположение
Практические рекомендации
Специалисты по силовой и кондиционной тренировке играют ключевую роль в назначении упражнений и рекомендациям по образу жизни для людей различного уровня тренированности (Таблица 3). Поэтому, учитывая распространённость ОА ТБС среди пожилых людей и возможность для специалиста выбрать работу с этой популяцией, полезно понимать факторы риска. Хотя некоторые факторы риска, такие как возраст и предшествующая операция, предотвратить нельзя, можно применить модификации, помогающие замедлить развитие ОА. Помимо этого, знание изменяемых факторов риска предоставляет возможности для тренировки и изменений образа жизни, не ограничиваясь лишь контролем подъёма веса, регулированием массы тела, предложением стандартной тренировки средней интенсивности и исключением провоцирующих положений. И наконец, знание соответствующих факторов риска и доказательств, подтверждающих их связь, позволяет осуществлять научно обоснованное руководство и вероятно предотвращает ошибочные рекомендации по прекращению на самом деле безопасной активности. Читатели, заинтересованные в комплексном подходе к оценке и лечению ОА ТБС, могут обратиться к Главе 6 работы Orthopedic Management of Hip and Pelvis (7).
Таблица 3. Практические рекомендации, уменьшающие риск ОА ТБС
| Откажитесь от малоподвижного образа жизни путём увеличения физической активности |
| Сохраняйте здоровую массу тела и при необходимости обратитесь за консультацией по питанию |
| Для людей с высоким риском* исключите вынужденные подъёмы по лестнице, глубокие приседания и продолжительное нахождение в положении стоя |
| * Например, возраст >50 лет, индекс массы тела ≥30, перенесённые травмы или нарушение развития ТБС. |
У большинства людей с диагнозом ОА, есть уровень боли, связанный с самим состоянием и некоторыми провоцирующими видами активности или движениями. Множество факторов риска связанны с ОА, включая (но не ограничиваясь): возраст, пол, травмы, генетика, опасные работы, врождённые факторы и предыдущие хирургические вмешательства. Раннее выявление изменяемых факторов риска может служить основой для программ профилактики, направленных на замедление развития заболевания и связанных с ним симптомов. Вероятно, положительно повлияют на проявления боли и физические функции как минимум безопасные физические тренировки (25), усилия по профилактике ожирения и модификации опасных профессиональных условий. Хоть возраст и нарушения развития, например, дисплазия не являются изменяемыми факторами риска, улучшение биомеханических условий за счёт исключения аберрантной нагрузки, наряду с сохранением разумного уровня физической активности, может уменьшить риск развития ОА. Читателям следует понимать: хотя некоторые виды физической активности, например, бег не считаются независимыми факторами риска ОА, их выполнение людьми с установленным диагнозом может ускорить развитие заболевания. Для начала любой тренировочной программы после постановки диагноза рекомендуется разрешение от врача.
Что недопустимо практиковать при остеохондрозе?
Людям, у которых диагностирована данная патология, следует воздерживаться от следующих действий:
- Подъем и перенос тяжестей, особенно на спине. Если полностью отказаться от такой работы нет возможности, то при поднятии массивных вещей не следует наклонять голову и сильно сгибать спину.
- Долговременный труд в согнутом положении (например, на земельном участке или при уборке помещения).
- Резкие, порывистые и неосторожные движения, сопровождающиеся хрустом в суставах и позвоночнике. Они могут вызвать осложнения остеохондроза, повредить контактные поверхности позвонков.
- Использование для ночного отдыха высокой или неудобной подушки. Это еще более опасно при шейном остеохондрозе. При неправильной и напряженной позе во время сна мышцы спины напрягаются, болевые ощущения усугубляются, а позвоночник, будучи искривленным, продолжает деформироваться.
- Сон на слишком мягких кровати (диване) и матрасе. Ложе у больных остеохондрозом должно быть достаточно жестким.
- Переедание. Масса тела выше нормы при остеохондрозе является значительно отягощающим течение заболевания фактором. Поэтому следует как можно быстрее сбросить лишний вес.
- Ношение неудобной обуви на высоких каблуках. Она не позволяет полноценно опираться на стопы, что усугубляет искривление позвоночника и приводит к развитию остеохондроза. При данном недуге необходимо обеспечить правильную осанку, для этого, в частности, следует использовать удобную обувь на низком каблуке.
- Перегрузка спины на занятиях в тренажерном зале. Стоит заметить, что силовые упражнения при терапии остеохондроза или в период реабилитации после него нужно проводить под контролем специалиста.
Страдающим данным заболеванием нельзя увлекаться продуктами и напитками с высоким содержанием кофеина, так как этот алкалоид выводит кальций из организма. Также при остеохондрозе не следует злоупотреблять алкогольными напитками, которые способствуют возникновению отеков в области позвоночника и выведению из костей минеральных веществ.
Центр Бубновского на ул. Дм. Ульянова (метро Академическая)
117447, г. Москва, ул. Дм. Ульянова, д.31 (метро Академическая, Площадь Гагарина, Ленинский проспект) Лицензия № ЛО-77-01-009284 +7 (495) 114-55-65+7 (495) 114-55-64 Понедельник — пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00 Записаться на консультацию
Центр на Ходынке (метро ЦСКА)
125252, г. Москва, проезд Березовой рощи, д.12 (Метро ЦСКА (7 минут) Полежаевская, Динамо, Аэропорт, Сокол, Зорге, Хорошевская)Лицензия № ЛО-77-01-017813 +7 (499) 762-72-72 Понедельник — пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00 Записаться на консультацию
Центр Ходынке
125252, г. Москва, проезд Березовой рощи, д.12 +7 (499) 762-72-72 Понедельник — пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00
Центр на ул. Дм. Ульянова
117447, г. Москва, ул. Дм. Ульянова, д.31 +7 (495) 114-55-65 Понедельник — пятница с 9:00 до 21:00 суббота, воскресенье с 9:00 до 19:00
Симптомы экзостозов челюсти
В большинстве случаев экзостоз не доставляет боли и не сопряжен с дискомфортом. Распознать патологию на ранней стадии едва ли не единственным способом является рентгенограмма, на которую врач направляет пациента, обратившегося по поводу кариеса, пульпита или с другими проблемами. Однако особенностью его является постоянное увеличение остеофитов в размерах. А значит, на определенном этапе пациент может ощутить их присутствие в ротовой полости.
- Языком ощущается твердое образование под слизистой тканью.
- Если остеофиты расположены на челюстных костях и сильно разрослись – может возникнуть дискомфорт или даже болезненность из-за давления на окружающие нервные окончания.
- Визуально экзостоз виден, как участок более светлого оттенка, чем окружающие его слизистые ткани на десне или небе.
- В серьезных случаях большой и запущенный экзостоз может вызывать шепелявость и другие речевые дефекты.
- Если патологические костные разрастания локализованы в области «восьмерок», они могут провоцировать проблемы с широким открыванием рта.
овал лица меняется.
Артроскопические данные
При артроскопии остеофиты выглядят значительно крупнее, чем на рентгенограммах. Типичные места формирования остеофитов:
Передний край большеберцовой кости (чаще всего).
Размеры остеофитов на переднем крае дистального сегмента большеберцовой кости варьируют от малых (несколько мм) до крупных обширных экзостозов, затрудняющих исследование таранно-большеберцового сустава.
Такие остеофиты часто вызывают реактивный синовит передней капсулы. Обычно для определения величины остеофита необходима частичная синовэктомия. Нестабильные остеофиты могут вести себя как фиксированные внутрисуставные тела, периодически вызывая блокады голеностопного сустава.
При обнаружении остеофита большеберцовой кости любой локализации необходимо осмотреть переднюю область голеностопного сустава при его максимальном тыльном сгибании. Остеофиты даже небольших размеров могут соударяться с таранной костью, вызывая появление трещин или глубоких повреждений хряща на прилегающей суставной поверхности. На поздних стадиях заболевания выявляются вторичные остеофиты таранной кости.
Остеофиты таранной кости.
Остеофиты таранной кости чаще всего возникают на её медиальной и латеральной поверхности и обычно сопутствуют остеофитам переднего края большеберцовой кости. Их размер варьирует от нескольких миллиметров до обширных экзостозов, которые создают механическое препятствие для тыльного сгибания. Обычно для адекватной оценки этих остеофитов необходима частичная синовэктомия.
Медиальная лодыжка.
Остеофиты медиальной лодыжки, встречающиеся реже, чем остеофиты передней поверхности голеностопного сустава, могут, тем не менее, препятствовать артроскопической визуализации переднемедиальных отделов. Для их оценки обычно необходима частичная синовэктомия.
Латеральная лодыжка.
Остеофиты латеральной лодыжки встречаются относительно редко. В этой области значительно чаще наблюдаются рубцовые процессы.
Задний край большеберцовой кости.
Остеофиты данной области часто сопутствуют остеофитам переднего края большеберцовой кости. Остеофиты этой локализации обычно не диагностируются вследствие того, что задние отделы большеберцовой кости во время артроскопии осматриваются редко.
При выраженном дегенеративном процессе голеностопного сустава, помимо остеофитов наблюдаются глубокие повреждения и генерализованный реактивный синовит.
Возможные осложнения
Легкомысленное отношение к проблематике остеохондроза никого не доведет до добра. Этот коварный враг вашего здоровья влечет за собой целый ряд осложнений, весьма негативно сказывающихся на качестве жизни, возможности выполнять повседневные действия и реализовывать самые разнообразные потребности.
Наиболее распространенные последствия, возникающие при остеохондрозе:
- ишиас – воспаление седалищного нерва, вызванное его защемлением в крестцово-поясничном отделе;
- грыжевые образования
- остеофитоз – патологическое разрастание костных тканей;
- спондилоартроз – деструктивные изменения фасеточных суставов;
- стеноз – сужение позвоночного канала, влекущее за собой дисфункцию спинного мозга;
- хромота и нарушение походки в результате истончения подвздошной кости;
- парез ног, то есть снижение их мышечной деятельности.
Костно-хрящевые остеофиты
Этот вид возникает, если структура хрящевой ткани изменяется. В здоровом суставе все поверхности устланы хрящевой прослойкой. Она выполняет очень важные функции: благодаря хрящам обеспечивается скольжение суставных элементов относительно друг друга при движении, а не трение, которое иначе разрушало бы костных ткани. Кроме того, хрящи служат амортизатором.
Но если на хрящевые ткани регулярно дается несоразмерная нагрузка, если в суставах возникает воспалительный процесс и происходят их дегенеративные изменения, хрящ теряет свою плотность и эластичность. Он усыхает и начинает деформироваться.
Тогда костная ткань, механическое воздействие на которую увеличивается, начинает разрастаться. Образование остеофитов в этом случае является защитной реакцией организма – таким образом он старается увеличить площадь сустава и распределить нагрузки. В этом случае часто развиваются остеофиты тазобедренного сустава.
Место локализации костно-хрящевых остеофитов – крупные суставы, коленный или тазобедренный.
Симптомы и синдромы
Симптомы шейного остеохондроза появляются далеко не сразу и, зачастую, маскируются под другие заболевания.
К наиболее частым признакам относятся:
- головокружение: как правило, при остеохондрозе оно является системным, т.е. человеку кажется, что окружающие предметы вращаются перед его глазами;
- боль в области затылка, шеи, воротниковой зоне: ее интенсивность зависит от степени развития заболевания; легкая и эпизодическая на ранней стадии, она распространяется на всю голову и приобретает постоянный характер; периодически приступы становятся невыносимыми, в результате чего человек не может даже пошевелить головой;
- шум или звон в ушах: возникают при смене положения после длительного периода неподвижности, часто сопровождаются головокружением;
- ощущение нехватки воздуха, невозможности сделать глубокий вдох; в тяжелых случаях развивается сильная одышка;
- тошнота и рвота: связаны с нарушением кровообращения в определенных зонах головного мозга, усиливаются при попытках повернуть голову;
- снижение остроты зрение, мелькание мушек или туман перед глазами: свидетельствуют о недостаточном снабжении кровью головного мозга; возникают при запущенных стадиях заболевания;
- колебания артериального давления, плохо поддающиеся коррекции препаратами;
- внезапные обмороки, обусловленные спазмом сосудов;
- ощущение комка в горле, першение, сухость, проблемы с глотанием: нередко являются одним из первых признаков патологии.
- боль в плечевом суставе
- онемение пальцев рук
Помимо общих признаков шейного остеохондроза, различают несколько синдромов, характерных для этого заболевания.
Вертебральный синдром
Комплекс симптомов связан с поражением костей и хрящей позвоночного столба. Он включает в себя:
- нарушение подвижности в шейном отделе;
- боли при поворотах головы;
- рентгенологические признаки поражения самих позвонков и пространства между ними.
Синдром позвоночной артерии
Симптоматика обусловлена сужением или спазмом позвоночных артерий, частично отвечающих за кровоснабжение головного мозга. Проявляется следующими признаками:
- шум в ушах;
- головокружение;
- скачки артериального давления;
- тошнота и рвота;
- головные боли;
- нарушения зрения;
- снижение работоспособности;
- сонливость;
- обмороки.
Кардиальный синдром
Напоминает состояние при поражении сердечной мышцы и включает в себя:
- боль или ощущение жжения за грудиной;
- слабость и утомляемость;
- учащенный пульс.
Корешковый синдром
Состояние связано с поражением (сдавлением или защемлением) нервных корешков, выходящих из позвоночного столба в шейном отделе. В зависимости от уровня поражения человек может ощущать:
- онемение или боль в области затылка;
- онемение языка;
- боль в ключицах, затруднения глотания, икота;
- дискомфорт в области плеч, усиливающийся при движениях рук;
- болезненность в области лопаток и предплечий;
- онемение указательного и среднего пальцев;
- онемение безымянного пальца и мизинца.
Чаще всего в патологический процесс вовлекается сразу несколько нервных корешков, в результате чего наблюдается сразу несколько характерных симптомов.
Методика проведения и описание аппарата
Перед процедурой пациента направляют на обследование с целью уточнения диагноза, выявления точной локализации патологического процесса. Физиотерапию назначают в качестве основного или дополнительного лечения заболеваний позвоночника и суставов.
Уникальный аппарат, с помощью которого делают ВТЭС по Герасимову, зарегистрирован в Федеральной службе по надзору в сфере здравоохранения. Производит его фирма «Вектор» с 2003 года в городе Екатеринбурге. Все другие аппараты других производителей, не имеют никакой связи с методикой по Герасимову.
К аппарату прилагаются тончайшие иглы с разной длиной. Подбирают их в зависимости от точки и толщины подкожно-жирового слоя. Проколы иглами практически безболезненны. При проведении внутритканевой электростимуляции, сквозь кожу больного, вводят иглу проводник из металла. Цель – достичь патологического очага (это может быть место сдавления нерва, спазмированный участок мышцы или триггерная болевая точка). После установки игл к ним подключают клеммы аппарата для генерации электрического тока.

Активный электрод в виде иглы, необходимо разместить как можно ближе к патологическому болевому участку, тем эффективнее будет воздействие электротока. Пассивные электроды (пластинки черного цвета) формируют зону электрического поля.
Параметры подбирают таким образом, чтобы ток соответствовал биотокам нервной системы человека. В ходе процедуры пациент ощущает небольшую вибрацию, вызванную электротоком. Показатель эффективности внутритканевой электростимуляции выше по сравнению с другими физиотерапевтическими методами. Это объясняется тем, что воздействие оказывается на глубоколежащие ткани, которых не достичь в ходе любого другого физиотерапевтического воздействия.