Потница у детей: симптомы и лечение
Содержание:
- Профилактика потницы у детей
- Причины выпадения волос у мужчин
- Методы удаления гемангиомы
- Сыпь, вызванная болезнями крови и сосудов
- Что Такое потница или тепловая сыпь?
- Почему развивается баланопостит у мальчиков? Как распознать и чем помочь?
- Причины опрелостей у новорожденных
- Классификация
- Как отличить потничку от других видов сыпи?
Профилактика потницы у детей
Чтобы предупредить появление потницы у ребенка, родителям следует направить усилия на устранение основных причин, вызывающих ее возникновение. К счастью, профилактические меры являются достаточно простыми и доступными в реализации.
Так, чтобы кожа ребенка не страдала от потницы, следует:
Регулярно устраивать малышу воздушные ванны, которые являются не только эффективной профилактикой потницы, но и закаливают детский организм, повышая его стойкость к болезням вирусного или бактериального происхождения. Стоит отметить, что, начиная с трех-четырехмесячного возраста, ребенку можно устраивать воздушные ванны в теплое время года и на улице, при этом следует избегать прямого солнечного излучения и сквозняков.
Обеспечить оптимальный температурный режим (около 20 градусов) и уровень влажности в комнате ребенка
Также важно часто проветривать помещение и устраивать в нем влажную уборку.
Выбирать ребенку одежду из натуральных дышащих тканей.
Одевать малыша в соответствии с погодными условиями.
Отдавать предпочтение грудному вскармливанию. По мнению специалистов, грудное молоко помогает ребенку успешно бороться с сыпью, вызванной потницей.
Своевременно выполнять смену подгузников и пеленок
Кроме того, рекомендуется как можно чаще оставлять ребенка без одноразовых подгузников, способствующих созданию «парникового» эффекта и не позволяющих коже дышать.
Ежедневно купать малыша (в зимнее время один раз в день, а в жаркую погоду – как минимум дважды в день).
Отказаться от применения антибактериальных салфеток для ухода за ребенком, поскольку в их состав входят различные химические вещества, зачастую вызывающие раздражение кожных покровов.
Стирать детское белье с использованием только гипоаллергенных порошков, в составе которых отсутствуют фосфаты и отдушки, а доля агрессивно действующих ПАВ составляет не более 15%. Среди наиболее популярных «безопасных» порошков следует выделить: Frau Schmidt «Ocean baby», Regent, Nordland Eco, Ecover.
При обнаружении даже незначительных покраснений на коже малыша, необходимо сразу же принимать соответствующие меры для их устранения.
Ежедневно производить утренний туалет ребенка, который обязательно должен включать в себя подмывание и с обработку тальком всех складочек (в жаркое время года).
Обратите внимание
Важно помнить, что тальк и обычную детскую присыпку можно использовать только на сухой и чистой коже ребенка. Токарева Лариса, педиатр, медицинский обозреватель
Токарева Лариса, педиатр, медицинский обозреватель
23,691 просмотров всего, 13 просмотров сегодня
Причины выпадения волос у мужчин
Знакомство с пациентами трихологи, как и другие врачи, начинают с подробного опроса. Благодаря ему специалистам удается узнать о темпе жизни, рационе, генетической расположенности и перенесенных болезнях. Собранная информация служит основой для выявления факторов, вызвавших потерю волос.
Трихологи называют 10 причин выпадения волос у молодых мужчин.
Генетическая
На голове каждого человека располагаются волосяные фолликулы. У мужчин, предрасположенных к потере локонов, обнаруживают 2 типа фолликул. Второй, называемый андрогенозависимым, наследуется. Именно он в определенный период запускает процесс выпадения волос.
Гормональная
Если естественный баланс андрогенов и эстрогенов в организме мужчины нарушен, потеря волос неминуема. Гормоны женского типа отвечают за питание и укрепление локонов, поэтому их уменьшение сказывается на шевелюре негативно. Тогда как андрогены угнетают волосяные фолликулы. Соответственно чем их больше, тем хуже состояние волос.
Аутоиммунная
В практике трихологов встречаются случаи, когда облысение начинается спонтанно и происходит крайне быстро. Если стандартные причины выпадения волос у мужчины не наблюдаются, врачи предполагают иммунное нарушение. Сбой, произошедший в иммунной системе, способствует тому, что организм воспринимает луковицы волос как чужеродные элементы и стремиться от них избавиться.
Инфекционная
Временное выпадение волос могут вызывать некоторые паразитарные заболевания и такие недуги, как тиф, локализованная экзема, диабет, псориаз, и проказа. Нередки случаи, когда пациенты, страдающие анемией, онкологическими и сердечно-сосудистыми болезнями также сталкивались с потерей волос. Перечисленные заболевания провоцируют отмирание локонов не только у молодых мужчин, но и у женщин, и пожилых людей обоих полов.
Медикаментозная
Производители профилактических и лечебных препаратов всегда указывают возможные побочные эффекты. Среди них может встречаться и выпадение волос. Обычно такое неприятное последствие настигает пациентов, употребляющих мочегонные средства, антибиотики или антидепрессанты. Как правило, подобный эффект вызывают лишь «сильные» лекарства, прописываемые врачом.
Нервная
Мужчины, регулярно испытывающие стрессы на работе и дома, также крайне часто сталкиваются с потерей волос. Постоянные расстройства нервной системы приводят к нарушению питания волосяных луковиц, что впоследствии становится причиной выпадения волос даже у молодых мужчин. Обычно потеря локонов, вызванная стрессом, завершается после того, как уровень нервного напряжения приходит в норму
Однако длительные депрессии и стрессы могут спровоцировать полное облысение.
Авитаминоз
Современный ритм мужской жизни не позволяет уделять должное внимание рациону питания. Нередко представители сильного пола взваливают на себя море обязательств как на работе, так и дома
Поэтому они не только не успевают питаться сбалансированно, но и просто забывают о полноценных приемах пищи. Перекусы сэндвичами, быстрорастворимыми супами и полуфабрикатами приводят к ослаблению волос, а позже и к их выпадению.
Курение
Мужчины, неравнодушные к сигаретам, сталкиваются с потерей волос в рекордно раннем возрасте. Двадцатилетние парни могут наблюдать выпадение локонов, если их ежедневная норма – 1 пачка сигарет. Регулярное поступление никотина в организм провоцирует гормональный дисбаланс, что в свою очередь вызывает облысение.
Алкоголь
Частотная причина выпадения волос у молодых мужчин – злоупотребление спиртным. Алкоголесодержащие напитки как и сигареты нарушают гормональное равновесие. Кроме того они вызывают кислородное голодание у сосудов головного мозга. Лишенные кислорода волосяные луковицы сначала погружаются в «спящий» режим, а затем и вовсе отмирают.
Отсутствие ухода и постоянные «нагрузки» на волосы.
Мужчины, игнорирующие бальзамы-ополаскиватели, маски и витамины для волос, сталкиваются с ухудшением внешнего вида шевелюры. Если на протяжении долгого времени процедуры по оздоровлению локонов не проводятся, может начаться облысение. С аналогичными последствиями сталкиваются и те представители сильного пола, которые слишком часто пользуются феном или утюжком, либо окрашивают волосы.
Методы удаления гемангиомы
Большая часть врачей наросты никак не лечит, если они не прогрессируют и не доставляют дискомфорт малышу. Удалению с помощью медикаментов или хирургическим путем подлежат те опухоли, которые нарушают функционирование органов. Например, гемангиома на веке у новорожденного, на гениталиях, молочных железах или во рту рекомендуется вылечить. Помимо этого причиной для избавления от недуга становится повреждение гемангиомы, выделение гноя или крови, появление язвочек. Небольшие бляшки, расположенные на кожных покровах, можно не трогать. Доктор Комаровский утверждает, что чаще всего они проходят сами к 6–8 годам.
Удаление гемангиомы лазером
В качестве медикаментозной терапии для детей выбирают бета-блокаторы. Эффективные средства – Тимолол и Пропранолол, которые восстанавливают сосуды, уменьшая шишки в размерах. Устранение гемангиом у детей данными препаратами проводят в стационаре по определенным причинам, а не в домашних условиях
Использование любых лекарств способно вызвать побочные эффекты, важно ознакомиться с противопоказаниями и допустимой дозировкой. Курс осуществляют, контролируя артериальное давление и пульс ребенка. Возможно также терапия гормональными средствами на основе преднизолона
Они усиливают коллагенообразование, что приводит к остановке развития опухоли. Часто гормоны применяют только в качестве вспомогательного метода, к примеру, после хирургического удаления красного пятна на лбу у ребенка
Возможно также терапия гормональными средствами на основе преднизолона. Они усиливают коллагенообразование, что приводит к остановке развития опухоли. Часто гормоны применяют только в качестве вспомогательного метода, к примеру, после хирургического удаления красного пятна на лбу у ребенка.
В ходе операции возможно развитие кровотечения, а после нее – длительный реабилитационный период. Выбирают иссечение скальпелем только при некоторых показаниях, в числе которых очень большой размер опухоли и подозрение на злокачественный процесс.
В настоящее время избавиться от гемангиомы лица или тела можно за несколько сеансов практически без боли и следа. Наиболее эффективными являются такие методики, как лазерная терапия, криодеструкция и склеротерапия. Помимо них применяют радиолучевой способ (если удалить другим способом невозможно: гемангиома мозга или других внутренних органов) и диатермоэлектрокоагуляцию. Однако большинство процедур не проводится у детей до года.
После удаления любым методом доктора нередко выписывают антибиотики или противовоспалительные средства в форме таблеток и инъекций. Поврежденную кожу у новорожденного необходимо регулярно обрабатывать антисептическими растворами или мазью, чтобы избежать осложнений. Корочки, которые образовываются после прижигания, ни в коем случае нельзя отрывать.
Доброкачественное новообразование у младенцев – частое явление, требующее обязательной консультации специалиста. Зачастую лечение гемангиом у маленьких детей не требуется, сосудистая опухоль способна пройти сама. Удаление назначают лишь в некоторых случаях, когда шишка нарушает работу жизненно важных органов.
Сыпь, вызванная болезнями крови и сосудов
Сыпь при заболеваниях крови или сосудов вызывается повреждением стенок капилляров, в результате чего на поверхности кожи появляются петехии – маленькие ярко-красные точки. В отличие от обычных кровоизлияний, сыпь при болезнях крови не меняет цвета при надавливании. На заболевание указывают и другие признаки:
- болят суставы (в коленях, голеностопные);
- чёрный стул, диарея, резкая боль в животе как при отравлении;
- сыпь покрывает всё тело.
К заболеваниям, вызывающим геморрагическую сыпь, относят:
Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа) — заболевание крови, при котором мелкие артерии и капилляры перекрываются тромбами. В основном встречается в детей, особенно новорождённых. Болезнь имеет аутоиммунные причины неясной этимологии. Т.е. собственные иммунные клетки воспринимают тромбоциты как инородное тело и атакуют их. Сыпь безболезненная, возникает как реакция на введение какого-либо медикамента, локализуется на месте инъекции.
Гемобластоз. Это злокачественная опухоль, возникающая очень часто в детском возрасте. Сыпь имеет несколько видов:
- полушары красно-коричневого цвета, покрытые корочкой;
- пузыри с серозной жидкостью внутри;
- похожие на кровоподтёки высыпания как больших размеров, так и в виде кровавых точек, которые появляются безо всяких оснований.
Во всех случаях высыпания вызывают сильнейший зуд. Анализы крови при гемобластозе показывает значительное увеличение количества лейкоцитов из-за снижения иммунитета. Гемоглобин падает, лимфоузлы увеличиваются. Показатели тромбоцитов падают, ребёнок быстро утомляется. Главная причина сыпи при заболеваниях крови или сосудов — это снижение количества тромбоцитов и нарушение синтеза белка, участвующего в тромбообразовании. Такая сыпь возникает и при приёме лекарств, способствующих разжижжению крови (Аспирин, Варфарин, Гепарин).
Диабетическая ангиопатия. Это нарушение пропускной способности сосудов нижних конечностей, провоцируемое сахарным диабетом 1 и 2 типа. Из-за болезни стенки сосудов истончаются, становятся хрупкими. Это вызывает дистрофию кожных покровов. На коже появляются язвочки и эрозии.
Что Такое потница или тепловая сыпь?
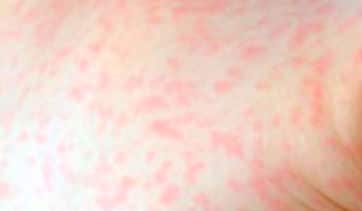
Потница более известна как тепловая сыпь или летняя сыпь. Это небольшие шишки или маленькие волдыри, которые появляются на коже и чаще всего появляются, когда тело ребенка сильно нагревается. В большинстве случаев эти высыпания могут выглядеть как маленькие сердитые рубцы.
Если у вашего ребенка появляется потница, чаще всего вы можете обнаружить ее на внутренних складках кожи. Вы также можете проверить области, в которых одежда плотно прилегает к телу или плотно прилегает к коже, например, грудь, живот, гениталии и бедра. Если малыш часто носит кепки, сыпь может появиться и на коже головы.
Причины тепловой сыпи:
Хотя это сыпь называется тепловой или летней сыпью, ее появление не ограничивается только летними месяцами. Иногда даже зимой можно увидеть тепловую сыпь.
Потовые железы у детей не так зрелы, как у взрослого. Самая распространенная причина тепловой сыпи или потницы – это перегрев тела малыша. Это могло произойти и в холодные месяцы. Давайте рассмотрим некоторые из наиболее частых причин тепловой сыпи у детей:
- Если малыш находится в очень жаркой и влажной погоде
- Если любимое чадо, постоянно подвергается воздействию резких солнечных лучей
- Если вашего малыша часто заворачивают в теплую одежду
- Если малыш часто закутан в лишние слои одежды
- Если одежда вашего малыша сшита из другой ткани, кроме хлопка
- Если в складках кожи ребенка постоянно накапливается пот, например, под мышками, на гениталиях и шее.
- Если на ребенка намыливают кремы, которые не позволяют коже дышать и вместо этого удерживают тепло
- Если малыш принимает лекарства, а выделяемое тепло является последствием
- Если у малыша высокая температура
Симптомы тепловой сыпи:
Потница будет выглядеть как обычная сыпь, но вот некоторые из общих симптомов, на которые вы можете обратить внимание:
- Красные шишки на коже малыша
- Ощущение зуда на коже
- Ощущение покалывания на коже
- Чувство раздражительности или плача
Как лечить потницу у ребенка?
Если у вашего малыша появилась потница, самое главное, чтобы кожа и тело малыша оставались прохладными. Вот несколько советов, которые помогут вылечить тепловую сыпь у детей раннего возраста:
- Убедитесь, что вы не надеваете на малыша слишком много слоев одежды.
- Температура окружающей среды, в которой находится ребеночек, должна быть хорошо отрегулированной и не слишком теплой.
- Убедитесь, что малыш не проводит слишком много времени в переноске или слинге.
- Убедитесь, что ткань одежды изготовлена из чистого хлопка, легка и воздухопроницаема.
- Если вам необходимо долгое время находиться в машине, убедитесь, что кондиционер в основном включен.
- Держите ваше любимое чадо подальше от улицы, особенно в жаркие месяцы.
- Принимайте комфортную прохладную ванну два раза в день.
- Используйте мягкий порошок против потницы для малыша, который рекомендован педиатром вашего ребенка.
- Используйте мягкое антибактериальное мыло для купания.
- Избегайте использования увлажняющих кремов, кремов или лосьонов, которые могут еще больше закупорить поры.
- Убедитесь, что малыш должным образом гидратирован и имеет много воды и свежих соков.
Следование этим простым советам может иметь большое значение для того, чтобы у малыша не было этих неприятных высыпаний на коже. Поскольку эти высыпания вызывают зуд, большинство детей хотят почесать кожу, что ухудшает их состояние.
Тепловые высыпания проходят через несколько дней при правильном уходе. Если он сохраняется в течение длительного времени или ребенку очень неудобно, запишитесь на прием к врачу.
Если у вас есть какие-либо специальные советы по уходу за ребенком с тепловой сыпью, поделитесь ими в разделе комментариев ниже!
Почему развивается баланопостит у мальчиков? Как распознать и чем помочь?
БаланопоститПричины баланопостита у детей
- Гигиена крайней плоти. У мальчиков крайняя плоть сужена физиологически. У большинства из них полностью оттянуть ее и оголить головку члена удается лишь к 3-5 годам, что считается нормой. Но многие родители чересчур усердствуют с гигиеной, и при мытье сильно оттягивают и травмируют крайнюю плоть. Через образовавшиеся микротрещинки в кожу проникают бактерии, которые могут вызвать воспаление.
- Травмы. Раздражение мочой вызывает зуд половых органов. Расчесывая этот участок, ребенок травмирует кожу и заносит инфекцию. Хотя в раннем возрасте нельзя исключить и другие травмы.
- Перегревание. Ношение памперса или теплой одежды повышает влажность в области половых органов и способствует размножению бактерий.
- Кандидоз. После курса лечения антибиотиками начинают усиленно размножаться грибки рода Candida, вызывающие кандидоз или молочницу. У малышей она часто появляется во рту, а иногда и на половых органах.
- Воспаление мочеполовой системы. У детей воспаления мочевыводящих путей возникают чаще, чем у взрослых. Это связано с возрастными особенностями развития мочевыводящей, иммунной и нервной системы. Часто мочевой пузырь не опустошается полностью, и остаток мочи служит резервуаром для размножения бактерий.
- Аллергическая реакция. Покраснение головки и крайней плоти может быть аллергией, которая связана с:
- памперсами;
- применением лекарств;
- средствами ухода за кожей – присыпкой, детским маслом;
- стиральным порошком, которым постираны детские вещи;
- сладостями, ягодами или другими пищевыми продуктами.
Симптомы баланопостита у детей
- Покраснение и припухлость на конце пениса, иногда по всему органу.
- Крайняя плоть плохо отодвигается (при условии, что раньше она отодвигалась хорошо).
- Бело-желтые выделения на головке, белье или памперсе.
- Ребенок плачет во время мочеиспускания. Дети постарше отказываются садиться на горшок.
- Зуд. Ребенок беспокойный, постоянно чешет или оттягивает половой член. Часто при этом плачет, потому что прикосновение вызывает боль.
- Учащенное болезненное мочеиспускание – указывает, что воспаление распространилось на отверстие мочеиспускательного канала.
- Отсутствие мочеиспускания, хотя ребенок жалуется, что хочет в туалет – может быть связано с раздражением и отеком мочеиспускательного канала и мочевого пузыря.
если вы не попали на прием к врачу, то можете облегчить состояние ребенка самостоятельно:
- Посадите ребенка в теплую ванночку. Теплая (не горячая) вода уменьшает неприятные ощущения. Обмойте половые органы снаружи нейтральным детским мылом, без добавок и отдушек, чтобы не усугубить аллергическую реакцию, если таковая имеется.
- Оттяните кожу члена вверх, не обнажая головку. В образовавшуюся щель с помощью шприца без иглы введите 10 мл теплого раствора фурацилина или эктерицида. Жидкость под напором вымывает смегму, которая скопилось между головкой и крайней плотью.
- Можно погрузить член в емкость с теплым раствором фурацилина, слабо розовым раствором перманганата калия или отвара ромашки на 5-10 минут.
- Капнуть в щель или на головку несколько капель масляного раствора А, Е, вазелинового или оливкового масла. Подойдет перекипяченное и охлажденное подсолнечное масло.
Болезнь
Причины опрелостей у новорожденных
Основной причиной появления опрелости является избыток влаги на чувствительной коже малыша. Лишняя влага удаляет с кожи ее естественную смазку, и защитный барьер кожи нарушается, что облегчает доступ в нее микробов. Условиями возникновения опрелостей становятся постоянное раздражение кожи калом и мочой (соли мочи, разрушаясь, образуют аммиак, обладающий раздражающим действием), плохое обсушивание тела после мытья, высокая температура окружающей среды и чрезмерное укутывание новорожденных.
К другим причинам опрелостей относятся трение о кожу одежды (особенно из синтетических тканей), пеленок, подгузников.
Если покраснения возникают по линии прилегания одноразового подгузника, это может являться реакцией кожи ребенка на материал или вещества, входящие в состав такого подгузника.
В «группу риска» по появлению опрелостей входят дети, страдающие аллергическими заболеваниями (с другой стороны, опрелости могут быть предвестниками развития аллергии), а также малыши со светлой кожей, близко расположенными сосудами (у таких детишек на коже ножек и ручек может быть выражен сосудистый рисунок). К этой группе можно отнести и младенцев с избыточной массой тела, обусловленной нарушениями эндокринных и обменных процессов.
Классификация
Потница бывает нескольких видов:
- Красная — отдельные узелочки и пузырьки окружены покрасневшей кожей, но не сливаются. Чаще возникает в складочках кожи — в паху, подмышками, на шейке. Высыпания беспокоят малютку сильным зудом и болезненностью при контакте. Обычно досаждает в течение одной-двух недель.
- Кристаллическая — маленькие серебристые или белые пузырьки появляются на туловище, лице, шейке ребенка. Сливаясь, они образуют довольно большие пятна и легко лопаются, на их месте остаются шелушащиеся участки. Сыпь не мучает кроху зудом или болью и подсыхает через два- три дня.
- Папулезная — появляется спустя несколько часов после того, как малыш вспотел. Мелкие пузыречки телесного цвета появляются на сухой коже конечностей и туловища и, спустя некоторое время, пропадают без следа.
Другие виды, белая и желтая, являются осложненными формами.
Как отличить потничку от других видов сыпи?
Потница у детей выступает в виде кожных покраснений и сыпи, однако ее часто путают с крапивницей, диатезом, лишаем, дерматитом, корью или аллергией. Порой очень сложно отличить ее от других заболеваний, даже по фото, поэтому для получения точного диагноза лучше посоветоваться с доктором и сдать анализы.
Обычно потница начинается с образования на коже маленьких розовых точек, а затем краснеет и увеличивается в размерах, появляются пузырьки с прозрачной жидкостью внутри, а когда они лопаются, кожа начинает шелушиться, также потницу можно определить по постоянно мокнущей коже малыша.
Если ребенок пытается расчесать высыпания, а соблюдение правил гигиены не дает результата, то это явный сигнал, что у малыша какое-то другое заболевание.