Врожденный гипотиреоз у детей, симптомы у новорожденных, лечение и прогноз
Содержание:
- Значение потребления йода при субклиническом гипотиреозе
- ВРОЖДЕННЫЙ ПЕРВИЧНЫЙ ГИПОТИРЕОЗ
- Диагностика
- Патогенез (что происходит?) во время Врожденного гипотиреоза:
- Симптомы
- Патогенез и причины
- Лечение
- К каким докторам следует обращаться если у Вас Врожденный гипотиреоз:
- Лечение заболеваний щитовидной железы
- Профилактика и рекомендации
- Симптомы заболеваний щитовидной железы
- Симптомы гипотиреоза у детей
- Online-консультации врачей
- История
- Диагностика
- Истории лечения
- Формы и причины заболевания
- Диагностика субклинического гипотиреоза во время беременности
- Эффекты заместительной терапии L-Т4 при субклиническом гипотиреозе и изолированной гипотироксинемии
Значение потребления йода при субклиническом гипотиреозе
РЕКОМЕНДАЦИЯ 6
Ежедневное потребление йода у беременных и кормящих женщин должно быть не меньше 250 мкг, но нежелательно, чтобы оно превышало 500 мкг (1S).
РЕКОМЕНДАЦИЯ 7
Достаточное потребление йода обычно обеспечивается за счет его дополнительного приема в виде различных комплексных препаратов для беременных в дозе 150 мкг/день, в идеале до наступления зачатия (1S).
РЕКОМЕНДАЦИЯ 8
Необходимо изучение эффективности и побочных эффектов йодной профилактики, в том числе в комбинации с L-Т4, при субклиническом гипотиреозе у беременных женщин (3S).
Комментарий. Вопрос, который часто задают практические врачи: если у пациентки гипотиреоз, надо ли ей параллельно назначать йодную профилактику? Ответа, основанного на результатах конкретных научных исследований, на этот вопрос нет. Если исходить из доказанного факта безопасности физиологических доз йода, это назначение в регионах йодного дефицита вполне логично, хотя этот вопрос можно обсуждать с многочисленных сторон, хотя бы упомянув, что большая часть препарата L-Т4 состоит из йода и последний при необходимости эффективно отщепляется от тироксина плацентой
ВРОЖДЕННЫЙ ПЕРВИЧНЫЙ ГИПОТИРЕОЗ
Врожденный первичный гипотиреоз встречается с частотой 1:3500 новорожденных.
В 75-90% случаев врожденный гипотиреоз возникает в результате порока развития щитовидной железы на 4-9-й неделе внутриутробного развития плода.
Причины: вирусные заболевания матери,
аутоиммунные заболевания щитовидной железы у матери, радиации, токсическое действия лекарств и химических веществ во время беременности.
В 10-25% случаев к врожденному гипотиреозу приводят генетически детерминированные нарушения синтеза гормонов, а также наследственные дефекты рецепторов к трийодтиронину (Т3), тироксину (Т4) или ТТГ.
Ранняя диагностика заболевания — основной фактор, определяющий прогноз для физического и интеллектуального развития ребенка, так как при позднем начале лечения изменения в органах и тканях почти необратимы.
Клиническая картина
Наиболее ранние симптомы врожденного гипотиреоза не патогномоничны для данного заболевания,
лишь совокупность постепенно появляющихся признаков создает полную клиническую картину.
Дети чаще рождаются с большой массой тела, возможна асфиксия. Выражена затянувшаяся (дольше 10 дней) желтуха. Снижена двигательная активность, имеются трудности при вскармливании.
Возникают дыхательные нарушения в виде апноэ, шумного дыхания. Отмечают затрудненное носовое дыхание, связанное с появлением муцинозных отеков, запоры, вздутие живота, брадикардию, снижение температуры тела.
Возможно развитие анемии, устойчивой к лечению препаратами железа.
Полная клиническая картина гипотериоза развивается к 3-6 месяцам. Типичны угрюмое выражение лица, отсутствие мимики, безразличие к окружающим, грубый хриплый голос,
большой язык, выступающий изо рта.
Значительно замедлены рост ребенка и его нервно-психическое развитие. Формируется диспропорциональное
телосложение — конечности становятся относительно короткими в связи с отсутствием роста костей в длину, кисти рук — широкими с короткими пальцами. Долго остаются открытыми роднички. Появляются муцинозные отеки на веках,
утолщаются губы, ноздри. Кожные покровы становятся сухими, бледными, появляется легкая желтуха,
обусловленная каротинемией. Из-за снижения липолиза и муцинозных отеков у детей с очень плохим аппетитом не развивается гипотрофия.
Живот вздут, нередки пупочная грыжа, запоры.
Диагностика врожденного гипотиреоза
Критерий врожденного гипотиреоза — уровень ТТГ в сыворотке крови выше 20 мкЕД/мл. Кроме того, план обследования больного должен включать:
- определение содержания Т3 в сыворотке крови;
- общеклинический анализ крови — при гипотиреозе выявляют нормохромную анемию;
- биохимический анализ крови — гиперхолестеринемия и повышенное содержание в крови липопротеидов характерно для детей старше 3 мес;
- ЭКГ-изменения в виде брадикардии и снижения вольтажа зубцов;
- рентгенологическое исследование лучезапястных суставов — задержка темпов окостенения выявляется только после 3- 4 мес.
Для верификации порока развития щитовидной железы проводят УЗИ.
Лечение врожденного гипотиреоза
При гипотиреозе своевременно начатая заместительная терапия почти полностью обеспечивает восстановление физических и психических способностей ребенка.
В настоящее время в родильных домах организован скрининг на врожденный гипотиреоз, который проводится на 3-5-й день жизни новорожденного в качестве доклинической диагностики
путем определения гормона ТТГ в крови . Подбор и коррекцию дозы тироксина проводит эндокринолог. Цель — подобрать заместительную дозу, ликвидирующую последствия
гипотиреоза и не вызывающую симптомов тиреотоксикоза (повышенная возбудимость, нарушение сна, потливость, тахикардия, диарея и пр.). Для больных с установленным диагнозом необходимы
постоянный медицинский контроль, индивидуальные занятия (при врожденном гипотиреозе в прогностическом плане наиболее опасна задержка психомоторного развития ребенка), массаж, гимнастика.
Требуется уход за сухой кожей, для чего используют увлажняющие гели и мази.
Медикаментозное заместительное лечение у таких больных продолжается в течение всей жизни.
Диагностика
В первые недели жизни диагностировать врожденный гипотиреоз очень сложно и это возможно лишь в 10-15% случаев, поэтому врачам необходимо ориентироваться, главным образом, на имеющиеся симптомы, которые были озвучены в статье выше. При имеющейся симптоматике в первые месяцы и годы жизни проводится ряд исследований, которые будут нацелены на выявление заболевания:
- плановые обследования у педиатра, а до того как ребенок достигнет возраста в один месяц – неонатолога;
- сдача общего и биохимического анализа крови на определение концентрации гормонов щитовидной железы, холестерина и других важных показателей;
- наблюдение за пульсом и артериальным давлением ребенка, так как при гипотиреозе у детей эти показатели будут снижены;
- проведение ЭКГ, на которой может наблюдаться брадикардия и другие отклонения;
- ультразвуковое исследование щитовидной железы, которое может выявить как некоторые отклонения от нормы, так и полное отсутствие щитовидной железы;
- в отдельных случаях, может быть назначено прохождение КТ или МРТ головы малыша.
Патогенез (что происходит?) во время Врожденного гипотиреоза:
Внутриутробное развитие плода, у которого по тем или иным причинам не функционирует или отсутствует щитовидная железа, осуществляется за счет материнских тиреоидных гормонов, проникающих через плаценту. После рождения уровень материнских тиреоидных гормонов в крови у плода быстро падает. В неонатальном периоде, особенно раннем, тиреоидные гормоны критически необходимы для развития ЦНС новорожденного, особенно для продолжающихся процессов миелинизации нейронов коры головного мозга. При дефиците тиреоидных гормонов в этот период формируется необратимое недоразвитие коры головного мозга ребенка, клинически проявляющееся различной степенью умственной отсталости вплоть до кретинизма. При своевременном начале заместительной терапии (в идеале первая неделя жизни) развитие ЦНС практически соответствует норме. Наряду с развитием патологии ЦНС при несвоевременно компенсированном врожденным гипотиреозом страдает формирование скелета и других внутренних органов.
Симптомы
Существует ряд симптомов, которые могут указать на патологию у ребенка еще до его рождения или в первые часы жизни:
- недоношенность или переношенность беременности;
- генетическая предрасположенность;
- увеличенный родничок;
- рождение крупного плода (более 4 кг).
Другие симптомы начинают проявляться постепенно:
- желтуха;
- при позднем отхождении мекония у новорожденного (первые каловые массы);
- частые запоры и сильное газообразование;
- гипорефлексия;
- неполное сращение черепных костей;
- может наблюдаться мышечная слабость и апатия.
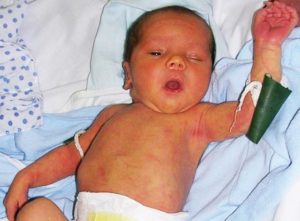
К 3-6 месяцу жизни у новорожденного с гипотиреозом может наблюдаться:
- сухость кожи;
- цвет кожи может быть желтушно-серым;
- изменения происходит в голосе, он может быть низким с хрипотцой;
- задержки в умственном и физическом развитии.
Патогенез и причины
Лечение
Лечение гипотиреоза в большинстве диагностируемых случаев заключается в пожизненной заместительной терапии. Исключения составляют случаи, при которых нарушение выработки ТТ связано с побочными действиями лекарств или каких-либо других веществ. Препаратом выбора при этом заболевании считается левотироксин натрия.
Состояние пациента с гипотиреозом после назначения терапии будет улучшаться постепенно. Первые признаки улучшения после правильно подобранного лечения наблюдаются не ранее, чем через 2-3 недели. Выраженный терапевтический эффект обычно достигается спустя несколько месяцев.
Важную роль в лечении гипотиреоза играет соблюдение диеты. Пациентам с этим заболеванием рекомендовано снизить потребление легкоусвояемых углеводов — отказаться от хлебобулочных изделий, варенья, меда, джема, сахара.
Не менее важен самоконтроль пациента за своим состоянием. Чтобы вовремя диагностировать вторичный гипотиреоз, полезно вести дневник, регистрируя изменения массы тела, показатели артериального давления и пульса, общее самочувствие. Эта мера помогает снизить риск развития осложнений гипотиреоза и исключить побочное действие гормонозаместительной терапии.
К каким докторам следует обращаться если у Вас Врожденный гипотиреоз:
Эндокринолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Врожденного гипотиреоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение заболеваний щитовидной железы
Лечение зависит от конкретной патологии и нарушения функции ЩЖ.
Лечение всех форм гипотиреоза одинаково – назначение препарата тироксина. Лечение хорошо переносится и полностью восполняет дефицит гормонов в организме.
Лечение гипертиреоза – более сложное. Требуется целый ряд препаратов: одни снижают избыточную работу ЩЖ, другие нормализуют работу сердца, кишечника. Зачастую требуется участие в лечении не только врача эндокринолога, но и других специалистов (кардиолога, гастроэнтеролога).
При отсутствии нарушений функций ЩЖ чаще всего ограничиваются наблюдением за патологией.
Профилактика и рекомендации
Как таковой профилактики заболеваний ЩЖ не существует
Поэтому высокую степень важности приобретает периодическое профилактическое обследование (осмотр врача эндокринолога, УЗИ щитовидной железы, анализы крови), особенно для групп риска (к ним относят при наличии факторов наследственности, неблагоприятной экологии места проживания, профессиональной вредности, частых стрессов)
Ведение здорового образа жизни, охранительное отношение к своей нервной системе, физиологическое потребление продуктов, содержащих йод и т. д. выступят лучшей профилактикой патологии этого эндокринного органа.
Симптомы заболеваний щитовидной железы
Симптомы гипотиреоза у детей
Обычно у детей мало выражена симптоматика заболевания и без должной диагностики поставить диагноз не представляется возможным. Однако некоторые симптомы могут дать сигнал о том, что такая диагностика необходима:
- такие дети имеют вес при рождении больше среднестатистического;
- сильная отечность конечностей и лица у малыша;
- низкий басовитый голос у ребенка, хрипы при плаче;
- при обычном дыхании могут прослушиваться хрипы;
- такие дети вялые и много спят;
- может наблюдаться желтушность кожи;
- практически половина детей с врожденным гипотиреозом рождаются позже срока, переношенность также является поводом к дополнительной диагностике.
Кроме представленных симптомов, поводом к беспокойству могут стать: ребенок позже обычного начал самостоятельно переворачиваться, сидеть, держать головку и другие аспекты нормального физического развития. На фото можно увидеть характерный внешний вид младенца с врожденным гипотиреозом.
Online-консультации врачей
| Консультация анестезиолога |
| Консультация пластического хирурга |
| Консультация онколога |
| Консультация педиатра-аллерголога |
| Консультация офтальмолога (окулиста) |
| Консультация общих вопросов |
| Консультация кардиолога |
| Консультация стоматолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация сурдолога (аудиолога) |
| Консультация гинеколога |
| Консультация нейрохирурга |
| Консультация детского психолога |
| Консультация эндоскописта |
| Консультация специалиста по лечению за рубежом |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
История
В 1850 г. Карлинг (Th. В. Curling) впервые описал симптомы Г. у детей, а в 1874 г. Галл (W. W. Gull) — симптомы у взрослых. Орд (W. М. Ord) в 1878 г. в результате морфол, исследования обнаружил атрофию щитовидной железы, явления слизистого отека в коже и подкожной клетчатке; эти изменения он назвал микседемой.
С середины 20 века микседемой обозначают симптом Г.—слизистый отек кожи и подкожной клетчатки. В 1882—1883 гг. независимо друг от друга хирурги Т. Кохер и Ж
Реверден обратили внимание на то, что в результате полного удаления щитовидной железы у больного развивалась клин, картина, к-рую Т. Кохер назвал струмипривной, или тиреопривной, кахексией, а Ж
Реверден— послеоперационной микседемой. Правильность высказанной патогенетической концепции в 1884 г. была подтверждена Шиффом (М. Schiff), успешно применившим для лечения послеоперационного Г. трансплантацию ткани щитовидной железы. В 1891 г. Марри (G. R. Murray) использовал для этой цели экстракт тиреоидной ткани овцы. Г. явился первым эндокринным заболеванием, при к-ром была осуществлена идея заместительной гормональной терапии.
Диагностика
Поскольку влияние гормонов ЩЖ на организм очень значимо и разнообразно, ее заболевания, несомненно, будут отражаться на функции всех органов, поэтому важна своевременная диагностика.
Обследование простое и весьма доступное.
Первый шаг – это прием врача эндокринолога, который включает беседу и осмотр. Как правило, при расспросе пациента можно выявить некоторые беспокоящие симптомы, которые заставляют думать о нарушении работы ЩЖ. Эти симптомы в большинстве своем неспецифичны и могут наблюдаться у многих больных, а иногда и здоровых в условиях стресса, усталости.
Вторым шагом, при обоснованном подозрении на нарушение функции или структуры ЩЖ является направление пациента на анализ крови для определения содержания тиреоидных гормонов.
- в крови определяют уровень Т4, Т3 (гормоны ЩЖ) и ТТГ (гормон гипофиза)
- нередко исследование дополняется определением в крови уровня различных антител к ЩЖ
При снижении работы самой ЩЖ — гормоны Т4 (в большей степени) и Т3 оказываются сниженными, а «гормон-начальник» (ТТГ) — повышен. Наоборот, при увеличенной продукции гормонов щитовидной железой, уровень Т4 и Т3 повышен, но ТТГ снижен.
Третьим шагом в диагностике необходимо визуализировать ЩЖ.
Самый простой, доступный и информативный метод — ультразвуковое исследование (УЗИ) ЩЖ, при котором определяется размер и структура ткани органа.
При этом, одно исследование не заменяет другое исследование. Осмотр, лабораторные и инструментальные обследования – три ключевых момента в диагностике заболеваний ЩЖ.
Существуют и более специализированные, нужные только в некоторых случаях, исследования:
Сцинтиграфия ЩЖ — использующийся метод при подозрении на активно функционирующие узловые образования в ЩЖ. Также может использоваться для дифференциальной диагностики в условиях тиреотоксикоза для подтверждения/исключения деструктивного тиреоидита.
Другие инструментальные методы обследования (МРТ, СКТ, ПЭТ) в рутинной клинической практике используются гораздо реже. Для дополнительного проведения этих методов обследования нужны веские основания.
Особенную важность представляет оценка функционального состояния щитовидной железы у беременной женщины в связи с тем, что развитие ребенка – в особенности, его нервной системы – зависит от уровня тироксина (основной формы тиреоидных гормонов) у будущей матери
Истории лечения
Узловой зоб
Пациентка В., 45 лет. Обратилась в Клинику ЭКСПЕРТ с данными УЗИ щитовидной железы. Жалоб на самочувствие не было. Пошла обследоваться «за компанию» с подругой. В семье пациентки родственников, страдающих патологией щитовидной железы, нет. При первом УЗИ были выявлены множественные очень мелкие изменения в ткани железы 3-6 мм в диаметре, описанные УЗ-специалистом как «множественные узлы». Пациентка выполнила исследование крови на гормоны щитовидной железы, отклонений в данных лабораторного обследования не обнаружилось. Пациентке было предложено динамическое наблюдение (контроль УЗИ) каждые полгода, что пациентка и делала. На прием пришла с пятью УЗ-заключениями, в которых изменений в размерах очагов в щитовидной железе не выявлено. Тем не менее, динамическое обследование рекомендовалось УЗ-специалистом.
Пациентка И., 32 года. На самочувствие не жаловалась. Направлена к эндокринологу после диспансерного осмотра, в ходе которого терапевтом заподозрен узел в щитовидной железе. При обследовании узловой зоб был подтвержден – узел 12 мм в диаметре с нечеткими контурами и повышенным кровотоком внутри. Гормональная функция железы не нарушалась. Была выполнена биопсия узла, по итогам которой выявлено подозрение на рак щитовидной железы. Пациентка была прооперирована (удалена железа и частично лимфоузлы на шее). При последующем гистологическом исследовании диагноз рака подтвержден, дополнительно выявлены метастазы в лимфоузлы. Пациентке потребовалось дальнейшее лечение – радиойодтерапия. В настоящее время пациентка получает лечение и находится под динамическим контролем эндокринолога и онколога. Данных о прогрессировании и возврата болезни спустя 2 года нет.Впоследствии (через 3 года), убедившись в том, что болезнь не вернулась, пациентка планирует беременность.
Гипотиреоз
Пациентка М., 20 лет. В течение 3 лет постепенно неуклонно набирает вес. Отмечает отеки на лице, на кистях рук, на ногах, на животе. В течение всего этого времени беспокоят непрекращающиеся запоры. Кожа стала бледной, с желтоватым оттенком. Пациентка учится в институте на III курсе. Стала хуже учиться, т.к. ухудшились внимания и способность запоминать, стало трудно усваивать большой объем информации, хотя раньше учеба давалась легко. Пыталась больше заниматься. Все описанные жалобы – в особенности изменение веса, отеки и запоры – связывала с тем, что ведет преимущественно сидячий образ жизни. Старалась применять «различные диеты» для снижения веса. Значительного эффекта они не приносили. Для нормализации стула использовала слабительные, клизмы. Обратилась в студенческую поликлинику. При обследовании был выявлен сниженный уровень гемоглобина. Назначены препараты железа, витаминные препараты, но значительного эффекта от лечения не было.Обратилась в Клинику ЭКСПЕРТ. При обследовании был выявлен гипотиреоз на фоне аутоиммунного тиреоидита. Пациентке назначено лечение, все симптомы болезни прошли в течение 3 месяцев.
Формы и причины заболевания
Гипотиреоз часто называют болезнью мегаполисов: из-за плохой экологической обстановки и отсутствия йодной профилактики в больших городах она распространена чаще, чем в сельской местности. Болезнь поражает людей разного социального статуса и пола. Тем не менее, у женщин она встречается в 5 раз чаще. Важен и возраст пациента: после 40 лет вероятность развития эндокринного расстройства растет.
То, каким образом проявляется гипотиреоз щитовидной железы, может определяться ее формой:
- первичной;
- вторичной;
- третичной.
Первичная форма патологии — состояние, которое развивается вследствие поражения щитовидной железы. Для нее характерен рост продукции гормона, именуемого тиреотропным. Она развивается из-за аутоиммунных сбоев, а также вследствие проведенного ранее медикаментозного лечения диффузного и диффузно-узлового зоба, или йододефицита. Также выделяют врожденный гипотиреоз, наиболее часто обусловленный недостаточным развитием щитовидки.
Вторичная форма — результат поражения гипоталамо-гипофизарной системы, то есть отдельных участков ГМ, при котором нарушается выработка ТТ и ухудшаются функции щитовидки.
О третичной форме гипотиреоза есть информация, что она — следствие патологических поражений гипоталамуса. Обе эти формы развиваются из-за травм, оперативного вмешательства, опухолей и других состояний, которые провоцируют нарушения в работе гипоталамуса или гипофиза.
Диагностика субклинического гипотиреоза во время беременности
РЕКОМЕНДАЦИЯ 1
Во всех антенатальных центрах необходимо использование триместр-специфических референсных диапазонов для уровней ТТГ и Т4 (общего или свободного), которые могут отличаться (2S).
Комментарий. Если для уровня ТТГ эти триместр-специфические диапазоны предлагаются, этого нельзя сказать об уровне общего и свободного Т4.
РЕКОМЕНДАЦИЯ 2
При отсутствии в лаборатории собственных триместр-специфических диапазонов для уровня ТТГ рекомендуется использовать следующие верхние референсные пределы: для первого триместра — 2,5 мЕд/л, для второго — 3,0 мЕд/л, для третьего — 3,5 мЕд/л (2W).
Комментарий. В данном случае в отличие от американских рекомендаций для третьего триместра появилась цифра 3,5 мЕд/л. Есть ли в данном случае разница между 3,0 и 3,5 мЕд/л? Скорее всего нет.
РЕКОМЕНДАЦИЯ 3
Для оценки функции щитовидной железы во время беременности может использоваться определение как общего, так и свободного уровня Т4 (2S).
Комментарий. В литературе опубликовано много дискуссий об этом, чему основанием послужили последние американские рекомендации. Позиция здесь скорее примирительная. В прошлой публикации мы уже дискутировали о том, что на ранних сроках беременности, когда уровень Т4, пожалуй, наиболее значим, можно вполне доверять уровню свободного Т4, который будет постепенно методически занижаться по мере увеличения срока беременности. По мнению автора этой статьи, во время беременности, как и вне ее, в большинстве случаев достаточно оценки одного только ТТГ, если не брать случаи его снижения, то есть ситуации, когда нужно дифференцировать транзиторный гестационный гипертиреоз.
РЕКОМЕНДАЦИЯ 4
В рамках скрининга определение уровня ТТГ следует проводить на ранних сроках беременности. Если ТТГ повышен, определяется уровень св.Т4 и АТ-ТПО. Это позволит дифференцировать субклинический и явный гипотиреоз, а также выделить пациентов с изолированной гипотироксинемией и центральным гипотиреозом (1S).
Комментарий. Если уровень ТТГ повышен, то это уже явно будет не изолированная гипотироксинемия, а пациентки со вторичным гипотиреозом почти все без исключения бесплодны.
РЕКОМЕНДАЦИЯ 5
При повышенном ТТГ и отсутствии АТ-ТПО следует определить уровень АТ-ТГ УЗИ щитовидной железы может быть проведено для выявления эхографических признаков АИТ (2S).
Комментарий. Определение антител и поиск эхографических признаков АИТ нас, конечно, укрепит в необходимости назначить L-Т4, но если мы ничего из этого не найдем, следуя этим же рекомендациям и американским рекомендациям 2012 г., заместительную терапию все равно нужно назначить. Обходят вопрос такого назначения только американские рекомендации 2011 г., которые говорят, что в этом плане «нет данных как за, так и против назначения L-Т4«, что ставит практического врача в весьма неловкое положение. Надо признать, что в таком подходе есть много правды — ведь если у пациентки гипотиреоз, должны быть признаки заболевания, которое его вызвало, а если их нет — речь может идти об индивидуальной вариации уровня ТТГ, особенно если он находится в интервале 2,5 и 4,0 мЕд/л.
Эффекты заместительной терапии L-Т4 при субклиническом гипотиреозе и изолированной гипотироксинемии
РЕКОМЕНДАЦИЯ 10
При субклиническом гипотиреозе, развившемся при планировании и во время беременности, необходима заместительная терапия L-Т4 (2S).
Комментарий. Этот пункт, вкупе с предложенными референсными диапазонами для ТТГ, свидетельствует о том, что в первом триместре заместительная терапия показана при ТТГ выше 2,5 мЕд/л. С формальных позиций при планировании беременности она показана при ТТГ выше 4,0 мЕд/л, поскольку планирование беременности и ее наличие — это не одно и то же.
РЕКОМЕНДАЦИЯ 11
В настоящее время отсутствуют интервенционные исследования, которые бы доказали преимущества заместительной терапии L-Т4 у женщин с гипо-тироксинемией с позиции акушерских осложнений (1S).
Комментарий. Речь идет о выявлении изолированного снижения уровня св.Т4 при нормальном уровне ТТГ, то есть об изолированной гипотироксинемии.
РЕКОМЕНДАЦИЯ 12
Тем не менее терапия L-Т4 может быть рекомендована при изолированной гипотироксинемии, выявленной в первом триместре, поскольку она ассоциирована с нарушением нервно-психологического развития ребенка (ЗW).
Комментарий. В первом триместре изолированное снижение уровня св.Т4 без повышения уровня ТТГ выявляется очень редко.
РЕКОМЕНДАЦИЯ 13
Терапия L-Т4 не рекомендуется при изолированной гипотироксинемии, выявленной во втором и третьем триместрах беременности (3S).