Топ-6 народных методов, как вывести камни из почек
Содержание:
Клиническая симптоматика
Все проявления мочекаменной болезни можно условно разделить на две большие группы — специфические и неспецифические.
Специфические признаки определяют локализацию поражения в области мочевыносящих путей и степень развития патологического процесса. Неспецифическая симптоматика указывает на наличие в организме воспаления, помогает определить его интенсивность и степень вовлечённости других органов и тканей.
Неспецифическая симптоматика включает:
-
повышение температуры до 39 градусов по Цельсию;
- тошноту и рвоту вне связи с приёмами пищи;
- головные боли и головокружения;
- общую слабость, вялость;
- нарушения сна (бессонницы, ночные пробуждения);
- отсутствие аппетита;
- снижение концентрации внимания и работоспособности.
К специфическим симптомам относят:
-
боль в области почек, по ходу мочеточников и мочевого пузыря;
- увеличение объёма поражённой почки, её болезненность при пальпации;
- появление крови в моче;
- кровянистые выделения из уретры;
- отёчность лица и верхней половины туловища;
- нарушение отхождения мочи.
Таблица: особенности течения болезни у лиц разных полов
| Сравнительная характеристика | Мужчины | Женщины |
| Возраст начала заболевания | От пяти до семидесяти лет | От десяти до семидесяти лет |
| Локализация болевого синдрома и его распространение | В области мочеточников, отдаёт в пах или бедро | В области почек, отдаёт в малый таз, матку и придатки |
| Сопровождение признаками интоксикации организма | Часто встречаются тошнота и рвота, головные боли | Тошнота, не сопровождающаяся рвотными позывами, головокружения и боли по типу мигрени |
| Повышение температуры тела | У большей части пациентов поднимается до тридцати девяти градусов | Характерно субфебрильное (37,2–37,8 градусов) повышение температуры |
| С чем приходится дифференцировать болезнь | Уретрит, простатит, аппендицит | Цистит, пиелонефрит, внематочная беременность, выкидыш |
| Наличие кровянистых выделений из уретры | Встречается у 80% пациентов при низкой локализации камня | Не характерны |
| Влияние на половую и репродуктивную функцию | Может вызывать тазовые боли и нарушение эрекции, не провоцирует бесплодие | Не сказывается на половом влечении и дальнейшей функции к воспроизведению потомства |
Как проявляется закупорка мочеточника
Закупорка мочеточника — острое патологическое состояние, которое требует неотложного хирургического вмешательства. При этом камень полностью перекрывает просвет мочеточника, провоцируя скопление жидкости над уровнем повреждения. Мочеточник и почечная лоханка перерастягиваются, что вызывает раздражение болевых рецепторов в их мышечных оболочках. В ответ на это происходит реакция мышечного спазма, что усиливает болевую реакцию.
Симптомы закупорки мочеточника:
-
Пациент испытывает резкую и сильную боль в области живота и поясницы, которая заставляет его принять вынужденное положение эмбриона.
- Любое движение, глотание и даже кашель вызывают усиление болевого синдрома.
- При отсутствии медикаментозной или хирургической помощи у больного постепенно развивается картина острой почечной недостаточности (потеря сознания, снижение тонуса мышц, отсутствие рефлекторной деятельности и замедление дыхания).
- Кожные покровы приобретают желтоватый оттенок, что является немедленным показанием для помещения пациента в отделение реанимации и интенсивной терапии, где производятся необходимые мероприятия.
Рецепты
Известна эрва сильным мочегонным действием, при этом эффективность не обеспечивается агрессивностью процесса – быстрого обезвоживания организма не будет. Синтетические препараты такой мягкостью похвастаться не могут.
Эрва шерстистая при камнях в почках
Перед тем, как использовать лекарственные возможности пол пала, нужно точно узнать состав почечных камней. Действует трава только на уратные камни. Другие растительные мочегонные средства принимать нельзя, если вы уже пьете эрву. Также нельзя в период лечения есть острые блюда и солености, нельзя принимать даже малые дозы алкоголя. Устойчивый результат может дать не один курс лечения, а три. Но перерыв между курсами должен быть полугодовой.
Препараты, полученные на основе травы, пить рекомендовано натощак, за 20 минут до приема пищи – так лекарство будет лучше усваиваться.
Как применять:
- В виде отвара. 3 чайные ложки сухого сырья залить 300 мл кипящей воды. Состав нужно кипятить около 7-9 минут. После этого смесь снимается с огня и выдерживается 3 часа. Процеженный состав принимать нужно трижды в день. Более 100 мл за один раз пить нельзя. Оптимальной одноразовой дозой могут быть 50-70 мл.
- В виде настоя. Его проще делать в термосе. Насыпьте в его чашу 1 столовую ложку сухой травы и залейте 200 мл кипящей воды. Время выдержки то же – 3 часа. Дозировка такова – разделить весь состав на 2 части, принимать 2 раза в день.
К слову, остатки настоев и отваров тоже можно использовать. Из них делают лечебные примочки, которые помогают избавиться от фурункулов и прыщей. Вышеуказанная дозировка рассчитана строго на взрослых. Отвары готовить можно только с расчетом на 1 день, то есть пить их правильно свежими. Всякий следующий прием требует нового приготовления.
Пол пала для похудения
Трава пол-пала в измельченном виде для приготовления отвара
Отвар травы считают и неплохим средством для похудения. Конечно, в том случае, если помимо питья этого препарата вы прилагаете и другие усилия для избавления от лишнего веса. Напиток нормализует работу сразу нескольких систем (мочевыделительной, пищеварительной, нервной), что помогает и похудению. За счет такого лечения улучшается качество сна, излишки соли и воды выводятся из организма.
Быстрых результатов ждать не стоит: но быстрое снижение веса чревато еще большим прибавлением лишних кило. Для похудения можно пить аптечный чай, инструкция по применению эрвы шерстистой расписывает, как именно пить чай. Сахар в такой напиток лучше не класть. Обязательно нужно сверяться со списком противопоказаний.
Отвар из эвры
А теперь немного подробнее о том, как самостоятельно приготовить отвар. Возьмите 1 чайную ложку травы, засыпьте ее в эмалированный чайник или ковшик. Это сырье залейте 240 мл фильтрованной воды. Емкость с залитой эрвой отправьте на средний огонь, кипятите состав минут 5. Готовому отвару обязательно нужно дать настояться около 3-4 часов. После этого его следует тщательно процедить. Перед применением отвар немного подогревают. А в холодильник хранить такое средство дольше двух суток нельзя.
Отвар из травы эрвы отличное средство против камней в почках
Принимать можно взрослым по 50-100 мл в день, разделяя весь отвар на 3 приема. Подростки от 12 лет (после согласования такого лечения у педиатра) принимают по 15 мл отвара, тоже 3 раза в день. Минимальный терапевтический курс составляет 10 дней, максимальный – месяц. Если лекарство плохо переносится, возникает тошнота, проблемы с ЖКТ, головная боль, лечение останавливается.
Настой
Настой готовится почти так же, как и отвар, но все же некоторые нюансы различают эти 2 лекарственные формы. Ополоснув кипятком эмалированную емкость, отправьте в нее 1 чайную ложку сухой эрвы. Залейте 1 стаканом кипятка сырье. Поставьте емкость на водяную баню, кипятите 10-15 минут. Обязательно перемешивайте средство в ходе приготовления.
Оставьте состав на водяной бане, пусть он остывает в таком состоянии. Готовый настой процеживается, трава отжимается. Не забудьте увеличить объем средства до первоначального – добавьте нужное количество чистой кипяченой воды. Дозировка и способ применения тот же, что и у отвара.
Представляем вам видео-рецепт приготовления настоя из эрвы.
Чай
Годится для приготовления чая и сухая, и свежая трава. 2 чайные ложки растительного сырья заливаются 1 стаканом кипяченой воды, накрываются крышкой и выдерживаются не дольше 15 минут. После этого чай можно процедить. Как принимать в виде чая эрву шерстистую: в теплом виде, по желанию – с добавлением небольшого количества меда. Небольшой чашки в день будет достаточно.
Фармакологический эффект
Одними из опорных моментов образования почечных камней являются такие нарушения обмена веществ, как высокая кислотность мочи, усиленная экскреция кальция с мочой и снижение содержания в моче цитратов. Так, например, для выпадения мочевой кислоты в осадок и формирования уратных конкрементов необходимо рН менее 6,5. В более щелочной среде эти камни не образуются, а уже имеющиеся — растворяются. В состав медикамента входит лимонная кислота и ее натриевая соль в сочетании с калия гидрокарбонатом. Они образовывают так называемую буферную систему, которая увеличивает рН мочи пропорционально принятой дозе медикамента. Таким образом, путем контроля и коррекции рН мочи при помощи Блемарена возможен полный лизис мочекислых камней. С другой стороны, он устраняет дефицит цитрата, зачастую характерный для МКБ. Согласно проведенным исследованиям, именно наличие цитрата в моче наиболее эффективно тормозит процессы кристаллизации. Действие самого аниона лимонной кислоты также направлено непосредственно на ионы кальция: в кишечнике он их связывает и препятствует дальнейшему всасыванию, а при попадании в мочу образовывает с ними растворимые комплексы. В результате обоих этих процессов содержание свободных ионов кальция в моче заметно уменьшается, благодаря чему кальций не выпадает в осадок в виде камней (в частности, оксалатных). Кроме того, цитрат оказывает комплексное влияние, ингибируя образование не только кальциевых камней и уратов, но и оксалатов, магний-аммониевых фосфатов и других конкрементов.
Особенно замечателен эффект данного медикамента при сочетании дистанционной литотрипсии с нисходящей (лекарственной). При таком варианте Блемарен уменьшает и как бы сглаживает острые края фрагментов камней, образовавшихся после аппаратного дробления, что облегчает их выход наружу, а затем способствует профилактике рецидивов
Особенно важно это для кальциевых камней, которые крайне неохотно растворяются при помощи медикаментов, и при этом составляют подавляющее большинство конкрементов
Диагностика Интерстициального нефрита:
Установить диагноз ОИН трудно не только в условиях поликлиники, но и в специализированных нефрологических отделениях. Особенно трудно установить (тем более своевременно) диагноз ОИН при стертых, атипичных формах заболевания, когда клинические симптомы слабо выражены. Этим объясняется тот факт, что истинная частота и распространенность ОИН, по-видимому, существенно выше, чем регистрируется официально. Можно предположить, что у многих больных с диагнозом так называемой инфекционно-токсической почки, который нередко ставится в поликлинических условиях, на самом деле имеет место стертая форма ОИН.
И все же, хотя установить диагноз ОИН на основании клинических признаков и лабораторных данных (без результатов пункционной биопсии почки) сложно и трудно, но возможно при тщательном учете анамнеза и основных особенностей клинико-лабораторных проявлений заболевания и его течения, тем более в типичных случаях. При этом наиболее надежным диагностическим критерием является сочетание таких признаков, как острое развитие почечной недостаточности с явлениями гиперазотемии, возникающей в первые дни после приема лекарственных препаратов (чаще антибиотиков), назначаемых по поводу предшествующей стрептококковой или другой инфекции, при отсутствии длительной олигурии, а часто на фоне полиурии, которая возникает уже в начале заболевания. Весьма важный признак ОИН — раннее развитие гипостенурии не только на фоне полиурии, но (что особенно характерно) и у больных с олигурией (даже выраженной). Существенно, что, рано появляясь, полиурия и гипостенурия сохраняются значительно дольше других симптомов, иногда до 2-3 месяцев и более. Патологические изменения в моче (протеинурия, лейкоцитурия, гематурия, цилиндрурия) сами по себе не являются строго специфичными для ОИН, однако их диагностическое значение возрастает с учетом одновременного развития гиперазотемии, нарушения диуреза и концентрационной функции почек.
Существенное значение в диагностике начальных проявлений ОИН придают определению b2-микроглобулина, экскреция которого с мочой увеличивается уже в первые дни заболевания и уменьшается при обратном развитии воспалительного процесса в почках (М. С. Команденко, Б. И. Шулутко, 1983).
Наиболее надежным критерием диагностики ОИН считают данные гистологического исследования пунктата почечной ткани, полученной с помощью прижизненной пункционной биопсии почки.
При дифференциальной диагностике ОИН прежде всего необходимо иметь в виду острый гломерулонефрит и острый пиелонефрит.
В отличие от ОИН острый гломерулонефрит возникает не на фоне, а спустя несколько дней либо 2-4 недели после очаговой или общей стрептококковой инфекции (ангины, обострения хронического тонзиллита и др.), т. е. ОГН свойствен латентный период. Гематурия при ОГН, особенно в типичных случаях, более выражена и более стойкая, чем при ОИН. В то же время у больных с интерстициальным нефритом чаще встречается, более выражена и более характерна лейкоцитурия, она обычно преобладает над гематурией. Умеренная преходящая гиперазотемия возможна и при ОГН, но развивается лишь при бурном тяжелом течении заболевания, на фоне олигурии с высокой или нормальной относительной плотностью мочи, тогда как для ОИН характерна гипостенурия даже при выраженной олигурии, хотя чаще она сочетается с полиурией.
Морфологически (по данным пункционной биопсии почки) дифференциальный диагноз между этими двумя заболеваниями не представляет затруднений, поскольку ОИН протекает без поражения клубочков и, следовательно, воспалительные изменения в них, характерные для ОГН, отсутствуют.
В отличие от ОИН для острого пиелонефрита характерны дизурические явления, бактериурия, а также нередко обнаруживаемые с помощью рентгенологического или ультразвукового исследования изменения формы, размеров почек, деформации чашечно-лоханочной системы и других врожденных либо приобретенных морфологических нарушений со стороны почек и мочевых путей. Пункционная биопсия почки в большинстве случаев позволяет надежно провести дифференциальную диагностику между этими заболеваниями: гистоморфологически ОИН проявляется как абактериальное, недеструктивное воспаление интерстици-альной ткани и канальцеврго аппарата почек без вовлечения в этот процесс чашечно-лоханочной системы, что обычно характерно для пиелонефрита.
Состав и форма выпуска
Натуральное средство Роватинекс производится в виде округлых капсул для индивидуального приема, с действующими веществами, помещенными в желатиновую оболочку. Выпускается лекарственный препарат корпорацией из Ирландии Rowa pharmaceuticals, Ltd. Завод для выпуска средства находится в Германии, на территории РФ средство реализуется только в качестве импортируемого.
Оболочка препарата кишечнорастворимая, желатиновая, с ярко-желтой окраской, капсулы сферические, другие формы выпуска отсутствуют. Внутреннее содержимое облечено в жидкую форму, цвет вещества от желтого до зеленоватого, ароматические компоненты сильно выражены, за счет присутствия экстрактивных веществ натурального происхождения. Одна упаковка рассчитана на 50 или 100 капсул для приема внутрь.
В число компонентов препарата входят:
масло оливы очищенное (носитель);
анетол в дозировке 4 мг;
цинеол в дозировке 3 мг;
борнеол в дозировке 10 мг;
альфа-, бета-пинен в дозировке 31 мг;
камфарен в дозировке 15 мг.
Все действующие вещества лекарственного средства являются жирорастворимыми, именно поэтому в качестве носителя здесь было выбрано оливковое масло, обладающее не только обволакивающим действием, но и позволяющее ускорить процессы усвоения биологически активных веществ растительного происхождения организмом.
Капсулы, в связи с их горькими и резким вкусом, помещены в специальную растворимую оболочку, состоящую из:
желатина;
глицерина (в 85% концентрации);
красителей E110, E 104;
Клиническая картина почечной колики
Классический симптом почечной колики — резкая, яркая боль, которая возникла внезапно. Нередко она имеет схваткообразный характер и проявляется в зоне поясницы и рёберно-позвоночном углу. Продолжительность приступа: от нескольких минут до нескольких суток, а в случае если он вызван конкрементом — до недели. Он может развиться в любое время дня и ночи, независимо от того, чем занимается пациент, а боль от него настолько интенсивная, что он не находит себе места.
Боль от почечной колики у мужчин может отдавать в пенис и мошонку, у женщин — в область промежности. Она, также, может распространяться на пупочную область и вбок, в проекции поражённой почки или в наружную поверхность бёдер. Место болевой симптоматики и ряд сопроводительных проявлений зависит от степени закупорки:
| Локализация | Симптоматика |
|---|---|
| Конкремент находится в почечной лоханке | Болевая симптоматика поражает ребёрно-позвоночный угол и иррадиирует в прямую кишку, сопровождаясь болезненными спазмами с позывами к дефекации. |
| Закупорка мочеточника | Болевой синдром поражает поясничную область или бок в проекции поражённой почки и иррадиирует в пах, уретру и половые органы. Может сопровождаться тошнотой и рвотой. |
| Обструкция нижних отделов мочеточника | Болевая симптоматика сопровождается частыми позывами к опорожнению мочевого пузыря. |
Существует и ряд других симптомов, независящих от локализации проблемы. Они заключаются в следующем:
- Микро- или макроскопическая гематурия;
- Повышение артериального давления;
- Сильный озноб.
Симптоматика заболевания
В начале формирования камней присутствует симптоматика панкреатита. О наличии камней говорят следующие признаки:
- опоясывающая живот и отдающая в спину либо под лопатку жгучая боль, возникающая после приема алкоголя или употребления очень жирной пищи;
- тошнота, рвота желчью;
- эпизодически – присутствие большого объема жира в каловых массах.
По мере прогрессирования заболевания ухудшается секреторная и ферментативная функция железы, появляется некроз ее тканей. При пальпации эпигастрия больной ощущает сильную боль, у него присутствует слюнотечение. При попадании камня в общий проток возможно развитие желтухи. У большинства пациентов на этом этапе обнаруживается сахарный диабет.
Инструкция
Перед употреблением лекарство растворяют в 1 стакане жидкости. Сгодится обычная или щелочная минеральная вода, сок, чай. Полученный раствор выпивают после еды. Обычно принимают по 1-2 таблетки (или 3-6 г гранулированного порошка) 2-3 раза в день через равные промежутки времени, стараясь сохранить концентрацию медикамента в крови и моче постоянной — например, в 8:00, 15:00 и 22:00.
Дозу лекарства корректируют перед каждым приёмом в зависимости от текущего значения рН мочи. Для этого в чистый стаканчик со свежей мочой погружают индикаторную бумажку, которую можно найти в упаковке лекарства. По прошествии 2 минут полученный результат оценивают по цветовой шкале и заносят в специальный календарь.Если перед очередным приемом рН мочи оказывается меньше целевых значений, пациент нуждается в увеличении дозы. Если же, наоборот, полученная цифра выше верхней границы, то выпивают на одну таблетку (ложку) меньше, чем в предыдущий раз.
Успех терапии целиком и полностью зависит от поддержания постоянного рН. Таким образом, пациента ожидает долгий кропотливый труд. Целевые значения кислотности зависят от специфики заболевания.
Наиболее эффективно лизис уратных камней происходит при рН 6,6-6,8, однако допускаются колебания от 6,2 до 7,0. Крайне нежелательно ощелачивать мочу сильнее — при этом создаются благоприятные условия для выпадения фосфатов в виде осадка, который формирует на мочекислых камнях чрезвычайно труднорастворимую «скорлупу».
Цистиновые камни встречаются у людей, страдающих цистинурией. Для их растворения кислотность поднимают до 7,5-8,5.
Во время приема цитостатиков рекомендуют поддерживать рН не менее 7,0 во избежание нефротоксического эффекта химиотерапии.
Возможности профилактики
Сегодня наука не знает точных способов профилактики именно камнеобразования в протоке поджелудочной железы. Однако есть достаточно действенные меры. Главная из них – это диета. Нужно исключить жареную пищу, супы на крепких мясных бульонах, сложные овощные, мясные и фруктовые салаты, жирное. Все эти продукты провоцируют усиленную выработку желчи и одновременно задерживают ее отток, то есть образуют застой.
- Мясо можно есть только за обедом, в один прием. Вечером – овощи или рыба. Два раза в неделю полезно выпивать по бутылке минеральной воды – «Нарзан», «Боржоми» или др. Периодически вместо обычно чая пейте желчегонный и/или мочегонный отвар, настой фенхеля, алтея, отвар шиповника. Все это улучшает функцию выделительной системы.
- Есть нужно 4-5 раз в день малыми порциями. Это снижает вязкость желчи и предупреждает тем самым ее застой. Употребляйте больше воды – до 2 л в сутки.
- Эвакуацию желчи улучшает растительное масло, которое также стимулирует работу кишечника. Сливочное масло можно есть только в качестве добавки к гарниру или каше.
- Полностью нужно исключить тугоплавкие жиры – жирную рыбу и мясо, баранину, сало. Курицу и индейку надо готовить без кожи.
- Помимо диеты, надо отказаться от вредных привычек и больше двигаться. Особенно полезно плавать в бассейне. Если это невозможно, то хотя бы делайте небольшую 15-минутную гимнастику дома, разминая спину, шею, нижнюю часть торса, выполняя наклоны.
Запись на прием
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Способы лечения
Лечение на основе данных обследования назначает гастроэнтеролог. Сначала обычно показана консервативная терапия. С ее помощью снимают воспаление, справляются с отеком поджелудочной и протоков, нормализуют фосфорно-кальциевый обмен. Обязательно прописывается строгая диета, а также заместительная терапия ферментами. Если камни небольшие, они могут перейти в кишечник, а затем выйти из организма естественным путем.
На ранних стадиях консервативная терапия эффективна, но на поздних уже требуется операция по удалению камней. Она проводится эндоскопически, отличается легким послеоперационным периодом и быстрым восстановлением. Если же камней много и они крупные, то нужна классическая полостная операция. Она сложнее и тяжелее для пациента, но очень эффективна.
Если во время операции хирург видит, что в тканях железы присутствует диффузный кальциноз, то оперативно принимается решение об удалении органа.
Показания к операции:
- на протяжении нескольких лет в поджелудочной железе и/или ее протоке находятся камни, которые увеличиваются в размерах;
- у больного появились признаки истощения;
- прогрессирует воспалительный процесс;
- учащаются приступы мучительной резкой боли.
Самая популярная операция сегодня – ЭРХПГ, то есть эндоскопическая ретроградная холангиопанкреатография. Эндоскопом хирург извлекает мелкие камни. Если обнаруживаются камни большего размера, то проток немного надрезают, а образования проталкивают в кишечник.
Самая маленькая травматичность – у ДУВЛ – дистанционной ударно-волновой литотрипсии. Камни при этом превращают в порошок и извлекают эндоскопом либо позволяют им выйти естественным образом. Манипуляция проходит под общим наркозом. Пациента укладывают животом вниз, на излучатель, который измельчает камни.
Диагностика почечной колики
Перед тем, как начать лечение почечной колики, наши специалисты проводят комплексную диагностику, которая позволяет правильно поставить диагноз и дифференцировать данный синдром от ряда других состояний:
- Межрёберная невралгия;
- Острый аппендицит;
- Перекрут яичка;
- Внематочная беременность;
- Воспаление желчного пузыря;
- Воспаление поджелудочной железы в острой форме;
- Воспаление яичка и его придатка;
- Расслаивающая аневризма аорты.
Ярко выраженная болевая симптоматика является причиной для обращения за медицинской помощью. По сути, оказать первую помощь в данном случае может врач любой специальности — однако, поскольку синдром нужно отличить от ряда других, лучше всего обращаться к . Врачи этой специальности наиболее компетентны в диагностике и лечении почечной колики. Сама по себе диагностика включает следующее:
- Физикальный осмотр;
- Опрос и сбор анамнеза;
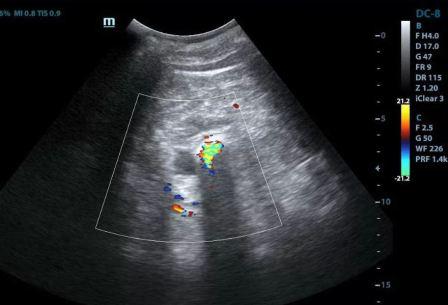
- УЗИ;
- Экскреторная урография;
- Рентгенография;
- Общий анализ мочи;
- .
Клиническая картина
Апостематозный нефрит наблюдается в любом возрасте, несколько чаще у женщин. Односторонний процесс встречается у 96,6%, двусторонний — у 3,4% больных. Клиническая картина слагается из признаков, типичных для общего тяжелого инфекционного процесса с глубокой интоксикацией: головная боль, общее недомогание, высокая температура постоянного или ремиттирующего типа, озноб. Иногда эти явления выражены столь интенсивно, что дают повод предполагать острое инфекционное заболевание. Спустя некоторое время появляются симптомы локального характера: боль в поясничной области, иррадиирующая в верхнюю часть живота, плечо, по ходу мочеточника или в бедро. Апостематозный нефрит может сопровождаться бактериемическим шоком: резкое ухудшение общего состояния, бледность кожных покровов, акроцианоз, слабый пульс, падение артериального давления, учащенное дыхание.
При пальпации определяют болезненность в области пораженной почки, напряжение мышц поясничной области и брюшной стенки. Часто отмечают резкую болезненность в области реберно-позвоночного угла.
Важными признаками гнойного процесса в почке являются пиурия и бактериурия. В начальной стадии апостематозного нефрита изменений в моче может и не быть, так как кортикально расположенные гнойники лишь иногда прорываются в почечную лоханку. Позднее в моче появляются эритроциты, лейкоциты, незначительная альбуминурия и микрогематурия, бактериурия (у 85% больных находят в 1 мл мочи более 100 тыс. бактерий).
В крови нередко выраженный лейкоцитоз со значительным нейтрофилезом.
Часто задаваемые вопросы
Как правильно оказать помощь при приступе до приезда врачей?
Оказывать первую доврачебную помощь можно лишь в том случае, когда приступы повторяются при МЧБ. Тогда рекомендуется принять тёплую ванную или приложить тёплую грелку к пояснице. Такие действия позволяют устранить спазмы и обеспечить конкрементам прохождение по мочеточнику. Можно, также, использовать медицинские препараты для снятия болевого приступа: «Баралгин», «Но-шпа», «Нитроглицерин». Они окажут расслабляющее воздействие на мышц и устранять спазмы. В случае, если Вы не знаете точной причины или развившиеся симптомы являются нетипичными, лучше не предпринимать никаких действий, поскольку они могут лишь усугубить ситуацию.
Нужно ли соблюдать диету при почечной колике?
Соблюдение диеты — важная часть этапа лечения почечной колики. В первую очередь, под запрет попадают животные белки, поваренная соль, острые и копченые продукты, а также спиртные напитки и кофе. Вместо этого рацион следует наполнить продуктами с высоким содержанием клетчатки и пищевых волокон (овощи, отрубной хлеб, фрукты, бобовые).
Для ускорения продвижения камня или слизи по мочеточнику рекомендуется употребление теплой воды в большом количестве (2-3 литра жидкости в сутки). Однако, если у пациента наблюдается сердечная недостаточность или повышенное артериальное давление, приём жидкости ограничивается 1-1,5 литрами в день. Эти вопросы необходимо согласовать с лечащим врачом.