Компьютерная томография печени
Содержание:
- Истории лечения
- Лечение
- Причины пневмофиброза
- Симптомы
- Что такое стеатоз?
- Послеоперационные и посттравматические кисты печени
- Лечение
- Классификация аутоиммунных тиреоидитов
- Противопоказания для исследования
- Паразитарные кисты печени
- Диагностика
- Профилактические меры и прогноз
- Поражения паренхимы печени
- Симптоматика
- Причины изменений в поджелудочной железе
- Методы лечения
- Злокачественные опухоли печени
Истории лечения
Узловой зоб
Пациентка В., 45 лет. Обратилась в Клинику ЭКСПЕРТ с данными УЗИ щитовидной железы. Жалоб на самочувствие не было. Пошла обследоваться «за компанию» с подругой. В семье пациентки родственников, страдающих патологией щитовидной железы, нет. При первом УЗИ были выявлены множественные очень мелкие изменения в ткани железы 3-6 мм в диаметре, описанные УЗ-специалистом как «множественные узлы». Пациентка выполнила исследование крови на гормоны щитовидной железы, отклонений в данных лабораторного обследования не обнаружилось. Пациентке было предложено динамическое наблюдение (контроль УЗИ) каждые полгода, что пациентка и делала. На прием пришла с пятью УЗ-заключениями, в которых изменений в размерах очагов в щитовидной железе не выявлено. Тем не менее, динамическое обследование рекомендовалось УЗ-специалистом.
Пациентка И., 32 года. На самочувствие не жаловалась. Направлена к эндокринологу после диспансерного осмотра, в ходе которого терапевтом заподозрен узел в щитовидной железе. При обследовании узловой зоб был подтвержден – узел 12 мм в диаметре с нечеткими контурами и повышенным кровотоком внутри. Гормональная функция железы не нарушалась. Была выполнена биопсия узла, по итогам которой выявлено подозрение на рак щитовидной железы. Пациентка была прооперирована (удалена железа и частично лимфоузлы на шее). При последующем гистологическом исследовании диагноз рака подтвержден, дополнительно выявлены метастазы в лимфоузлы. Пациентке потребовалось дальнейшее лечение – радиойодтерапия. В настоящее время пациентка получает лечение и находится под динамическим контролем эндокринолога и онколога. Данных о прогрессировании и возврата болезни спустя 2 года нет.Впоследствии (через 3 года), убедившись в том, что болезнь не вернулась, пациентка планирует беременность.
Гипотиреоз
Пациентка М., 20 лет. В течение 3 лет постепенно неуклонно набирает вес. Отмечает отеки на лице, на кистях рук, на ногах, на животе. В течение всего этого времени беспокоят непрекращающиеся запоры. Кожа стала бледной, с желтоватым оттенком. Пациентка учится в институте на III курсе. Стала хуже учиться, т.к. ухудшились внимания и способность запоминать, стало трудно усваивать большой объем информации, хотя раньше учеба давалась легко. Пыталась больше заниматься. Все описанные жалобы – в особенности изменение веса, отеки и запоры – связывала с тем, что ведет преимущественно сидячий образ жизни. Старалась применять «различные диеты» для снижения веса. Значительного эффекта они не приносили. Для нормализации стула использовала слабительные, клизмы. Обратилась в студенческую поликлинику. При обследовании был выявлен сниженный уровень гемоглобина. Назначены препараты железа, витаминные препараты, но значительного эффекта от лечения не было.Обратилась в Клинику ЭКСПЕРТ. При обследовании был выявлен гипотиреоз на фоне аутоиммунного тиреоидита. Пациентке назначено лечение, все симптомы болезни прошли в течение 3 месяцев.
Лечение
- Так как диффузные изменения в органе возникают вследствие каких-либо заболеваний, то вначале выясняется их причина, и лечение начинают с её устранения.
- Врачи назначают лекарства в зависимости от причин заболевания.
- Рекомендуется отказаться от вредных привычек, в первую очередь — от алкоголя и курения.
- Разумное питание и умеренные физические нагрузки благоприятны для восстановления структуры печени.
Диета основана на отказе от жирных, солёных, острых блюд. Нужно избегать копчёных изделий и свежей выпечки. Рекомендуется употреблять творог, фрукты, кисломолочные продукты, овощные бульоны, изредка — отварную рыбу.
Эксперт сайта Похмелье.рф, врач-гастроэнтеролог Даниэла Пургина предупреждает от типичной ошибки.
Типичная ошибка — лечить диффузные изменения печени и поджелудочной железы. Это изменения структуры органа, и они не поддаются медикаментозному лечению.
Здоровая ли у вас печень? Пройдите бесплатный тест!
Для профилактики диффузных поражений печени следует:
- проходить профилактические осмотры,
- вести здоровый образ жизни,
- вовремя лечить сопутствующие заболевания.
Статья опубликована: 2019-01-01
Статья обновлялась в последний раз: 23.07.2019
Не нашли то, что искали?
Попробуйте воспользоваться поиском
Задайте вопрос врачу или администратору.
Почитайте словарь терминов.
Бесплатный путеводитель по знаниям
Подпишитесь на рассылку. Мы будем вам рассказывать, как пить и закусывать, чтобы не навредить здоровью. Лучшие советы от экспертов сайта, который читают больше 200 000 человек каждый месяц. Прекращайте портить здоровье и присоединяйтесь!
Причины пневмофиброза
Часто пневмофиброз возникает в результате гипоксии легочной ткани, которая приводит к активации фибробласты, вырабатывающие коллаген, что становится начальной стадией развития соединительной ткани.
Также можно выделить главные причины, провоцирующие патологические процессы в легких: нарушение процесса вентиляции легких, оттока секрета из бронхов и крово- и лимфооттока.
В норме ткань легких эластичная, что обеспечивает нормальную работу системы дыхания организма. Чем больше эластичность, тем больше организм прилагает усилий для растяжения ткани, что приводит к высокому внутрилегочному давлению. Давление внутри легких действует на внутреннюю стенку альвеолы и раскрывает её при вдыхании воздуха. При начавшемся пневмофиброзе, большая часть альвеол поражается, в результате эластичность в легких уменьшается, а организму требуется меньше силы для растяжения. В этом случае низкое внутрилегочное давление не раскрывает все альвеолы и часть из них выпадает из общей системы дыхания, из-за чего организм получает меньше кислорода, а процесс вентиляции легких нарушается.
Воспалительные процессы в бронхах нарушают отток секрета, который в них накапливается, что становится благоприятной средой для размножения патогенной микрофлоры.
Нарушение крово- и лимфооттока происходит из-за передавливания сосудов в легких, застойных процессов в прилегающих к легкому сосудах. Застой крови обычно происходит из-за воспалительных процессов, спазмов. В месте застоя начинает образовываться соединительная ткань, которая со временем замещает рядом расположенные альвеолы.
Другими словами, на развитие пневмофиброза влияет в первую очередь первичное заболевание в легких (очаг воспаления), которое и провоцирует замену легочной ткани на соединительную.
В каждом случае, в зависимости от фактора, спровоцировавшего патологический процесс, соединительная ткань развивается по-разному: при нарушении вентиляции легких появление соединительной ткани в легких становится первопричиной пневмофиброза, при застойных процессах – являются следствием.
При прогрессировании заболевания легочная ткань выпадает их системы дыхания, что приводит к развитию дыхательной недостаточности и нарушению газообменных процессов между сосудами, тканями, альвеолами.
Симптомы
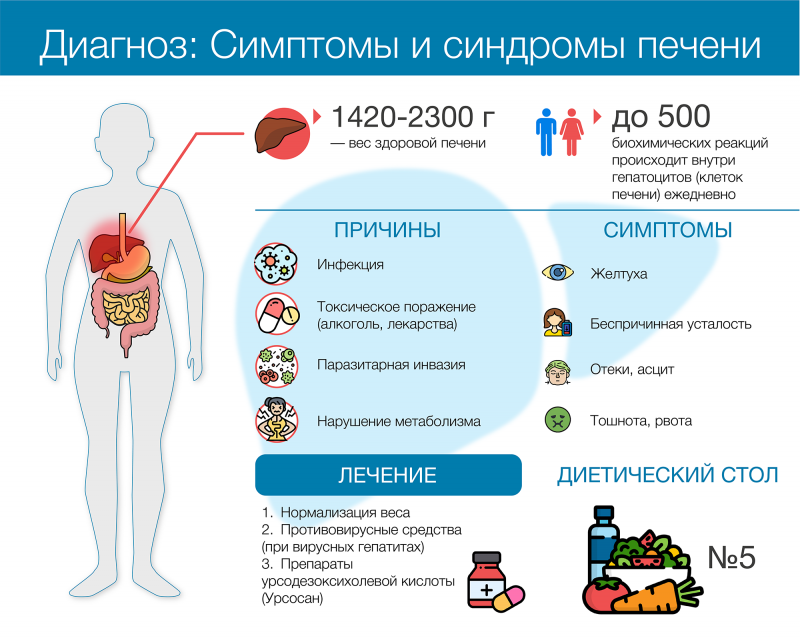
Нередко ДИП имеет стёртое течение, то есть выраженная симптоматика отсутствует. Однако можно выделить следующие признаки диффузных изменений печени:
- Умеренные болезненные ощущения справа под рёбрами.
- Ощущение тяжести или боли в предплечье справа.
- Кожные покровы и слизистые оболочки окрашиваются в жёлтый оттенок.

Желтуха – один из признаков ДИП
Если пациент заметил подобные симптомы, следует посетить врача.
Чтобы выявить степень диффузных поражений органа, проводят ультразвуковое исследование. Отклонения могут проявляться не только при первичном заболевании, но и в результате определённых аномальных внепеченочных изменений. Например, амилоидоз (поражение печени и других органов амилоидом). Как следствие, эхоструктура печени будет изменена. При этом наблюдаются следующие эхографические признаки: гепатомегалия, повышается эхогенность органа с затуханием в дальних отделах, структура становится неоднородной, ультразвуковое изображение имеет гранулярную структуру, сглаживается рисунок сосудов.
Что такое стеатоз?
Если липиды образуют отдельные жировые пятна, говорят об очаговом (фокальном) стеатозе, при равномерном распределении – о диффузном.
Начальные формы стеатоза не опасны, так как не приводят к нарушению функций органа. Но на определенном этапе содержание жира достигает критической точки, и при окислении этого большого количества липидов ткани начинается воспаление (стеатогепатит, стеатопанкреатит), переходящее в разрастание соединительной ткани (цирроз печени) или смерть клеток органа (некроз поджелудочной).
В зависимости от негативных последствий, вызванных накоплением излишка жира, различают три стадии стеатоза:
-
накопление липидов внутри органа (жировая дистрофия печени, жировая дистрофия поджелудочной железы);
-
развитие воспаления с последующей гибелью части клеток (гепатита, панкреатита);
-
разрастание соединительной ткани (которая замещает нормальные клетки печени), или некроз ткани (гибель значительного количества клеток поджелудочной железы).
Жировая дистрофия, стеатоз — это термины, которые используют медики. Иногда можно услышать о жирной или жировой печени — это калька с английского термина “fatty liver”, полностью этот термин на английском звучит как “alocoholic fatty liver” и соответствует русскому термину “алкогольная жировая дистрофия печени”, но дословный перевод — “алкогольная жирная печень”. Код по МКБ-10 К70.0
Послеоперационные и посттравматические кисты печени
Абсцесс печени — отграниченное гнойно-деструктивное поражение печени, возникающее в результате заноса инфекции с током крови, лимфы, с желчью или контактным путём. Чаще располагается в правой доле печени, под капсулой, обычно округлой формы и проявляется дискомфортом, болями в правом подрёберье и верхней части живота.
Причиной возникновения абсцессов является обычно внутрибрюшная инфекция.
Абсцесс печени также может возникнуть после ранений, травм или операций. Симптомы — лихорадка, боли в правом подрёберье и правой боковой области, слабость, потливость.
Болеют преимущественно люди среднего и пожилого возраста. Заболевание одинаково часто поражает и мужчин, и женщин. Клинические проявления достаточно неспецифичны и включают лихорадку, озноб, боли в правом подрёберье, недомогание и похудание. В 30% случаев лихорадка может отсутствовать. Жалобы на боли в животе предъявляют только 45% пациентов. У многих пациентов преобладают клинические признаки основного заболевания — аппендицита, дивертикулита или поражения желчных протоков.
Самый распространённый источник инфекции (35% случаев) при абсцессах печени — заболевания желчных путей. Как правило, это холангит или острый холецистит. У 10-20% пациентов с абсцессами печени, обусловленными заболеваниями желчных путей, выявляются злокачественные опухоли поджелудочной железы, общего желчного протока и ампулы фатерова соска. К развитию абсцессов печени могут также привести хирургические или эндоскопические вмешательства на желчных протоках. Иногда абсцессы печени образуются вследствие паразитарной инвазии желчных путей (круглыми червями или трематодами), что вызывает инфицирование желчи.
Второй по частоте источник инфекции при абсцессах печени — внутрибрюшные инфекции, когда бактерии попадают в печень по воротной вене. В 30% случаев к образованию абсцессов печени приводят дивертикулит, болезнь Крона, неспецифический язвенный колит и перфорация кишки. Примерно у 15% больных абсцессы печени обусловлены прямым проникновением бактерий из близко расположенного очага инфекции, как это происходит, например, при поддиафрагмальном абсцессе или при эмпиеме желчного пузыря. Возможен также перенос бактерий в печень с артериальной кровью из отдалённых очагов инфекции (при эндокардите или тяжёлых заболеваниях зубов).
Ультразвуковое исследование (УЗИ) печени всегда проводится больным с лихорадкой и изменённым анализом крови. Однако, компьютерная томография (КТ) является более информативным методом исследования для выявления деструктивных изменений в печени. У 50-80% пациентов с абсцессами печени определяются изменения на обзорных рентгенограммах грудной клетки.
С диагностической и лечебной целями необходимо проведение пункционной тонкоигольной аспирационной биопсии (ПТАБ) под контролем УЗИ, что позволяет установить микробную флору, установить чрескожный чреспечёночный дренаж с целью проведения лечебной санации полости абсцесса, а также подобрать антибиотик, наиболее чувствительный к данному виду микрофлоры.
Малоинвазивное хирургическое лечение абсцессов печени включает в себя пункцию и дренирование его полости.
Гематомы и отграниченные скопления жидкости — (травматическое, послеоперационное) скопление крови или жидкости, излившейся при повреждении сосудов в любой паренхиматозный орган или в анатомическую полость.
Диагностируется при помощи УЗИ, КТ, МРТ. Отмечаются следующие изменения (стадии развития): в раннем периоде определяется жидкость, содержащая образование (сгустки); далее сгустки превращаются в сформированные массы, появляются перегородки различной толщины, стенки становятся более плотными, толстыми; при дальнейшем нарастании фиброзных процессов и кальцинации происходит постепенное рассасывание гематомы; при сохранении жидкого компонента — формирование псевдокисты.
При установлении диагноза тактика как при абсцессах печени.
Лечение
Восстановить нормальные размеры печени при умеренной форме заболевания можно путем диетотерапии и приема гепатопротекторных лекарственных средств, направленных на защиту печени, а также витаминных комплексов и ферментов.
Диету рекомендуется строго соблюдать.
Из рациона следует исключить:
– алкоголь;
– жареные, пряные, жирные, соленые и острые блюда;
– консервы и маринады;
– газированные сладкие напитки;
– молочные продукты с повышенным содержанием жирности – сливочное масло, сливки, сметану свыше 20%, мороженое, сыр.
Принимать пищу нужно небольшими порциями по 5 раз в день. Основное меню должно включать вареные овощи и фрукты, каши на воде, нежирные сорта мяса и рыбы.
Классификация аутоиммунных тиреоидитов
По характеру нарушений и морфологии изменений в тканях щитовидной железы различают несколько клинических форм болезни:
- Гипертрофическая – ткани эндокринного органа разрастаются. Железа значительно увеличивается в размерах, в межклеточном пространстве скапливаются лимфоциты (клетки иммунной системы). Гипертрофическая форма аутоиммунного тиреоидита характерна для ранних стадий болезни;
- Атрофическая – ткань железы замещается фиброзными образованиями. Данная форма развивается при гибели большей части фолликул.
Фазы и симптомы аутоиммунного тиреоидита щитовидной железы:
- Эутиреоидная фаза. Гормональный статус пациента в норме. Симптомы аутоиммунного тиреоидита щитовидной железы отсутствуют. Эутиреоидная фаза может длиться в течение многих лет без клинических проявлений;
- Субклинический гипотиреоз. Уровень тиреоидных гормонов начинает изменяться, ТТГ синтезируется в большом количестве. Для пациента процессы протекают незаметно. Заметить изменения можно только по анализам крови;
- Явный гипотиреоз. Уровень Т3 и Т4 сильно снижается. Щитовидная железа начинает разрастаться, появляются характерные клинические симптомы гипотиреоза.
Существуют деструктивные варианты аутоиммунного тиреоидита:
- Послеродовый. Первые признаки болезни появляются примерно через 2 недели после родов. Иммунитет женщины, подавленный на время беременности, быстро усиливается (феномен «рикошета»). Повышается активность аутоантител, которые разрушают фолликулы щитовидной железы. Тиреоидные гормоны попадают в кровь, вызывают состояние гипертиреоза, переходящего затем в гипотиреоз. Проявляются симптомы аутоиммунного тиреоидита у женщин;
- Цитокин-редуцированный. Тиреоидит возникает на фоне приема интерферонов в терапии гепатита С и других болезней крови;
- Безболевой («молчащий»). Причины аутоиммунного тиреоидита щитовидной железы не выяснены.
Деструктивные формы заболевания длятся до 1 года и поддаются консервативному лечению. Адекватная терапия завершается клиническим выздоровлением пациента. Функция железы восстанавливается не зависимо от причины ее нарушения.
Противопоказания для исследования
Ввиду наличия некоторых ограничений к проведению исследования, компьютерная томография органов брюшной полости не может быть рекомендована ряду пациентов. Так, она абсолютно запрещена беременным женщинам, для которых представляет угрозу в связи с возможным тератогенным воздействием на плод рентгеновских лучей.
Также данный метод диагностики не применяется у людей, страдающих явным ожирением. При массе тела обследуемого более 200 кг процедура не может быть проведена даже на самых современных и мощных КТ-аппаратах. Это противопоказание – не исключительная особенность КТ-сканирования; другие исследования также предусматривают ограничения по весу или толщине жировой складки. Например, УЗИ чаще всего бывает невозможна при весе пациентов около 150 кг, а «средние» модели аппаратов для рентгенографии не предназначены для проведения диагностики у людей с массой тела свыше 100-120 кг.
Подготовка к диагностике
Специальная подготовка к КТ печени с не требуется, если не предполагается дополнение процедуры контрастом. Подготовка к КТ печени с контрастированием не сложная. Она заключается в том, что перед проведением обследования нельзя употреблять пищу.
Паразитарные кисты печени
Среди паразитарных кист выделяют эхинококковые и альвеококковые.
Эхинококкоз относят к одному из наиболее тяжёлых паразитарных заболеваний организма человека. Заболевание развивается при внедрении и росте в различных органах личинки ленточного глиста — эхинококка Echinococcus granulosus. Первичным хозяином его являются собаки, волки, шакалы, лисы и др. О географической распространённости заболевания может говорить тот факт, что оно не выявлено только в Антарктиде. Заболеваемость эхинококкозом печени у населения данного региона составляет 1,2 — 1,4 на 100000 населения.
Основной проблемой выявления эхинококкоза остаётся факт длительного бессимптомного течения. Молодое население, страдающее данной патологией, редко обращается к врачу. При сборе анамнеза трудно выявить факт контакта с больным животным в течение последних 5 лет. Нередко пациенты указывают на контакты подобного рода более 10 лет назад, либо вспомнить о них не могут вообще. Размеры кист для пациента при их обнаружении являются неожиданностью, кисты вмещают от 1,5 до 6 л жидкости.
Алвеококкоз печени возникает при паразитировании цестоды Echinococcus multilocularis в личиночной стадии. Эти два указанных вида эхинококка резко отличаются между собой как в морфологическом, биологическом, экологическом, так и в патогенетическом отношении. Поражение Echinococcus multilocularis для европейской части России не характерно.
Современные УЗИ-аппараты, обладающие высокой разрешающей способностью, цветным контрастированием и возможностью трёхмерной реконструкции изображения, позволяют специалистам выявить точное расположение кисты печени.
При небольших кистах более информативна магнитно-резонансная томография МРТ (в режиме жёсткой гидрографии), позволяющая выявить описанные выше характеристики паразитарной кисты или компьютерная томография (КТ) на томографах последнего поколения.
Иммунологические методы в диагностике эхинококкоза имеют большое, едва ли не решающее значение. Наиболее информативным является иммунно-ферментный анализ (РИФА, ELIZA). Реакция практически не имеет противопоказаний и применима для выявления эхинококкозов и рецидивов заболевания посредством их неоднократного проведения. При одновременном использовании нескольких иммунологических тестов диагностическая эффективность их составляет более 80%.
Диагностика
Поскольку влияние гормонов ЩЖ на организм очень значимо и разнообразно, ее заболевания, несомненно, будут отражаться на функции всех органов, поэтому важна своевременная диагностика.
Обследование простое и весьма доступное.
Первый шаг – это прием врача эндокринолога, который включает беседу и осмотр. Как правило, при расспросе пациента можно выявить некоторые беспокоящие симптомы, которые заставляют думать о нарушении работы ЩЖ. Эти симптомы в большинстве своем неспецифичны и могут наблюдаться у многих больных, а иногда и здоровых в условиях стресса, усталости.
Вторым шагом, при обоснованном подозрении на нарушение функции или структуры ЩЖ является направление пациента на анализ крови для определения содержания тиреоидных гормонов.
- в крови определяют уровень Т4, Т3 (гормоны ЩЖ) и ТТГ (гормон гипофиза)
- нередко исследование дополняется определением в крови уровня различных антител к ЩЖ
При снижении работы самой ЩЖ — гормоны Т4 (в большей степени) и Т3 оказываются сниженными, а «гормон-начальник» (ТТГ) — повышен. Наоборот, при увеличенной продукции гормонов щитовидной железой, уровень Т4 и Т3 повышен, но ТТГ снижен.
Третьим шагом в диагностике необходимо визуализировать ЩЖ.
Самый простой, доступный и информативный метод — ультразвуковое исследование (УЗИ) ЩЖ, при котором определяется размер и структура ткани органа.
При этом, одно исследование не заменяет другое исследование. Осмотр, лабораторные и инструментальные обследования – три ключевых момента в диагностике заболеваний ЩЖ.
Существуют и более специализированные, нужные только в некоторых случаях, исследования:
Сцинтиграфия ЩЖ — использующийся метод при подозрении на активно функционирующие узловые образования в ЩЖ. Также может использоваться для дифференциальной диагностики в условиях тиреотоксикоза для подтверждения/исключения деструктивного тиреоидита.
Другие инструментальные методы обследования (МРТ, СКТ, ПЭТ) в рутинной клинической практике используются гораздо реже. Для дополнительного проведения этих методов обследования нужны веские основания.
Особенную важность представляет оценка функционального состояния щитовидной железы у беременной женщины в связи с тем, что развитие ребенка – в особенности, его нервной системы – зависит от уровня тироксина (основной формы тиреоидных гормонов) у будущей матери
Профилактические меры и прогноз
ДИП провоцируют различные факторы, чтобы их предотвратить, необходимо периодически проходить профосмотр, не контактировать с отравляющими веществами, правильно питаться, быть физически активным, отказаться от вредных привычек
Важно вовремя лечить заболевания, не допуская их перехода в хроническую форму

Прогноз при ДИП зависит от патологии, которая их спровоцировала
Прогноз при ДИП зависит от причины, которая их спровоцировала. Если структура печени изменилась вследствие погрешностей в питании, алкоголизма или курения, то прогноз будет благоприятным, когда человек изменит свой образ жизни.
В остальных случаях всё зависит от основной патологии, степени поражения железы и общего состояния пациента.
Таким образом, ДИП являются следствием других заболеваний или неправильного образа жизни. Чтобы избежать серьёзных последствий, необходимо быть внимательным к своему здоровью и при появлении характерных симптомов обращаться к врачу. Только своевременное и грамотное лечение гарантирует выздоровление.
Поражения паренхимы печени
В норме паренхиматозная ткань являет собой однородную слабоэхогенную структуру. При диффузном поражении в паренхиме железы во время УЗ-исследования в тканях просматриваются сосуды с желчными ходами, плотность которых повышена. Диффузные изменения паренхимы печени могут быть связаны с тяжёлыми заболеваниями или лёгкими расстройствами функций железы. Степень выраженности отёка печёночной ткани зависит от того, насколько выражено воспаление.
Диффузная трансформация паренхиматозной ткани возникает вследствие тяжёлых патологий и незначительных расстройств печени
Диффузные изменения ткани печени могут развиваться у пациентов с избыточной массой тела, циррозом, диабетом, алкоголизмом, онкологическими заболеваниями, гепатитом, кистозными образованиями. Провоцирующими факторами могут стать гельминты, инфекционные болезни вирусного происхождения, нерациональное питание.
Изменение паренхимы органа провоцирует следующие симптомы: боль в голове, тошнота, слабость, горький привкус во рту, перепады настроения.
Симптоматика
Признаки умеренной гепатомегалии по причине незначительных изменений в размерах органа выражены слабо. Симптомы могут и вовсе долгое время не проявляться. Многие пациенты и не подозревают о наличии у них патологического состояния печени. Заболевание чаще всего диагностируется случайно при прохождении человеком обследования по совершенно иному поводу. Так, во время проведения УЗИ органов малого таза или брюшной полости врач выявляет эхопризнаки, которые говорят об увеличения объемов печени.
В ряде случаев признаки умеренной гепатомегалии все же проявляются.
Пациент с таким диагнозом будет ощущать:
– тяжесть и чувство сдавленности в нижней части правого подреберья;
– болезненность в вышеуказанной области при пальпации;
– легкую тошноту;
– кожный покров может приобрести желтушный оттенок;
– общее самочувствие ухудшится.
По причине того, что признаки умеренной гепатомегалии неспецифичны, многие люди списывают дискомфорт на недомогание, усталость или банальное отравление. Однако врачи советуют не затягивать с посещением клиники. Это позволит вовремя диагностировать заболевание и приступить к лечению умеренной гепатомегалии во избежание более опасных последствий. Игнорирование обращения к квалифицированному специалисту увеличивает вероятность рубцевания здоровых тканей паренхимы печени. Это приведет к формированию кист и иных патологических образований.
Причины изменений в поджелудочной железе
Смена структуры поджелудочной может иметь естественные причины – орган меняет эхогенность по мере старения организма. Нарушения структуры железы также способны указывать на разнообразные явления:
- нарушения кровообращения;
- инфекционные болезни;
- проблемы обмена веществ;
- интоксикации;
- хронические заболевания.
Эхогенность
позволяет оценить плотность органа — в норме она является однородной. Так, повышение показателя характерно для воспалительного процесса с отеком. Панкреатит в любой форме вызывает рост эхогенности, поэтому уже по УЗИ можно предположить диагноз. Ниже приведены основные проблемы поджелудочной железы, которые выражаются диффузными изменениями паренхимы.
| Заболевание | Эхопризнаки по УЗИ |
| Сахарный диабет | Липоматоз (замещение жировыми клетками нормальной ткани), диффузное уплотнение, уменьшение размеров железы, склероз, дистрофия. |
| Хронический панкреатит | Расширение Вирсунгова протока, бугристость контуров органа, снижение эхогенности, рост размеров железы. |
| Острый панкреатит | Увеличение размеров, усиление эхогенности, нечеткие контуры, наличие кист, иногда – абсцесса. |
| Рак | Выявление полости или очага с неоднородной плотностью. |
Небольшие изменения в железе способны появляться при неправильном питании, злоупотреблении спиртным, ожирении, курении, после перенесенных инфекций и отравлений, при сердечно-сосудистых болезнях.
Методы лечения
Диффузные заболевания печени возникают вследствие нарушения функциональности печени или других органов желчевыделительной системы. По сути, любая болезнь, которую перенёс человек, негативно влияет на желчеобразующую железу, провоцируя незначительные или умеренные диффузные поражения. В любом случае, лечение диффузных изменений печени проводят только после выяснения причины патологических процессов.
Пациент при ДИП должен соблюдать рекомендации врача и вести здоровый образ жизни
В первую очередь пациенту необходимо скорректировать меню, отказаться от курения, алкогольных напитков. Если диффузные изменения паренхимы печени проявились вследствие неправильного образа жизни, то следует соблюдать диету №5.
Лечить диффузные изменения, которые возникли вследствие вирусных инфекций, следует с помощью противовирусных препаратов. Кроме того, доктор назначает гепатопротекторы для восстановления структуры печени.
В составе комплексной терапии можно применять народные средства: отвар цикория, сок сливы, тыкву с мёдом и настои трав. Чаще всего для лечения используют расторопшу и корень репешка. Чтобы приготовить отвар, смешивают 30 г сухих ингредиентов и заливают стаканом кипятка, после остывания процеживают и принимают в дозировке, которую указал врач. Также на протяжении 4 недель рекомендуется употреблять по 25 мл масла оливы или тыквы утром на голодный желудок.
Диетическое питание помогает восстановить функциональность печени и нормализует пищеварение. Пациент должен насыщать организм белками, углеводами в необходимой дозировке и уменьшить количество жиров. Рекомендуется употреблять тёплую пищу и напитки. Соблюдая эти правила, пациент улучшит своё самочувствие и ускорит выздоровление.
Диета №5 включает следующие продукты, блюда и напитки:
- мёд;
- вчерашнюю выпечку (лучше чёрный хлеб);
- ягоды и фрукты (не кислые сорта);
- желе из свежевыжатого сока;
- слабый чай или кофе с добавлением нежирного молока;
- отвар из плодов шиповника;
- фреш из овощей, фруктов, ягод;
- овощи в сыром, отварном, тушёном или запечённом виде;
- омлет из белка, варёно яйцо всмятку (не больше 1 желтка в сутки);
- супы на основе овощных бульонов или нежирного мяса;
- кисломолочные продукты (низкий процент жирности);
- диетические сорта мяса (индейка, телятина, курица, кролик и т. д.);
- отварные сосиски.
При ДИП следует исключить из меню следующие продукты:
- жареные блюда (гусь, утка, рыба, пирожки, яйца);
- печень, почки, лёгкие, мозги и т. д.;
- бульон с грибами, жирным мясом, рыбой;
- свежую выпечку;
- окрошку;
- кисломолочную продукцию с высоким процентом жирности;
- жирную, острую еду;
- копчёные и консервированные изделия;
- пирожные и торты с кремом, конфеты, шоколад, мороженное;
- зелёный лук, шпинат, щавель, редиску, грибы;
- колбасу.
Кроме того, следует отказаться от алкоголя и крепких тонизирующих напитков (кофе, чай, сладкая газировка).
Злокачественные опухоли печени
Необходимо отметить, что характер злокачественного роста опухоли можно поставить только при гистологическом исследовании препарата. Т.е., необходимо получить для исследования часть образования. Это возможно сделать только во время лапароскопии, когда визуальному осмотру становиться доступной вся брюшная полость. «Слепое» пунктирование печени под контролем только ультразвука считаем необоснованно опасным из-за низкой информативности и возможности развития осложнений.
К большому сожалению, обнаружение очагов в печени очень часто становится возможным лишь на поздних стадиях заболевания, когда выполнить хирургическое вмешательство уже невозможно. Этому способствует не только «скрытый» и быстрый рост опухоли, низкая онконастороженность врачей в поликлиниках, поздние обращения пациентов за медицинской помощью, но и характер самих образований в печени.
Необходимо отметить ещё раз, что при проведении стандартного УЗИ выявить очаг не так просто из-за его одинаковой со здоровой печенью проницаемости для ультразвуковых волн. КТ, МРТ могут дать четкое заключение в 85-92% случаев по статистике. К великому сожалению не существует на сегодня стопроцентных диагностических методов исследований. Любое сомнение решается в пользу операции.
Отличным дополнением к УЗИ является функция эластографии и эластометрии, а также оценка кровотока в стенке или капсуле образования, что является чрезвычайно важным для дальнейшей тактики ведения пациента.
Очаговые поражения печени встречаются достаточно часто,диагностируются на поздних сроках, поэтому настоятельно рекомендуем: при первом же обнаружении объемного образования печени, обращаться в специализированные медицинские учреждения, где вам окажут профессиональную медицинскую помощь.
Процесс комплексного обследования такого больного включает в себя несколько последовательных этапов.