Желтуха при раке печени
Содержание:
- Прогноз и профилактика
- Диагностика и симптомы желтухи
- Как связан билирубин с другими показателями крови
- Синдром эндотоксемии
- Разновидности желтухи
- Осложненные формы
- Диагностирование
- Диета при желтухах
- Причины желтухи
- Что делать при желтухе?
- Формы заболевания, их течение и клинические признаки
- Каковы симптомы гепатита
- Диагностика
Прогноз и профилактика
При печеночной желтухе прогноз определяется характером и выраженностью основного заболевания, степенью нарушений функций печени, а также общим состоянием здоровья больного и наличием сопутствующих патологий. Благоприятным прогнозом отличаются ситуации, когда не наблюдается необратимых изменений в тканях органа и оказана своевременная медицинская помощь, направленная на устранение причины развития синдрома.
Основой профилактики служит предупреждение заболеваний, для которых характерны симптомы паренхиматозной желтухи (в первую очередь, вирусных гепатитов). Для того чтобы не допустить развития токсического поражения печени, необходимо соблюдать правила безопасности при работе с ядовитыми веществами, следует ограничить употребление алкоголя, принимать гепатотоксичные препараты строго согласно инструкции.
Запись на консультацию круглосуточно +7+7+78
Диагностика и симптомы желтухи
С целью дифференциальной диагностики проводится комплекс обследования с помощью следующих методов.
Анамнестический. Изучение истории возникновения заболевания, сбор жалоб пациента
Обращается внимание на температуру тела, признаки астении, диспепсические расстройства, зуд, болевые ощущения.
Осмотр. Обследуется состояние кожных покровов, цвет, наличие расчесов, сосудистых звездочек, расширенных вен на животе. Пальпируется печень, селезенка для определения размеров.
Анализы крови
Биохимия – печеночные пробы, холестерин, общий белок. Общий анализ – количество эритроцитов, лимфоцитов, уровень СОЭ. Исследование наличия антител к вирусам гепатита.
Анализ мочи. Проверяют наличие белка, уробилина, билирубина, удельный вес, цвет.
Копрограмма. Стеркобилин в составе.
Инструментальная диагностика для уточнения диагноза – ультразвук, ФГДС, холецистография, МРТ.
Пальпируется печень, селезенка для определения размеров.
Анализы крови. Биохимия – печеночные пробы, холестерин, общий белок. Общий анализ – количество эритроцитов, лимфоцитов, уровень СОЭ. Исследование наличия антител к вирусам гепатита.
Анализ мочи. Проверяют наличие белка, уробилина, билирубина, удельный вес, цвет.
Копрограмма. Стеркобилин в составе.
Инструментальная диагностика для уточнения диагноза – ультразвук, ФГДС, холецистография, МРТ.
Симптомы желтухи различны для каждого вида.
- Гемолитическая. Кожные покровы – лимонные. Биохимия – возрастание уровня несвязанного билирубина, сывороточного железа. Клинический анализ – анемия. Моча и кал темного цвета. Пальпируется увеличенная селезенка.
- Паренхиматозная. Кожные покровы – шафранные. Биохимия – увеличение всех фракций билирубина, АЛТ, АСТ, снижение белка, протромбина. Жалобы – тошнота, рвота, кожный зуд, боли распирающего характера. Печень, селезенка увеличены. Моча цвета пива, кал обесцвечен. Температура тела повышается.
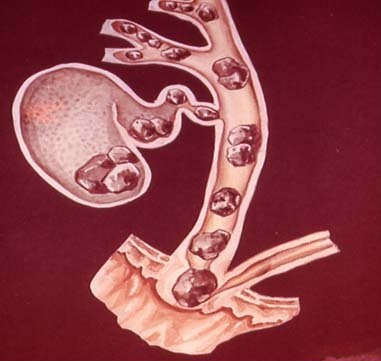
- Механическая. Кожа – серо-зеленая. Жалобы – выраженный зуд, не снимающийся антигистаминными препаратами. Боли носят приступообразный характер. Биохимия – повышен прямой билирубин, АЛТ, АСТ, щелочная фосфатаза. Желчный пузырь увеличен, болезненный. Снижена масса тела, авитаминоз. Моча темная, кал светлый. Высокая температура тела, выраженные сосудистые звездочки.
Как связан билирубин с другими показателями крови
Билирубин и гемоглобин
. Гемоглобин и билирубин — вещества, связанные одной цепочкой химических реакций, что повышает интерес к сравнению их значений в анализе крови и служит дополнительной информацией при диагностике заболеваний. Гемоглобин распадается в процессе обновления эритроцитов на глобиновые цепи и гем, который с помощью ферментов преобразуется в ядовитый непрямой билирубин.
Следовательно, высокий уровень гемоглобина и билирубина свидетельствует о гемолитической анемии или травмах с ушибами и кровоподтеками с большим количеством разрушенных эритроцитов. Если наблюдается низкий гемоглобин и высокий неконъюгированный билирубин, то патология может быть связана с нехваткой альбумина, который отвечает за перемещение желтого пигмента в печень.
Билирубин и холестерин
. Повышенный холестерин и билирубин могут свидетельствовать о неправильной модели питания, вследствие чего страдает желчевыводящая система, возможен жировой гепатоз печени. Как правило, такой диагноз уточняется после рассмотрения фракций желчного пигмента, других показателей из развернутого биохимического анализа крови, УЗИ органов брюшной полости.
Синдром эндотоксемии
Повреждение структуры печени и нарушение её антитоксической функции приводят к тому, что в организме накапливаются токсические вещества, такие как альдегиды, фенолы, индол, скатол. Эти вещества и прямое вредное воздействие желчных пигментов на организм, вследствие холемии, приводят к нарушению метаболизма в целом. Страдают нервная, сердечно-сосудистая, выделительная и другие системы.
Поражение органов и систем настолько серьезны, что, даже если удается восстановить нормальный отток желчи оперативным путем, порочный круг не всегда удается прервать. Поэтому чем раньше начато лечение, тем лучше его результат.
Особенно часто при длительном существовании желтухи происходит прогрессирование не только печеночной, но и почечной недостаточности, которое не удается остановить, и это приводит к смертельному исходу.
Лечение механической желтухи
Опытным хирургам известно, что проведение операции на пике выраженной желтухи часто приводит к летальным исходам. В последнее время разработана тактика 2-х этапного лечения.
-
На первом этапе необходимо добиться устранения холестаза. При этом используются малоинвазивные вмешательства в сочетании с консервативными методами лечения. Применяются эндоскопические или чрескожные методы дренирования с целью выполнения декомпрессии желчевыводящих путей.
-
Во втором этапе на фоне затухания желтухи предпринимаются радикальные хирургические методы.
Понятно, что радикальное лечение данного состояния напрямую зависит от причины, вызвавшей обструкцию.
Например, лечение желчнокаменной болезни сводится к необходимости удаления камней из желчных протоков, где они вызвали обструкцию, и в последующем — желчный пузырь как источник миграции камней в протоки. При холедохолитиазе применяют ЭРХПГ. При эндоскопическом доступе через сфинктер Одди вводят специальный баллонный катетер, с помощью его расширяется проток и удаляется конкремент. Если размер камня велик и таким образом его не удалить, то применяется холедохотомия или сфинктеротомия. С помощью ЭРХПГ положительных результатов достигают в 85% случаев. Если камень имеет размер более 18 мм, то его предварительно дробят с помощью литотриптера, механическим, лазерным или магнитно-волновым воздействием. Это позволяет повысить эффективность РХПГ до 90%.
Если обнаружены камни в желчном пузыре, то проводится его удаление. В настоящее время это, как правило, выполняется лапароскопическим методом.
В том случае, если причина механической желтухи – опухоль, после ее устранения и улучшения состояния больного выполняются радикальные онкологические операции.
При невозможности провести радикальную операцию (4 стадия онкологического заболевания) выполняют эндопротезирование (стентирование) желчных протоков.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических, эндоскопических и рентгенэндоваскулярных технологий.
Разновидности желтухи
В зависимости от причин, вызвавших желтуху, ее разделяют на формы:
- физиологическую (неонатальную) – обычно возникающую у новорожденных (чаще – у ослабленных или недоношенных детей) из-за адаптации незрелой ферментной системы к новым условиям окружающей среды;
- паренхиматозную (печеночную) – обычно возникающую при нарушении структуры и функций печеночных клеток (гепатоцитов) из-за новообразований и лекарственных воздействий на печень, либо гепатита или цирроза;
- гемолитическую (надпеченочную) – обычно возникающую при разрушении эритроцитов и увеличения непрямого билирубина при анемии, лимфолейкозе, лимфосаркоме или тропической малярии;
- конъюгационную – обычно возникающую при воздействии на печень провоцирующих факторов и врожденных патологиях;
- механическую (подпеченочную) – обычно возникающую при увеличении прямого билирубина из-за невозможности его вывода через заблокированные (камнями, опухолями или гельминтами) желчные протоки.
По длительности течения желтуху разделяют на:
- острую;
- затяжную;
- хроническую.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Диагностирование
Начальный период заболевания может проходить незамечено. Обычно больной обращается за медицинской помощью уже на стадии пожелтения кожных покровов, появления болезненных ощущений в районе правого подреберья, при нарушениях пищеварения. Механизм диагностирования вначале сводится к сбору истории болезней пациента и изучения его анамнеза.
На этом этапе устанавливается, как давно замечены изменения в организме, есть ли кожный зуд и его характеристика, какой период он длится, не наблюдается ли снижение массы тела, нет ли злоупотребления алкогольными напитками, контакта с ядами. Также врач должен уточнить были ли оперативные вмешательства на желчном пузыре или печени до этого.
Далее доктор проводит физикальное обследование пациента:
- расчесы на руках указывают на холестаз;
- сосудистые звездочки подходят для хронической болезни печени;
- подкожные видимые отложения холестерина;
- твердость печени, которую можно прощупать при лёгкой пальпации, говорит о возможных опухолях и метастазах.
Изучение внешних проявлений желтухи помогает направить врача для назначения правильных лабораторных и других диагностических исследований.
- Лабораторные исследования включают в себя (общий анализ крови и биохимию), коагулограмму, анализ мочи, на определение антител к гепатитам. Эти самые главные исследования проходят все больные. С помощью анализа крови можно определить количество билирубина и гемоглобина, которые изменяются и дают четкую картину уже в первый месяц патологических процессов в печени. Показатели СОЭ говорят о возможных воспалительных процессах. Количество билирубина при желтухе всегда будет повышено. В моче может быть обнаружен уробилин, билирубин.
- Определить наличие антитела к вирусу такого хронического заболевания, как гепатит. Такие антитела исследуют у пациентов с желтухой, с целью выявления и дальнейшего лечения этой болезни.
- Проверка на гепатит А и В, которым заражаются бытовым путем. Если наблюдают наличие HBeAg в крови пациента, то можно говорить об активной репликации вируса. Исчезновение HBeAg свидетельствует о прекращении репликации. Врачи настаивают на прямой связи между активным вирусным хроническим гепатитом и вирусной репликацией.
- Проверка на гепатит С. Наличие инфекции в человеческом ДНК. Анти-HCV можно обнаружить уже на первый месяц после заражения (инкубационный период), а также при переходе недуга в хроническую форму.
- Определение наличия в сыворотке крови IgG, IgM, IgA. Высокая концентрация появляется при алкогольной эрозии всей печени или при циррозе.
Основные методы диагностики:
- Эндоскопия с рентгеноскопическим обследованием.
- УЗИ. Такую процедуру необходимо обязательно проводить всем больным в первые сутки, у которых внезапно обострилось заболевание желтухи. Показано также для пациентов, у которых желтуха проявилась под неизвестной этиологией.
- Рентген или компьютерная томография. Такие исследования помогают выявить локальные поражения органа и изменения в билиарном тракте.
- Биопсия печенки. Такой метод проводят достаточно редко для пациентов, которые обратились с признаками желтухи. Биопсия чаще используется для уточнения клеточных изменений в органе, которые были обнаружены при других методах диагностирования, например, если нужно исключить раковое образование в печени.
Диета при желтухах
Диетотерапия занимает важное место в лечении заболеваний печени и желчевыводящих путей. Цель диеты — снизить нагрузку на печень
Труднее всего усваиваются тугоплавкие и животные жиры. По этой причине рекомендуется сократить употребление жирной, жареной пищи. Запрещается употребление жирных сортов мяса и рыбы, кондитерских и колбасных изделий, копченостей, других мясных деликатесов и продуктов, содержащих транс-жиры.
Употребление белковой пищи и “медленных углеводов”, злаковых, овощей и фруктов, круп не ограничено. Рекомендуется увеличить употребление жидкости, если нет противопоказаний (отёков, водянки живота, цирроза печени с портальной гипертензией). Питание дробное, малыми порциями, но частое, 5-6 раз в сутки.
Александр Ни
Причины желтухи
Синдром характерен для широкого спектра заболеваний. Возникает при патологиях печени, желчного пузыря, желчевыводящих путей. Гипербилирубинемия возможна при других патологиях.
Провоцирующие факторы:
- Инфекционные поражения (болезнь Боткина, гепатиты B, C, D)
- Аутоиммунный, токсический гепатиты
- Цирроз печени
- Онкологические поражения
- Паразитарная инвазия
- Острые, хронические интоксикации
- Тяжелые нарушения метаболизма
- Заражение крови (сепсис)
- Печеночная недостаточность
- Желчнокаменная болезнь
- Панкреатит
- Холецистит
- Врожденные деформации, аномалии развития
К причинам желтухи относят неграмотный прием медикаментозных средств, ожирение, неправильное питание. Патологии, сопровождающиеся таким проявлением, часто проявляются у людей, страдающих алкоголизмом, наркоманией, нарушающих нормы гигиены. В группу риска входят работники потенциально опасных предприятий, вредных производств.
Что делать при желтухе?
Желтуха обычно проходит, когда лечится первопричина. Прогноз зависит от общего состояния человека с желтухой. При наличии или подозрении на желтуху немедленно обратитесь к врачу, так как она может быть причиной серьезного заболевания. Легкие случаи желтухи у новорожденных обычно проходят самостоятельно без лечения и не вызывают длительных проблем с печенью.
«Импульса» соблюдает строгие правила отбора источников и полагается на рецензируемые исследования, научно-исследовательские институты и медицинские ассоциации. Мы избегаем использования недостаточно экспертных ссылок.
- Adult jaundice. (2014).my.clevelandclinic.org/health/diseases/15367-adult-jaundice-hyperbilirubinemia
- Bilirubin. (2018).labtestsonline.org/tests/bilirubin
- Carotenemia. (n.d.).pedclerk.bsd.uchicago.edu/page/carotenemia
- Herrine SK. (n.d.) Jaundice in adults.merckmanuals.com/home/liver-and-gallbladder-disorders/manifestations-of-liver-disease/jaundice-in-adults
- Jaundice. (2018).labtestsonline.org/conditions/jaundice
- Jaundice in newborns. (n.d.).liverfoundation.org/for-patients/about-the-liver/diseases-of-the-liver/newborn-jaundice
- Mayo Clinic Staff. (2014). Infant jaundice.mayoclinic.org/diseases-conditions/infant-jaundice/symptoms-causes/syc-20373865
- Mayo Clinic Staff. (2015). Liver function tests.mayoclinic.org/tests-procedures/liver-function-tests/about/pac-20394595
- Mayo Clinic Staff. (2018). Bilirubin test.mayoclinic.org/tests-procedures/bilirubin/about/pac-20393041
- Mayo Clinic Staff. (2018). Gallstones.mayoclinic.org/diseases-conditions/gallstones/symptoms-causes/syc-20354214
- What is hepatitis? (2016).who.int/features/qa/76/en/
Формы заболевания, их течение и клинические признаки
В зависимости от серовара возбудителя и иммунного статуса организма различают
- острую,
- подострую,
- хроническую
- и латентную (скрытую)
Острая характеризуется:
- лихорадкой,
- сосудистыми повреждениями,
- петехиями (на коже),
- не исключается появление темной мочи.
При отсутствии лечения животное может погибнуть в течение нескольких дней после проявления первых клинических признаков с явлениями почечной и печеночной недостаточности. Некоторые собаки могут самопроизвольно выздоравливать, а у некоторых течение болезни переходит в хроническую форму. Летальность достигает 80%.
Хроническая
Чаще всего развивается из острой в результате сохранения лептоспир в почечных канальцах или в печени. Такое обычно происходит при отсутствии адекватного лечения. Лихорадка отсутствует, иногда наблюдаются симптомы нарушения работы печени и почек, такие как рвота, поносы, изменения цвета и количества мочи. В некоторых случаях наблюдается хромота на одну или несколько конечностей. Животные могут болеть несколько лет и умирают, как правило, от почечной недостаточности.
Подострая
Подострую форму заболевания сопровождают те же симптомы лептоспироза у собак и кошек, что и острую, только они развиваются не так быстро и менее выражены. Летальность при таком течении достигает 50%.
Субклиническая (скрытая)
Характеризуется или полным отсутствием симптомов или легкими проявлениями неспецифических симптомов. У домашних питомцев такая форма встречается крайне редко. Зато у бродячих и живущих за городом наблюдается в 40% случаев.
В зависимости от клинических признаков, лептоспироз у собак подразделяют на геморрагическую и желтушную формы.
Геморрагическая (безжелтушная)
Часто наблюдается у взрослых особей и протекает остро или подостро. В этом случае лептоспиры локализуются в почечных канальцах. Температура тела кратковременно повышается до 40-41°С. Животные более вялые, чем обычно, часто отказываются от еды. Наблюдается гиперемия (покраснение) слизистых оболочек. После снижения температуры появляются кровоизлияния на коже и внутренних органах, кровоточивость слизистых оболочек, возможно появление признаков гастроэнтерита. Затем развиваются явления почечной недостаточности: темный цвет мочи, олигурия (недостаточное количество выделяемой мочи) или анурия (отсутствие мочи) и животное погибает.
Желтушная
Обычно наблюдается у молодых особей. Также характеризуется кратковременным повышением температуры тела, желудочно-кишечными расстройствами кровотечениями и т.п. При этой форме лептоспиры локализуются в печени, что сопровождается ее тяжелыми поражениями. Наблюдается желтушная окраска слизистых оболочек. При этом также возможна печеночная недостаточность.
Каковы симптомы гепатита
Необходимо помнить, что симптоматика гепатита может быть яркой, но иногда может и практически полностью отсутствовать (давая время необнаруженному заболеванию перейти в хроническую форму). Однако довольно часто для всех видов гепатита характерны общие симптомы любой интенсивности:
- желтуха;
- изменение цвета мочи (потемнение до коричневого)
- болевые ощущения (часто давящего характера) в области печени;
- нарушение пищеварения (тошнота, рвота с привкусом горечи, понос или запор);
- слабость и повышенная утомляемость;
- повышение температуры тела и головная боль;
- кожный зуд;
- увеличенные размеры печени.
Классификация гепатита
По своей форме гепатит может быть острым и хроническим.
В зависимости от провоцирующего фактора, гепатит разделяют на:
- инфекционный (вызываемый вирусами или бактериями);
- токсический (при отравлении организма алкоголем, химическими или лекарственными веществами);
- аутоиммунный (вызванный аутоиммунными патологиями);
- лучевой (например, как следствие лучевой терапии).
Вирусный гепатит, в свою очередь, разделяют на виды (в зависимости от провоцирующего заболевание вируса):
- гепатит A (Боткина болезнь) – передается через загрязненные продукты и воду, с инкубационным периодом 2-6 недель, после болезни дающий пожизненный иммунитет к данному виду;
- гепатит B – передающийся посредством незащищенных сексуальных контактов и через открытый доступ к крови (в быту, стоматологии, косметологии и т.д.) с помощью нестерилизованных инструментов, с инкубационным периодом 1,5-6 месяцев, длительностью острого заболевания от 6 до 8 недель (с выздоровлением в 90% случаев) и редким переходом в хроническое;
- гепатит C – наиболее опасный вид, передающийся так же, как и гепатит B, но с практически малозаметной симптоматикой, из-за чего заболевание может незаметно для больного протекать годами в хронической форме, приводя к циррозу и раку печени;
- гепатит D – передающийся так же, как гепатиты B и C, но развивающийся только после инфицирования вирусом гепатита B, легко переходящий в хроническую форму и заканчивающийся циррозом печени;
- гепатит E – передающийся так же, как и гепатит A, со схожей симптоматикой, обычно распространенный в африканских и азиатских странах.
Диагностика
Диагностика механической желтухи в клинике начинается с осмотра врача, который обращает внимание на желтизну кожи и склер глаз. Даже на этой начальной стадии он может отличить рак печени от гепатита
При гепатите кожа имеет оранжевый оттенок, а при онкологическом заболевании желтый цвет кожи имеет серо-зеленый оттенок.
Первичный прием гастроэнтеролога включает также опрос пациента относительно симптомов.
Острые случаи механической желтухи требуют экстренного вмешательства. Такие пациенты нередко поступают в нашу клинику. В этом случае диагностические исследования сводятся к необходимому минимуму, чтобы как можно быстрее выполнить операцию.
В остальных случаях мы проводим комплексное обследование:
- Пункционная холангиография.В области межреберья вводится длинная тонкая игла, посредством которой в общий желчный проток (холедох) или более мелкие протоки вводится контрастное вещество. После этого делается рентгеновский снимок, на котором врач видит, в каком именно месте произошло сдавление протока.
- УЗИ.Ультразвуковое исследование показывает состояние печени, желчных протоков, желчного пузыря, локализацию и размеры опухоли (рак печени).
- МРТ.Магнитно-резонансная томография позволяет подробно исследовать опухоль при метастатическом или первичном раке печени или других органов гепатобилиарной системы, уточнить ее размеры, локализацию, структуру.
- Лапароскопия.При необходимости визуального исследования применяется лапароскоп — миниатюрная видеокамера на оптико-волоконном кабеле, которая вводится в брюшную полость через небольшой прокол (до 1,5 см) брюшной стенки. Камера имеет подсветку, изображение передается на монитор. Благодаря высокому разрешению и возможности многократного увеличения изображения врач может хорошо рассмотреть опухоль.
- Биопсия.Максимально информативным методом диагностики при опухолях гепатобилиарной системы считается забор образца ткани новообразования и его изучение под микроскопом (гистологическое исследование).Забор ткани может быть выполнен лапароскопическим методом или чрескожной пункцией под контролем УЗИ (так исследуется рак печени).
- Лабораторные анализы.В обязательном порядке берутся общий и биохимический анализы крови, мочи, определяется уровень билирубина и другие показатели.
Врачи клиники «Медицина 4/7» имеют большой опыт лечения механической желтухи при раке печени и других заболеваниях. Это дает нам возможность оказать как экстренную, срочную, так и плановую медицинскую помощь экспертного уровня, подготовить пациента к дальнейшему лечению провести его в полном объеме.
Обращайтесь, звоните нам, и мы вам обязательно поможем!
Материал подготовлен врачом-онкологом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.