Алгоритм переливания донорской крови и ее компонентов
Содержание:
- Суть и принцип действия
- Трансфузионные среды и препараты
- Компоненты крови
- Определение резус-принадлежности
- Препараты крови
- Алгоритм и правила трансфузии (переливания) донорской крови и ее компонентов в плановом порядке
- Отличия от плазмолифтинга
- Цены
- Совместимость
- Осложнения после переливания крови
- Также в разделе
- Относительные показания
- Дополнительные критерии оценки необходимости проведения процедуры
- Донорская консервированная кровь
- Показания и противопоказания к гемотрансфузии.
Суть и принцип действия
Впервые методика аутогемотерапии стала применяться в начале 20 века. Использовалась она для стимуляции защитных свойств организма, восстановления после операций и травм, а также повышения физической и психической трудоспособности. В начале 21-го века манипуляция стала активно применяться в гинекологии, а затем – в косметологии.
Суть метода заключается во введении пациенту его же собственной крови. По сути, это одна из разновидностей переливания, которое, как известно, усиливает кровообращение и помогает повысить иммунитет. Аутогемотерапия относится к традиционным способам лечения фурункулов и угревой сыпи. Кроме этого, метод активно применяется для омоложения кожи.
Трансфузионные среды и препараты
Для введения в качестве трансфузионных сред могут быть использованы:
- Цельная кровь — очень редко;
- Замороженные эритроциты и ЭМОЛТ (эритроцитная масса, обедненная лейкоцитами и тромбоцитами);
- Лейкоцитная масса;
- Тромбоцитарная масса (хранится три дня, требует тщательного подбора донора, желательно — по антигенам системы HLA);
- Свежезамороженная и лечебные виды плазмы (антистафилококковая, антиожоговая, против столбняка);
- Препараты отдельных факторов свертывания и белков (альбумин, криопреципитат, фибриностат).
Цельную кровь вводить нецелесообразно ввиду большого ее расхода и высокого риска трансфузионных реакций. Кроме того, когда больной нуждается в строго определенной составляющей крови, нет смысла «нагружать» его дополнительными чужеродными клетками и объемом жидкости.
Если страдающему гемофилией необходим недостающий VIII фактор свертывания, то для получения его нужного количества потребуется ввести не один литр цельной крови, а концентрированный препарат фактора — это всего несколько миллилитров жидкости. Для восполнения белка фибриногена требуется еще больше цельной крови — около десятка литров, готовый же белковый препарат содержит нужные 10-12 грамм в минимальном объеме жидкости.
При анемии пациент нуждается, прежде всего, в эритроцитах, при нарушении свертывания, гемофилии, тромбоцитопении — в отдельных факторах, тромбоцитах, белках, поэтому эффективнее и правильнее использовать концентрированные препараты отдельных клеток, белков, плазму и т. д.
Играет роль не только количество цельной крови, которое неоправданно может получить реципиент. Гораздо больший риск несут многочисленные антигенные компоненты, способные вызвать тяжелую реакцию при первом введении, повторном переливании, наступлении беременности даже через большой промежуток времени. Именно это обстоятельство и заставляет трансфузиологов отказываться от цельной крови в пользу ее компонентов.
Допускается применение цельной крови при вмешательствах на открытом сердце в условиях экстракорпорального кровообращения, в экстренных случаях при сильной кровопотере и шоках, при обменных переливаниях.
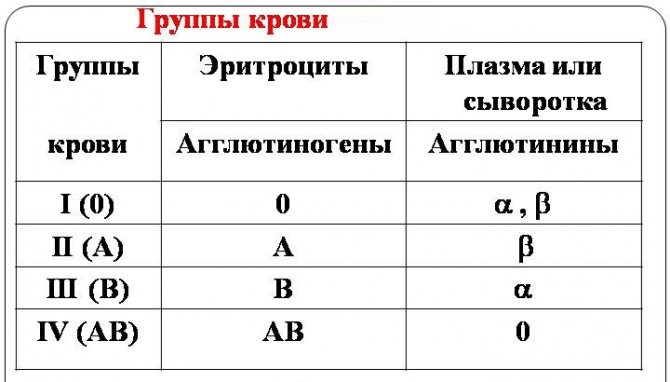
совместимость групп крови при переливании
Для гемотрансфузий берут одногруппную кровь, совпадающую по резус-принадлежности с таковыми у ее получателя. В исключительных случаях можно использовать I группу в объеме, не превышающем пол-литра, или 1 литр отмытых эритроцитов. В экстренных ситуациях, когда нет подходящей группы крови, больному с IV группой может быть введена любая другая с подходящим резусом (универсальный реципиент).
До начала гемотрансфузии всегда определяется пригодность препарата для введения реципиенту — срок и соблюдение условий хранения, герметичность емкости, внешний вид жидкости. При наличии хлопьев, дополнительных примесей, явлений гемолиза, пленки на поверхности плазмы, кровяных свертков препарат использовать запрещено. В начале проведения операции специалист обязан еще раз проверить совпадение группы и резус-фактора обоих участников процедуры, особенно, если известно, что у реципиента в прошлом были неблагоприятные последствия от переливания, выкидыши или резус-конфликт при беременности у женщин.
Компоненты крови
Эритроцитная масса. Ее получают из крови, после центрифугирования или отстаивания которой забирают нативную плазму. Переливание эритроцитной массы показаны при хронических постгеморрагических, гипохромных анемиях, гемолитической болезни новорожденных, почечной и печеночной недостаточности, а также больным, сенсибилизированным к плазменным антигенам доноров при предыдущих трансфузиях.
Отмытые нативные эритроциты. Их получают способом кратного промывания эритроцитной массы физраствором с последующим фракционированием. Эта смесь свободна от лейкоцитних и тромбоцитних антигенов, белков плазмы, продуктов жизнедеятельности клеток, избытка электролитов и функционально неполноценных (старых) эритроцитов. Отмытые эритроциты назначают больным, сенсибилизированным к белкам плазмы, имеющимся лейкоцитными и тромбоцитными антителами, алергопатиями различного происхождения, тяжелыми поражениями почек, склонностью к тромбозам, при гемолитической болезни новорожденных вследствие групповой несовместимости крови матери и ребенка. Отмытые эритроциты можно переливать только в течение первых 2-3 часов после их приготовления.
Лейкопитная масса (лейкоконцентрат). Применяют при лейкопениях (нарушение лейкопоэза, лучевое поражение, цитостатическое действие химиопрепаратов), при тяжелых инфекционных осложнениях у больных с миелодепрессией. Лейкоцитная масса должна быть перелита в день заготовки. Противопоказания: наличие у реципиента антилейкоцитарных антител.
Тромбоцитная масса (тромбоконтцентрат). Используют для лечения больных с геморрагическими состояниями, обусловленными дефицитом тромбоцитов (депрессия костномозгового кроветворения вследствие интоксикаций, гипо- и апластических анемий, коагулопатиях потребления) и их неполноценностью. Переливают в день ее заготовки, внутривенно, капельно (40-50 капель в минуту). Интервал между введениями должен составлять 2-3 дня.
Плазма крови: нативная, сухая, свежезамороженная, концентрированная.
Способ получения плазмы
- Необходимое оборудование:
- Пустая стеклянная или пластиковая емкость, на 200-400 мл
- Стеклянная или пластиковая емкость, заполненная фракционированной кровь
- Одноразовая закрытая система для получения плазмы «из флакона в флакон»
- Устройство для создания вакуума во флаконе
- Антисептический раствор
Методика получения:
Обязательным условием для получения плазмы разделение цельной крови на плазму и клеточную массу. Это достигается либо путем центрифугирования или отстаиванием консервированной крови в течение 3-4 дней при температуре 4-6 ° С.
После обработки резиновых крышек флаконов пламенем и 5% спиртовым раствором йода, иглу от одноразового системы для получения плазмы вводят во флакон с кровью на достаточную глубину слоя плазмы. Другую иглу этой же системы подкалывают в пустой флакон, к которому подключают устройство для создания вакуума. Плазма свободно поступает во флакон с отрицательным давлением.
Проще получить плазму при помощи спаренных пластиковых мешков. После фракционирования крови, собранной в мешок, плазму «выжимают» из него с помощью простого устройства (двух пластин), и она свободно перетекает в другой мешок. Эритроцитная масса остается в предыдущем мешке.
Определение резус-принадлежности
Для определения резус принадлежности необходимые стандартные анти-резусные сыворотки. Они содержат в себе резусные антитела. Сыворотки выпускают в ампулах или флаконах, обозначают как антирезус-Д, антирезус-С и антирезус-Е сыворотки. При определении резус принадлежности реципиентов пользуются только сыворотками антирезус-Д. При определении его у доноров следует использовать комбинацию сывороток: антирезус-Д, антирезус-С и антирезус-Е.
Методика определения. На обозначенную специальным карандашом стеклянную пластину наносят по капле антирезус-Д и антирезус-С сыворотки и исследуемой крови. Их смешивают стеклянными палочками до получения однородной смеси. Результаты реакции оценивают по наличию или отсутствию агглютинации через 5 минут с момента расстворения. Агглютинация свидетельствует о наличии в крови соответствующего резус-фактора. Кроме приведенного способа, резус-фактор можно определить реакцией агглютинации с применением подогретого на водяной бане при температуре 48 ° С 10% раствора желатина. Продолжительность реакции — 5 минут.
Препараты крови
1. Препараты комплексного действия (альбумин, протеин, лактопротеин и другие).
2. Препараты гемостатического действия (фибриноген, антигемофильный глобулин, криопреципитат антигемофильного глобулина, РР5В-концентрат факторов протромбинового комплекса и другие).
3. Препараты иммунологического действия (антистафилококковые плазма, полибиолин и другие).
4. Препараты фибринолитического действия (фибринолизин и другие).
5. Иммуноглобулины направленного действия.
Альбумин. Активно связывается в крови с различными веществами, обеспечивая транспортную функцию. Он создает высокий коллоидно-осмотическое давление в сосудистом русле, привлекая сюда воду из межклеточного пространства и увеличивая ОЦК.
Показания (заболевания, сопровождающиеся гипопротеинемией):
- нефрит,
- нефроз,
- гепатит,
- цирроз печени,
- шок,
- острая кровопотеря,
- асцит,
- безбелковые отеки,
- ожоговая болезнь,
- кишечная непроходимость,
- перитонит,
- острый панкреатит и другие.
Протеин. В его составе: 75-80% альбумина и 20-25% глобулинов. Показания к применению: все виды кровопотерь, шоков, гипопротеинемии различной этиологии.
Фибриноген. Применяют при кровотечениях, обусловленных гипо- и афибриногенемией. Сухой фибриноген растворяют в теплом изотоническом р-не хлорида натрия и вводят внутривенно капельно или струйно предварительной одноразовой биологической пробой в дозе 15 мл с интервалом 10 минут. Применение фибриногена противопоказано при предтромботических состояниях, тромбозах, инфаркте миокарда, гиперкоагуляции. Хранения препарата при температуре выше 100 С вызывает денатурацию фибриногена.
Антигемофильный глобулин (АГГ) — это белковая фракция плазмы, состоящей из глобулинов с небольшим количеством фибриногена. Используют с гемостатической целью у больных гемофилии. Действие однократно введенного препарата продолжается в течение 24 часов.
Криопреиипитат антигемофильного глобулина включает в себя концентрат фактора АГГ (не менее 100 ЕД в одной дозе), а также небольшое количество фибриногена и фактора ХІІІ. Вводят внутривенно струйно больным гемофилией с учетом их групповой принадлежности.
РР5В — концентрат факторов протромбинового комплекса: Р протромбин (II фактор), Р-проконвертин (VII фактор), 5 фактор Стюарта (Х фактор), В-антигемофильный глобулин (IX фактор). Применяют при врожденных коагулопатиях и геморрагическом синдроме при передозировке антикоагулянтов.
Свежезамороженная плазма (криоплазма). Ее получают, в основном, методом плазмафереза. Замораживают и хранят при температуре не выше — 20 ˚С до одного года. Содержит лабильные факторы системы гемостаза. Применяют при коагулопатиях, связанных с дефицитом свертывающих и противосвертывающих факторов крови.
Антистафилококковая плазма. Получают методом плазмафереза от доноров, иммунизированных стафилококковым анатоксином. Содержит специфические антистафилококковые антитоксические антитела. Применяют для лечения стафилококковых заболеваний у взрослых и детей. Вводят внутривенно капельно из расчета 18 МЕ на 1 кг массы тела. Трансфузии проводят 1 раз в сутки с интервалами в 1-3 дня. На курс терапии применяют 3-6 трансфузий.
Гипериммунная антиколи-плазма (антиешерихиозная). Получают после пероральной иммунизации доноров живыми эшерихиозными вакцинами. Применяют в комплексной терапии перитонита эшерихиозной этиологии, коли-сепсиса, коли-инфекции недоношенных детей.
Антисинегнойная плазма. Получают после иммунизации доноров бактерией синегнойной палочки. Содержит специфические антитела. Применяют в комплексной терапии больных с синегнойной инфекцией.
Фибринолизин. Получают из неактивного фибринолизина при его ферментативной активации трипсином. Применяют для гемолиза тромбов при инфаркте миокарда и тромбозах мозговых сосудов (в течение первой и не позднее вторых суток), при тромбозах периферических вен и артерий.
Перед применением содержимое флакона растворяют в физиологическом р-ре натрия хлорида или 5% р-ре глюкозы. На каждые 20000 ЕД р-ра фибринолизина дают 10000 ЕД гепарина. Разовую дозу (20000-40000 ЕД) вводят в течение 2-4 часов внутривенно капельно со скоростью 15-20 капель в минуту. Лечение проводят под контролем времени свертывания крови и тромбинового времени.
Противопоказания:
- острый гепатит,
- острый цирроз печени,
- нефриты,
- геморрагические диатезы,
- язвенная болезнь желудка и двенадцатиперстной кишки.
Алгоритм и правила трансфузии (переливания) донорской крови и ее компонентов в плановом порядке
- Оформить на операцию переливания компонентов крови;
- Провести первичное исследование групповой и резус-принадлежности крови пациента по системе ABO с использованием . Занести данные в Журнал регистрации результатов определения группы крови и резус-фактора;
- Отправить в лабораторию кровь пациента для определения группы крови и резус- принадлежности, фенотипа по антигенам C, c, E, e, w, C , K, k и наличие/отсутствие антиэритроцитарных антител (по системе Kell). Результаты анализа внести на титульный лист истории болезни. Пациентам, имеющим в анамнезе посттрансфузионные осложнения, беременность, рождение детей с гемолитической болезнью новорожденного, а также пациентам, имеющим аллоиммунные антитела, производят индивидуальный подбор компонентов крови в лаборатории;
- В день трансфузии у пациента провести забор крови из вены: 2–3 мл в пробирку с антикоагулянтом и 3–5 мл в пробирку без антикоагулянта для проведения обязательных контрольных исследований и проб на совместимость. Пробирки должны быть маркированы с указанием Ф.И.О. пациента, № истории болезни, названия отделения, группы крови и Rh-фактора, даты взятия образца крови;
- Перед началом трансфузии врач должен убедиться в пригодности компонентов крови, провести макроскопический осмотр контейнера и его герметичность, проверить правильность паспортизации;
- Провести контрольную проверку группы крови донора и реципиента по системе ABO, а также пробу на индивидуальную совместимость: а) проба на плоскости при комнатной температуре; б) одной из трех проб: ;
- При совпадении результатов первичного и подтверждающего определения группы крови по системе AB0, резус-принадлежности, фенотипа донора и реципиента, индивидуальной совместимости, а также сведений об отсутствии у реципиента антиэритроцитарных антител врач выполняет биологическую пробу посредством однократного переливания 10 мл компонентов крови со скоростью 2–3 мл (40–60 капель) в минуту в течение 3–3,5 минут. После этого переливание прекращается и в течение 3 минут осуществляется динамическое наблюдение за состоянием реципиента. Данная процедура повторяется дважды;
- При отсутствии осложнений начать трансфузионную терапию. Осуществлять динамический кардиореспираторный мониторинг, контроль диуреза и температуры тела.
- Заполнить трансфузии донорской крови и (или) ее компонентов, журнал учета температуры при транспортировке донорской крови и/или компонентов (СЗП) и журнал учета разморозки свежезамороженной плазмы;
- После окончания трансфузии донорский контейнер с оставшейся донорской кровью и (или) ее компонентами (~5 мл), а также пробирка с кровью пациента, использованная для проведения проб на индивидуальную совместимость, подлежат обязательному сохранению в течение 48 часов при температуре 2–6 °C в холодильном оборудовании;
- На следующий день после трансфузии (переливания) донорской крови и (или) ее компонентов обязательно назначить клинический анализ крови и анализ мочи.
Алгоритм экстренной трансфузии (переливания) донорской крови и ее компонентов
При экстренной трансфузии (переливании) донорской крови и (или) ее компонентов необходимо использовать алгоритм согласно Приказу МЗ РФ N 183н. Правила клинического использования донорской крови и (или) ее компонентов от 02.04.2013.
- Оформить на операцию переливания компонентов крови;
- Определить группу крови пациента по системе AB0 и его резус-принадлежность с помощью . Занести данные в Журнал регистрации результатов определения группы крови и резус-фактора;
- Определить группу крови донора в контейнере по системе ABО с помощью цоликлонов Анти-A и Анти-B (Rh-фактор устанавливается по обозначению на контейнере);
- Провести пробу на индивидуальную совместимость: а) проба на плоскости при комнатной температуре; б) одной из трех проб: ;
- Провести биологическую пробу;
- При отсутствии осложнений начать трансфузионную терапию. Осуществлять динамический кардиореспираторный мониторинг, контроль диуреза и температуры тела;
- Заполнить , журнал учета температуры при транспортировке донорской крови и/или компонентов (СЗП) и журнал учета разморозки свежезамороженной плазмы;
- После окончания трансфузии донорский контейнер с оставшейся донорской кровью и (или) ее компонентами (~5 мл), а также пробирка с кровью пациента, использованная для проведения проб на индивидуальную совместимость, подлежат обязательному хранению в течение 48 часов при температуре 2–6 °C в холодильном оборудовании;
- На следующий день после трансфузии (переливания) донорской крови и (или) ее компонентов обязательно назначить клинический анализ крови и анализ мочи.
Отличия от плазмолифтинга
Не следует путать аутогемотерапию с плазменным омоложением, так как эти процедуры имеют ряд отличий.
Плазмолифтинг предполагает введение плазмы, насыщенной тромбоцитами. Для этого кровь пациента предварительно помещается в центрифугу, после обработки удается получить необходимый компонент. Аутогемотерапия предполагает введение свежей крови, не прошедшей никакой подготовки.
Плазма чаще всего применяется для улучшения качества кожи, повышения ее упругости и эластичности, устранения неровностей и рубцов. Аутогемотерапия активно используется при лечении дерматологических заболеваний, а также для профилактики процессов старения. Как правило, такая методика имеет более продолжительный результат, но требует до 8-10 сеансов (в то время, как для плазмолифтинга достаточно 3-4 процедур).
Цены
Аутогемотерапия
| Комплексное аутоклеточное омоложение (набор Anti-аge = 2 синие + красная) – Лицо, шея, декольте | 38000 руб. | |
| Аутоклеточное омоложение с гиалуроновой кислотой (желтая пробирка) | 33500 руб. | |
| Аутоклеточное омоложение с гиалуроновой кислотой (желтая + синяя пробирка) | 45000 руб. | |
| Комплексное аутоклеточное омоложение (набор Anti-age + желтая пробирка) | 56000 руб. | |
| Комплексное аутоклеточное омоложение (набор Экстра = 2 синие пробирки) – Лицо, шея | 22500 руб. | |
| Комплексное аутоклеточное омоложение Плазмагель (1 синяя + 1 красная пробирка) | 27000 руб. | |
| Аутоклеточное омоложение – Лица (1 синяя пробирка) | 13500 руб. | |
| Аутоклеточное омоложение (1 красная пробирка, без антикоагулянта, для получения сыворотки, усиления эффекта омоложения) | 13500 руб. | |
| Аутоклеточное омоложение – Шеи, декольте | 13500 руб. | |
| Восстановление роста волос (ВЧГ) (внутрикожное введение собственной плазмы, обогащенной тромбоцитами) | 13500 руб. |
Совместимость
Очень часто встает вопрос: «Какую группу крови можно переливать всем?». На сегодняшний день существуют специальные таблицы совмещения, согласно которым:
- человеку с IV группой крови можно вливать любую другую, то есть он является универсальным реципиентом;
- при наличии III группы реципиенту можно вливать I и III группы;
- если у пациента II группа крови, то ему подойдет донорский материал I и II группы.
Так какую группу крови можно переливать всем? Первую, которая считается универсальной.
Немаловажное значение имеет резус-фактор. Самое главное, что если он Rh+, то есть положительный, то для переливания подойдет группа с отрицательным резус-фактором (Rh-)
Проводить процедуру в обратном порядке нельзя, в противном случае произойдет склеивание эритроцитов.
Осложнения после переливания крови
В целом, переливание крови считается безопасной процедурой, но только тогда, когда техника и последовательность действий не нарушены, четко определены показания и выбрана правильная трансфузионная среда. При погрешностях на любом из этапов гемотрансфузионной терапии, индивидуальных особенностях реципиента возможны посттрансфузионные реакции и осложнения.
Нарушение техники манипуляции может привести к эмболиям и тромбозам. Попадание воздуха в просвет сосудов чревато воздушной эмболией с симптомами нарушения дыхания, синюшностью кожи, болями за грудиной, падением давления, что требует реанимационных мероприятий.
Тромбоэмболия может быть следствием как образования сгустков в переливаемой жидкости, так и тромбоза в месте введения препарата. Мелкие свертки крови обычно подвергаются разрушению, а крупные способны привести к тромбоэмболии ветвей легочной артерии. Массивная тромбоэмболия сосудов легких смертельно опасна и предполагает немедленную медицинскую помощь, желательно — в условиях реанимации.
Посттрансфузионные реакции — естественное следствие введения чужеродной ткани. Они редко представляют угрозу жизни и могут выражаться в аллергии на компоненты переливаемого препарата либо в пирогенных реакциях.
Посттрансфузионные реакции проявляются лихорадкой, слабостью, возможны зуд кожи, боли в голове, отеки. Пирогенные реакции составляют едва ли не половину всех последствий переливания и связаны с попаданием распадающихся белков и клеток в кровоток реципиента. Они сопровождаются лихорадкой, болями в мышцах, ознобом, синюшностью кожи, учащением пульса. Аллергия обычно наблюдается при повторных гемотрансфузиях и требует применения антигистаминных средств.
Посттрансфузионные осложнения могут быть достаточно тяжелыми и даже фатальными. Самым опасным осложнением является попадание в кровоток реципиента несовместимой по группе и резусу крови. В таком случае неминуем гемолиз (разрушение) эритроцитов и шок с явлениями недостаточности многих органов — почек, печени, головного мозга, сердца.
Главными причинами трансфузионного шока считают ошибки врачей при определении совместимости либо нарушение правил гемотрансфузии, что еще раз указывает на необходимость повышенного внимания персонала на всех этапах подготовки и проведения операции переливания.
Признаки гемотрансфузионного шока могут проявиться как сразу же, в начале введения препаратов крови, так и через несколько часов после процедуры. Симптомами его считаются бледность и цианоз, выраженная тахикардия на фоне гипотонии, беспокойство, озноб, боли в животе. Случаи шока требуют экстренной медицинской помощи.
Бактериальные осложнения и заражение инфекциями (ВИЧ, гепатиты) весьма редки, хоть и не исключаются полностью. Риск заразиться инфекцией минимален благодаря карантинному хранению трансфузионных сред в течение полугода, а также тщательному контролю ее стерильности на всех этапах заготовки.
Среди более редких осложнений — синдром массивной гемотрансфузии при введении 2-3 литров в короткий промежуток времени. Следствием попадания значительного объема чужой крови может быть нитратная или цитратная интоксикация, нарастание калия в крови, что чревато аритмиями. Если используется кровь от многочисленных доноров, то не исключена несовместимость с развитием синдрома гомологичной крови.
Чтобы избежать негативных последствий, важно соблюдать технику и все этапы операции, а также стремиться использовать как можно меньше и самой крови, и ее препаратов. При достижении минимального значения того или иного нарушенного показателя, следует переходить к восполнению объема крови за счет коллоидных и кристаллоидных растворов, что тоже эффективно, но более безопасно.
Также в разделе
| Препараты системной энзимотерапии Как свидетельствуют исследования отечественных и зарубежных ученых (Веремеенко К.Н. и соавт., 1988; Веремеенко К.Н., 1998; Кизим А.И., 1998; Кlaschkа F., 1996), протеолитические… | |
|
DuoMax: описание, инструкция по применению Что такое DuoMax и как он работает? Свойства и преимущества DuoMax Аналогов технологии DuoMax не существует. Никакой другой продукт не может предложить… |
|
|
Антагонисты кальция Антагонисты кальция тормозят вход ионов кальция внутрь клеток по потенциалзависимых кальциевых каналах. Быстрый переход: Механизм действия антагонистов… |
|
| Побочные действия препаратов Осложнения лекарственной терапии называют по-разному: побочным действием препаратов, лекарственной аллергией, непереносимостью препарата, лекарственной… | |
| Взаимодействие лекарственных средств Для лечения различных заболеваний в клинической практике довольно часто используют одновременно (или поочередно) два и более лекарственных препарата, которые… | |
|
Эффект плацебо Суть эффекта плацебо Применение эффекта плацебо Доказанные факты о плацебо Хоть медицинская наука и не стоит на месте, но во все времена… |
|
|
Раствор аммиака Как раствор аммиака применяет в медицине? Народные средства с раствором аммиака Как применить раствор аммиака в быту? Раствор аммиака или… |
|
|
Нитраты (нитроглицерин) Механизм действия нитратов Фармакокинетика нитратов Показания и дозировка нитратов Побочное действие нитратов Противопоказания для… |
|
| Янтарная кислота и ее производные Янтарная кислота — 1,2бутандикарбоновая кислота, влияя на дыхательную цепь, быстро создаёт высокий уровень богатых энергией соединений, поэтому может более… | |
| Растворы для внутривенного введения: Рингера, Аминол Инфузионно-трансфузионная терапия (ИТТ) – это метод лечения, заключающийся в парентеральном (чаще внутривенном) введении различных растворов с целью… |
Относительные показания
В качестве вспомогательной методики лечения, процедура гемотрансфузии проводится при сильном воспалительном процессе или наличии гнойных образований. Переливание крови позволяет стабилизировать состояние человека и нормализовать работу иммунной системы. Но, при данных обстоятельствах процедура должна проводиться на протяжении нескольких дней, а количество вводимой крови не превышает 100 миллилитров.
Переливание крови при низком гемоглобине и анемии может проводиться не в острой форме, а, как вспомогательная методика лечения.
При наличии ожоговой болезни, когда пациент находится в состоянии шока, ему может быть показана данная процедура. Объемы в этом случае достаточно большие, от 1 до 2 литров. Повышенная доза назначается при интоксикации организма. Вместо крови может использоваться свежезамороженная плазма. На септической стадии, количество переливаемой крови снижается, до 100-250 миллилитров.
В случае, если результаты обследований дают возможность предположить острую кровопотерю в момент проведения операции, то в предоперационный период может проводиться процедура гемотрансфузии.
ДВС-синдром также является относительным показателем для использования процедуры переливания крови.
Помимо этого, кровь и плазма может вводиться для улучшения состояния при наличии некоторых патологий:
- гепатиты различных форм и типов;
- цирроз печени.
Дополнительные критерии оценки необходимости проведения процедуры
Особое значение для определения необходимости проведения процедуры трансфузии имеет аллергический анамнез, который врач должен оценить перед процедурой.
Особого оценивания требует ситуация:
- если переливание крови проводилось недавно, не позднее 3 недель;
- если у женщины были проблемы с вынашиванием плода или был выкидыш;
- нагноительные процессы, которые долгое время не проходят;
- распадающиеся злокачественные новообразования;
- аутоиммунные заболевания;
- разнообразные формы заболевания крови.
При наличии хотя бы одного из этих показателей пациента относят в группу риска и чаще всего проводят процедуру с использованием заменителей.
Донорская консервированная кровь
Ее стабилизируют растворами цитрата натрия (Глюгицир, цитроглюкофосфатом т.п.). Полная кровь сохраняет свои функциональные свойства при температуре 4-8 ° С в течение трех суток. Кровь более длительных сроков хранения (до 3-х недель), введенная в организм реципиента, должна пройти ряд стадий метаболической коррекции, пока она не станет пригодной для выполнения своих специфических функций. Поэтому больным, находящимся в терминальных состояниях, переливать ее нельзя.
Учитывая негативное воздействие цитрата натрия на организм больного, особенно при массивных гемотрансфузиях, сотрудники кафедры госпитальной хирургии ТДМА течение многих лет с успехом применяют взятия донорской крови через систему с фильтром из фосфата целлюлозы. При этом ионы кальция из крови связываются фосфатом, и кровь во флаконе не свертывается. Эта методика заготовки донорской крови предложена Белорусским научно-исследовательским институтом гематологии и переливания крови (С.И. Довгалев, Е.Д. Буглова, 1969).
Показания и противопоказания к гемотрансфузии.
- Подробности
АБСОЛЮТНЫЕ И ОТНОСИТЕЛЬНЫЕ ПОКАЗАНИЯ К ГЕМОТРАНСФУЗИИВсе показания к переливанию крови и ее компонентов можно разделить на абсолютные и относительные.
а) Абсолютные показания
К абсолютным показаниям относятся случаи, когда выполнение гемотрансфузии обязательно, а отказ от нее может привести к резкому ухудшению состояния больного или даже смерти.К абсолютным показаниям относятся:■ острая кровопотеря (более 15% ОЦК),■ травматический шок,■ тяжелые операции, сопровождающиеся обширными повреждениями тканей и кровотечением.
б) Относительные показания
Все остальные показания к трансфузии, когда переливание крови играет лишь вспомогательную роль среди других лечебных мероприятий, являются относительными.Основные относительные показания к гемотрансфузии:■ анемия (основной относительный показатель),■ заболевания воспалительного характера с тяжелой интоксикацией,■ продолжающееся кровотечение, нарушения свертывающей системы,■ снижение иммунного статуса организма,■ длительные хронические воспалительные процессы со снижением регенерации и реактивности,■ некоторые отравления.
ПРОТИВОПОКАЗАНИЯ К ГЕМОТРАНСФУЗИИ
Гемотрансфузия связана с введением в организм значительного ко-личества продуктов распада белков, что приводит к увеличению функциональной нагрузки на органы дезинтоксикации и выделения. Введение дополнительного объема жидкости в сосудистое русло существенно увеличивает нагрузку и на сердечно-сосудистую систему. Гемотрансфу¬зия приводит к активизации всех видов обмена в организме, что делает возможным обострение и стимуляцию патологических процессов (хронические воспалительные заболевания, опухоли).Выделяют абсолютные и относительные противопоказания к переливанию крови.
а) Абсолютные противопоказаниея
■ острая сердечно-легочная недостаточность, сопровождающаяся отеком легких,■ инфаркт миокарда,Однако при наличии массивной кровопотери и травматического шока абсолютных противопоказаний для переливания нет и кровь следует пе-реливать.
б) Относительные противопоказания
■ свежие тромбозы и эмболии,■ тяжелые расстройства мозгового кровообращения,■ септический эндокардит,■ пороки сердца,■ тяжелые функциональные нарушения печени и почек,■ туберкулез,■ ревматизм.При наличии указанных заболеваний прибегать к гемотрансфузии следует с особой осторожностью.