Спермограмма: главный анализ при мужском бесплодии
Содержание:
- Показание к спермограмме
- Разновидности спермограммы
- Оценка результата
- Через какое время можно делать повторную спермограмму?
- Тест по Крюгеру: внедрение в практику
- Расшифровка результатов спермограммы с помощью онлайн калькулятора
- Первые издания ВОЗ по оценке эякулята
- Почему снижаются нормы морфологии в спермограмме?
- Как оценить качество спермы
- Подготовка к сдаче спермограммы
- Критерии оценки спермограммы
- Что такое спермограмма?
- Расшифровка спермограммы
- За какое время сперматозоиды добираются до яйцеклетки
- Общие результаты спермограммы
- Диагностика и лечение тератозооспермии
- Спермограмма — код услуги 4081
- Диагностика аспермии
- Цвет эякулята
- Норма спермограммы
- Важно правильно расшифровать результаты спермограммы
Показание к спермограмме
Наиболее важным показанием для проведения теста качества спермы является оценка мужской фертильности. Особенно, если пара долго пыталась завести ребенка, не используя контрацепцию. При диагностике проблемы бесплодия следует обследовать как женщину, так и мужчину.
Анализ спермограммы рекомендуется в таких случаях:
- Невозможность зачать ребенка в течение 12 месяцев регулярного полового акта (3-5 раз в неделю) без использования каких-либо методов контрацепции.
- После получения травмы области промежности.
- После завершения лечения опухолей яичек.
- В качестве контрольного обследования после вазэктомии.
- После окончания терапии половыми стероидами или глюкокортикостероидами.
- При желании мужчины стать донором спермы.
Поскольку в эякуляте могут содержаться бактерии или грибки, в дополнение к общему исследованию рекомендуется выполнить бактериологическую культуру сперматозоидов.
Разновидности спермограммы
Существует несколько разновидностей анализа:
- Базовый – выполняется в соответствии со стандартами, утвержденными ВОЗ и состоит из основных показателей.
- MAR-тест. Расшифровка МАР-теста позволяет выявить антиспермальные тела, которые способны уничтожать сперматозоиды.
- Спермограммы по Крюгеру представляет собой исследование морфологии сперматозоидов.
Что показывает МАР-тест рассказывает врач-эмбриолог Татьяна Владимировна Дубко:
Проведение одновременно трех перечисленных анализов называют расширенной спермограммой. Обычно ее рекомендуют проводить в том случае, когда расшифровка базового исследования имеет любые отклонения от нормы.
Оценка результата
Расшифровка HBA-теста проводится андрологом. В заключении лаборатории отражается индекс связываемости сперматозоидов с гиалуроновой кислотой в процентах, что по сути является процентом зрелых гамет в образце.
Пороговое значение, при котором говорят о норме HBA-теста, составляет 60%. Все, что выше этого показателя, свидетельствует о нормальном течении сперматогенеза, низкой частоте хромосомных нарушений и фрагментаций ДНК.
Чем показатель ниже, тем возможнее проблемы с зачатием ребенка, низкое качество эмбриона и невынашивание беременности. В зависимости от тяжести нарушений выбирают метод оплодотворения. Чем ниже результат HBA-теста, тем большее предпочтение отдается ИКСИ — инъекции единственного сперматозоида в яйцеклетку. Поскольку в этом случае врач отбирает зрелый, а не случайный сперматозоид, то говорят о физиологической ИКСИ — ПИКСИ.
Через какое время можно делать повторную спермограмму?
Тест по Крюгеру: внедрение в практику
В 1987 Крюгером и коллегами было проведено следующее исследование. На основании новых строгих критериев оценки нормальной морфологии сперматозоидов пациенты были разделены на 2 группы. В I группе (25 пациентов) нормальная морфология сперматозоидов составляла менее 14%, а во II группе (71 пациент) нормальная морфология сперматозоидов превышала 14%. Частота оплодотворения (на ооцит) составили в среднем 48% в группе I и 87% в группе II. Процент беременностей составил 4,5% и 18,4%. Это исследование демонстрирует ценность анализа морфологии сперматозоидов с использованием критериев, рекомендуемых с точки зрения прогнозирования оплодотворения и, возможно, исхода беременности.
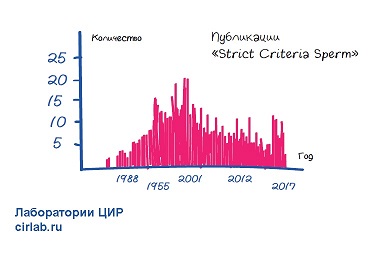
После первых статей каждый год появлялось в среднем 15 статей про использование строгих критериев.
В материале 1999 Крюгер пишет: «Оценка спермморфологии по строгим критериям является простым, экономически эффективным методом и может использоваться для повседневного использования клиницистами для принятия обоснованных клинических решений».
В 1994 году коллеги из института репродуктивной медицины в Норфолке написали, что строгие критерии морфологии являются отличным биомаркером способности оплодотворения сперматозоидов, независимо от подвижности и концентрации.
Ранние исследования были позже подтверждены тестами с зоной pellucida яйцеклетки и тестами на связывание сперматозоидов.
Расшифровка результатов спермограммы с помощью онлайн калькулятора
Спермограмму расшифровывает уролог, но первичные данные можно получить, используя калькулятор, размещенный на нашем сайте. Для расшифровки учитываются нормы, разработанные врачами ВОЗ.
Спермограмма по Крюгеру
Некоторые лаборатории используют показатели морфологии, ориентируясь на таблицу Крюгера. Именно такой анализ спермы нужен для проведения ЭКО.
Анализ по Крюгеру делают вручную. Сперму окрашивают методом Папаниколау, затем изучают сперматозоиды. Оценивается не менее 200 спермиев, из них вычисляется процент с нормальной формой. За счет окрашивания хорошо видны патологии хвоста, головки и шейки мужских половых клеток.
Анализ спермы по Крюгеру считается очень точным.
Первые издания ВОЗ по оценке эякулята
Классификация ВОЗ была впервые опубликована в 1980 году. Она была основана на исследованиях Маклауда и Элиассона. В 1-м издании средняя нормальная морфология составляла 80,5%. Во 2-м издании в 1987 году значение процента нормальных форм составляло 50%, а морфологические изменения были разделены на 3 группы – патология головы, средней части и хвоста.
Строгие критерии (тайгербергские)
В 1980-е годы проведено несколько исследований, которые показали, что сперматозоиды, выделенные из слизи шейки матки и матки, маточных труб, перитонеальной жидкости показали улучшенную морфологию по сравнению со сперматозоидами в исходном образце спермы. Сперматозоиды, обнаруживаемые в слизи на уровне внутреннего зева, обычно представляют собой более гомогенную популяцию.
Менквилд и соавторы опубликовали описание морфологических нормальных сперматозоидов, основанное на клетках, полученных после проникновения через хорошую цервикальную слизь. Определение морфологически нормального сперматозоида заключалось в следующем:
| Ровная головка с четко определенной акросомой, составляющей примерно 40–70% головки. Длина головки должна составлять от 3 до 5 мкм, а ширина — от 2 до 3 мкм. У такого сперматозоида не должно быть никаких дефектов шеи, средней части или хвоста. Средняя часть должна быть прикреплена в осевом направлении относительно головки, шириной менее 1 мкм, длиннее головы примерно в полтора раза. Могут присутствовать цитоплазматические капли (остатки), которые составляют менее половины размера головки спермы. Хвост должен быть равномерным, немного тоньше, чем средняя часть, не свернутым и длиной 45 мкм. Так называемые пограничные нормальные формы головы без грубых отклонений следует рассматривать как отклонения от нормы. |
Это определение, по существу, такое же, как и описание, описанное Элиассоном в 1971 г. в отношении размера и формы, но обеспечивает более подробное описание акросомы и осевого прикрепления шеи. Однако принцип Эллиасона «если вы не уверены, что сперматозоид ненормальный, он должен рассматриваться как нормальный», был изменен на принцип, согласно которому в этих случаях сперматозоиды должны классифицироваться как патологические. По строгим критериям сперматозоиды со слегка ненормальными «пограничными» головками классифицируются как ненормальные. Диапазон, определяющий нормальную форму, мал, и это является одним из наиболее важных аспектов этой классификации.
Исследователи показали, что оценка по более строгим критериям повышает объективность исследования и уменьшает межлабораторные различия.
Почему снижаются нормы морфологии в спермограмме?
Причинами снижения эталонных значений является главным образом введение строгих критериев (и классификация «пограничных сперматозоидов» как аномальных). Другие авторы предположили, что существует реальное снижение нормальных форм из-за негативного воздействия факторов окружающей среды. Исследователи Ariagno et al. в 2011 году провели переоценку анализов за период с 1973 по 1989 год. Они не смогли продемонстрировать истинное снижение морфологии сперматозоидов, несмотря на большую разницу в процентном соотношении нормальных форм тех же пациентов, оцененных после изменения критериев. Однако, эта тема отдельной статьи.
Как оценить качество спермы
Нормальная сперма, как правило, белого или серого цвета. Тревогу должен вызывать эякулят розового или красного цвета, так как это говорит о том, что в сперме имеются примеси крови, причиной чего является заболевание. В таком случае необходимо незамедлительно обратиться к урологу и сдать анализы.
Еще одним показателем нормы является поведение спермы после эякуляции. Сначала она должна загустевать, превращаясь в желеобразную массу, а затем (через 5-40 минут) снова приобретать жидкую консистенцию. Поэтому желеобразные сгустки в сперме не являются нарушением, а вполне нормальны. Если сперма после эякуляции ведет себя не по описанному сценарию, это может быть свидетельством каких-то нарушений, препятствующих зачатию.
За одну эякуляцию у здорового мужчины должно выделиться от 2 до 5 мл спермы. Если объем выделений меньше 1,5 мл, речь идет о гипоспермии, а если выделяется более 5,5 мл, имеет место гиперспермия. Исключением являются случаи, когда пониженный объем спермы связан с частыми эякуляциями или, наоборот, при редких эякуляциях объем выделяющейся спермы возрастает.
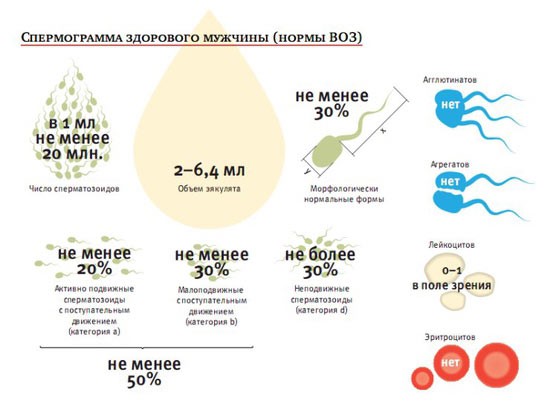
Лучшим способом оценки качеств спермы является спермограмма – анализ спермы, который мужчина может сдать в любой независимой лаборатории или специализированной клинике. Согласно определению ВОЗ (Всемирной Организации Здравоохранения) нормальными считаются следующие показатели спермы:
1. Объем спермы более 2 мл.
2. Объем сперматозоидов за одну эякуляцию превышает 40 млн.
3. Концентрация сперматозоидов не менее 20 млн/мл.
4. В эякуляте содержится не менее 75% живых сперматозоидов.
5. В эякуляте содержится не менее 30% сперматозоидов нормальной формы.
6. В эякуляте содержится не менее 50% подвижных сперматозоидов.
7. В эякуляте содержится не менее 25% подвижных сперматозоидов, передвигающихся по правильной траектории.
Чтобы быть уверенным в точности полученных после исследования образца спермы результатов, мужчина должен сдать несколько анализов (2-3) с равными временными промежутками между ними, так как влияние на количество сперматозоидов оказывают множество факторов. На время обследований необходимо отказаться от ведения половой жизни. Но, даже имея на руках результаты нескольких анализов, не специалисту будет сложно комплексно оценить свою фертильность, лишь сопоставив цифры с приведенными нормами. Оценка должна быть комплексной, а это значит, что проводить ее должен профессионал. Опытный уролог или андролог учтет все аспекты и факторы, которые могут оказать влияние на репродуктивное здоровье мужчины и его способность к оплодотворению. Доктор даст полезные советы и рекомендации по восстановлению фертильности и поддержанию ее на оптимальном для зачатия уровне.
Подготовка к сдаче спермограммы
Качество и параметры спермы зависят от множества разнообразных факторов, по этой причине, перед тем как сдавать анализ, необходимо проконсультироваться с врачом, получить ряд рекомендаций и тщательно подготовиться к проведению анализа.
Основные правила сдачи спермограммы:
Первое правило – соблюдение диеты:
Продукты питания оказывают прямое влияние практически на все показатели спермы, поэтому важно соблюдать определенную диету, конечно, строгих рамок нет, но если придерживаться правильного питания перед спермограммой, то можно получить отличные результаты. Перед сдачей необходимо исключить жирную, острую и жареную пищу, так как такие продукты уменьшают объем и подвижность спермиев
Также необходимо ограничить употребление кофе, которое отрицательно влияет на подвижность и функциональность сперматозоидов. Следует полностью исключить алкоголь, так как он вызывает гибель спермиев, нарушения сперматогенеза и влияет на другие показатели спермы.
Занимаясь подготовкой к спермограмме, обязательно включите в свой рацион овощи, фрукты, а также продукты, содержащие витамины и минералы. Питание должно быть сбалансированным и рациональным.
Соблюдать диету следует за 5-7 дней перед спермограммой;
Второе правило – соблюдение определенной частоты половых контактов:
Подготовка к сдаче спермограммы часто заключается в воздержании от сексуальных отношений перед выполнением анализа. Но ограничить секс необходимо на 2-3 суток до сдачи спермограммы, более длительное воздержание может привести к негативным результатам.
Такие сроки названы не случайно. Увеличение частоты половых контактов естественно снижает фертильность спермы, так как в нем не успевают накапливаться сперматозоиды в достаточном количестве и у нее снижается объем, поэтому перед спермограммой необходимо подождать хотя бы 2 суток. Но более длительное воздержание также неблагоприятно, так как в эякуляте могут попасть погибшие спермии, да и может измениться подвижность сперматозоидов. Это следует обязательно учитывать, занимаясь подготовкой;
Третье правило – исключить попадание токсичных веществ:
Очень важно исключить токсичные вещества (алкоголь, наркотические препараты, а также табак и т.п.), при этом не стоит забывать и о лекарственных средствах. За неделю перед сдачей спермограммы нужно перестать принимать медикаменты, если курс лечения нельзя прерывать, то нужно сообщить об этом врачу и проконсультироваться с ним. Исключение составляют антибактериальные средства. Нужно помнить, что анализ можно выполнять не раньше чем через 3 месяца после приема последней таблетки;
Четвертое правило – исключение воспалительных процессов:
Подготовка должна заключаться в полном исключении любых воспалительных процессов в организме, а не только местных. Обострение воспалительных заболеваний и появление новых болезней (в том числе и простудных) требует проведения терапевтических мероприятий, после выздоровления должно пройти не менее 7-10 дней перед сдачей спермограммы;
Пятое правило – исключить горячие процедуры:
Всем известно, что нужно полностью исключить посещение бани, сауны и горячей ванны. Это связано с тем, что высокие температуры (как и низкие) вызывают нарушения сперматогенеза, так как оптимальная температура для созревания сперматозоидов в яичках составляет примерно 34-35 градусов. Поэтому за несколько дней перед спермограммой следует отказаться от выполнения горячих процедур;
Шестое правило – исключить физические нагрузки:
Конечно, полностью отказаться от движения и лежать не стоит, но чрезмерные физические нагрузки негативно отражаются на параметрах эякулята, поэтому за 1-2 суток перед спермограммой следует ограничить спортивные занятия;
Заключительное правило – обеспечить полноценный отдых и ограничить психоэмоциональное напряжение:
Усталость и стресс отрицательно сказываются на показателях спермы, поэтому подготавливаясь к спермограмме, за 1-2 дня необходимо нормализовать режим труда и отдыха.
Подготовка к спермограмме – это ответственный этап, поэтому не стоит его недооценивать. Выполнив эти несложные рекомендации, можно значительно снизить воздействие неблагоприятных факторов на результаты анализа и получить достоверные данные, отражающие функциональность яичек и фертильность.
Критерии оценки спермограммы
Что такое спермограмма?
Спермограмма – это анализ спермы, с помощью которого можно выяснить, каков химический и клеточный состав жидкости, ее физические свойства, также определяется число сперматозоидов, у здорового мужчины наблюдается норма анализа спермограммы.
Сейчас даже доступна расшифровка спермограммы онлайн, что очень упрощает задачу. Здесь же стоит отметить, что на основании спермограммы нельзя с точностью утверждать, является ли тот или иной мужчина бесплодным, каждая расшифровка спермограммы таблица показывает все эти нормы.
По статистике примерно 30 % бесплодных мужчин имеют довольно неплохие показатели спермограммы и каждый может самостоятельно проверить какие у него возможности, разумеется после того как изучит некоторые моменты относительно того как расшифровать результаты спермограммы. Анализ лишь может характеризовать способность человека к зачатию ребенка, оценивая качество сперматозоидов, а также позволить сделать предположение о заболеваниях репродуктивной системы и возможных инфекциях.
Расшифровка спермограммы
В создание полноценной семьи, входит рождение ребенка. А значит, к такому вопросу как планирование беременности родителям необходимо подходить с полной ответственностью. Для того, чтоб исключить у плода возможные патологические нарушения и увеличить шансы быстрого оплодотворения, медицинские специалисты рекомендуют пройти комплексную диагностику. У мужчин в данное обследование входит такой анализ, как спермограмма.Итак, спермограмма – это медицинский анализ продукта секреции половых органов мужчины (семенных пузырьков, предстательной и куперовых желез, яичек), который характеризует способность к оплодотворению.Представляет собой вязкую липкую неоднородную консистенцию. Вкусовые качества спермы распознают по характеру употребления пищи. Обычно у нее кисло-сладкий или горьковатый привкус.
Показатели спермограммы, и их расшифровка
 Над расшифровкой спермограммы работают медицинские специалисты, а в частности специализированные врачи – андрологи. В норме показатели данного исследования выглядят следующим образом:
Над расшифровкой спермограммы работают медицинские специалисты, а в частности специализированные врачи – андрологи. В норме показатели данного исследования выглядят следующим образом:
- Объем выделенной консистенции – 4-5 мл. Понижение показателей свидетельствует о нарушении функциональности желез половой системы. Повышение показателя – наличие таких заболеваний, как простатит или везикулит.
- Период разжижения эякулята – от сорока до шестидесяти минут. Увеличение времени разжижения понижает шансы полноценного зачатия.
- Цветовая гамма спермы – наличие бурого или красного оттенков, говорит о подозрении на травмирование половой системы. Здоровые цвета спермы, имеют желтый, сероватый или беловатые оттенки.
- Коэффициент pH водорода – 7,3-7,8. Сперма имеет слабощелочную среду.
- Количественный показатель сперматозоидов – двадцать миллионов на один миллилитр эякулята, и не меньше шестидесяти миллионов в едином объеме. Пониженная концентрация указывает на патологию яичек.
- Резвость сперматозоида – считается достаточно важным показателем в спермограмме. Существуют следующие виды:
А – движутся молниеносно и только в прямом направлении.В – движутся медленно, но в прямолинейно.С – разностороннее и ленивое движение.D – абсолютно неподвижны.Понижение или отсутствие подвижности спермиев (астенозооспермия) является следствие теплового или токсического поражения яичек.
- Агглютинация или прилипание друг к другу в здоровом состоянии отсутствует. Проявляется при рецидиве воспалительного хронического процесса или нарушении иммунитета.
- Морфология и физиология сперматозоидов – показывает процент количества спермиев, способных выполнить функцию оплодотворения.
- Лейкоциты – выше одного миллиона на миллилитр, является показателем патологии малого таза.
- Эритроциты – присутствие их в сперме свидетельствует о наличие опухоли или травмы в половой системе.
- Образование слизи в эякуляте говорит о патологии.
- Обнаружение антиспермальных тел проводят при расширенном исследовании спермограммы. Данные антитела образуются в организме женщины и мужчины, вызывая при этом бесплодие.
Как сдать спермограмму?
Для сдачи анализа пациенту выдают емкость и проводят в комнату с наличием соответственной литературы и видеотеки. Чтобы получить надежные результаты, существует необходимость соблюдать правила:
- До сдачи анализа, в течение четырех – пяти дней воздерживаться от половых контактов. Меньший срок воздержания уменьшает объем спермы и количество спермиев. Воздержание больше пяти дней снижает подвижность и увеличивает наличие больных сперматозоидов.
- Медицинские специалисты рекомендуют исключить за неделю до анализа посещение саун и бань.
- Исключить употребление алкоголя и никотина.
- Употребление лекарственных веществ (особенно антидепрессантов), влияет на достоверность теста.
Желающие сдать анализ в домашних условиях должны знать, что для эякулята необходимо поддерживать определенную температуру. Кроме того, доставка спермы должна быть произведена в течение часа. Для решения проблемы, медицинские учреждения выдают специальный контейнер.
За какое время сперматозоиды добираются до яйцеклетки
и сколько времени они живут в половых путях женщины
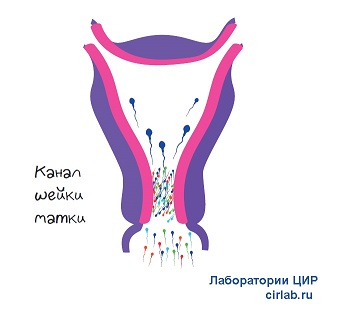
После эякуляции через несколько минут сперматозоиды оказываются в шейке матки в течение нескольких секунд — от 3 до 15 сек.
Через 1,5 — 2 минуты после эякуляции, преодолев естественные барьеры, самые активные сперматозоиды оказываются в матке, остальные достигают ее в течение 3 — 7 минут.
В матке спермии проходят процесс капацитации — активизации. Он может занимать от 5 до 12 часов.
Те сперматозоиды, которые остались во влагалище или в шейке матки, в течение 15-30 минут еще активны, но затем их подвижность снижается, а через 2 часа практически все оказываются неактивными.
Через 2 — 3 часа все сперматозоиды, миновавшие шеечный барьер (цервикальную слизь), оказываются в маточной трубе, где уже находится яйцеклетка.
В благоприятных условиях матки сперматозоиды могут жить до 2 суток, и в эти сроки возможно оплодотворение, хотя его вероятность снижается с течением времени.
До двух суток они могут быть активными в маточных трубах и сохранять при этом способность оплодотворить яйцеклетку.
Итак, средняя продолжительность жизни сперматозоидов в половых органах женщины — около 2 суток. При этом способность к оплодотворению у них тем ниже, чем дольше они живут.
Что же касается спермы, собранной на анализ, то уже через 2 — 3 часа половина сперматозоидов утрачивает активность. Это процесс ускоряется, если собранный эякулят охладить или перегреть, подвергнуть воздействию ультрафиолета вибрациям и т.д..
Общие результаты спермограммы
При исследовании с помощью микроскопа или прибора–спермоанализатора оценивается объем, цвет, кислотность и вязкость спермы, но самые главные показатели – количество, качество и жизнестойкость сперматозоидов.
- Вначале оценивают общие показатели спермы. Семенная жидкость, сначала довольно густая, но под действием веществ, выделяемых простатой, через 10-40 минут разжижается. Если этого не происходит, значит, у мужчины имеются проблемы с предстательной железой.
- Очень важен объем полученного эякулята, которого должно быть не менее 2 мл. Малое количество спермы снижает плодовитость мужчины. Небольшое количество спермиев погибнет, не добежав до яйцеклетки.
- Иногда у мужчины происходит ретроградная эякуляция, когда часть спермы выбрасывается обратно в мочевой пузырь. При подозрении на эту патологию дополнительно обследуют и мочу, собранную после семяизвержения.
Здоровая сперма беловатого цвета без примеси гноя, крови и неприятного запаха. Нормальная кислотность семенной жидкости слабощелочная (рН 7,2–7,9). При отклонениях от нормы пациента направляют к урологу для лечения воспалительных процессов, скрытых ЗППП и диагностики проходимости семявыводящих протоков.
Диагностика и лечение тератозооспермии
Как и другие патоспермии, эта выявляется с помощьюспермограммы. Мужчина направляется на этот анализ репродуктологом или урологом-андрологом. Кроме микроскопического исследования спермы обязательная часть диагностики – осмотр пациента врачом-урологом, сбор анамнеза. После получения результатов спермограммы, подтвердивших тератозооспермию, доктор может назначить дополнительные обследования:
- ультразвуковое исследование половых органов;
- анализы на концентрацию гормонов;
- исследования, которые выявляют воспаления и ИППП;
- генетический скрининг + прием врача-генетика.
Дополнительные диагностические мероприятия направлены на выявление причины тератозооспермии.
Как лечат?
Лечением занимается уролог-андролог. Причем, проводится терапия не самой патоспермии, а ее причины. Бывает, что в процессе комплексного обследования не обнаруживается заболевания, способного привести к повышенной концентрации патологических сперматозоидов. Тогда врач рекомендует пациенту изменить образ жизни – правильно питаться, снизить потребление алкоголя, бросить курить.
Кроме того, по возможности исключаются негативные внешние воздействия, которые могли привести к ухудшению качества спермы. После этого показатели спермограммы через некоторое время могут вернуться к норме.
Если заболевания диагностированы, проводится их лечение:
- медикаментозное в случае тератозооспермии из-за гормональных нарушений, воспалительных или инфекционных процессов.
- хирургическое, если причина плохой спермограммы варикоцеле.
Кроме того, врач может назначить мужчине витаминотерапию, порекомендовать определенные изменения в рационе.
К сожалению, лечение не всегда дает нужный эффект. А в некоторых случаях – когда тератозооспермия вызвана тяжелой патологией или генетическим фактором – врачи заранее понимают его бесперспективность. Но не опускают руки. При неэффективности лечения после или вместо терапии назначается программа ВРТ.
ЭКО при тератозооспермии
Экстракорпоральное оплодотворение приводит к наступлению долгожданной беременности даже при очень малом количестве морфологически правильных сперматозоидов в эякуляте пациента. Мы применяем всепрограммы ЭКО, доказавшие высокую результативность в борьбе с мужским бесплодием.
В индивидуально разработанные программы включаются дополнительные методы вспомогательной репродукции. В случае тератозооспермии всегда используется ИКСИ (или ПИКСИ): эмбриолог отбирает в биоматериале мужчины спермий с хорошей морфологией, затем вводит его внутрь яйцеклетки, помогая оплодотворению совершиться.
Приходите к нам за малышом! В «Линии жизни» счастливыми папами становятся пациенты с тяжелейшими нарушениями сперматогенеза.
Спермограмма — код услуги 4081
Спермограмма — это лабораторный анализ эякулята (спермы), используемый в медицине для установления фертильности мужчины и выявления возможных заболеваний половой системы.
При анализе спермы определяют ее количественные параметры (количество сперматозоидов в 1 мл и во всём эякуляте, подвижность), качественные характеристики (объём, цвет, рН, вязкость, скорость разжижения) и морфологию (содержание нормальных, патологических форм), наличие агглютинации и клеток сперматогенеза, а также содержание лейкоцитов, эритроцитов, наличие слизи.
Вещество: сперма.
Метод определения: визуальный подсчёт в камере Горяева, специальная окраска препаратов спермы.
Выполнение исследования: 1 рабочий день.
Тест на фрагментацию ДНК сперматозоидов (сперма) — код услуги 4084
Тест на фрагментацию ДНК сперматозоидов проводится для оценки патологического состояния, при котором активность сперматозоидов остается в норме, но функция оплодотворения яйцеклетки нарушена из-за повреждения генетического материала (нарушение целостности, мутация ДНК сперматозоидов).
При выполнении HALOSPERM-теста семенная жидкость смешивается со специальным реактивом, благодаря чему подсвечиваются «ореолом» целые, неповреждённые участки ДНК, и результат оценивается микроскопом. Этот тест является наиболее чувствительным в сравнении с другими анализами на фрагментацию ДНК сперматозоидов, например, методом TUNEL и методом SCSA.
Вещество: сперма.
Метод определения: методом дисперсии хроматина сперматозоидов (метод SCD) с помощью диагностического набора halosperm G2.
Выполнение исследования: 3 рабочих дня (сперма до проведения исследования может храниться при -20 С до 14 дней).
Антиспермальные антитела G (IgG, MAR-тест) (сперма) — код услуги 4082
MAR-тест — это иммунологическое исследование, определяющее антитела IgG и IgA к собственным сперматозоидам (антиспермальные антитела или АСАТ). Тест дает основание поставить диагноз «иммунологическое бесплодие» у мужчин. Иммуноглобулины (антитела) типов IgG и/или IgA направлены против антигенов мембраны разных частей сперматозоида — головки, хвоста, средней части или их комбинации. Они прикрепляются к сперматозоидам и оказывают влияние на их подвижность, морфологию и способность проникать в матку. MAR-тест назначают при сниженной подвижности и агглютинации сперматозоидов.
Вещество: сперма.
Метод определения: тест на латексных частицах для определения антиспермальных антител класса IgG.
Выполнение исследования: 1 рабочий день.
Антиспермальные антитела А(IgА, MAR-тест) (сперма) — код услуги 4083
Вещество: сперма.
Метод определения: тест на латексных частицах для определения антиспермальных антител класса IgA.
Выполнение исследования: 1 рабочий день.
Прямой MAR-тест, определяет процент связанных с антителами сперматозоидов в эякуляте (SpermMar Test IgA, IgG).
Диагностика аспермии
При постановке диагноза «аспермия» важно выяснить врождённое это заболевание или приобретённое. Для врождённого характерна недоразвитость семявыводящих путей или их отсутствие, а также тестикулярная аспермия – неспособность яичек продуцировать семенную жидкость.. Спермограмма – важный этап диагностирования
Её низкий PH – свидетельство обструктивной аспермии. Если сдать спермограмму невозможно, то на анализ берут посэякуляторную мочу. Наличие в ней сперматозоидов говорит о том, что причина аспермии в ретроградной эякуляции.
Спермограмма – важный этап диагностирования. Её низкий PH – свидетельство обструктивной аспермии. Если сдать спермограмму невозможно, то на анализ берут посэякуляторную мочу. Наличие в ней сперматозоидов говорит о том, что причина аспермии в ретроградной эякуляции.
Анализ на инфекции помогает определить наличие воспалительных заболеваний
Также важно сделать с этой же целью трансректальное УЗИ, при помощи которого выявляются отклонения в структуре простаты, семенных пузырьков, семявыводящих протоках.. Биопсия яичек нужна при секреторной аспермии.
Биопсия яичек нужна при секреторной аспермии.
Цвет эякулята
Данный показатель также может говорить о многом. Нормальная сперма отличается белым, желтоватым или сероватым цветом. Бурый либо розоватый оттенок – признак присутствия в ней эритроцитов (красных кровяных клеток). Данный фактор может проявляться как вследствие травмы яичек либо предстательной железы, так и при наличии опухолей. Узнать есть ли патологии или нет поможет фрагментация спермограммы расшифровка.
Количество сперматозоидов
Количество сперматозоидов так же, как и объем эякулята, играет важнейшую роль в исследовании спермограммы, если смотреть результат анализа спермограммы расшифровка точно покажет количество сперматозоидов. Именно этот фактор определяет способность мужского организма к зачатию ребенка. Нормой считается концентрация не менее 20 млн половых клеток в 1 мл эякулята. Низкое количество вырабатываемых сперматозоидов может говорить об ухудшении эффективности и качества работы яичек, что, как правило, возникает при следующих факторах:
- воспаление в яичках;
- снижение концентрации в крови мужчины половых гормонов;
- нарушение метаболизма.
Активность сперматозоидов
Оплодотворить яйцеклетку под силу лишь сперматозоидам, движущимся активно и прямолинейно, именно поэтому очень часто нужно ДНК спермограммы расшифровка которого покажет активность сперматозоидов. Происходит это благодаря волнообразным движениям хвостика половой клетки. Вообще, количество активных сперматозоидов в эякуляте здорового мужчины колеблется в пределах 60-70 % от общего числа половых клеток (10-15 % являются слабоподвижными, а 20-25 % – вовсе неподвижными). Существует несколько групп, которые разделяют сперматозоиды по типу их двигательной активности.
- Группа A. В данную группу входят самые быстрые и движущиеся прямолинейно половые клетки, их скорость составляет минимум 0.025 мм/с. Нормальная сперма содержит не менее 50 % сперматозоидов, относящихся к группе A.
- Группа B. Сперматозоиды, относящиеся к этой группе, двигаются медленнее, чем предыдущие, но при этом сохраняют прямолинейность движения. Их численность, как правило, составляет 10-20 % от общего числа половых клеток.
- Группа C. К сперматозоидам группы C относятся клетки, для которых характерно медленное передвижение не по прямой линии. В нормальной сперме содержится не более 20 % данных сперматозоидов.
- Группа D. В эту группу входят абсолютно неподвижные сперматозоиды, численность которых не превышает 10-20 % у здорового мужчины.
Расшифровка спермограммы патологические формы может показать какая скорость движения сперматозоидов. Низкая скорость движения сперматозоидов и большое количество неподвижных клеток являются признаками астеноспермии (астенозооспермии). Данное явление может возникнуть вследствие такого заболевания, как варикоцеле, а также при воспалении яичек, воздействии токсических веществ и радиации. Астеноспермия – одна из главных причин бесплодия среди мужчин. В любом случае расшифровка анализа спермограммы онлайн бесплатно покажет есть ли эта проблема или нет.
Норма спермограммы
При расшифровке результатов спермограммы нормальными считаются следующие показатели:
- объем превышает 2 мл.;
- вязкая консистенция;
- разжижение происходит спустя 10-30 минут;
- вязкость составляет до 2 см;
- бело-сероватый цвет;
- специфический запах;
- мутность;
- pH насчитывает 7.2-8;
- слизь отсутствует;
- число сперматозоидов составляет 20-200 млн в 1 мл.;
- общее число сперматозоидов превышает 40 млн в эякуляте;
- число активноподвижных сперматозоидов превышает 25%;
- на неподвижные сперматозоиды приходится менее 50%;
- агрегация и агглютинация отсутствуют;
- число лейкоцитов не превышает 1 млн;
- показатель нормальных сперматозоидов превышает 50%;
- клетки сперматогенеза – 2-4;
- нормальная морфология головки наблюдается более чем у 30% сперматозоидов.
Важно правильно расшифровать результаты спермограммы
Врачи сходятся во мнении, что мужская сила состоит не в хорошей потенции, а в качестве спермы. Если на протяжении долгого времени у пары не получается зачать ребенка, при этом с женским здоровьем все в порядке, то следует обязательно исследовать качество эякулята. После получения результатов можно судить о наличии проблем и их методе лечения.
Многие используют калькулятор расшифровки спермограммы онлайн. Конечно, расшифровать спермограмму онлайн можно самостоятельно, но дать правильное заключение с учетом индивидуальных особенностей сможет только врач, это касается определения диагноза и назначения эффективного лечения.