Самопроизвольное прерывание беременности
Содержание:
- Диагностика патологии
- Самопроизвольные выкидыши в I триместре
- Когда следует обратиться за неотложной помощью
- САМОПРОИЗВОЛЬНЫЙ АБОРТ
- Симптомы
- Профилактика самопроизвольного выкидыша
- Как избежать выкидыша
- Причины привычного выкидыша
- Симптомы Несостоявшегося выкидыша :
- Типы искусственных абортов по международной классификации
- Симптомы выкидыша
- Симптомы аборта
- Почему возникает угроза выкидыша на ранних сроках. Причины и последствия
- ПРИВЫЧНОЕ НЕВЫНАШИВАНИЕ
- Перекрут ножки опухоли или кисты яичника
- Апоплексия или разрыв яичника
- Самопроизвольный аборт — маточный фактор
- Тревожные симптомы во время беременности
- Причины самопроизвольного прерывания беременности
Диагностика патологии
Распознать привычный выкидыш бывает сложно даже при первом эпизоде самопроизвольного прерывания беременности, еще сложнее заподозрить риск привычного аборта при установлении факта первой беременности. Обычно диагностируют патологию после второго выкидыша, случившегося примерно на том же сроке, что и первый.
После случившегося первого самопроизвольного аборта пациентка должна пройти ряд исследований, которые позволят подтвердить или опровергнуть риск развития повторяющихся выкидышей. Рекомендованы следующие обследования:
- Гинекологическое УЗИ;
- Определение иммунного статуса;
- Цитология мазков;
- Анализ на гормоны при планировании беременности;
- Анализ крови на плазмодии малярии;
- Гормональные исследования крови и мочи;
- Реакции Кана, Вассермана, Закса-Витебского;
- Исследование на групповую совместимость партнеров;
- Определение резус-фактора женщины;
- Гистероскопия;
- Внутрикожные и серологические пробы для диагностики листериоза и токсоплазмоза;
- Измерение базальной температуры на протяжении двух менструальных циклов;
- Диагностика свертывающей системы крови;
- Гистология эндометрия, взятого перед наступлением менструации;
- Исследования на половые и вирусные инфекции.
Только комплексное обследование даст полную картину состояния женского здоровья и позволит найти фактор, провоцирующий привычный выкидыш. Если на ранних сроках беременности удается определить риск ее самопроизвольного прерывания и повторяющиеся эпизоды выкидышей, грамотная и своевременная терапия позволяет сохранить зародыш и довести беременность до здоровых родов.
Самопроизвольные выкидыши в I триместре
Этиология. Причины спонтанных абортов разделяют на генетические и внешние. Считают, что 60-80% самопроизвольных выкидышей в I триместре (ранние самопроизвольные выкидыши) связаны с хромосомными аномалиями; эта частота на самом деле выше, учитывая, что прерывание аномальной беременности может происходить до имплантации. Частота хромосомных аномалий плода при выкидышах меньше (30%) во II триместре; частота хромосомных аномалий у мертворожденных равна лишь 3%.
Рост количества самопроизвольных выкидышей, связанных с хромосомными аномалиями, наблюдается у женщин старше 35 лет. Наиболее частым типом хромосомных аномалий (50% случаев), которые приводят к самопроизвольному аборту, являются аутосомные трисомии (нерасхождения хромосом течение мейоза); в 2/3 случаев трисомий встречается трисомия 16. В 10-20% случаев причиной самопроизвольного аборта является моносомия Х (45, Х0).
Причинами самопроизвольных выкидышей могут быть также инфекции, материнские анатомические аномалии, иммунные и эндокринные факторы. В большинстве случаев ранних самопроизвольных абортов их причина остается неизвестной.
Диагностика
Большинство пациенток с самопроизвольным выкидышем жалуется на кровянистые выделения из влагалища. Больные могут жаловаться на схватки, боль внизу живота и уменьшение признаков беременности (прекращение тошноты, размягчение молочных желез и т.д.). При объективном исследовании оценивают состояние гемодинамики, наличие лихорадки. При вагинальном исследовании проводят дифференциальную диагностику с другими состояниями, которые могут вызывать кровотечение.
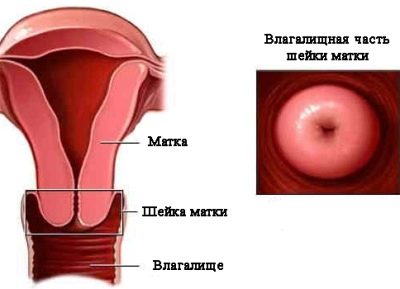
Обращают внимание на размеры матки, раскрытие шейки матки. Лабораторное исследование включает анализ уровня ХГЧ, общий анализ крови, определение группы крови и резус-фактора, у резус-отрицательных беременных определяют также титр антирезусных антител
Ультразвуковое исследование позволяет определить признаки жизни или смерти плода и особенности плацентации.
Дифференциальная диагностика раннего самопроизвольного выкидыша с внематочной беременностью заключается в мониторинге уровня ХГЧ. Визуализация сердечной деятельности плода при ультразвуковом исследовании или двукратное увеличение уровня ХГЧ каждые 48 ч в ранние сроки беременности свидетельствует о прогрессирующей маточной беременности.
Дифференциальная диагностика при кровотечениях в I триместре беременности
- самопроизвольный аборт
- посткоитальное кровотечение
- внематочная беременность
- поражения или травмы шейки матки и влагалища
- пузырный занос
- кровотечения, не связанные с беременностью
Лечение зависит от типа выкидыша и желания пациентки сохранить беременность. Первым этапом лечения является стабилизация гемодинамики. При полном аборте проводят наблюдения за возможным возникновением повторного кровотечения или повышением температуры тела. Любая ткань, которая удалена из матки, подлежат обязательному гистологическому исследованию и хромосомному анализу.
При неполном, неизбежном и незавершенном выкидыши возможны следующие варианты лечебной тактики:
1) выжидания к самопроизвольному завершению выкидыша (при условии стабильной гемодинамики);
2) выскабливание полости матки;
3) назначение простагландинов (мизопростола) для индукции маточных сокращений и раскрытие шейки матки.
Пациенткам с угрожающим выкидышем, готовым на сохранение беременности, назначают постельный режим, запрещают половые отношения и введение любых препаратов во влагалище. Медикаментозное лечение часто включает прогестины (дюфастон, утрожестан), препараты хорионического гонадотропина (пергонал, профазе).
При кровяных выделениях в ранние сроки гестации также применяют эстрогены для поддержания имплантации (прогинова, микрофолин) до остановки кровотечения. Часто наблюдается спонтанное прекращение кровотечения. Пациентки с эпизодами кровотечения во время беременности имеют больший риск преждевременных родов, преждевременного разрыва плодных оболочек при недоношенной беременности.
Резус-отрицательным пациенткам, которые имели эпизоды кровотечений во время беременности, следует назначить антирезусный иммуноглобулин. При инфицированном (септическом) аборте, лихорадочное лечение начинают с инфузии антибиотиков широкого спектра действия и метронидазола в комбинации с внутримышечным назначением антибиотиков другого класса; после нормализации температуры тела и жизненных функций проводят осторожную эвакуацию продукта оплодотворения (вакуум-аспирация или кюретаж).
Когда следует обратиться за неотложной помощью
Потеря беременности, которая происходит между 14 и 20 неделями, не обязательно является неотложной медицинской помощью. Тем не менее, обратитесь к врачу как можно скорее, если произойдет какое-либо изменение.
Другие признаки того, что медицинское вмешательство необходимо:
- сильное вагинальное кровотечение
- сильная тошнота
- сильная боль
- лихорадка
вагинальные выделения, которые неприятно пахнут
После потери беременности плод может остаться в матке, и это может вызвать опасные изменения в организме. Это увеличивает риск значительного кровотечения
По этой причине всем, кто пережил потерю беременности, важно обратиться к врачу, который может определить необходимость медицинской помощи
САМОПРОИЗВОЛЬНЫЙ АБОРТ
Самопроизвольный
аборт (выкидыш) происходит в 15-20% всех желанных беременностей.
Полагают, что в статистику не входит большое число прерываний
беременности в очень ранние сроки.
Многие
исследователи считают, что самопроизвольные выкидыши в I триместре
служат проявлением естественного отбора, так как при исследовании
абортного материала до 80% эмбрионов имеют хромосомные аномалии.
Причины
самопроизвольных выкидышей не всегда удается выявить, поскольку нередко
они смешанные. Основными причинами считают социальные факторы: вредные
привычки; воздействие неблагоприятных производственных факторов
(химические агенты, нахождение в помещении с высокой температурой или
вибрацией и т.д.); медицинские факторы: врожденная патология
эмбриона/плода; пороки развития матки; эндокринные нарушения;
инфекционные заболевания; предшествующие аборты; беременность после ЭКО и
др.
Самопроизвольное прерывание беременности
начинается либо с сокращения матки с последующей отслойкой плодного
яйца, либо c началом отслойки плодного яйца от стенок матки, к которой
затем присоединяется сокращение маточной мускулатуры. Иногда эти два
механизма действуют одновременно.
Различают угрожающий
аборт, начавшийся аборт, аборт в ходу, неполный аборт, несостоявшийся
аборт, инфицированный аборт и привычный аборт.
Угрожающий аборт — повышение сократительной активности матки; плодное яйцо сохраняет связь со стенкой матки.
Симптомы
Большинство потерь беременности происходит из-за нетипичного развития плода. Может не быть признаков каких-либо проблем, и потеря может стать очевидной только тогда, когда ультразвуковое сканирование не показывает сердцебиения плода. В этом случае называют “застывшая беременность”. Женщины могут отмечать изменения, в том числе:
Отсутствие движения плода
Во втором триместре плод начинает двигаться таким образом, что женщина может это чувствовать. Если движение уменьшается или останавливается, это может указывать на проблему.
Кровотечение
Легкое кровотечение или кровянистые выделения довольно часто встречаются во время беременности. Однако сильное кровотечение может указывать на то, что шейка матки открывается без схваток. Эта проблема называется недостаточностью шейки матки и может привести к проблемам во время беременности, преждевременным родам или потере беременности.
Другими признаками недостаточности шейки матки являются ощущение тазового давления, боль в спине, судороги и изменение вагинальных выделений.
Схватки
Регулярные схватки, подобные менструальным спазмам и болям при метеоризме, могут быть признаком того, что начинаются роды.
Чувство слабости или головокружения
Усталость и головокружение — обычное явление при любой беременности. Тем не менее, сообщите врачу, если проблема становится серьезной.
Профилактика самопроизвольного выкидыша
Способов предотвращения выкидыша на самом деле нет. Профилактика самопроизвольного выкидыша заключается в установлении причин развития этой патологии. Иногда самопроизвольное прерывание беременности происходит однократно и без серьезных последствий, у женщины нет проблем с зачатием, вынашиванием и рождением здорового ребенка. К сожалению, это встречается редко.
Все чаще женщина сталкивается с проблемами и нарушениями здоровья, которые приводят к самопроизвольному прерыванию беременности. Поэтому, основным правилом профилактики выкидыша является тщательная подготовка к беременности.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Как избежать выкидыша
Основной задачей лечения является снятие напряжения в области матки
Не менее важно будет остановить кровотечение и продлить беременность, но лишь при том условии, что зародыш является жизнеспособным. Чем быстрее будет оказана врачебная помощь, тем выше вероятность сохранения плода, без необходимости определять предполагаемые сроки выкидышей
Помогут в этом наши специалисты. Только у нас наиболее квалифицированные и опытные врачи, которые точно знают, как осуществлять лечение даже в самых сложных случаях. Они проведут полноценную диагностику и назначат наиболее эффективные, действенные лекарства.
Медикаментозное лечение
Применяют гормональные препараты. Они на раннем сроке обуславливают нормальное течение беременности. Эффективными являются медикаменты на основе гормона прогестерона.
- Применение кровоостанавливающих препаратов. В случае с беременными женщинами используют капельницы с такими средствами, как Дицинон или Транексам. Они необходимы для остановки кровотечения.
- Спазмолитики. Специалисты рекомендуют инъекции Дротаверина с последующим переходом на такие обезболивающие таблетки, как Но-шпа. Также применяют суппозитории Папаверин, капельницы с добавлением магнезии. Все они необходимы в целях снятия ряда признаков патологического состояния, а именно повышенного тонуса матки и ярко выраженных болей.
- Использование Токоферола. Витамин Е – незаменимый компонент для женщин, в том числе беременных. Он обеспечивает нормальную и полноценную работу яичников. Также Токоферол укрепляет сосудистые стенки, исключает образование тромбов.
- Седативные препараты. Применяют пустырник или настойку валерианы. Представленная мера рекомендована при повышенной раздражимости или нервозности беременной.
Чтобы исключить выкидыш на раннем сроке, специалисты нашей клиники рекомендуют глюкокортикостероиды. Применяют Дексаметазон или Метипред. Их назначают пациентам с диагностированными иммунными нарушениями, которые могут привести к прерыванию беременности на раннем сроке.
Дополнительно может быть установлено специальное разгрузочное кольцо. Представленная процедура осуществляется во втором триместре, а точнее после 20 недели вынашивания плода.
Снимают такое устройство не ранее 38 недели. Оно необходимо женщине, чтобы сохранить правильное положение матки. Также разгрузочное кольцо позволяет предупредить преждевременные роды.
Дополнительные меры
Чтобы выкидыш на раннем сроке не наступил, рекомендуется отказаться от физических нагрузок. Особенно если это касается прыжков, подъема тяжестей. Сохранить беременность поможет покой, отсутствие резкой физической активности и соблюдение постельного режима.
Еще одной мерой профилактики станет исключение резких движений. На любых сроках беременности они могут спровоцировать отслоение эмбриона или привести к серьезным осложнениям в его развитии.
Исключить ранний выкидыш позволит:
- эмоциональное спокойствие и отсутствие стрессов;
- отказ от принятия горячей ванны или посещения бани, сауны – это связано с тем, что высокие температуры провоцируют усиление кровотечения, а также отслоение плода;
- ограничение половых контактов – если есть угроза, что произойдет ранний выкидыш, от занятий сексом отказываются;
- исключение алкоголя, никотиновой зависимости.
Также важно отказаться от употребления ряда продуктов. Запрет касается шоколада, кофе и любых других напитков с содержанием кофеина
Ни в коем случае не стоит заниматься самолечением. Дело в том, что применение препаратов без назначения специалиста только усугубит ситуацию. Не рекомендуется применять и народные средства, чтобы остановить кровотечение, снять боли. Все лекарства и используемые рецепты должны согласовываться со специалистом, потому что велика вероятность нанесения вреда эмбриону.
Исключить такую проблему, как ранний выкидыш, действительно можно. Необходимо соблюдать все меры безопасности, полноценно и своевременно лечиться. Именно в таком случае беременность завершится рождением здорового ребенка.
Причины привычного выкидыша
Неоднократно повторяющийся выкидыш может иметь множество причин, установить которые удается только при проведении тщательной диагностики состояния здоровья пациентки. Патология может иметь следующие причины:
- Искусственный хирургический аборт при первой беременности. Патология развивается в результате повреждения внутреннего зева матки или попадания в матку инфекции. В некоторых случаях после аборта в центральной нервной системе развивается страх по типу следовых реакций, что и приводит к невынашиванию очередной беременности в виде выкидыша или замершей беременности.. Если уж вы решились на прерывание беременности, выбирайте малотравматичные виды аборта, не связанные с хирургическим вмешательством. В частности подойдет медикаментозный аборт.
- Врожденная или приобретенная истмико-цервикальная недостаточность – неполноценность шейки или перешейка матки, при которой она не удерживает плод. Несовместимость партнеров по резус-фактору или резус-конфликт у плода и матери. Выявить патологию очень легко, достаточно сдать анализ крови на резус-фактор.
- Гипертоническая болезнь и нефрит становятся частыми причинами самопроизвольного повторяющегося аборта на поздних сроках беременности. Обе патологии связаны с мощным давлением в сосудах и проблемами кровотока, тогда как матка при беременности не должна быть в тонусе.
- Пороки развития матки – двурогая, седловидная. Легко выявляются на УЗИ матки.
- Повышенное образование в организме антител к фосфолипидам. Выявляются анализом крови на фосфолипидный синдром.
- Генетические патологии плода — организм отторгает нежизнеспособный плод.
- Синехии и фибромиомы матки.
- Психические травмы и эмоциональный фактор.
Симптомы Несостоявшегося выкидыша :
Плодное яйцо погибает в матке и продолжает оставаться в ней, появляются схваткообразные боли внизу живота, из половых путей — кровяные выделения. Вскоре эти явления уменьшаются и затем совершенно прекращаются. Отмечается прекращение роста матки, уменьшение ее в размерах. Иногда погибшее плодное яйцо, длительно находящееся в матке, разрушается и одновременно пропитывается кровью, образуется так называемый кровяной занос. Спустя некоторое время происходит всасывание жидкой части крови, кровяной пигмент — гемоглобин выщелачивается и обесцвечивается, цвет сгустка становится желтовато-красным, напоминающим мясо, — мясистый занос. В редких случаях происходит отложение в заносе известковых солей, и он становится каменистым (литопедион).
Типы искусственных абортов по международной классификации
- Фармакологический аборт. Искусственный выкидыш, вызванный влиянием таблеток. Допускается в разных странах на разных сроках до 7-12 недели.
- Мини-аборт. Выполняется под общим наркозом до конца 6-й недели беременности у женщины, нуждающейся в полном аборте и до конца 8-й недели у женщины, перенесшей выкидыш. Процедура представляет всасывание слизистой оболочки матки специальным аппаратом. Если осложнений нет, женщина уходит из дома в тот же день.
- Классический аборт (кюретаж). Выполняется с 6-й (8-й) недели беременности до 12-й недели беременности. Во время процедуры гинеколог расширяет шейку матки и очищает внутренний слой матки (эндометрий) с помощью тонкой металлической ложки, называемой кюреткой. Процедура проводится под наркозом во время однодневной госпитализации. Во второй половине дня женщина обычно идет домой, но дома ей рекомендуется соблюдать постельный режим несколько дней.
- Прерывание беременности на поздних сроках. Прекращение беременности по медицинским показаниям — до 24-й недели беременности, если доказан генетический или анатомический дефект плода (синдром Дауна, врожденные аномалии головного мозга, сердца, почек, расщелины губы и т. Д.). Эта процедура проводится под общим наркозом. Сначала удаляется плод, затем производится выскабливание.
Симптомы выкидыша
Предвестниками самопроизвольного аборта становятся спазмы в области живота, судороги или кровянистые выделения. Однако проявляются они далеко не всегда. Необходимо отметить наиболее типичные проявления представленного состояния и их основные характеристики.
Температура
На небольшом сроке гипертермия вполне может не наблюдаться. Повышение температуры далеко не самый частый из симптомов. В некоторых случаях показатели градусника действительно поднимаются до 38 и более градусов.
При этом, когда гипертермия сопровождается рядом дополнительных симптомов, вероятен септический выкидыш. Таковы его признаки:
- сильные боли в области живота и в глубине влагалища;
- повышение тонуса матки, которое ощущается толчками внутри;
- острый, резкий и неприятный запах.
Все это указывает на то, что присоединилась инфекция. В подобном случае настоятельно рекомендована экстренная госпитализация, чтобы остановить развитие процесса. Самолечением или применением народных рецептов лучше не заниматься.
Выделения
Выкидыш на раннем сроке действительно может сопровождаться выделениями. Они могут быть привычными, как во время менструации. Также выделения могут оказаться мажущими, незначительными.
Секреция коричневого цвета, скудная, намного реже заканчивается самопроизвольным абортом. Чаще всего на подобное указывают обильные и ярко-красные выделения. Именно кровь в норме появляется при отторжении плода от внутреннего слоя матки.
Боли
Выраженность неприятных и специфических ощущений может отличаться друг от друга в зависимости от срока беременности. Вероятно присоединение боли, похожей на менструальную. Чаще всего подобный признак указывает на выкидыш на раннем сроке – не больше шести недель.
Вероятны спастические боли в области живота, которые тянут в области спины. Их сила может изменяться от незаметных до гораздо более ярко выраженных. В самых редких случаях, когда клиническая картина осложняется длительным течением, подобное приводит к шоковому состоянию.
Еще одно типичное проявление болей – это неприятные ощущения в области спины или живота. Только после этого идентифицируют выделения. Подобная ситуация наиболее характерна для самопроизвольного аборта на седьмой-восьмой неделе беременности.
Симптомы аборта
Независимо от вида аборта, симптомы в обоих случаях будут одинаковыми и зависят лишь от срока прерывания беременности:
Вагинальное кровотечение
Стоит обратить внимание на то, что у многих женщин выделения бывают в начале беременности, и только в половине случаев это заканчивается выкидышем.
Боль в нижней части живота и таза. Боль может сопровождать менструацию, но предупреждающий симптом — выделения вкупе с судорожной болью в области таза, а не ноющей
Это связано с тем, что матка сжимается во время аборта, пытаясь удалить амниотическое яйцо.
Если вы испытываете такие симптомы, при беременности, немедленно свяжитесь с гинекологом. При своевременном лечении выкидыш можно остановить.
Если естественный аборт не может быть предотвращен, полость матки должна быть очищена от остатков плодного яйца (особенно в случае продолжающегося аборта или установленной мертвой, неразвивающейся беременности). Эта процедура, проводится в больнице под общим наркозом.
Напротив, при искусственном аборте нужно обратиться к гинекологу, если признаки прерывания выражены слабо. Также нужно записаться к гинекологу при сильном или длительном кровотечении.
Кровотечение
Почему возникает угроза выкидыша на ранних сроках. Причины и последствия
Вероятность выкидыша наиболее высока на сроке до 12 недель. Часто женщины даже не догадываются ни о своей беременности, ни о том, что она прервалась. Дело в том, что признаки выкидыша на ранних сроках легко принять за обильную менструацию.
Основные симптомы выкидыша на ранних сроках – боль в животе, сопровождающаяся кровотечением, нехарактерные выделения из влагалища, судороги. Дополнительными признаками могут выступать рвота, жидкий стул, боль в пояснице. Если плод уже погиб, а выкидыш не происходит, женщина может ощущать слабость, неожиданное прекращение токсикоза, или наоборот, температура может резко подняться, начинается рвота и появляются другие признаки интоксикации. В такой ситуации требуется обязательно обратиться к гинекологу или даже вызвать скорую помощь.
ПРИВЫЧНОЕ НЕВЫНАШИВАНИЕ
Привычное невынашивание — два выкидыша или двое преждевременных родов и более в анамнезе.
Причины привычного невынашивания многофакторны. К ним относятся:
• эндокринные нарушения: различные формы гиперандрогении, гиперпролактинемия, недостаточность лютеиновой фазы;
•
инфекции, возбудителем которых могут быть персистирующие вирусы
(коксаки А, В, ВПГ I, II, ЦМВ), условно патогенные (микоплазма,
хламидии, уреаплазма, стрептококки группы В), патогенные микроорганизмы
(трихомонада, гонококки) или различные сочетания бактериальных и
вирусных ассоциаций. Влияние инфекционного агента заключается в развитии
не только внутриутробной инфекции, но и хронического эндометрита с
поражением рецепторов матки;
• аутоиммунные нарушения,
такие как антифосфолипидный синдром или наличие антител к ХГЧ,
антиспермальных антител, совместимость супругов по системе HLA;
•
маточная патология: пороки развития матки (седловидная, двурогая),
внутриматочные синехии и перегородки, множественная миома матки, рубцы
на матке после миомэктомии, особенно с расположением плаценты в области
послеоперационного рубца, истмико-цервикальная недостаточность;
• генетические факторы (аномалии кариотипа);
•
врожденные дефекты гемостаза (дефицит антитромбина III, протеина С,
протеина S, мутация фактора V, мутация гена протромбина G20210А,
гипергомоцистеинемия).
Большинство этиологических
факторов невынашивания могут нарушать миграцию цитотрофобласта в
спиральные артерии, препятствуя физиологическому формированию плаценты и
способствовать повреждению эмбриона и плода с последующим прерыванием
беременности.
Пациенток с привычным невынашиванием необходимо обследовать до планируемой беременности. При этом исследуют:
Перекрут ножки опухоли или кисты яичника
Перекрут ножки опухоли или кисты яичника также проявляется острой болью внизу живота. Боль вызвана нарушением кровоснабжения яичника или придатков матки. Это состояние может быть спровоцировано физической нагрузкой, подъёмом тяжестей, половым актом. Сильную и постоянную боль сопровождает чувство страха, тошнота и рвота.
Лечение этого состояния хирургическое. Если нарушение кровоснабжения не привело к некрозу, перекрут ликвидируют и удаляют только кисту или опухоль. В случаях, когда медицинская помощь запаздывает и наступает некроз тканей, необходимо удалять поражённые придатки матки (яичник и маточную трубу).
Апоплексия или разрыв яичника
Другая причина острой боли внизу живота — апоплексия или разрыв яичника. Умеренная боль может возникать в момент овуляции в середине менструального цикла, когда происходит выход яйцеклетки из фолликула. Как правило, эта боль проходит самостоятельно. Иногда разрыв фолликула в середине цикла может привести к массивному внутрибрюшинному кровотечению. Чаще наблюдается разрыв кисты жёлтого тела (как правило, в конце менструального цикла). Боли и потеря крови при этом бывают различными. В лёгких случаях кровотечение незначительное и останавливается самостоятельно. При большой кровопотере проводят хирургическое лечение. При своевременном вмешательстве проводят только ушивание места разрыва, и яичник, как правило, можно сохранить.
Самопроизвольный аборт — маточный фактор
Этиология самопроизвольного аборта разнообразна. Наиболее распространенной причиной прерывания беременности является генетическая патология у плода. Природа заложила полезный механизм, отбраковывающий большинство больных зародышей, не имеющих шансов на выживание.
Со стороны женщины можно выделить два типа причин:
- Причины, которых мать могла бы избежать: злоупотребление наркотиками, курение, злоупотребление алкоголем, тератогенные вещества, воздействие химических веществ.
- Причины, неконтролируемые матерью: генетические нарушения, иммунологический фактор, нарушения матки, гормональные нарушения, тяжелые заболевания.
Злоупотребление спиртным
В случае маточного фактора аборта на обследовании определяются различные аномалии, имеющие сходный эффект, а именно, оплодотворенная яйцеклетка не может закрепиться в матке.
Причины:
- нарушения развития матки, которые приводят к изменению формы органа (образование перегородки, остаточного угла матки, удвоение матки и т. д.);
- нарушения кровоснабжения матки из-за полипов, миомы, спаек или синдрома Ашермана, характеризующегося многочисленными внутриматочными спайками, которые чаще всего связаны с вмешательством или воспалением);
- нарушения в шейке матки, которая не полностью выполняет свою функцию «закрытия».
Фактор аборта матки — диагноз, который в некоторой степени хорошо поддается лечению. Курс лечения зависит от конкретной причины, но благодаря развитию гистероскопической техники многие нарушения могут быть устранены с помощью простой процедуры. Даже некоторые незначительные аномалии матки, такие как перегородка матки или небольшой полип, могут быть устранены в амбулаторных условиях, то есть без госпитализации.
Тем не менее, самопроизвольный аборт и бесплодие могут быть трудными в лечении, так как во многих случаях повторные потери беременности связаны с несколькими факторами.
Тревожные симптомы во время беременности
Кровотечения — одна из самых частых причин обращения беременных в «скорую помощь»– это различные кровотечения, связанные с беременностью или заболеваниями репродуктивных органов.
Акушерские кровотечения – это выделения с примесью крови или кровь, выделяющаяся из половых путей женщины во время беременности, роженицы или в послеродовом периоде. Интенсивность и продолжительность подобных кровотечений может сильно варьироваться в зависимости от причины, их вызвавших – от скудных мазков крови на белье, до обильных и длительных кровотечений.
Они могут возникнуть на любом сроке беременности и при их появлении, больная чаще всего ощущает общее недомогание, головокружение, может возникнуть предобморочное состояние или сильная боль в низу живота и пояснице.
Причины кровотечения при беременности:
1. Самопроизвольный выкидыш или аборт – такая патология может возникнуть на любом сроке беременности, но выше всего риск – в течение первых трех месяцев беременности, в это время, в силу самых разных причин, беременности угрожает прерывание, начинается отторжение плода, отхождение плаценты, что может спровоцировать выкидыш. Это сопровождается следующей симптоматикой: появляются выделения с кровью или яркая алая кровь из половых путей, женщина ощущает острую боль, отмечается гипертонус передней стенки матки – «каменеет» живот.
Любые проявления первых признаков выкидыша, — это повод срочно обратиться за медицинской помощью, а до прибытия машины «скорой помощи» находится в полном покое, не вставать и принять 1-2 таблетки спазмолитиков (но-шпа, метацин или свеча с папаверином). При своевременно оказанной медицинской помощи увеличивается шанс сохранить беременность.
2. Предлежание плаценты – гинекологическая патология, при которой плацента прикреплена к месту выхода плода из матки. Такое расположение не мешает нормальному росту и развитию ребенка, но сильно увеличивает риск возникновения кровотечения.
Симптомы предлежания плаценты – это неожиданное кровотечение или мажущие выделения, которые возникают на фоне полного благополучия после двадцатой недели беременности. При появлении таких симптомов сразу же нужно позвонить в «скорую помощь», во время ожидания врачей, лечь на левый бок и постараться придать нижней половине туловища возвышенное положение – положить под бедра подушку или что-нибудь мягкое.
3. Преждевременная отслойка плаценты – «детское место» — это связь нерожденного малыша с матерью, при несвоевременном нарушении этой связи, возникает серьезная угроза вынашиванию ребенка. Риск возникновения подобной патологии увеличивается в последние месяцы беременности, первые признаки угрожающей отслойки плаценты – это болевой симптом, выделение крови из половых органов, слабость, гипертонус матки, возможно возникновение схваток.
При появлении подобных симптомов нужно сразу же вызвать скорую помощь, пока она не приедет, стараться не совершать лишних движений, лечь, приложить грелку со льдом на низ живота, и не принимать пищу или воду.
Любые , а также выделения из половых органов с примесью крови у беременной женщины — это признак серьезной акушерской патологии, которая возможно угрожает не только жизни будущего ребенка, но и жизни беременной женщины. Такие симптомы – явный показатель для экстренной госпитализации в гинекологическое отделение. Во время ожидания кареты «скорой помощи для беременных» нужно прекратить любые виды деятельности и находится в полном покое.
Причины самопроизвольного прерывания беременности
Причины самопроизвольного прерывания беременности достаточно разнообразны и зависят от огромного количества факторов.
К естественному аборту может привести не только наличие у женщины или ее партнера сложных заболеваний, но и физиологические особенности будущей матери, патологические отклонения в оплодотворении яйца. К естественным абортам предрасполагают вредные привычки, отсутствие режима, неправильное питание, тяжелая работа.
Специалисты выделили две группы факторов риска, которые могут привести к самопроизвольному прерыванию беременности.
Основная группа риска:
- пары, решившие родить ребенка после 35 лет;
- повторность естественных абортов, которая превышает три случая прерывания беременности;
- наследственность;
- подтверждение диагноза поликистоза яичников;
- наличие серьезных хронических заболеваний;
- инфекционные заболевания в период беременности;
- несоответствие показателей свертывания крови и необходимой нормы;
- нарушенная структура матки;
- врожденные дефекты плода;
- получение физических повреждений на ранних сроках беременности.
Группа второстепенных факторов:
- употребление определенных лекарственных и наркотических средств во время зачатия;
- употребление алкоголя, кофеина и никотина во время беременности;
- укусы ядовитых насекомых и змей;
- проведение биопсии и амниоцентеза;
- постоянная работа за компьютером;
- физические нагрузки.