Как делают узи диагностику шейки матки при беременности и каковы ее размеры по неделям беременности?
Содержание:
- Замершая беременность: причины и лечение
- Что такое программа Astraia
- Какие аномалии матки и придатков покажет УЗИ?
- Соотношение классификаций предраковых поражений шейки матки
- Причины патологических значений величин цервикального канала
- Что показывает УЗИ шейки матки при беременности?
- Лечение эрозии и дисплазии шейки матки
- Возможные отклонения длины от нормы: причины, решения
- Изменения при беременности
- Прочие патологии шейки матки
- Удлиненная шейка матки
- Строение цервикса
- Причины
- Процесс проведения исследования
Замершая беременность: причины и лечение
Невынашивание беременности – это патологическое состояние, которое характеризуется остановкой роста и развития плода. Другими словами это можно обозначить, как замершая беременность (неразвивающаяся беременность).
Замершая беременность может произойти на любом сроке.
Причины, которые вызывают гибель плода, до сих пор полностью не изучены. Однако установлены факты, которые могут привести к неблагополучному исходу материнства.
Неудачная беременность у здоровой женщины имеет свои особенности:
- Около 70% патологических случаев происходит на раннем сроке, то есть в первую фазу беременности (до 12 недель). Это объясняется аномалиями плодного яйца или генетическим фактором зародыша, при котором его дальнейшее развитие невозможно.
- Также бывают неблагополучные случаи во второй и третьей декаде беременности, которые были спровоцированы инфекцией, травмой и т.п.
- У некоторых женщин замирание плода случается неоднократно, то есть больше 2-3 раз.
В любом случае, не стоит отчаиваться! Следует помнить, что большая часть здоровых женщин могут благополучно выносить и родить доношенного и здорового ребёнка, даже если перед этим был диагноз «невынашивание плода».
Кто входит в группу риска?
В группу риска входят будущие мамочки, которым больше 35 лет, а в анамнезе – воспалительные и хронические заболевания женских половых органов, аборты, выкидыши, аномалии развития матки, внематочная беременность.
Кроме того, существуют прямые факторы, которые могут привести к аномалии плода и даже его гибели:
- курение;
- алкоголизм и наркомания;
- инфекционные заболевания: краснуха, грипп, цитомегаловирус, токсоплазмоз, ангина;
- наличие ЗППП: микоплазмоз, хламидиоз, вирус папилломы, герпес, сифилис, гонорея;
- сахарный (гестационный) диабет;
- недостаток таких гормонов, как прогестерон и эстроген;
- иммунное отторжение плодного яйца;
- образование тромбов в сосудах, которые питают плаценту;
- профессиональные вредности (работа на химическом или тяжёлом производстве);
- поднятие тяжестей, гиперактивный образ жизни, занятие спортом;
- эмоциональные перенапряжения, нервные срывы.
Методы лечения неразвивающейся беременности
Замершая беременность требует неотложного лечения, чтобы не допустить внутриутробного разложения плода, ведь это может привести к различным отрицательным последствиям. Методы разрешения проблемы могут быть медикаментозными и хирургическими. Сейчас рассмотрим каждый из них.
- Медикаментозный метод. Он назначается на сроке до 8 недель и при условии ранней диагностики остановки развития плодного яйца. Этот метод заключается в использовании препаратов, которые способствуют сокращению матки с целью естественного отторжения эмбриона. Лечение допускается только в условиях стационара, так как могут произойти непредвиденные ситуации: кровотечение, сильные боли и т.п. После процедуры производят осмотр матки с помощью ультразвуковой диагностики, чтобы подтвердить её полную очистку.
- Хирургический метод. На данный момент хирургический метод лечения имеет несколько разновидностей, которые широко применяются в гинекологии.
— Выскабливание проводится в первом и втором триместре беременности. Заключается в удалении содержимого маточной полости с помощью специальных инструментов.
— Вакуумная очистка или мини-аборт. В полость матки вводится специальная трубочка, которая соединена с вакуум-экстрактором. При его включении возникает отрицательное давление, под действие которого удаляется плодное яйцо.
— Искусственные роды производятся на значительном сроке беременности. В матку вводится медицинский раствор, который провоцирует схватки. После этого женщина вступает в родовой период, который заканчивается естественным изгнанием плода.
Планирование новой беременности после неудачного опыта
Как правило, врачи рекомендуют женщине начинать планирование спустя полгода после внутриутробной гибели плода. В это время рекомендуется пройти полное обследование, чтобы выяснить причину, которая привела в остановки развития беременности.
Перечень обязательных анализов:
- анализ крови на исследование гормонов прогестерона и эстрогена;
- мазок из влагалища на инфекции, которые передаются половым путём;
- ультразвуковое исследование органов малого таза;
- гистологическая проба ткани матки.
Кроме того, женщине перед планированием необходимо расслабиться и настроиться на то, что новая беременность пройдёт благополучно, а через девять месяцев она будет держать на руках своего родного ребёнка.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
- синдром Дауна (трисомия 21) у плода;
- синдром Эдварда (трисомия 18) у плода;
- синдром Патау (трисомия 13) у плода;
- опасность развития ранней (до 34 недель) и поздней (после 37 недель) преэклампсии (гестоза) у самой беременной.
Какие аномалии матки и придатков покажет УЗИ?
Метод УЗИ позволяет выявить многие патологии развития матки, придатков и труб и диагностировать ряд заболеваний.
Злокачественные образования
Метод УЗИ считается наиболее информативным обследованием матки и придатков на предмет злокачественных опухолей. Обследование визуализирует новообразование, что позволяет специалисту установить его местоположение, глубину прорастания в мышечную ткань, степень поражения лимфоузлов и яичников.Трансвагинальное УЗИ матки и придатков используется в качестве метода диагностики рака шейки матки. Заболевание широко распространено, при этом риск появления новообразования растет с возрастом. Поэтому регулярное прохождение скрининга рака шейки матка рекомендуется всем женщинам старше 30 лет. Помимо УЗИ матки и придатков, скрининг включает мазок на вирус папилломы и кольпоскопию.
Расположение плодного яйца
Нетипичное расположение плодного яйца на сделанномтрансвагинальным методом УЗИ матки и придатков может быть диагностировано с третей недели беременности.
Соотношение классификаций предраковых поражений шейки матки
| Система Папаниколау | Описательная система ВОЗ | CIN | ТБС (Терминологическая система Бетесда) |
| Класс 1 (норма) | Отсутствие злокачественных клеток | Отсутствие неопластических изменений | Норма |
| Класс 2 (метаплазия эпителия, воспалительный тип) | Атипия, связанная с воспалением | Реактивные изменения клеток ASC: ASC — US; ASC – Н | |
| Класс 3 («дискариоз») | Слабая дисплазия | CIN I Койлоцитоз | LSIL |
| Умеренная дисплазия | CIN II | HSIL | |
| Тяжелая дисплазия | CIN III | ||
| Класс 4 (клетки, подозрительные на рак или карцинома in situ) | Карцинома in situ | ||
| Класс 5 (рак) | Инвазивная карцинома | Карцинома | Карцинома |
— Как же определить эти клетки у себя и предотвратить или «поймать» раннюю стадию злокачественного процесса?
— Для определения нужно сдать мазок на онкоцитологиюиз шейки матки по
Папаниколау или Бетеста, и делать кольпоскопию раз в год
-Нужна ли специальная подготовка?
— Нет, нпециальной подготовки не нужно, но лучше мазок не сдавать:
- ранее 48 часов после полового контакта;
- во время менструации;
- в период лечения генитальных инфекций;
- ранее 48 часов после расширенной кольпоскопии с обработкой 3-5% растворами уксусной кислоты или Люголя, после использования любрикантов, тампонов или спермицидов;
- после вагинального исследования или спринцевания.
-Чем отличается анализ на цитологию от биопсии?
Биопсия это уже последний этап обследования шейки матки после цитологии, кольпоскопии. Цитология это исследование клеток а биопсия это исследование ткани шейки матки.
Причины патологических значений величин цервикального канала
Длина шейки матки при беременности по неделям фиксируется для выявления такого патологического состояния, как истмико-цервикальная недостаточность. Она проявляется чрезмерно малой протяженностью цервикального канала и диагностируется после двадцатой недели во время второго планового исследования при помощи ультразвука.
В число причин, провоцирующих прогрессирование истмико-цервикальной недостаточности, входят:
- Недоразвитие uterus.
- Эндокринные патологии.
- Врожденные патологии анатомии цервикса, проявляющиеся недостаточным количеством волокон соединительной ткани и относительным возрастанием процентного содержания гладкомышечных волокон.
- Врожденная гипоплазия цервикса.
- Травмирование цервикса в ходе абортов, при рождении крупного ребенка и в других ситуациях.
Укорочение цервикса позволяет сделать такие прогнозы в зависимости от конкретных значений длины:
- меньше одного сантиметра: родоразрешение произойдет на 32 неделе или ранее – с 30.
- от 1 см до 1,5 см: роды произойдут на 33 неделе.
- от 1,5 см до 2 см – на 34 неделе;
- от 2 см до 2,5 см – на 36 неделе беременности.
Стоит отметить, что даже при успешной коррекции состояния и полноценном вынашивании беременности пациентками с ИЦН отмечается риск стремительной или быстрой родовой деятельности. У первородящих продолжительность стремительного родоразрешения может занять около 4 часов, быстрого – около 6, а у повторнородящих – около 2 и 4 соответственно.
Таким образом, отклонение от нормы длины шейки матки при беременности в меньшую сторону позволяет оценить риск преждевременной, стремительной и быстрой родовой деятельности и вовремя принять меры для коррекции ситуации.
Что показывает УЗИ шейки матки при беременности?
УЗИ шейки матки показывает:
- Уровень тонуса шейки матки. Его повышение говорит о наличии угрозы родоразрешения раньше срока.
- Размеры шейки матки, а также её форму. В зависимости от срока беременности, данные показатели должны меняться. Отклонение фактических значений от нормативных свидетельствует о патологическом состоянии.
- Состав шейки матки (или её консистенцию) и её плотность.
- Отверстие в шейке матки (либо его отсутствие, что является нормой). Если беременность идёт нормально, до самых последних недель шейка матки остаётся закрытой. На последних неделях при начале родовой деятельности она начинает постепенно открываться. Если же УЗИ показывает преждевременное открытие, то лечащий врач может назначить беременной женщине специальную процедуру – наложение швов для стяжки стенок шейки матки. В противном случае отверстие в шейке может привести к ранним родам (до положенного срока).
- Состояние цервикального канала (его проходимость, длину, расширение и так далее).
- Наличие патологий шейки. Это могут быть, например, эрозия, полипы или кисты. В отдельных случаях, когда подобные патологии могут повредить течению беременности, лечащий врач может назначить проведение хирургической операции для удаления патологического элемента.
Также с помощью УЗИ можно оценить риски разрывов шейки матки. Здесь в группу риска попадают женщины, ранее перенёсшие кесарево сечение. Разрыв шейки может привести не только к нарушению текущей беременности, но и к дальнейшему бесплодию.
Расшифровка результатов
Расшифровку результатов УЗИ шейки матки проводят сразу после исследования. В идеале в протоколе УЗИ врач пишет «без патологий», что означает что беременность протекает нормально.К сожалению, идеальные случаи в наше время встречаются не так часто, как хотелось бы. При расшифровке результатов УЗИ врач может сделать заключение о деформации шейки матки, о неравномерности её консистенции, низкой плотности, малой длине (несоответствующей установленному сроку гестации) и так далее.
Нормы и показатели
Существуют определённые нормативы УЗИ матки при беременности, по которым производится оценка состояния шейки матки:
- Длина шейки матки. В первом триместре этот показатель имеет нормативное значение 35-45 мм. Чем больше срок беременности, тем короче становится шейка. Если же на первом скрининге выявилось, что длина шейки – менее 20 мм, ставится истмико-цервикальная недостаточность. Эта патология ведёт к невынашиванию плода – выкидышу.
- Плотность. На ранних сроках гестации шейка отличается высокой плотностью. Чем ближе к родам, тем ниже плотность.
- Зрелость шейки матки. Данный показатель предполагает бальную оценку. Незрелость оценивается в 0-3 балла, недостаточная зрелость – 4-6, зрелая шейка оценивается в 7-10 баллов.
Лечение эрозии и дисплазии шейки матки
Лечение поверхностных эрозий небольших по размеру и дисплазии легкой степени проводят консервативными методами, которые требуют много времени и терпения. При наличии сопутствующих инфекций обязательно назначается противовоспалительное и антибактериальное лечение хламидиоза, уреаплазмоза, генитального герпеса и прочих заболеваний.
Местное лечение с помощью гинекологических ванночек и аппликаций лекарственных средств. Также используют воздействие на шейку матки с применением современных технологий — прижигание шейки матки.
Прижигание эрозии шейки матки относится к физиохирургическим методам лечения. К нему прибегают, если консервативные методы не дают результата, а также при наличии крупных эрозий. Прижигание при дисплазии шейки матки средней и тяжелой степени является единственным лечением.
Кроме того, подход к методу лечения зависит от возраста женщины. Если женщина не рожала, то от прижигания эрозии шейки матки лучше воздержаться, и начать лечение с консервативных методов. Во время родов коагулированная шейка после прижигания эрозии шейки матки плохо раскрывается и легко рвется.
Физиохирургическое лечение (прижигание шейки матки) при дисплазии и эрозии подразумевает воздействие на измененные ткани разными способами:
- электрокоагуляция (диатермокоагуляция), при которой на патологический участок ткани воздействуют электрическим током. Удаляются необходимые ткани, а полное заживление наступает через 2-3 месяца. После такого прижигания эрозии шейки матки возможно появление кровотечений. Шейка матки после прижигания электрическим током теряет эластичность, имеет рубцы, что в дальнейшем может осложнять беременность и роды. Электрокоагуляция применяется для лечения доброкачественных эрозий у рожавших женщин;
- криодеструкция — лечение при помощи жидкого азота. Это более щадящий метод лечения эрозии и дисплазии. Под воздействием жидкого азота происходит охлаждение (замораживание) участков ткани и разрушение клеток. Процедура безопасна и безболезненна. Длительность заживления — 8-10 недель. Криодеструкция не оставляет шрамов или рубцов и может быть рекомендована нерожавшим женщинам или женщинам, планирующим еще одного ребенка в будущем. Однако криодеструкция имеет отрицательные стороны — возможно недостаточное промораживание тканей и не все измененные клетки могут погибнуть;
- лазерная коагуляция, которая является одним из эффективных и безболезненных методов прижигания шейки матки. Репарация места операции происходит за 1-2 два месяца в зависимости от сложности операции. Данный метод прижигания шейки матки практически не дает осложнений и после него не остается рубцов. Данный вид прижигания дисплазии шейки матки абсолютно безболезнен и проводится без обезболивания. Прижигание дисплазии шейки матки лазером проводится в течение нескольких минут и не дает рецидивов;
- радиоволновая деструкция — прижигание шейки матки радиоволнами особой частоты. Радиоволновая хирургия является самым перспективным методом лечения патологии шейки матки, и особенно предраковых заболеваний. Радиоволны стимулируют внутреннюю энергию измененной клетки, с помощью которой клетка разрушается. Этот метод лечения быстрый и безболезненный. Прижигание шейки матки радиоволнами имеет неоспоримые преимущества: минимальное разрушение подлежащих тканей, сокращение времени проведения операции, полное заживление через 30 дней. При прижигании шейки матки радиоволнами устраняются очаги дисплазии, при этом структура мышц шейки матки после прижигания сохраняется. Это является главным достоинством метода — рубец в процессе заживления не возникает. Безрубцовая радиоволновая деструкция при дисплазии — это гарантия отсутствия разрывов шейки матки в родах. Поэтому данный метод лечения рекомендуется применять у нерожавших женщин.
- электроконизация, которая рекомендуется при тяжелой степени дисплазии. Данный метод лечения позволяет удалить атипичные клетки по всей толще эпителия. Конизация — это удаление конусовидного фрагмента шейки матки. К данному методу прибегают в том случае, если физиохирургические методы не устранили патологического очага дисплазии. Операция производится под местной анестезией. Женщина с удаленной частью шейки может выносить беременность, но в данном случае врачи рекомендуют наложение швов на шейку матки, чтобы избежать преждевременных родов.
Возможные отклонения длины от нормы: причины, решения
Вовремя обнаруженная проблема, связанная с отклонениями длины шейки матки, до 95% увеличивает вероятность сохранения беременности. Ведь в арсенале современной медицины есть множество способов повлиять на поведение и размеры органа.
Укороченная шейка
Длина шейки менее 25 мм задолго до родов указывает на отклонение, которое нередко приводит к истмико-цервикальной недостаточности, т.е. преждевременному раскрытию шейки, стремительным родам. Опасность укорочения в том, что тревожные симптомы никак себя не проявляют, а тонус матки остается нормальным.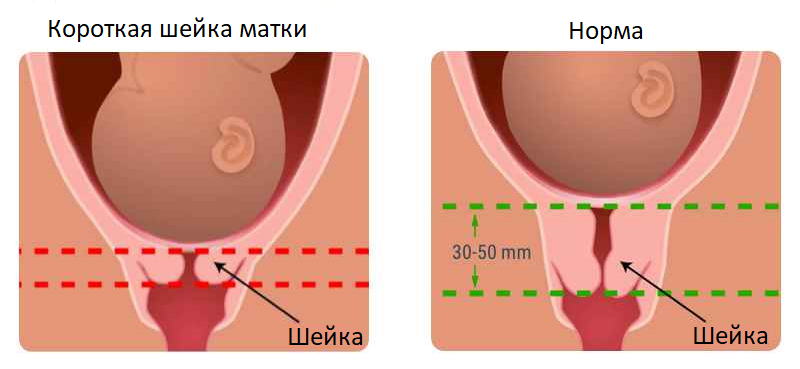
Перечислю основные причины такого отклонения:
- индивидуальная особенность строения репродуктивных органов;
- гормональные сбои: недостаток прогестерона и повышенное количество андрогенов;
- перенесенные травмы, приведшие к нарушению целостности мускулатуры, а потому она не может полноценно растягиваться, сокращаться;
- неоднократные манипуляции с расширением цервикального канала (аборты, выскабливания);
- ЗППП.
При выявлении укороченной шейки за будущей мамой усиливают наблюдение. Меня часто спрашивают: «Как увеличить укороченный сегмент матки?» Отвечаю. Могут назначить гормоносодержащие препараты, корректирующие гормональный фон. Иногда на шейку ставят специальное кольцо (акушерский пессарий), которое фиксирует ее в закрытом положении, снимает с нее часть нагрузки и обеспечивает пролонгацию беременности. В самых серьезных случаях делают серкляж – накладывают швы, которые механически препятствуют преждевременному раскрытию. Но ушивание проводят только на самых ранних сроках и до 22 недель.
В качестве профилактических мер женщине необходимо избегать абортов, физических, нервных перенапряжений, еще рекомендую отказаться от курения, которое провоцирует гормональные сбои.
Скажу пару слов об истмико-цервикальной недостаточности. Вот главные критерии постановки диагноза:
- Бессимптомное укорочение длины сомкнутых стенок цервикального канала менее 25 мм.
- Расширение цервикального канала более 10 мм на всём протяжении беременности.
Как узнать больше о физиологии беременности и родов? В этом помогут курсы и вебинары нашей онлайн-школы «Легкие роды». Мы, опытные специалисты в области гинекологии и акушерства, познакомим вас поближе с вашим же телом, чтобы вы обрели уверенность в себе и будущем материнстве.
Регулярный контроль длины шейки матки – важная процедура, от которой во многом зависит здоровье женщины и малыша. Ведь всегда лучше предупредить и исправить проблему на начальной стадии, чем бороться с последствиями.
Изменения при беременности
У небеременной женщины длина шейки матки равна примерно 3-4 см при ширине в 2,5 сантиметра. Эти значения не абсолютны, могут быть определенные индивидуальные вариации.
Если женщина не беременна, а еще только планирует зачать малыша, шейка матки у нее розовая, гладкая, при обследовании зеркалом она выглядит несколько блестящей.
На ранних сроках
Когда беременность наступает, шейка матки претерпевает большие внутренние и внешние изменения. За счет увеличившегося кровоснабжения розовый нежный цвет сменяется лиловым, синеватым, синюшным.
Начинается процесс «созревания», который будет длиться все девять месяцев, ведь маленькой шейке предстоит уплотняться, расти, становиться толще и эластичнее, чтобы обеспечить прохождение малыша в родовом процессе.
В первом триместре по состоянию шейки матки врачи могут судить о возможности самопроизвольного прерывания беременности, выкидыша. Если шейка рыхлая, при осмотре пропускает палец гинеколога, то такие неблагоприятные события очень даже вероятны.
Неплотно закрытый цервикальный канал создает не только угрозу выкидыша, но и угрозу проникновения в полость матки болезнетворных микробов, грибков, вирусов, которые могут повредить плодные оболочки и привести к гибели плода.
Иногда внутриутробное инфицирование оборачивается аномалиями и пороками развития малыша, врожденными заболеваниями.
Первые изменения в шейке начинаются примерно на 4 неделе беременности, когда растущее плодное яйцо начинает несколько выпячивать стенку матки, к которой оно прикрепилось. Это создает небольшую асимметрию.
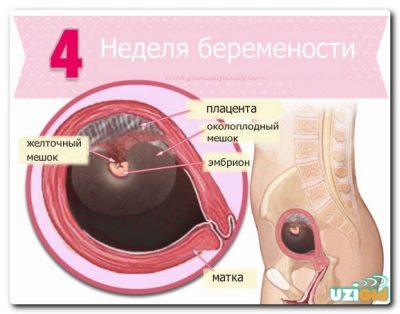
Шейка меняет свое положение в пространстве, если во время овуляции она поднималась выше, чтобы увеличить шансы на проникновение сперматозоидов, то сейчас основная задача — не упустить плодное яйцо, для этого нижнему сегменту матки приходится опуститься и отклониться назад.
Многих женщин, желающих побыстрее узнать, наступила ли беременность, интересует, какой должна быть шейка на ощупь, ведь не секрет, что пальпацию многие планирующие беременность проводят в домашних условиях самостоятельно. Примерно через 8-10 суток после зачатия под воздействием гормона прогестерона шейка матки становится более . Цервикальный канал, наоборот, более плотно смыкается.
Жесткая шейка на раннем сроке может говорить об угрозе, связанной с повышенным тонусом самой матки. Такое может случиться, например, при аутоиммунных заболеваниях или при недостатке прогестерона.
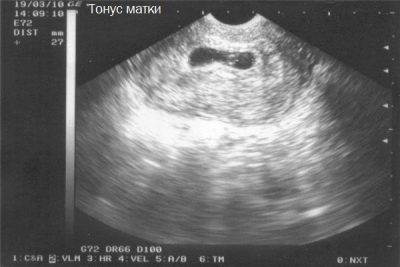
На поздних сроках
В третьем триместре по состоянию шейки матки врачи судят о сроках приближающихся родов. Эта часть матки становится более мягкой. Длина шейки постепенно уменьшается примерно вдвое, на УЗИ можно увидеть, как расширяется внутренний зев, готовясь к предстоящим родам.
Процесс этот небыстрый, постепенный, занимающий несколько месяцев. Изменения протекают под воздействием гормонов — эстрогенов.
В — врач может начать проверять готовность шейки матки к родам. О такой готовности может судить способность цервикального канала пропускать через себя палец обследующего врача.
Иногда за неделю или несколько дней до родов женщина может заметить отхождение слизистой пробки, той самой, которая всю беременность служила препятствием на пути болезнетворным микробам. Шейка постепенно сглаживается, начинает расширяться. У некоторых женщин такая подготовка шейки «стартует» только на 40 неделе, а у некоторых — еще позже.
Если женщина рожает первенца, то не исключено, что шейка может начать видоизменяться заблаговременно, и делать это она будет довольно медленно. У повторнородящих подготовка начинается позже и протекает быстрее. У них шейка «помнит», как себя вести в сложившихся обстоятельствах.
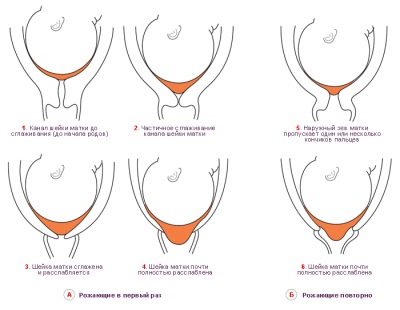
Если шейка не торопится, врачи могут назначить подготовительное лечение, которое поможет шейке быстрее «дозреть». Целесообразность такой стимуляции современными гинекологами рассматривается как спорная.
Одни врачи уверены, что в стимуляции есть необходимость, другие считают, что следует подождать и довериться природе, которая лучше любого доктора знает, когда ребенку приходит пора появиться на свет.

Прочие патологии шейки матки
Шейка матки может не только иметь аномальную длину, но и поражаться разными заболеваниями. Некоторые из них негативно отражаются на течении беременности.
Таблица: патологии шейки матки, не связанные с её длиной
| Патология | Симптомы | Причины | Опасность | Что делать |
| Эндоцервицит, который вызывают инфекции (например, стафилококки и стрептококки, микоплазмы и хламидии и пр.) |
|
Незащищённые половые контакты, посещение общественных мест (бани, бассейна, спортзала и пр.) | При отсутствии лечения бактерии могут:
|
Немедленное антибактериальное лечение |
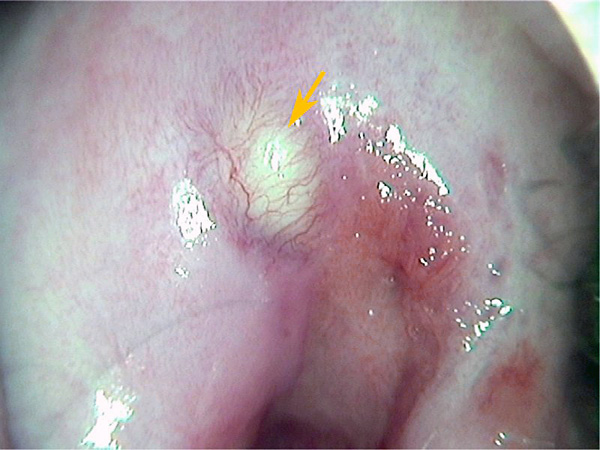
| Эрозия шейки матки — повреждение слизистой (верхнего эпителиального покрова) в виде красного пятнышка. При проблеме не происходит перерождения клеток, их структура остаётся нормальной. | Чаще всего никак себя не проявляет, а врач фиксирует эрозию при осмотре беременной. Однако иногда бывают кровянистые выделения из половых путей, боль при половом акте. |
|
Не вызывает осложнений в процессе беременности и родов | Лечат (чаще всего прижигают) уже после родов, поскольку при этом может образоваться рубец, мешающий раскрытию шейки матки.Кроме того, у некоторых женщин, патология проходит самостоятельно.Однако в редких случаях терапия необходима — если площадь поражения слишком большая и есть патологические изменения. |
| Дисплазия шейки матки — замещение её эпителия на атипичный. В результате слизистая утолщается, перестаёт нормально функционировать (в отличие от эрозии, повреждение имеет более глубокий характер). | Никак не проявляется, не приносит женщине выраженного дискомфорта, хотя иногда возможны желтоватые выделения (похожие на сукровицу) кровянистые выделения после интимной близости. Патологию врач фиксирует при осмотре. |
|
Не влияет непосредственно на беременность, но может прогрессировать (30% случаев), есть опасность перерождения в онкологию. Хотя иногда бывают случаи спонтанного исчезновения дисплазии при вынашивании ребёнка (25%). | Лечить при беременности нельзя, поскольку это чревато травмированием шейки и образованием рубцов. Кроме того, может возникнуть опасность преждевременных родов.Тяжёлая форма дисплазии иногда требует прерывания беременности. |
Удлиненная шейка матки
Возможна не только короткая, но и длинная шейка. Такая ситуация может быть обусловлена следующими причинами:
- нетипичным строением органа у пациентки;
- перенесенным ранее операциями;
- несформированной или нарушенной родовая доминанта, которая проявляется в подавленном состоянии психики, боязни предстоящих родов.
На протекание беременности удлиненный канал совершенно не влияет и не представляет опасности для развития плода, однако он способен осложнить сами роды. Длинная шейка обычно имеет уплотненную структуру – акушеры такую иногда называют «дубовой» – и плохо раскрывается при схватках, а в отдельных случаях не раскрывается совсем, из-за чего будет необходимо экстренно провести кесарево сечение.
Чтобы при удлиненном органе роды прошли естественным путем и без осложнений, женщине прописывают препараты, которые призваны размягчить и сгладить структуру. Как правило, такая терапия проводится уже при подготовке к родам.
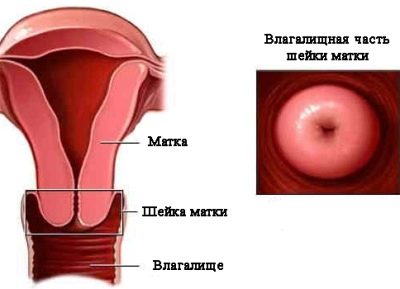
Строение цервикса
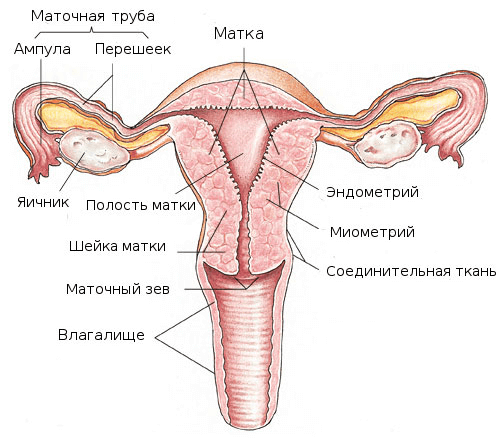 Анатомия женской репродуктивной системы
Анатомия женской репродуктивной системы
Цервикс по структуре является кольцом мышечной ткани, расположенным в нижней части матки. Его основная функция заключается в соединении этого органа с каналом влагалища. Также через цервикальный канал происходит выведение менструальных выделений. Еще посредством цервикса сперматозоиды попадают к яйцеклетке для ее оплодотворения.
В норме параметр длины шейки должен находиться в диапазоне от 34 до 35 миллиметров. В органе условно различают две структурных единицы:
- Внутренний отдел, расположенный ближе к матке (uterus).
- Внешний отдел, локализованный ближе к влагалищу.
Форма цервикса может меняться. До начала родоразрешения он имеет плоскую форму, внешне напоминающую цилиндр. После родов орган приобретает трапециевидную форму. Также параметры цервикса могут меняться после оперативных вмешательств, затрагивающих эту анатомическую область.
На протяжении беременности шеечный канал должен быть сомкнут. Во время исследований определяется не только общая величина, но и длина сомкнутой части шейки матки – это требуется при выявлении риска преждевременного родоразрешения.
Функции цервикса, важные при вынашивании ребенка
- Шейка матки при беременности имеет определяющие функции, в число каких входят:
- Защитная. Заключается в предупреждении проникновения патогенов – возбудителей инфекционных заболеваний. Механизм реализации данной функции заключается в выработке особой слизи, из которой формируется пробка.
- Удержание ребенка внутри uterus. Для реализации этой функции крайне важна протяженность шеечного канала. Отклонение параметра от нормы в меньшую сторону ухудшает возможности цервикса для удержания ребенка.
Так какой должна быть длина шейки матки при беременности? Прежде, чем ответить на этот вопрос, следует изучить способы исследования параметра.
Причины
Цервикометрия – разновидность УЗ-исследования, в ходе которого определяются:
- длина шейки;
- состояние ее канала;
- состояние ее наружного и внутреннего зева.
Это исследование проводят с целью выяснить:
- риск преждевременных родов;
- риск прерывания беременности.
Обычно цервикометрия проводится на сроках от 3 до 5,5 месяцев, но есть различия в зависимости от показаний:
- на сроке 3,5 месяца (примерно 15 неделя) цервикометрия проводится, если раньше у пациентки уже были преждевременные роды;
- если ранее проблем с вынашиванием не было, а процедура проводится лишь с профилактической целью, то ее назначают на сроке 5 месяцев.
Назначается цервикометрия при следующих обстоятельствах:
- если текущая беременность многоплодная;
- если ранее проводились хирургические вмешательства на половых органах;
- если есть швы на шейке матки;
- при истмико-цервикальной недостаточности;
- при наличии в анамнезе невынашивания или преждевременных родов;
- при наличии у беременной синдрома Элерса-Данлоса, который способствует невынашиванию;
- при гипертонусе и/или жалобах беременной на болезненные ощущения в животе.
Процесс проведения исследования
Метод выполнения диагностики отличается в зависимости от применяемого типа обследования:
- Трансвагинальное исследование. В начале процедуры снимают всю одежду ниже пояса, ложатся на кушетку, согнув в коленях ноги. Затем на ультразвуковой трансдьюсер одевают презерватив, наносят звукопроводящий гель и вводят его во влагалище.
- Через кожу. Пациентка должна снять одежду выше пояса, лечь на спину. УЗИ-датчиком водят по коже, смазанной специальным гелем.
Диагностику детородного органа делают для получения специалистами таких сведений:
- Форма;
- Длина;
- Ось шейки по отношению к оси матки;
- Консистенция;
- Эхогенность;
- Проходимость канала шейки.