Симптомы, лечение и неотложная помощь при сердечной астме
Содержание:
- Симптомы сердечной недостаточности
- Характерная симптоматика
- Что такое подагра?
- Вопрос-ответ
- Анатомия сердца и кровообращение в легких
- Лечение
- Предрасполагающие факторы
- Причины сердечной астмы
- Лечение сердечной астмы
- Неотложная помощь при удушье и отеке легких
- Причины возникновения кардионевроза
- Симптомы (признаки) бронхиальной астмы
Симптомы сердечной недостаточности
Общие признаки сердечной недостаточности любого вида:
- затрудненное дыхание, одышка, удушье;
- повышенная утомляемость, снижение физической активности;
- отеки при сердечной недостаточности (в том числе, внутренних органов);
- увеличение массы тела из-за задержки жидкости.
Что касается других симптомов сердечной недостаточности, проявления могут разниться в зависимости от того, в каком желудочке сердца развивается патология.
Для левожелудочковой острой сердечной недостаточности (в связи с застоем крови в малом круге кровообращения) типичны:
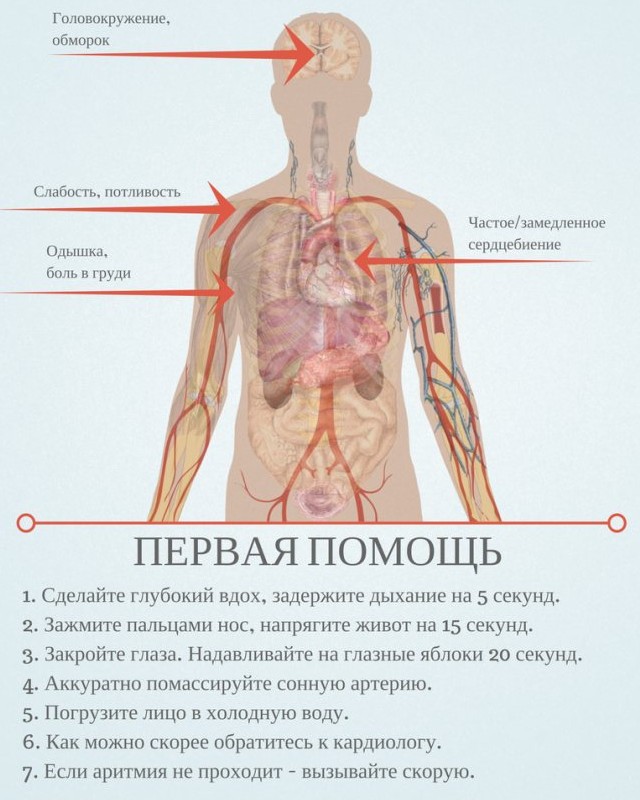
- Сердечная астма — приступ удушья происходит ночью или после физического усилия. Возникает ощущение острой нехватки воздуха, одышка быстро нарастает до удушья. Больной дышит ртом, чтобы обеспечить больший приток воздуха.
- Ортопноэ — больной вынужден принимать сидячее положение, при котором улучшается отток крови из сосудов легких.
- Кашель — сначала сухой, далее с выделением розоватой мокроты, пены.
- Отек легких — появляются влажные хрипы, клокочущее затрудненное дыхание, пена изо рта.
Характерные признаки правожелудочковой острой сердечной недостаточности вызваны застоем крови в венах большого круга кровообращения:
- Вздутие шейных вен (связано с затруднением притока крови к сердцу, усиливается при вдохе);
- учащенное сердцебиение (сопровождается одышкой);
- отеки (из-за замедления кровообращения происходит задержка жидкости);
- понижение артериального давления.
Доврачебная помощь при сердечной недостаточности (ОСН)
Необходимо вызвать скорую, усадить больного, обязательно опустив его ноги. Обеспечить приток свежего воздуха. Если человек в сознании, разговаривать с ним, стараться успокоить. При возможности опустить конечности больного в теплую воду, чтобы снизить приток крови к сердцу. Измерить АД: при повышенных цифрах дать таблетку нитроглицерина под язык.
Признаки хронической сердечной недостаточности:
Одышка — при физических усилиях, а при длительном течении заболевания — и в покое. Неспособность к физическим нагрузкам — сердце не может обеспечить необходимый для активных действий приток крови. Появляются одышка, слабость. Цианоз — из-за недостатка кислорода в крови кожные покровы синеют. Наиболее характерен цианоз на губах, кончиках пальцев, кайме ушных раковин (акроцианоз). Отеки — первыми при ХСН возникают отеки конечностей. Затем лишняя жидкость начинает скапливаться в полостях: плевральной, брюшной. Со временем отеки при сердечной недостаточности и другие застойные явления приводят к патологическим изменениям в легких, печени, почках.
1
Узи при сердечной недостаточности
2
Узи при сердечной недостаточности
3
Диагностика сердечной недостаточности
Характерная симптоматика
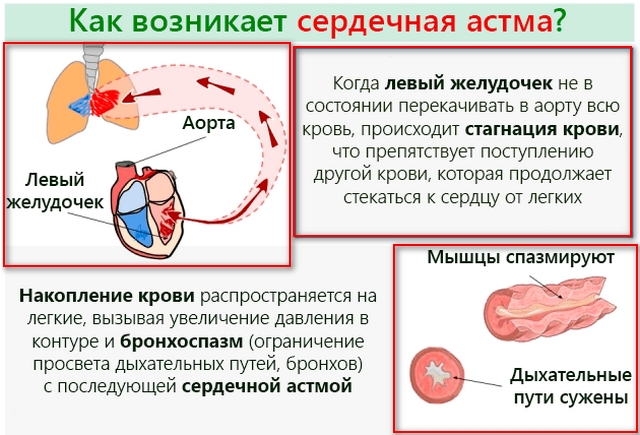
Так как приступ является следствием превышенной нагрузки на малый круг кровообращения, он проявляется в виде быстрого повышения кровяного давления. Его стабильно высокие показатели влияют на значительное улучшение проницаемости сосудистых стенок, поэтому плазма начинает активно выходить в легочную ткань. В результате, из-за ухудшения естественного газообмена между альвеолами и кровяным руслом ухудшается вентиляция легких. Это обстоятельство провоцирует развитие их отека.
Симптомы приступа сердечной астмы начинают сигнализировать о «неполадках» в организме за 2-3 дня до его начала
Перечислим признаки, на которые нужно обратить особое внимание:
- Одышка;
- Чувство сжатия в груди;
- Появление сухого кашля после малейшей физической нагрузки или попытке лечь.
Внезапно начавшийся приступ проявляет себя так:
- Человек просыпается от того, что ему не хватает воздуха, сложно дышать;
- Одышка быстро нарастает;
- Появляется сухой сильный кашель, который через непродолжительное время будет сопровождаться отхождением бесцветной мокроты;
- Пациент старается как можно быстрее встать или сесть, потому что в положении лежа он задыхается;
- Дыхательная деятельность происходит через рот;
- Пострадавший с трудом говорит;
- Он возбужден, тревожен, ощущает сильный страх смерти.
К ярко выраженной внешней симптоматике относят такие признаки:
- Синеет кожа на лице (носогубной треугольник) и фалангах пальцев;
- Сильное сердцебиение;
- Очень превышено значение диастолического артериального давления, которое без купирования приступа через непродолжительное время резко падает.
Длительность патологических нарушений может варьироваться от 15 минут до 2-3 часов в зависимости от заболевания, которое их вызвало.
Если приступ проходит без купирования длительное время, симптоматика выражается ярче:
- Кожные покровы становятся серыми;
- На шее у больного набухают вены;
- На теле и лице выступает холодный пот;
- Нитевидный пульс сопровождается резким снижением показателей артериального давления;
- Человек чувствует себя не способным совершить никакого движения.
О том, что легочная ткань начала отекать, свидетельствуют такие симптомы:
- Кашель становится влажным;
- Во время него начинает отходить обильная пенистая мокрота, наполненная кровью;
- Появляются отчетливо слышные хрипы над всей легочной поверхностью;
- Расширяются зрачки;
- Пациент может находиться только в положении сидя, спустив вниз ноги (положение ортопноэ);
- Сильное головокружение;
- Тошнота, которая может сопровождаться рвотой;
- Потеря сознания;
- Возможно проявление судорожного синдрома.
Чувством удушья, когда больному не хватает воздуха, сопровождается и другая патология – бронхиальная астма. Однако подобные проявления у астматиков несколько отличаются содержанием: у них в основе болезни всегда лежит бронхоспазм и выделение мокроты при кашле незначительное.
Купировать острый приступ сердечной астмы можно только с помощью медикаментозных средств. Тем не менее, посредством первой помощи можно поддержать работу жизненно важных систем человека, не допустив смерти пострадавшего до приезда медицинского персонала.
Что такое подагра?
Подагра – это заболевание, характеризующееся признаками артрита на фоне повышения в организме количества мочевой кислоты и ее солей (гиперурикемии). Далеко не во всех случаях повышение уровня мочевой кислоты в крови приводит к развитию подагры, но с возрастом риск формирования заболевания значительно увеличивается. На сегодняшний день заболеваемость подагрой составляет 3 случая на 1000 человек. Доказано, что значительно чаще встречается подагра у мужчин (примерно в 20 раз), однако,у женщин в последние годы отмечается увеличение заболеваемости. Сокращается межполовая разница в заболеваемости после 50 лет.
Подагра может поражать любые суставы: пальцев, кистей, локтей, коленей, но чаще всего от подагры страдают суставы пальцев ступни, особенно большого пальца, что связано с большей склонностью к дегенеративно-дистрофическим изменениям их хрящевой ткани.
История изучения подагры
Подагра была описана уже в V веке до н.э. Гиппократом, но это было только описание симптомов. В конце XIX века ученые выявили повышение в крови, а затем и во внутрисуставной жидкости у больных подагрой содержания солей мочевой кислоты. Детальное изучение патогенеза подагры и разработка медикаментозного лечения относятся уже к середине ХХ века.
Любопытны различные теории, связывающие вероятность развития подагры с различными особенностями образа жизни и с личностными качествами. Например, еще в Средние века подагру называли «болезнью изобилия», так как болели ее исключительно состоятельные люди. Позднее это нашло объяснение связью развития подагры с поступлением в организм большого количества белка и участием в ее патогенезе алкоголя. Другой теорией было выявление зависимости частоты заболевания от уровня интеллекта и общей успешности человека. Подагрой страдали многие известные личности (Франклин, Ньютон, Дарвин и пр.), что дало основание предполагать подобную связь.
Патогенез подагры
Гиперурикемия может быть связана с самыми разными причинами, от интенсивных физических нагрузок и погрешностей в диете до тяжелых заболеваний почек или онкологии. Симптомокомплекс, характерный для подагры, формируется не всегда. Этот диагноз выставляется при появлении признаков воспаления сустава (артрита), которое является результатом отложения в тканях сустава солей мочевой кислоты (уратов). Кристаллы мочевой кислоты оказывают раздражающее действие на ткани, результатом чего становится их хроническое асептическое воспаление и разрастание с образованием подагрических «шишек» или тофусов. Тофусы могут располагаться и во внутренних органах (например, клапанах сердца). Сами тофусы безболезненны, боли связаны с воспалением в околосуставных сумках (бурсит) или сухожилиях (тендовагинит). Воспалительный процесс становится причиной выраженных болей и ограничения подвижности сустава.
Вопрос-ответ
Да. Безусловно, они есть, перечислим основные:
- респираторные вирусные инфекции
- неадекватная физическая нагрузка
- метеофакторы
- вдыхание токсических веществ
Один из самых первых способов оказания помощи при внезапном приступе астмы – это использование миниингалятора — быстродействующего бета-антагониста (бронхолитик, снимающий спазм), который расслабляет мускулатуру в области дыхательных путей. Он возобновит поступление воздуха в дыхательную систему. А уже вслед за этим необходимо в срочном порядке обратиться к врачу.
Чтобы предвидеть приближающуюся угрозу новой бронхиальной атаки, важно самостоятельно вести суточный мониторинг пиковой скорости выдоха. Больной это осуществляет с помощью прибора пикфлоуметра, который показывает состояние проходимости дыхательных путей
Пикфлоуметр – портативное устройство для измерения скорости воздуха при выдохе (подпись для картинки)
Можно достигнуть длительной ремиссии болезни и избежать тяжелых осложнений, если соблюдать все рекомендации врача и проводить постоянный контроль за состоянием своего здоровья.
Анатомия сердца и кровообращение в легких
Сердцетрех слоев
- Эндокард – внутренний слой. Он образован из эндотелия, особой, гладкой соединительной ткани, которая предотвращает прикрепление тромбов к стенкам сердца.
- Миокард – средний слой. Мышечный слой, который обеспечивает сокращения сердца. Благодаря особому строению мышечных клеток (кардиомиоцитов) сердце работает без остановки. В предсердиях мышечная оболочка двухслойная, а в желудочках трехслойная, так как им требуется сокращаться сильнее, чтобы протолкнуть кровь в артерии.
- Эпикард – наружный слой. Наружная оболочка из соединительной ткани, которая защищает сердце и не дает ему чрезмерно расширяться. Сердце разделено перегородкой на две половины. Каждая из которых состоит из предсердия и желудочка. Сначала одновременно сокращаются предсердия, проталкивая кровь в желудочки. Сокращения желудочков происходит через некоторое время. Они отправляют порцию крови в артерии.
- Правая половина сердца называется венозной. В правое предсердие поступает кровь от всех органов. Содержание кислорода в ней низкое. После сокращения предсердия, порция крови попадает в желудочек. Из правого желудочка кровь поступает в артерию, названную легочным стволом. Этот сосуд несет кровь в легкие, где происходит обогащение ее кислородом. Между правым предсердием и правым желудочком находится трехстворчатый клапан. Он обеспечивает движение крови в одном направлении.
- Левая половина сердца – артериальная. В левое предсердье поступает кровь из легочных вен. Она попадает в левый желудочек, а оттуда в самую крупную артерию – аорту. Дальше, обогащенная кислородом кровь разносится по организму, обеспечивая дыхание всех органов. В левой половине между предсердием и желудочком находится двухстворчатый или митральный клапан, который не допускает обратного забрасывания крови из нижних отделов сердца.
Легкиефункций
- Терморегуляция. При дыхании происходит охлаждение организма за счет выделения пара.
- Предохраняют сердце от ударов.
- Бронхиальный секрет содержит иммуноглобулин-А, а также муцин, лизоцим, лактоферин для защиты от инфекций. Мерцательный эпителий бронхов выводит наружу частички пыли и бактерии.
- Обеспечивают воздушный поток для создания голоса.
Строение легких.Иннервация легкихОсобенности кровообращения легких (малый круг кровообращения).легочному стволуМеханизм отека легочной ткани
Лечение
Лечение С. а. направлено на снижение гидростатического давления в сосудах малого круга кровообращения, уменьшение объема циркулирующей крови и венозного притока крови к правому сердцу, дегидратацию легких, уменьшение нагрузки левого желудочка, усиление его сократительной способности. Конкретный план мероприятий во многом определяется основным заболеванием и особенностями его течения. Больному необходимо придать удобное положение (посадить), наложить жгуты на ноги или сделать горячие ножные ванны с целью депонирования крови и уменьшения ее притока к правому желудочку. При выраженной артериальной гипертензии показаны ганглиоблока-торы, снижающие АД и общее периферическое сопротивление (внутривенно медленно пентамин, бензогек-соний, гигроний или капельно арфо-над), под контролем АД; альфа-адреноблокаторы (фентоламин); нейролептики (дроперидол и др.), способствующие перераспределению крови и снижению артериального и венозного давления; наркотические анальгетики (морфин, фентанил), увеличивающие емкость периферического сосудистого русла, снижающие АД и венозный приток к правому сердцу, уменьшающие одышку, снимающие тревогу и страх смерти. При С. а. также применяют быстродействующие мочегонные — внутривенно лазике (фуросемид), урегит (этакриновую к-ту). При отсутствии диуретического эффекта для уменьшения одышки, снижения АД и нагрузки на левый желудочек назначают периферические вазодилататоры (напр., нитропруссид натрия), вызывающие снижение венозного возврата к сердцу и уменьшающие кровенаполнение сосудов малого круга кровообращения. Показаны сердечные гликозиды (0,05% р-р строфантина внутривенно), при назначении к-рых следует учитывать снижение толерантности к ним в остром периоде инфаркта миокарда. Для усиления сократительной способности левого желудочка внутривенно капельно вводят глюкагон на изотоническом р-ре хлорида натрия; при выраженном нарушении бронхиальной проходимости и бронхоспазме — внутривенно эуфиллин. Для борьбы с гипоксией применяют ингаляции кислорода.
Для предупреждения приступов С. а. необходимы рациональное лечение хрон. сердечной недостаточности, диета с ограничением жидкости (особенно в вечерние часы) и соли, применение седативных средств. Больным с заболеваниями сердца следует избегать физических и психоэмоциональных перегрузок.
Библиография: Бадалян Г. О. и Топчян А. С. Сердечная астма, Ереван, 1978; Мухарлямов Н. М., Ма-реев В. Ю. и Атауллахано-в а Д. М. Возможности применения периферических вазодилататоров при сердечной астме и угрожающем отеке легких, Тер. арх., т. 52, № 10, с. 70, 1980; Попов В. Г. и Т о п о л я н с к и й В. Д. Отек легких. М.. 1975; Руководство по кардиологии, под ред. Е. И. Чазова, т. 3, с. 573, М., 1982; Сметнев А. С. и Петрова Л. Н. Неотложные состояния в клинике внутренних заболеваний, с. 72, М., 1977; Budelmann I. Das Asthma cardiale, Internist, Bd 12, S. 52, 1971.
Предрасполагающие факторы
Аллергический бронхит, симптомы которого у взрослых и детей практически идентичны, как правило, протекает по определенной схеме. Проникновения в организм чужеродного белка-аллергена провоцирует неадекватный иммунный ответ, который проявляется обильным слезотечением, чиханием, кашлем. Если раздражитель не будет своевременно исключен, а симптоматика прогрессировать, включается резервная защита, сопровождающаяся гиперспазмом бронхиального дерева и отека реснитчатой слизистой, которая выстилает внутренние органы дыхания.
В результате постоянного раздражения легочная ткань начинает продуцировать густую слизь, которая постепенно скапливается в альвеолах и становится источником бактериальной инфекции. Застой и инфицирование слизи в бронхах является основной причиной развития аллергического бронхита.
Если у человека сильный иммунитет и крепкое здоровье, инфицирование тканей бронхов происходит редко. Защитная система быстро уничтожает инфекцию, не давая ей активно размножаться и распространяться на здоровые структуры. Но если иммунитет ослаблен, и человек склонен к аллергии, то под воздействием предрасполагающих факторов риск развития аллергического бронхита существенно возрастает.
Причины, провоцирующие развитие бронхита аллергической природы:
- злоупотребление вредными привычками;
- врожденный или приобретенный иммунодефицит;
- несбалансированное питание;
- пассивное курение;
- проживание в неблагоприятной экологической обстановке;
- неконтролируемое употребление лекарственных средств;
- отсутствие грамотной терапии заболеваний аллергической природы;
- малоактивный образ жизни;
- использование постельных принадлежностей с натуральными наполнителями: пух, перо;
- работа с производственными вредностями, предполагающая постоянный контакт с химическими или органическими веществами.
Долгое время иммунитет может подавлять чужеродный раздражитель, регулярно проникающий в организм, поэтому человек и не заподозрит у себя склонность к аллергии. Но в определенный момент все предрасполагающие факторы сходятся в одной точке, в результате чего начинает резко прогрессировать серьезное заболевание, с последствиями которого иногда приходится бороться всю жизнь.
Причины сердечной астмы
Сердечная астма может быть связана с непосредственным поражением сердца или развиваться на фоне некардиогенных заболеваний и состояний. Причинами сердечной астмы могут быть первичная острая или хроническая (в стадии обострения) левожелудочковая недостаточность. Сердечная астма может осложнять течение различных форм ИБС (в т.ч. острого инфаркта миокарда, нестабильной стенокардии), постинфарктного и атеросклеротического кардиосклероза, острого миокардита, послеродовой кардиомиопатии, аневризмы сердца. Пароксизмальные формы артериальной гипертензии с высокими подъемами АД и чрезмерным напряжением миокарда левого желудочка, приступы мерцательной аритмии и трепетания предсердий являются потенциально опасными в плане развития сердечной астмы.
К сердечной астме нередко приводят декомпенсированные митральные и аортальные пороки сердца (митральный стеноз, аортальная недостаточность), связанные с препятствием для оттока крови. Нарушению кровотока в левых отделах сердца может способствовать наличие крупного внутрипредсердного тромба или внутриполостной опухоли сердца — миксомы.
Развитие сердечной астмы могут вызывать инфекционные заболевания (пневмония), поражение почек (острый гломерулонефрит), острое нарушение мозгового кровообращения.
К факторам, провоцирующим возникновение приступа сердечной астмы, относятся неадекватная физическая нагрузка, сильное эмоциональное напряжение, гиперволемия (при внутривенном введении большого количества жидкости или ее задержке, лихорадке, беременности), обильный прием пищи и жидкости на ночь, переход в горизонтальное положение.
Лечение сердечной астмы
Нетрадиционные и народные методы лечения сердечной астмы
1. Приготовить отвар: тщательно измельчить и смешать по три грамма листьев розмарина, трав золототысячника и арники, корней калгана; полученную смесь залить 250 мл. кипятка и кипятить 5 минут. Весь отвар дробно выпить в течение дня один месяц. В ходе курса лечения сердечной астмы принимать также три раза в день по 25 капель аптечной настойки валерианы ( или приготовленной в домашних условиях).
2. Приготовить отвар: одну столовую ложку мелкоизмельченного сухого корня солодки залить поллитра кипятка и кипятить на медленном огне 45 минут. После остывания процедить и добавить в него полграмма мумие. Пить по одному стакану утром за полчаса до завтрака при сердечной астме.
3. Приготовить настой: две столовые ложки измельченных сухих плодов шиповника коричного залить одним стаканом крутого кипятка и настаивать 12 часов. Процедить. Пить больным сердечной астмой по 1/2 стакана утром и вечером до еды.
4. Приготовить настой из смеси лечебных трав: пол столовой ложки листьев крапивы, взятых поровну (по 1 ст.л.) листьев лебеды, молодых листьев камыша; полученную смесь тщательно перемешать и залить одни стаканом кипятка, посуду укутать и настаивать два часа. После чего добавить в настой пол чайной ложки пищевой соды и настаивать еще десять дней в теплом месте. Принимать по 1 ч. л. один раз в день за полчаса до приема пищи в течение 30 дней больным сердечной астмой.
5. Больному с диагнозом «сердечная астма» рекомендуется вместо обычного чая, который продается в торговой сети, употреблять чай, заваренный на траве продырявленного зверобоя: одну чайную ложку высушенной лечебной травы залить стаканом крутого кипятка, настаивать десять минут, процедить и пить как чай сколько будет душе угодно, добавив в каждом стакане немного меда.
6. Этот рецепт существенно укрепляет мышцу сердца: прокрутить через мясорубку две головки чеснока и два лимона, залить 1,2 литра кипяченой охлажденной воды и настаивать три-четыре дня при комнатной температуре. Процедить через один слой марли и добавить три ст. л. пчелиного майского меда. Каждое утро натощак пить по 50 мл. настоя.
Этот рецепт снимает боль, тревогу и страх при сердечной астме:
7. Смешать поровну корни валерианы, кору калины, цветочки календулы и траву пустырника (корни измельчить); залить стаканом воды две чайные ложки сбора и варить на слабом огне 20 минут, процедить и выпить все лекарство глотками в течение дня; а на следующий день – свежую порцию!
8. Если у Вас одышка, залейте в термосе две столовые ложки сухих плодов боярышника в полтора стакана кипятка. Настаивайте два-три часа, процедите. Пейте за двадцать минут джо еды в течение дня небольшими порциями. Эффективность рецепта испробована неоднократно – результат положительный.
Неотложная помощь при удушье и отеке легких
Строгий постельный режим, полусидячее положение, которое улучшает экскурсию легких.
Наложение венозных жгутов на конечности или их бинтование для перераспределения крови в организме (депонирование крови в венозном русле, тем самым облегчение работы сердца).
Нитроглицерин в таблетках (лучше аэрозоль) под язык повторно через 3 мин. Контроль артериального давления.
Длительные повторные ингаляции кислорода через этиловый спирт, что способствует снижению отека легких (пеногасительный эффект).
При прибытии кардиологической бригады скорой помощи проводится срочное купирование отека легких, при этом показано кровопускание в количестве 300–500 мл крови; осуществляется обычно при артериальной гипертензии и венозном застое, а также внутривенное струйное введение мочегонных средств, гормональных препаратов. При этом обязательно проводят коррекцию артериального давления, При тяжелых случаях нарушения ритма сердечной деятельности — электроимпульсная терапия (дефибрилляция).
Причины возникновения кардионевроза
Существует большое количество возможных причин и предпосылок к возникновению кардионевроза. Несмотря на то, что сердце сокращается автоматически, нервная система человека воспринимает и регулирует сердечную деятельность. В случае сбоев в ее работе, особенно в вегетативной части, происходит нарушение нормальных взаимоотношений между головным мозгом и сердечно-сосудистой системой.
В результате у человека может возникнуть чувство, что сердце работает неправильно, с перебоями или болезненными ощущениями. Основными причинами подобных проблем в работе нервной системы могут служить:
- сильные или длительные стрессовые ситуации, психические потрясения, как недавние, так и произошедшие в прошлом;
- неустойчивость психики и эмоциональная лабильность, индивидуальные особенности характера (тревожность, мнительность), акцентуация или расстройство личности;
- болезни эндокринной системы, проблемы обмена веществ, сбои гормонального обмена, особенно в период перестройки организма (подростковый возраст, беременность);
- постоянное физическое, умственное или эмоциональное переутомление, недосыпание;
- нездоровый образ жизни – нестабильный режим труда и отдыха, табакокурение, употребление спиртных напитков, наркотических или психоактивных веществ;
- болезни, протекающие длительно, ослабляющие иммунитет и повышающие общий тревожный фон;
- сердечно-сосудистые заболевания, перенесенный инфаркт миокарда или инсульт;
- дефицит ферритина или сывороточного железа в крови.
Чаще всего сердечный невроз возникает при наличии нескольких причин или провоцирующих факторов, однако иногда достаточно и одного – например, воздействия сильного стресса. Основные группы риска – молодые люди с уязвимой психикой и лица пожилого возраста с большим количеством хронических заболеваний. Большинство пациентов – женского пола, из-за особенностей гормонального обмена.
Также большое значение имеет уровень физической активности. Люди, предпочитающие активный образ жизни и занимающиеся спортом, или проводящие много времени на свежем воздухе, гораздо реже страдают от кардионевроза, чем те, кто ведет малоактивный образ жизни.
Симптомы (признаки) бронхиальной астмы
Симптоматика бронхиальной астмы схожа со многими заболеваниями, поражающими органы дыхания. Чтобы исключить другие патологии легких, бронхов и т.д., пациенту следует как можно подробнее описать свои ощущения. Чем точнее будет изложена жалоба, тем точнее будет постановка диагноза и лечение.
Чаще всего заболевание сопровождают такие симптомы:
Хрипы.
Приступы во время воспаления бронхов, будут слышны даже человеку, не знакомому с заболеванием. Проявления проблем дыхания можно услышать с помощью специального медицинского оборудования (стетоскопа или фонендоскопа): при развитии заболевания образуются побочные шумы, к которым и принято относить хрипы. Их подразделяются на два вида:
- Сухие. Появляются в результате спазмов в бронхах, приводящих к сужению просвета.
- Влажные. Возникают при скоплении отечной жидкости и мокроты.
Что же такое мокрота? Для очищения органов дыхания организм человека вырабатывает слизь. В сочетании с бытовой пылью, бактериями и др. слизь преобразуется в мокроту. В зависимости от типа и характера примесей мокрота подразделяется на следующие виды:
- гнойная;
- водянистая;
- стекловидная (вязкая, выделяется в небольших количествах);
- розового цвета (внешне походит на пену);
- с кровяными выделениями.
Для бронхиальной астмы характерны хрипы, относящиеся к первой группе. На практике их принято называть «музыкальными». Характер мокроты будет зависеть от того, какая причина предшествовала развитию бронхиальной астмы.
Кашель.
Симптом является ответной реакцией на формирование препятствий дыханию во внутренних органах. Нередко приступы астмы провоцируют именно сгустки мокроты. Их возникновение обусловлено раздражением особых зон.
Причиной приступов кашля становятся:
- мокрота;
- воспаление слизистой гортани;
- контакт с веществом-аллергеном;
- окружающая среда (тепло, холод, сухой воздух);
- попадание в органы дыхательной системы инородных тел;
- онкологические заболевания.
Кашель сопровождает практически все заболевания органов дыхания. Чтобы поставить диагноз, следует внимательно характеризовать данный симптом (тембр, длительность, время проявления, есть ли выделения).
Чувство заложенности в груди.
Современные специалисты считают, что чувство заложенности при астме – только субъективное ощущение. Оно возникает в результате удушающего кашля и приступа одышки. Явление, напоминающее этот симптом бронхиальной астмы, описывал Г.И. Сокольский: «такое ощущение, что на грудь положена какая-то тяжесть»