Спинальная анестезия
Содержание:
- Физиология эпидуральной анестезии
- Общий наркоз
- Причины неудач при проведение спинномозговой анестезии
- В каких случаях спинальную процедуру не проводят?
- Регионарные методы анестезии
- Наркоз в массовом сознании
- Обслуживание
- Стоимость услуг
- Эпидуральная анестезия
- Противопоказания.
- Как работает общий наркоз?
- Обезболивание без медикаментов
- Виды региональной анестезии
- Виды анестезии в стоматологии
- Непреднамеренное интраоперационное пробуждение
- Зачем обезболивать роды?
- Положение больного на операционном столе при спинномозговой анестезии.
- Что такое спинальная анестезия?
- Литература
Физиология эпидуральной анестезии
ЭП заполнено рыхлой соединительной тканью, которая окружает эпидуральные вены и корешки спинномозговых нервов. При введении раствора местного анестетика в ЭП имеет место диффузия через муфты твердой мозговой оболочки спинномозговых нервов в цереброспинальную жидкость.
При ЭА возможны варианты от анальгезии со слабой двигательной блокадой до глубокой анестезии с полной двигательной блокадой. Необходимая интенсивность анестезии достигается подбором концентрации и дозы анестетика.
Нервный корешок составляют волокна различных типов, поэтому начало действия анестезии не будет одномоментным. Существует 3 типа волокон: А (α, β, γ, δ), В и С.
Первыми блокируются волокна типа В и С (т.к. они более тонкие), а затем А. При этом миелинизированные волокна блокируются раньше, чем немиелинизированные.
Поскольку имеет место диффузия и разведение местного анестетика, то полная блокада наиболее резистентных волокон может и не наступить.
В результате граница симпатической блокады (о которой судят по температурной чувствительности) может проходить на 2 сегмента выше, чем граница сенсорной блокады (болевая и тактильная чувствительность), которая, в свою очередь, на 2 сегмента выше границы двигательной блокады.
| Тип волокна | Функция | Диаметр, мкм | Миелинизация | Чувствительность к блокаде |
| Аα | Проприоцептивная чувствительность, двигательная активность | 12-20 | полная | + |
| Аβ | Тактильная чувствительность | 5-12 | полная | ++ |
| Аγ | Контрактильная чувствительность | 3-6 | полная | ++ |
| Аδ | Температурная чувствительность, быстрое проведение боли | 2-5 | полная | +++ |
| В | Симпатические преганглионарные волокна | 1-3 | слабая | ++++ |
| С | Симпатические постганглионарные волокна, медленное проведение боли | 0,3-1,3 | нет | ++++ |
Общий наркоз
При общей анестезии пациентка под воздействием лекарственных средств засыпает на операционном столе. Наступает обратимая утрата сознания и операция происходит уже без ее участия.
Минусы:
- отсутствие контакта мамы с новорожденным в первые минуты и часы после родов;
- препараты, которые вводятся при общей анестезии маме, влияют также и на малыша. И хотя это безопасно, при рождении такие дети немного сонные и вялые;
- более длительный (несколько суток) период реабилитации и восстановления организма женщины до того состояния, когда она сможет самостоятельно заботиться о новорожденном;
- сильная боль в области послеоперационного рубца. Она усугубляется тем, что женщине во время кесарева сечения вводят окситоцин, чтобы стимулировать активное сокращение матки и избежать кровотечения.
Причины неудач при проведение спинномозговой анестезии
Приведу цитаты классиков.
1) «Два условия абсолютно необходимы для выполнения спинальной анестезии: пункция твердой мозговой оболочки и субарахноидальная инъекция анестезирующего вещества» (Гастон Лабат, один из основоположников и автор первого руководства по регионарной анестезии, 1922 г.) и 2) «Регионарная анестезия эффективна всегда, если вы ввели правильную дозу правильного препарата в правильное место» (из выступления Джеффри Кац (Техас, США) на V Международном конгрессе по регионарной анестезии и лечению боли, Гонконг, март 2007 г.).
Частота неудач спинномозговой анестезии составляет менее 1 % (Fettes P. et al., 2009 год.). В университетских, клинических мед.учреждениях, данный процент варьируется в районе (Munhall R. et al., 1988 год). Причины неудач при СА анестезии и методы их коррекции
Основные проблемы могу возникнуть на любом из пяти этапов:-пункция с/а пространства.-действие местного анестетика на корешки спинного мозга( недостаточная дозировка)-распределение анестетика по спинномозговому каналу( см баричность раствора и положение на операционном столе столе).
В каких случаях спинальную процедуру не проводят?
Различают следующие противопоказания к спинальной анестезии:
- Отказ пациента от такого способа обезболивания.
- Отсутствие условий для реанимации.
- Потеря пациентом большого количества крови.
- Наличие обезвоживания у пациента.
- Пониженная свертываемость крови. Лечение препаратами, снижающими свертываемость крови.
- Сеспис (заражение крови).
- Инфицирование кожных покровов в месте прокола.
- Аллергия на анестетики.
- Повышенное внутричерепное давление.
- Брадикардия (замедление работы сердца), нарушения сердечного ритма. Пороки сердца.
- Обострение заболеваний, вызванных вирусом герпеса.
- Заболевания центральной нервной системы.
- Гипоксия, пороки развития и гибель плода (при обезболивании родов).
- Отсутствие необходимого времени для проведения процедуры.
Регионарные методы анестезии
Стоит ли бояться «укола в спину»?
В настоящее время самым широко применяемым методом обезболивания при выполнении операции «кесарево сечение» является спинальная анестезия, которая предполагает собой блокаду проведения болевого импульса от операционной раны за счет введения растворов местных анестетиков в спинномозговое пространство.
При использовании такого метода обезболивания не происходит выключение сознания пациентки, и она полностью присутствует при рождении своего ребенка.
Про спинальную и эпидуральную анестезию ходит множество мифов. Например, о том, что выполняемая пункция очень болезненна. Врачи полностью опровергают эти страхи. Боль при таком уколе меньше, чем при обычной внутримышечной инъекции и даже менее неприятна, чем та, когда прокалывают палец для общего анализа крови.
Плюсы:
- Мама психологически присутствует при рождении ребенка, слышит первый крик, видит новорожденного. Если все проходит хорошо, то прямо в операционной его прикладывают к материнской груди. А ведь это принципиальный и важный момент для установления привязанности между мамой и малышом, для формирования его чувства безопасности;
- женщина абсолютно не чувствует ни боли, ни каких-либо неприятных ощущений во время операции, при этом находясь в сознании;
- восстановление происходит быстрее, уже сразу после операции женщина находится в нормальном состоянии и в течение суток приходит в себя и может заботиться о ребенке.
Минусы:
Иногда осложнением такого метода анестезии бывает мигрень. Но при обращении к врачу она купируется в течение нескольких часов и больше не возвращается.
Эти виды анестезии отличаются местом, куда вводится местный анестетик, дозой вводимого препарата. Клинически эффекты их очень похожи. Но при спинальной анестезии лекарство вводится в ликвор, блок обезболивания гораздо мощнее, пациенты во время операции полностью не чувствуют нижней части туловища и того, что там выполняются какие-либо манипуляции.
Наркоз в массовом сознании
Есть такая поговорка: «У медицины болельщиков больше, чем у спорта». Если развить тему, то больше всего в медицине «болельщиков» у анестезиологии. Самое печальное, что среди таких болельщиков часто встречаются и врачи. Не хочу никого обидеть, но очень часто слышу удивительные по безграмотности и невежеству высказывания о наркозе на этот счёт не только от обывателей, но и от хирургов, гинекологов, терапевтов и врачей других специальностей.
Ни один анестезиолог не берётся судить о хирургии или ЛОР болезнях, но практически любой неанестезиолог с удовольствием скажет Вам глубокомысленно что-то вроде «наркоз – всегда наркоз» или «наркоз — не конфетка». Хорошо хоть большинство не повторяет общепринятых глупостей о том, что «наркоз отнимает пять лет жизни у человека» или «действует на сердце».
Обслуживание
Продолжительность действия агентов для внутривенной индукции обычно составляет от 5 до 10 минут, после чего происходит самопроизвольное восстановление сознания. Чтобы продлить бессознательное состояние на требуемую продолжительность (обычно на время операции), необходимо поддерживать анестезию. Это достигается путем предоставления пациенту возможности дышать тщательно контролируемой смесью кислорода, иногда закиси азота и летучего анестетика , или путем введения лекарства (обычно пропофола ) через внутривенный катетер . Вдыхаемые агенты часто дополняются внутривенными анестетиками, такими как опиоиды (обычно фентанил или производное фентанила) и седативные средства (обычно пропофол или мидазолам). Однако при использовании анестетиков на основе пропофола добавление ингаляционных средств не требуется. Общая анестезия обычно считается безопасной; тем не менее, есть сообщения о случаях у пациентов с искажением вкуса и / или запаха из-за местных анестетиков, инсульта, повреждения нервов или в качестве побочного эффекта общей анестезии.
По окончании операции введение анестетиков прекращают. Восстановление сознания происходит, когда концентрация анестетика в головном мозге падает ниже определенного уровня (обычно в пределах от 1 до 30 минут, в зависимости от продолжительности операции).
В 1990-х годах в Глазго , Шотландия, был разработан новый метод поддержания анестезии . Названный целевой контролируемой инфузией (TCI), он включает использование управляемого компьютером шприца (насоса) для инфузии пропофола на протяжении всей операции, что устраняет необходимость в летучем анестетике и позволяет фармакологическим принципам более точно определять количество используемого лекарства. установив желаемую концентрацию препарата. Преимущества включают более быстрое восстановление после анестезии, снижение частоты послеоперационной тошноты и рвоты и отсутствие триггера для злокачественной гипертермии . В настоящее время TCI не разрешен в Соединенных Штатах, но вместо него обычно используется шприцевой насос, доставляющий определенную дозу лекарства.
Другие лекарства иногда используются для лечения побочных эффектов или предотвращения осложнений. Они включают гипотензивные средства для лечения высокого кровяного давления; эфедрин или фенилэфрин для лечения низкого кровяного давления; сальбутамол для лечения астмы , ларингоспазма или бронхоспазма ; и адреналин или дифенгидрамин для лечения аллергических реакций. Иногда назначают глюкокортикоиды или антибиотики для предотвращения воспаления и инфекции соответственно.
Стоимость услуг
|
Услуга |
Стоимость, руб. |
Описание |
|
АНЕСТЕЗИОЛОГИЧЕСКИЕ МАНИПУЛЯЦИИ |
||
|
Эпидуральная анестезия |
800 |
Не включает препараты и расходные материалы |
|
Регионарная анестезия нервных сплетений (блок) |
800 |
Не включает препараты и расходные материалы |
|
Постановка эпидурального катетера |
1500 |
Не включает препараты и расходные материалы |
|
Инфильтрационная анестезия |
300 |
Не включает препараты и расходные материалы |
|
Новокаиновая блокада |
600 |
Не включает препараты и расходные материалы |
|
Седация |
600 |
Обеспечение анестезиологического пособия для стабильных пациентов при выполнении рутинных манипуляций на приеме (постановка уретрального катетера, промывание ран и пр). Входит премедикация, седирование пациента, инфузия во время процедуры. |
|
Медикаментозный сон |
500 |
Поддержание пациента в «искусственной коме», мониторинг пациента во время манипуляции. Стоимость за 1 час проведения процедуры – позиция умножается на количество часов, которые занимает процедура. |
|
СОПРОВОЖДЕНИЕ АНЕСТЕЗИОЛОГА В ИВЦ |
||
|
Сопровождение анестезиолога – 1 категории |
1000 |
Не входит анестезия и препараты, расходные материалы и послеоперационное восстановление. |
|
Сопровождение анестезиолога – 2 категории |
2000 |
Не входит анестезия и препараты, расходные материалы и послеоперационное восстановление. |
|
Сопровождение анестезиолога – 3 категория |
3000 |
Не входит анестезия и препараты, расходные материалы и послеоперационное восстановление. |
|
Сопровождение анестезиолога – 4 категория |
4000 |
Не входит анестезия и препараты, расходные материалы и послеоперационное восстановление. |
|
Сопровождение анестезиолога – 5 категория |
5000 |
Не входит анестезия и препараты, расходные материалы и послеоперационное восстановление. |
|
Сопровождение со второго часа и далее/анестезия при дополнительных вмешательствах |
1000 р/1 ч |
Всем пациентам вне зависимости от категории анестезиологического риска. |
|
СОПРОВОЖДЕНИЕ АНЕСТЕЗИОЛОГА ПРИ ПРОВЕДЕНИИ МРТ И КТ |
||
|
Пакет МРТ СКРИНИГ до 10 кг |
5200 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет МРТ СКРИНИГ 10-25 |
6400 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет МРТ СКРИНИГ 25-40 |
8200 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет МРТ СКРИНИГ 40 кг |
11400 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет КТ до 10 кг |
3000 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет КТ 10-25 |
3000 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет КТ 25-40 |
3600 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет КТ свыше 40 кг |
3600 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет сопровождение анестезиолога КТ (экзоты) |
5000 |
|
|
Пакет сопровождения анестезиолога КТ (реанимация) |
3500 |
|
|
Сопровождение анестезиолога повышенной категории сложности |
10000 |
Эпидуральная анестезия
Когда
- При родах через естественные родовые пути для обезболивания схваток и регуляции аномальной родовой деятельности
- Экстренное кесарево сечение на фоне уже выполненной в родах эпидуральной анестезии
Плюсы:
- Анестезию можно продлевать столько сколько необходимо, за счёт стоящего в позвоночнике катетера, в который можно добавлять анестетик по мере надобности
- Удобно для обезболивания в первые сутки после кесарева сечения
- Меньшая выраженность гипотензии — падения АД измеряемого на руках у роженицы, (на ногах АД измеряли только в очень редких научных исследованиях, и всегда получали снижение АД, часто выраженное, на фоне нормального АД при измерении на руках)
- Частая депрессия плода ( не только из-за снижения АД у женщины и гипоксии плода, но из-за действия анестетика на АД и ЦНС плода. Поскольку анестетик из эпидурального пространства тут же попадает в кровь женщины и проникает в кровь к плоду. (Об этом анестезиологи предпочитают умалчивать в беседе с роженицей при выборе наркоза.)
Минусы:
- Много побочных реакций из-за погрешностей в выполнении ,в том числе и тяжелых
- Позднее начало действия (качественное развитие анестезии происходит в среднем в течение 15-20 минут от момента введения анестетика) ( зато плод за это время артериальной гипотензии и гипоксии может серьёзно пострадать!)
- Требует от анестезиолога БОЛЬШОГО ОПЫТА и ВЫСОКОЙ ТОЧНОСТИ
- При кесаревом сечении может отмечаться недостаточно хорошее обезболивание
Противопоказания.
Перед проведением спинальной анестезии важно провести тщательное медицинское обследование, чтобы убедиться в отсутствии абсолютных противопоказаний и минимизировать риски и осложнения. Хотя противопоказания встречаются редко, ниже приведены некоторые из них:
- Отказ пациента
- Местная инфекция или сепсис в месте инъекции
- Нарушения свертываемости крови , тромбоцитопения или системная антикоагуляция (вторично по отношению к повышенному риску эпидуральной гематомы позвоночника )
- Тяжелый стеноз аорты
- Повышенное внутричерепное давление
- Космические поражения головного мозга
- Анатомические нарушения позвоночника
- Гиповолемия, например, после массивного кровотечения, в том числе у акушерских пациентов
- Аллергия
Относительное противопоказание
Синдром Элерса-Данлоса или другие расстройства, вызывающие резистентность к местной анестезии
Как работает общий наркоз?
Точные механизмы общей анестезии не известны. Общая теория заключается в том, что их действие индуцируется изменением активности мембранных белков в нейрональной мембране, возможно, путем расширения определенных каналов.
Из всех лекарств, используемых в медицине, общие анестетики являются необычным случаем. Вместо одной молекулы, действующей в одном месте для получения ответа, существует огромное разнообразие соединений, каждое из которых вызывает довольно похожие, но широко распространенные эффекты, включая анальгезию, амнезию и неподвижность.
Общие анестезирующие препараты варьируются от простого спирта (СН 3 СН 2 ОН) до сложного севофлурана (1,1,1,3,3,3-гексафтор-2- (фторметокси) пропан). Кажется маловероятным, что такие разные молекулы могли бы активировать только один специфический рецептор.
Известно, что общие анестетики действуют в ряде участков центральной нервной системы (ЦНС)
Важность этих сайтов для индукции анестезии полностью не поняты, но они включают в себя:
Кора головного мозга: внешний слой мозга участвует в задачах, связанных с памятью, вниманием, восприятием и другими функциями
Таламус: его функции включают передачу информации от органов чувств к коре головного мозга и регулирование сна, бодрствования и сознания.
Ретикулярная активирующая система: важна для регулирования циклов сна и бодрствования
Спинной мозг: передает информацию от мозга к телу и наоборот.
Известно также, что в общей анестезии участвует ряд различных нейротрансмиттеров и рецепторов:
- Рецепторы N- метил-D-аспарагиновой кислоты (NMDA): некоторые общие анестетики связываются с рецепторами NMDA, включая кетамин и закись азота (N 2 O). Известно, что они важны для контроля синаптической пластичности и функций памяти.
- 5-гидрокситриптамин(5-НТ) рецепторы: обычно активируются нейротрансмиттером серотонина, они играют роль в контроле высвобождения ряда других нейротрансмиттеров и гормонов
- Рецептор глицина: глицин может действовать как нейромедиатор и выполняет ряд функций. Было показано, что улучшить качество сна.
Хотя общие анестетики хранят много загадок, они чрезвычайно важны в хирургии и медицине в целом.
Обезболивание без медикаментов
Итак, если у женщины все в порядке со здоровьем и нет никаких осложнений в процессе родовой деятельности, то можно попробовать избежать болезненных ощущений при помощи различных физиологических методов: массажа, водных процедур, гимнастики и специального дыхания.
Все процессы в организме взаимосвязаны: если женщина боится, то возникает спазм мускулатуры, провоцирующий возникновение кислородной недостаточности в кровеносных сосудах и острую боль. Напряжение лицевых мышц вызывает ответный спазм маточных и задержку раскрытия шейки матки. Исходя из этих данных, при возникновении схваток нужно расслабиться и успокоиться, чувствуя, что боль уходит с каждой минутой.
Конечно, сразу освоить такую технику нелегко, поэтому во время беременности надо обязательно посещать специальные курсы для будущих матерей, на которых обучают правильной тактике дыхания на разных этапах родов, показывают основные техники расслабления и упражнения для облегчения боли. Такие курсы можно и нужно посещать с партнером, так как многие упражнения построены на совместной работе.
Для физических упражнений не нужны никакие специальные приспособления, надо просто прислушиваться к себе и чаще менять позы, так как двигательная активность облегчает течение родов и уменьшает боли. Если врачом не назначен постельный режим, нужно больше ходить, лежать желательно только на боку. Сидеть нежелательно, так как при этом создается давление на промежность.
Очень многим женщинам помогают водные процедуры, но их можно проводить, только если не отошли воды, так как очень велик риск занести инфекцию. Теплая ванна с гидромассажем отлично снимает напряжение и помогает расслабиться, но при процедуре обязательно должен присутствовать либо партнер, либо кто-нибудь из медицинского персонала. Можно пользоваться и душевой кабиной, направляя струи воды на спину и низ живота. Вода должна быть температурой около тридцати шести градусов, чтобы не вызвать кровотечения.
Ароматерапия, самогипноз и другие техники, включая массаж, также достаточно эффективны для снятия сильных болевых ощущений. При желании, можно прибегнуть к самым разным техникам, чтобы минимизировать боль, но перед их применением обязательно надо поговорить с врачом, ведущим роды.
Виды региональной анестезии
Региональная анальгезия, вопреки существующим вокруг нее мифам и домыслам, — безопасный вид обезболивания, при котором не происходит угнетения центральной нервной системы плода, улучшается маточно-плацентарный кровоток. При использовании этого метода обезболивания возможно четко контролировать дозу лекарственного препарата, увеличивая ее по мере необходимости.
Различают несколько видов региональной анальгезии:
- Эпидуральная. Местный анестетик вводят в эпидуральное пространство (пространство вокруг оболочки спинного мозга). Эпидуральная анестезия обеспечивает продолжительное и качественное обезболивание родов. Эффект проявляется через 10-20 минут после инъекции, при необходимости и введение дополнительных доз лекарства его можно сохранять до конца родов. Эпидуральная анестезия тем и отличается, что анестетик допустимо вводить на протяжении достаточно длительного периода времени. Но из-за того, что иногда эпидуральная анестезия может ослабить родовую деятельность, ее применяют для обезболивания только при установившихся регулярных схватках и раскрытии шейки матки не меньше 3 см.
- Спинальная. Местный анестетик вводят в субарахноидальное пространство поясничного отдела позвоночника. В отличие от эпидуральной анестезии эффект обезболивания сохраняется непродолжительное время – от 90 до 120 минут.
- Комбинированная спинально-эпидуральная анальгезия. Сочетает преимущества обоих методов.
Виды анестезии в стоматологии
Существует несколько техник проведения анестезии, каждая из которых будет отличаться по области воздействия, способу введения препарата и рекомендуемым операциям.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Аппликационная анестезия
Второе название – инфильтрационный метод, когда игла и шприц не используются вообще, а препарат вводится в мягкие ткани путем пропитывания тампона или с помощью специально разработанного аэрозоля. Рекомендуется в следующих ситуациях:
- пациент – ребенок или взрослый, боящийся уколов
Минус у метода один – замораживающий эффект длится не более 15-20 минут, после чего анестезию необходимо повторить.
Ксилокаин — спрей для инфильтрационного обезболивания
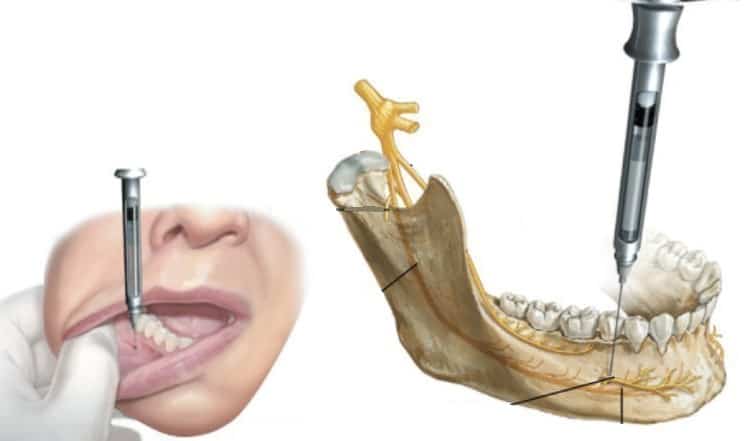
Проводниковая анестезия
Наиболее эффективный из доступных способов, когда лекарство вводится уколом в сам нервный ствол или в непосредственной близости от него. Это позволяет «отключить» чувствительность в большой зоне, например, чтобы работать с несколькими коренными зубами, удалить пульпу, или же установить неглубокий имплантат. Другие плюсы технологии:
- гарантированное замораживание на 2-3 часа
- снижается слюноотделение – врач может с уверенностью работать без трубки отсоса
- укол делается не в воспаленном очаге, а рядом
Проводниковая анестезия
Интралигаментарная анестезия
Также встречается название – внутрисвязочный способ обезболивания. Его отличие во введении препарата специальной ультратонкой иглой в саму ткань периодонта. Это позволяет небольшим количеством лекарства заморозить половину челюсти. Эффект получается мощный, но недолгий – операция не должна превышать 40 минут, иначе пациент почувствует невыносимую боль.
Внутриканальная анестезия
Интересный факт Согласно клиническим испытаниям, результативность внутриканального укола составляет 96%. Такой низкий показатель связывают с индивидуальными особенностями нервных окончаний и физиологией зуба. Если инъекция не подействовала, ее повторяют.
Серьезный и в некоторой степени опасный вид инъекций, когда препарат вводится в туберы – бугры верхней челюсти. В этом районе находится луночковый нерв, который позволяет «заморозить» большую часть альвеолярного гребня. Из-за большого риска осложнений, такой укол проводится редко, и только стоматологом. Имеющим достаточный опыт и квалификацию.
Туберальная анестезия
По сути – это не способы введения препарата, а предварительный расчет. С помощью специальных программ анализируется панорамный снимок челюсти, просчитываются анатомические нюансы, и выявляется необходимая дозировка. Ультразвук же помогает с точностью до доли миллиметра определить место, куда ставить укол.
Операции под общим наркозом в стоматологиях проводятся редко, потому что это требует наличие отдельного врача анестезиолога-реаниматолога и специального оборудования. Тем не менее, в особо тяжелых случаях другого выхода может и не быть. Также, чтобы снизить страх, пациенту могут предложить седацию – легкий вариант наркоза, когда сознание не «отключается», поэтому его применяют только вместе с местным обезболиванием.
Непреднамеренное интраоперационное пробуждение
Это относится к редким случаям, когда пациенты сообщают о сохранении сознания во время операции, после того момента, когда анестетик должен был подействовать. Некоторые пациенты осознают саму процедуру, а некоторые могут даже чувствовать боль.
Непреднамеренное интраоперационное пробуждение невероятно редко, затрагивая приблизительно 1 из каждых 19 000 пациентов, находящихся под общим наркозом.
Из-за миорелаксантов, применяемых одновременно с анестезией, пациенты не могут дать понять своему хирургу или анестезиологу, что они все еще знают о том, что происходит.
Непреднамеренное интраоперационное пробуждение более вероятно во время экстренной операции.
Пациенты, которые испытывают непреднамеренное интраоперационное пробуждение, могут страдать от длительных психологических проблем. Чаще всего осознание является недолгим и только звуков, и происходит до или в самом конце процедуры.
Согласно недавнему крупномасштабному исследованию этого явления, среди других ощущений пациенты испытывали непроизвольные подергивания, колющие боли, боль, паралич и удушье.
Поскольку непреднамеренное интраоперационное пробуждение встречается редко, неясно, почему именно это происходит.
Зачем обезболивать роды?
Суть региональной анальгезии сводится к тому, чтобы блокировать болевые импульсы, которые проходят от матки по нервным путям спинного мозга.
Зачем это нужно и почему не обезболивают роды абсолютно всем? Источником боли, которую женщина ощущает во время родовых схваток, является мощное напряжение мускулатуры матки. Это естественный родовой процесс. И чем более подготовлена женщина к родам в психоэмоциональном плане, тем проще ей справиться с неприятными ощущениями даже немедикаментозными методами.

Важно не допустить сверхнапряжения мышц матки. Это состояние может затормозить процесс родов, поскольку нарушает раскрытие шейки матки
А также негативно сказывается на кровоснабжении плаценты, что в свою очередь может привести к гипоксии плода (кислородному голоданию) с последствиями вплоть до трагических. Страх, паника, потеря эмоционального контроля в родах – все это многократно увеличивает риск сверхнапряжения маточных мышц. Если женщине не удается справиться с ситуацией, используя немедикаментозные методы и психотерапевтические практики, врачи могут рассмотреть вариант медикаментозного обезболивания, в том числе с применением эпидуральной или спинальной анестезии.
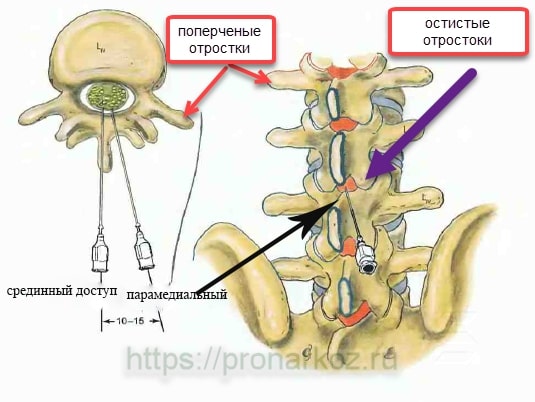
Положение больного на операционном столе при спинномозговой анестезии.
Если больной на боку или на спине на распространение раствора местного анестетика будет влиять грудной кифоз: гипербарические растворы будут распространяться каудально, а изо / гипербарические -краниально к голове.
При использовании гипербарического раствора достигается более высокий уровень блокады. То есть воздействию анестетика подвергается большая площадь спинного мозга, соответственно доза м/а должна быть снижена.
При сидячем положении больного: гипербарические вниз, изо и гипербарические вверх, к голове.Отсюда вытекает еще один фактор влияющий на эффект спинномозговой анестезии: доза анестетика.Видео про смещение анестетика при спинномозговой анестезии
При ожирении, беременности, с возрастом, размер субарахноидального пространства снижается. Соответственно граница распространение спинального бока будет смещаться вверх.Локальный кровоток так же влияет на распределение местного анестетика.Влияет ли операции на позвоночнике и спинном мозге на эффективность спинальной анестезии? Влияют, но если Вы заметили наличие этого обстоятельства не является ни абсолютным ни относительным противопоказанием. Сложность возникает в проведении люмбальной пункции, так как нарушена анатомия и сложно идентифицировать межпозвонковые промежутки и субарахноидальное пространство.
Если мне не удавалось это сделать срединным способом, использовался парамедиальный доступ. Неполная или частичная блокада при спинномозговой анестезии, вполне ожидаемое явление и происходит из-за изменений анатомии субарахноидального пространства.
Что такое спинальная анестезия?
Спинальная (спинномозговая) анестезия является техникой регионарной анестезии. Регионарная анестезия выключает чувствительность, в том числе и болевое ощущение, в необходимых областях тела (регионах). В это время пациент находится в сознании и может наблюдать за происходящим.
Спинальная анестезия представляет собой метод местного обезболивания, при котором обезболивающее вещество вводится посредством поясничного прокола – «укола в спину».
Поясничный прокол (люмбальная пункция, спинномозговая или поясничная пункция) – это процесс введения иглы в субарахноидальное пространство спинномозгового канала на уровне поясницы.
Субарахноидальное пространство представляет собой полость между оболочками спинного мозга. Оно окружает спинной мозг. Это пространство заполнено спинномозговой жидкостью (ликвором). Через субарахноидальное пространство проходят кровеносные сосуды. В нижней части позвоночного канала в субарахноидальном пространстве находятся корешки спинномозговых нервов.
Прокол осуществляется между 2-3 или 3-4 поясничными позвонками. На этом уровне спинной мозг заканчивается, поэтому риска его повреждения нет.
Обезболивающее лекарственное вещество, которое используют для проведения регионарной анестезии, называют анестетиком. Анестетик воздействует на корешки спинномозговых нервов и блокирует передачу нервных импульсов. Он начинает действовать сразу после введения, и пациент ощущает развитие онемения в нижней части тела. Желаемый эффект достигается спустя 10-15 минут.
Спинномозговая анестезия применяется для проведения операций в области, расположенной ниже пупка (гинекологических, урологических), а также для любых вмешательств в области промежности, на гениталиях, на нижних конечностях и для обезболивания при родах. Ее не применяют только при ампутациях нижних конечностей из-за риска нанесения психологической травмы.
Спинномозговое обезболивание производят как в плановом, так и в срочном порядке, если есть в запасе хотя бы 15 минут.
Литература
- BSAVA Manual of Canine and Feline Anaesthesia and Analgesia / Chris Seymour, Robin Gleed; Bsava, 2009.
- Veterinary anaesthesia: principles to practice / Alex Dugdale; Paperback, 2010.
- Epidural morphine vs hydromorphone in post-Caesarean section patients / Halpern S. H., Arellano R., Preston R., et al.; Canad J Anaesth, 1996.
- Epidural analgesia in the dog and cat / Jones R. S.; Vet J, 2001.
- Complications associated with the use of indwelling epidural catheters in dogs: 81 cases (1996-1999) / Swalander D. B., Crowe D. T. Jr, Hittenmiller D. H. et al.; JAVMA, 2000.
- Epidural catheter analgesia in dogs and cats: Technique and review of 182 cases (1991-1999) / Hansen B. D.; Vet Emerg Crit Care, 2001.