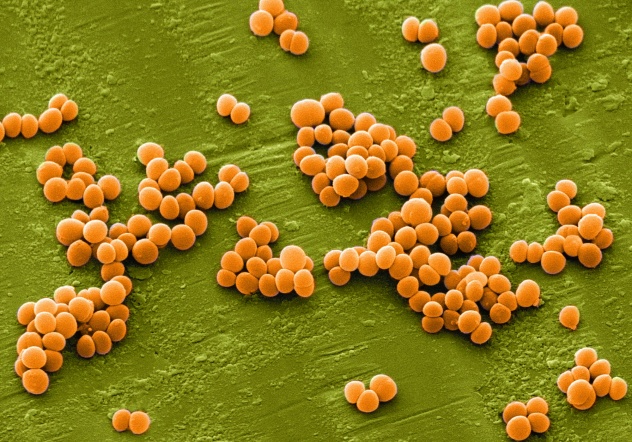
Стафилококк
Содержание:
- Что такое стафилококк
- Стафилококк у беременных — угроза жизни новорожденных
- Эпидемиология
- Этиология стафилококковой инфекции
- Изменения мочевыделительной системы с возрастом
- Трудности диагностики ИМПП
- Кожный стафилококк у ребенка
- Также в разделе
- Что такое кожный стафилококк?
- Пиелонефрит
- Коагулазный тест [ править ]
- Виды стафилококка
- Лечение при стафилококке
- Лечение заболевания
- Как происходит заражение
- Этиология и микробиология
- Чем опасна стафилококковая инфекция
- Острый диффузный отит
Что такое стафилококк
Это бактерии семейства Staphylococcaceae, которые атакуют разные органы и системы организма. Наиболее часто встречается стафилококк у детей. Инфекция проникает в организм воздушно-капельным путем, через контакты и при употреблении зараженных продуктов.
У детей чаще всего обнаруживают один из трех нижеследующих видов бактерий:
- Сапрофитный. Наиболее редко встречающийся у малышей вид. Настигает органы выделительной системы и чреват острыми воспалениями уретры и мочевого пузыря. Это самый неопасный для малышей вид, который можно вылечить за несколько суток.
- Эпидермальный. Размножается на коже и слизистых оболочках. Приводит к конъюнктивитам, гнойным инфекциям мочевыводящих путей и осложнениям после операций. В самых тяжелых случаях бывают эндокардит и сепсис.
- Гемолитический. Дает о себе знать развитием гнойных воспалений во внутренних органах. Если иммунитет ребенка ослаблен и не оказывается должное лечение, возможно развитие сепсиса.
- Золотистый. Для человека он наиболее опасен. Может поражать почти все органы, вызывая в них тяжелые гнойные воспаления. Золотистый стафилококк характеризуется высокой болезнетворностью и вызывает формирование фурункулов, катаральной ангины и т. д.
Нужно сказать, что не всегда патогенные кокки этих бактерий опасны для ребенка. Организм с крепким иммунитетом может справиться с ними самостоятельно. А вот ослабленным деткам стафилококк грозит ЛОР-заболеваниями, нарушениями пищеварения, поражением костной ткани, гнойничковыми кожными воспалениями и т. д.
Симптомы
Есть две формы заболевания – ранняя и поздняя. В первом случае признаки болезни появляются в течение суток. Во втором – только через 48-120 часов.
Как лечит стафилококк, определяет врач-педиатр или инфекционист, когда появляются следующие симптомы:
- гнойнички на коже,
- фурункулез,
- высыпания и пигментация на коже,
- стоматит,
- конъюнктивит,
- повышение температуры до 38° С,
- капризность,
- общая слабость,
- пониженный аппетит,
- плохой сон,
- тошнота,
- рвота,
- боли в животе,
- диарея.
В худших случаях возможен сепсис (общее заражение организма).
Диагностика стафилококка
Поставить диагноз и определить тип возбудителя в домашних условиях, естественно, нельзя. Поэтому если у вас появилось подозрение, что у ребенка стафилококк, симптомы и лечение соотносить с диагнозом и назначать должен только квалифицированный доктор. Нужно как можно быстрее показать ребенка врачу-педиатру.
Чтобы диагностировать заболевание, назначается ряд анализов. В него входят:
- серология крови,
- мазки из горла и носа,
- анализ мочи или кала,
- эндоскопическое исследование толстой кишки (в случае развития колита),
- ларингоскопия (если инфекция «опустилась» ниже горла и поразила гортань).
Дополнительно могут назначаться анализы ПЦР и анализ сцеженного грудного молока матери.
Стафилококк у беременных — угроза жизни новорожденных
Источником стафилококковой инфекции в родильных домах, детских больницах и в домашних условиях могут быть гнойные поражения кожи и слизистых у взрослых — матери, окружающих, обслуживающего персонала. Поэтому отделять заразные болезни кожи от прочих инфекционных заболеваний человека нельзя.
В нормальных условиях кожа обладает защитными свойствами в борьбе с микробами, в частности, в ее выделениях содержатся антибактериальные вещества. Однако нарушения питания, общие заболевания, микротравмы кожи могут способствовать развитию патогенной микрофлоры на коже ребенка.
Активная иммунизация беременных женщин стафилококковым анатоксином, как показала практика, не оказывает вредного влияния ни на течение беременности, ни на развитие плода, снижая в то же самое время заболеваемость гнойными инфекциями матерей и новорожденных в 3—5 раз.
Эпидемиология
Коагулазоотрицательные стафилококки — это часть обычной флоры кожных покровов, слизистых оболочек и нижнего отдела кишечника; из них чаще всего выделяют эпидермальный стафилококк. Золотистый стафилококк временно заселяет передние отделы носовых ходов у 70-90% лиц и может выделяться в течение относительно продолжительного периода у 20-30% из них. Носительство в носовых ходах часто сопровождается вторичной колонизацией кожи. Независимая колонизация области промежности регистрируется у 5-20% лиц, а во влагалище он выявляется у 10% менструирующих женщин. Более высок уровень носительства золотистого стафилококка у персонала больниц (в том числе у врачей и медицинских сестер), стационарных больных и у больных, при лечении которых требуются частые проколы кожи, например при инсулинзависимом диабете, почечной недостаточности, когда необходим гемодиализ, и при аллергии (частые инъекции с целью десенсибилизации).
Среди больных наркоманией также увеличен процент носителей золотистого стафилококка. Как полагают, нарушение целостности кожных барьеров способствует его колонизации.
Сапрофитный стафилококк отличается от эпидермального повышенной способностью к адгезии к эпителиальным клеткам мочевых путей. Примерно у 5% здоровых мужчин и женщин относительно невелико количество этого микроорганизма в уретре или периуретральной области.
Несмотря на то что стафилококки могут выживать в окружающей среде в течение продолжительного периода, а некоторые штаммы распространяются воздушно-капельным путем, передача от человека к человеку через загрязненные руки служит наиболее важным путем передачи инфекции. Госпитализированные больные с острой стафилококковой инфекцией или с интенсивной колонизацией, особенно на коже (хирургические раны, ожоги, язвы от пролежней) представляют собой важнейший источник для возникновения внутрибольничных инфекций.
Они выделяют огромное количество микроорганизмов и при уходе за ними происходит загрязнение рук персонала больницы. Нарушения правил асептики и пренебрежение мытьем рук способствуют передаче микроорганизмов от одного лица другому. Как золотистый, так и эпидермальный стафилококк может стать причиной эндемичной инфекции в палате для больных с обширными поражениями кожи, особенно при множественной лекарственной устойчивости микроорганизмов в результате интенсивного лечения противобактериальными препаратами (ожоговые отделения, отделения интенсивной терапии, отделения по пересадке костного мозга). Практически здоровые лица из числа обслуживающего персонала, носителей возбудителей в носовых ходах, могут служить источником вспышки внутрибольничных инфекций. При тщательном обследовании обнаруживают, что в период усиленной передачи стафилококков у большей части носителей кожная инфекция активизируется.
Если исключена инфекция мочевых путей, то наиболее частой причиной внутрибольничных вспышек в США служат золотистый и эпидермальный стафилококки. Они чаще выделяются в качестве возбудителей как первичной, так и вторичной бактериемии, а также при кожных и хирургических раневых инфекциях.
Этиология стафилококковой инфекции
Причиной стафилококковых инфекций является заражение человека патогенными штаммами стафилококка (например, внутрибольничное заражение) или попадание стафилококка в те органы, где его в нормальных условиях быть не должно. Стафилококк обладает высокой устойчивостью к внешней среде, до полугода хранятся в засушенном, замороженном состоянии, хорошо живет в воде и пищевых продуктах, не боится солнечных лучей.
Стафилококк способен выделять экзотоксины, которые поражают кожу или белые клетки крови (лейкоциты), энтеротоксины, поражающие систему пищеварения, и вызывающие симптомы отравления.
Также стафилококк выделяет особые вещества, которые подавляют иммунные механизмы организма, что помогает микробам активно размножаться в организме.
Источник инфекции – здоровый носитель стафилококка (например, родители для ребенка), или больной стафилококковой инфекцией любой формы (стрептодермией, пневмонией, гнойным стафилококковым маститом). До 40% людей, так или иначе, инфицированы стафилококком.
Опасным является внутрибольничное заражение стафилококком, так как эти штаммы обычно бывают агрессивными, устойчивыми к антибиотикам и крайне заразными. Заражение происходит:
- контактным путем, от человека к человеку при телесных контактах и пользовании общими вещами и предметами гигиены (как, например, при послеродовых маститах),
- воздушно-капельным путем, особенно в отношении внутрибольничных пневмоний,
- пищевым путем (при вспышках стафилококковых гастроэнтеритов),
- через руки персонала, являющегося носителем патогенного стафилококка.
Особенно важными факторами в развитии инфекций являются:
- понижение иммунитета,
- применение сильных медикаментов, иммунодепрессантов,
- хронические патологии,
- проблемы щитовидной железы,
- стрессы, влияние экологии.
Особенно тяжело протекают стафилококковые инфекции у детей раннего возраста и у пожилых людей.
Иммунитет к стафилококку нестойкий, можно переболеть много раз. Специфической иммунизации к нему не разработано.
Изменения мочевыделительной системы с возрастом
С возрастом во всех структурных элементах стареющей почки накапливается соединительная ткань, и начинается атрофия старческого органа. Морфологические изменения структуры почек не всегда соответствуют нормальному нефросклерозу. Соединительная ткань неравномерно накапливается в разных участках, что приводит к самым разным изменениям.
Главный признак старческой атрофии почек – уменьшение веса и размеров органа, истончение коркового слоя. Эти изменения более выражены у мужчин. По мере старения почек их капсула утолщается и затвердевает, паранефритические волокна увеличиваются, а синусовые пазухи почек склерозируются.
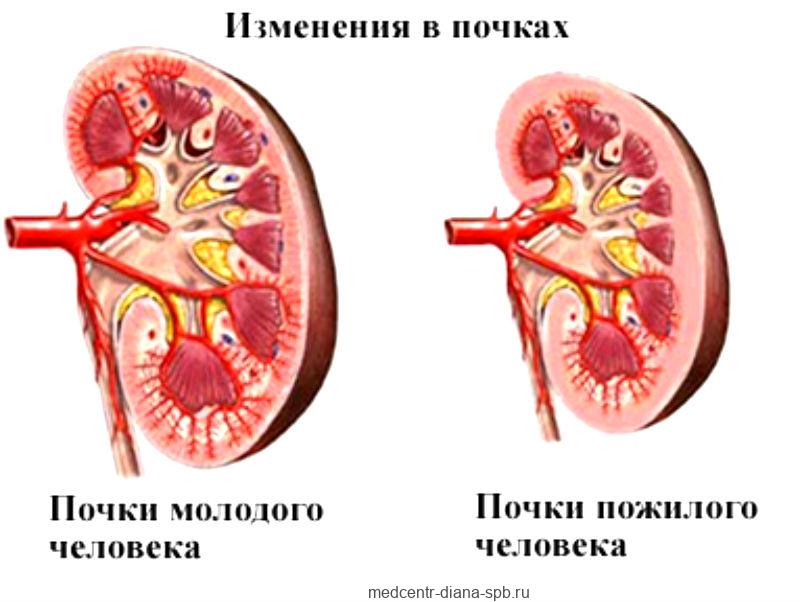 Старческая атрофия почек – уменьшение веса и размеров органа
Старческая атрофия почек – уменьшение веса и размеров органа
В результате этих изменений ухудшается амортизация почек, что ухудшает отток мочи, почечный кровоток, в почках часто появляются ретенционные кисты, поверхность органа становится шероховатой.
Основная структурная и функциональная единица почки – почечный нефрон. Старение этих элементов обычно начинается уже на пятом десятилетии жизни. С 40 лет каждое десятилетие количество хорошо функционирующих нефронов уменьшается на 10%. Процесс старения почечных нефронов начинается с клубочков. В результате этих и других инволюционных изменений начинает ухудшаться фильтрация.
Таким образом, по мере старения человека страдают и почки: прогрессирует артеросклероз почек, развивается клубочковый и канальцевый гиалиноз, склероз интерстициальной ткани. Отмечается повышенное сопротивление сосудов почек, нарушение концентрации и функции продукции гормонов, ухудшение экскреции с мочой, снижение резистентности к инфекции, что приводит к рецидиву инфекций.
Трудности диагностики ИМПП
Пожилые люди страдают из-за множества заболеваний. Одно из них – недержание мочи, которое по распространенности и стоимости лечения опережает многие серьезные патологии. В Германии, например, ежегодные затраты на лечение недержания мочи эквивалентны деменции, диабету или другим хроническим заболеваниям вместе взятым. Таким образом, недержание мочи – это нарушение здоровья, которое вызывает медицинские, социальные и гигиенические проблемы.
 Недержание мочи
Недержание мочи
Но и у таких больных в первую очередь необходимо подтвердить или исключить симптомы бактериальной инфекции. Традиционно это делается путем взятия образца мочи пациента и выполнения биохимического анализа мочи. Образец мочи необходимо собирать должным образом, чтобы избежать его заражения.
Часто бывает трудно получить образцы мочи у пациентов, которые не задерживают мочу, являются инвалидами, испытывают трудности с передвижением. Также непросто обеспечить чистоту и правильность образца. В этом случае применяется катетеризация – к сожалению, этот метод сам по себе вызывает боль и дискомфорт и может привести к инфицированию. Но в любом случае, без анализов невозможно назначить лечение.
Кожный стафилококк у ребенка
Иммунная система ребенка более чувствительна, чем у взрослого, поэтому кожный стафилококк может быть опасным даже для самых маленьких. Если у ребенка есть повреждения кожи – его следует тщательно обработать, одеть и защитить от внешних факторов, чтобы избежать инфекции. Если у вашего ребенка изменения кожи без причины – обратитесь к врачу.
Стафилококки у ребенка могут вызвать фолликулит, стафилококковый сикоз, множественные абсцессы. Такие заболевания, как буллезное импетиго, буллезное воспаление и шелушение кожи, могут возникать в результате стафилококковой инфекции у новорожденных.
Также в разделе
Туберкулез мочеполовой системы Туберкулез мочеполовой системы – многогранный и до сих пор актуальный вопрос
В немалой степени из-за сложности диагностики, обусловленной в первую очередь…
Системный клещевой боррелиоз (лаймская болезнь, лаймоборрелиоз, лаймский артрит) Системный клещевой боррелиоз (лаймская болезнь, лаймоборрелиоз, лаймский артрит) — природно-очаговые, трансмиссивные, передающиеся клещами заболевания с…
Лекарственная профилактика СПИДа Важно знать , что антиретровирусеая терапия может быть использована для профилактических целей. Экстренная противовирусная профилактика (РЕР) – это…
Дифтерия: симптомы, осложнения, диагностика, лечение При дифтерии, как и при любом другом заболевании, при несвоевременном лечении или отсутствии терапии возникают определенные осложнения
Специфические…
Опоясывающий герпес (herpes zoster) (опоясывающий лишай)
Опоясывающий герпес (опоясывающий лишай) — вирусная инфекция человека, поражающая кожные покровы и нервную систему, имеющая общую этиологию и тесную…
Вирусный гепатит D. Причины. Симптомы. Диагностика. Лечение. Вирусный гепатит D — острая или хроническая вирусная инфекция из условной группы трансфузионных гепатитов, характеризующаяся поражением печени и протекающая…
Осложнения туберкулеза: ателектаз, амилаидоз, свищи Осложнения являются дополнением к основному диагнозу. В классификации туберкулеза приведен перечень осложнений, которые регистрируют наиболее часто. Под…
Микоплазменная респираторная инфекция. Причины. Симптомы. Диагностика. Лечение. Микоплазменная респираторная инфекция — острое антропонозное инфекционное заболевание с поражением верхних дыхательных путей и развитием пневмонии….
Очаговый туберкулез легких: симптомы, лечение Очаговый туберкулез легких характеризуется наличием различного генеза и давности небольших (до 10 мм в диаметре, преимущественно продуктивного характера),…
Длительный субфебрилитет Под длительным субфебрилитетом обычно подразумевают колебания температуры тела в пределах от 37 до 38 °С в течение более 2 нед ., нередко в течение многих месяцев и…
Что такое кожный стафилококк?
Staphylococcus epidermidis, близкий родственник бактерий MRSA. Он настолько распространен, что содержится почти на коже почти у каждого человека. Кожный стафилококк является частью естественной бактериальной флоры, он не опасен, когда вы здоровы, – это смертельный микроорганизм, который встречается во всем мире и в большинстве случаев остается бездействующим.
Этот тип стафилококка часто игнорируется в клинических испытаниях, и из-за его повсеместного распространения он может очень быстро эволюционировать и генетически мутировать между бактериями.
Проблема с кожным стафилококком возникает, когда снижается иммунитет – тогда инфекция Staphylococcus epidermidis может вызвать ряд осложнений и стать фактором риска для многих заболеваний. Кожный стафилококк особенно опасен для людей, прошедших инвазивные процедуры.
Пиелонефрит
У пожилых мужчин вероятность развития пиелонефрита в два раза выше, чем у женщин. В значительной степени ухудшает прогноз развития пиелонефрита у пожилых людей недержание мочи. Поскольку у многих пожилых мужчин есть аденома простаты, которая вызывает задержку мочи, у мужчин больше шансов заболеть пиелонефритом.
Пиелонефрит у пожилых людей обычно представляет собой абсцесс, часто в обеих почках. Острый пиелонефрит – это клинический симптом, характеризующийся:
- болью в боку;
- лихорадкой;
- болезненным и частым мочеиспусканием;
- недержанием мочи.
 Острый пиелонефрит
Острый пиелонефрит
Эти симптомы могут возникать без инфекции, например, при приступе заболеваний почек или мочекаменной болезни.
Более точное описание острого пиелонефрита – синдром, сопровождающийся симптомами симптоматической бактериурии и острой инфекции. Бактериурия может быть первичной или рецидивирующей.
Рецидивирующая бактериурия – это инфекция, возникшая до начала лечения. Определяется стойкостью микроорганизмов в мочевыводящих путях.
Новая (первичная) инфекция – это заболевание, связанное с другим микроорганизмом, не выявлявшимся раньше. Иногда новую инфекцию могут вызвать микроорганизмы из влагалища и прямой кишки.
Хронический пиелонефрит, по мнению некоторых ученых, связан с патологическими изменениями из-за инфицирования почек. Однако такие же изменения в почках возникают у пациентов с хронической обструкцией мочевыводящих путей, анальгетической, гипокалиемической, мочекислой нефропатией.
Коагулазный тест [ править ]
Тест коагулазо традиционно используется для дифференциации золотистого стафилококка от коагулазонегативных стафилококков . S.aureus продуцирует две формы коагулазы (т.е. связанную коагулазу и свободную коагулазу). Связанная коагулаза, также известная как «фактор слипания» , может быть обнаружена путем проведения теста на коагулазу на предметном стекле, а свободная коагулаза может быть обнаружена с помощью теста на коагулазу в пробирке.
Слайд-тест править
Тест на коагулазу на слайдах проводится с отрицательным контролем, чтобы исключить аутоагглютинацию. Две капли физиологического раствора наносят на предметное стекло с номером образца, Test (T) и контролем (C). Две капли физиологического раствора эмульгируют с тестируемым организмом с помощью проволочной петли, прямой проволоки или деревянной палочки
Каплю плазмы ( рекомендуется кроличья плазма, антикоагулированная ЭДТА ) помещают на каплю с инокулированным физиологическим раствором, соответствующую тесту, и хорошо перемешивают, затем осторожно покачивают предметное стекло в течение примерно 10 секунд.
- Если результат «положительный», в плазме будет наблюдаться макроскопическое слипание в течение 10 секунд без слипания в капле физиологического раствора.
- Если «отрицательный», комкования не будет.
Если тест на коагулазу на слайдах отрицательный, в качестве подтверждения следует провести тест в трубке. Слипание обеих капель является признаком аутоагглютинации, поэтому следует провести тест через трубку. Пробирки не проводятся в каждом учреждении, но большая часть результатов зависит от лабораторных посевов крови.
Тест трубки править
Фибриновый сгусток, образовавшийся в пробирке в результате коагулазной реакции.
В пробирке используется плазма кролика , засеянная колонией стафилококков (т. Е. Грамположительными кокками, которые являются каталазоположительными ). Затем пробирку инкубируют при 37 ° C в течение 1,5 часов. В случае отрицательного результата инкубацию продолжают до 18 часов.
- Если «положительный» (например, подозреваемая колония — S. aureus ), плазма будет свертываться, приводя к образованию сгустка (иногда сгусток настолько выражен, что жидкость полностью затвердевает).
- Если «отрицательный», плазма остается жидкой. Отрицательный результат может быть S. epidermidis, но только более подробный идентификационный тест может подтвердить это с использованием биохимических тестов, как и в методах аналитических тестов профиля . Ложноотрицательный результат можно получить, если образец не охладить в течение примерно 30 минут при комнатной температуре или 10 минут в морозильной камере, учитывая, что сыворотка может расплавиться. Если результат действительно отрицательный, после охлаждения сыворотка останется жидкой.
- Список коагулазоположительных стафилококков: Staphylococcus aureus subsp. anaerobius , S. aureus subsp. aureus , S. delphini , S. hyicus , S. intermediateus , S. lutrae и Staphylococcus schleiferi subsp. коагулянты .
- Список коагулазонегативных стафилококков, имеющих клиническое значение: S. saprophyticus , S.cohnii subsp. cohnii , S. cohnii subsp. urealyticum , S. captitus subsp. captitus , S. warneri , S.hominis , S.epidermidis , S. caprae и S.lugdunensis
Виды стафилококка
Для человека особенное значение в патогенезе заболеваний играют три вида:
- стафилококк золотистый, вызывающий инфекции у взрослых и детей практически в любом органе тела, на коже, слизистых, и даже в нервной ткани.
- стафилококк эпидермальный, наиболее опасен у недоношенных, ослабленных детей и у пациентов с иммунодефицитами, онкологическими заболеваниями.
- стафилококк сапрофитный, имеет большое значение в инфекции мочеполового тракта.
Каждый из видов стафилококка имеет множество штаммов (разновидностей), отличающихся друг от друга степенью агрессивности и патогенности.
В зависимости от штамма определенные виды стафилококка избирательно поражают те или иные органы.
Лечение при стафилококке
Основа лечения – борьба с возбудителем и устранение последствий его жизнедеятельности.
Для гнойных ран и абсцессов основа лечения — хирургическое вскрытие гнойников, с дальнейшим промыванием антибиотиками и дренированием.
Стафилококки лечат применением современных антибиотиков нового поколения в связи с полирезистентностью (нечувствительностью) их к привычным антибиотикам.
Применяются
- полусинтетические и защищенные пенициллины (амоксиклав, нафициллин),
- аминогликозиды (неомицин, канамицин),
- некоторые другие виды (ванкомицин, клиндамицин, офлоксацин).
Для стафилококка одним из методов лечения является терапия фагами. Это особые «пожиратели» стафилококка, специфические вирусы, избирательно убивающие именно стафилококки, например, противостафилококовый бактериофаг жидкий. При наружном лечении применяют мази с антимикробными компонентами, антисептики.
При стафилококковой инфекции крайне важно применение иммуномодуляторов и средств укрепления иммунитета. Применяют противостафилококковые иммуноглобулины, гипериммунную плазму, аутогемотерапию и т.д
Применяют поливитамины, обильное питье и дезинтоксикацию.
Лечение заболевания
Стафилококковая инфекция тяжело поддается лечению, особенно у детей. Чем раньше обнаружено заболевание, тем больше вероятность, что ребенок скоро станет здоров.
Терапия включает в себя следующие мероприятия:
- Местное лечение. Это обработка высыпаний и гнойничков.
- Антибиотики. Стафилококк очень хорошо приспособляем и трудно поддается антибиотикотерапии. Тем не менее часто назначаются препараты пенициллинового ряда.
- Смазывания, полоскания — такое лечение эффективно для стафилококка в носу и горле.
- Витаминно-минеральные комплексы.
- Иммуномодуляторы.
- Переливания крови или плазмы. Назначаются в тяжелых случаях, при сепсисе.
- Операция. В случае тяжелой хронической ангины удаляются миндалины. Операция также назначается при множественных поражениях кожи с обильным воспалением и экссудатом.
Популярные вопросы
Какой должна быть диета при лечении стафилококка?
Ответ: Особой диеты при стафилококке не предусмотрено, но рекомендовано больше употреблять белковых продуктов (творог, простокваша, кефир, яйца, отварная рыба), овощей, фруктов, ягод. Показано обильное питье, продукты, богатые витаминами А, В, С. Можно есть продукты, повышающие аппетит (кисломолочные напитки, мясные бульоны, томатный сок).
Сколько времени занимает лечение?
Ответ: 10-14 дней в неосложненных случаях.
Можно ли ходить в школу со стафилококком?
Ответ: Можно, если лечащий врач не говорит иное.
Как обезопасить грудничка от золотистого стафилококка?
Ответ: Соблюдайте санитарные нормы и правила гигиены. Мойте руки перед кормлением и перед уходом за малышом. Если заметили на руках царапины, ссадины, раны, сразу же обрабатывайте их. Если на вашей коже выскочили гнойные высыпания, ограничьте телесный контакт с кожей малыша и обратитесь к врачу. Следите, чтобы участковая медсестра, родственники, врачи мыли руки перед тем, как возьмут ребенка. Наблюдайте за состоянием малыша – при изменении кала, появлении вялости, отказе от еды и других тревожных признаках сразу же обращайтесь к врачу!
Как происходит заражение
Передача возбудителей гнойно-септических инфекций происходит с воздухом (аэрогенно), например, при встряхивании постельного белья. Параллельно этому осуществляется передача через предметы быта, а также через пищу и воду. В последних случаях возникают пищевые токсикоинфекции.
В отношении же внутрибольничных случаев заражения наиболее опасны так называемые «госпитальные» штаммы золотистого стафилококка, устойчивые к внешним воздействиям и антибиотикам.
Стафилококки, будучи постоянными обитателями тела и жилья человека, естественно, концентрируются там, где повышена плотность размещения людей, где меньше вентиляция воздуха и больше возможностей для размножения и распространения микробов.
Именно такие условия нередко создаются в больничных палатах, где стафилококк распространяется с бельем, при встряхивании постелей, с пылью, при разговоре и кашле людей, находящихся в близком соседстве. Поэтому такие простые меры, как проветривание помещений, влажная уборка с дезинфицирующими средствами, пользование чистым бельем, своевременная смена постельных принадлежностей, облучение воздуха ультрафиолетом или просто доступ солнечного света значительно снижают концентрацию микробов и возможности их рассеивания.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Этиология и микробиология
Стафилококки представляют собой грамположительные неподвижные аэробные или факультативно анаэробные каталазоположительные кокки, относящиеся к семейству микрококков. Их название обусловлено типичным скоплением микроорганизмов (греческое «staphyle» означает гроздь винограда) в окрашенном препарате, приготовленном из колоний, выросших на твердой питательной среде.
Патогенные стафилококки отличают от непатогенных микрококков по их способности к анаэробной ферментации глюкозы и чувствительности к лизостафинэндопептидазе. Золотистый стафилококк, наиболее важный из представителей этого рода патогенный агент для человека, получил свое название из-за золотистого цвета колоний, вырастающих в аэробных условиях на твердой питательной среде, в связи с выработкой каротиноидов. Все штаммы стафилококков, продуцирующие коагулазу, называют золотистыми.
В отличие от коагулазоотрицательных стафилококков золотистый стафилококк ферментирует маннитол, продуцируют ДНКазy и проявляют высокую чувствительность к лизостафину. При культивировании на кровяном агаре он проявляет обычно гемолитические свойства. Доступные коммерческие тест-системы основаны на использовании специфических антител, связанных с частичками или бусинками латекса; с их помощью можно отличить золотистый стафилококк от коагулазоотрицательного по агглютинации частиц. Штаммы золотистого стафилококка обычно проявляют более высокую биохимическую активность (продуцирование коагулазы, токсинов, гемолизинов), чем коагулазоотрицательные. стафилококки.
В настоящее время известны 12 и предполагается существование еще двух штаммов коагулазоотрицательных стафилококков, из которых эпидермальный и сапрофитный имеют наибольшее клиническое значение. Последний может быть идентифицирован по устойчивости к новобиоцилину и налидиксовой кислоте, хотя это относится только к выделенным из мочи.
Различия штаммов золотистого и эпидермального стафилококков имеют значение при идентификации общего источника во время эпидемии при внутрибольничиых вспышках стафилококковой инфекции. Штаммы золотистого стафилококка могут быть идентифицированы по чувствительности к антибиотикам, лизису под воздействием стафилококкового бактериофага (фаготипирование) и выявлению плазмид внутри микроорганизма.
Из этих трех методов наименее точен метод определения чувствительности к антибиотикам, а наиболее точен метод выявления плазмид. Попытки дифференцировать штаммы эпидермального стафилококка методом только биотипирования, определения чувствительности к антибиотикам или серотипирования в целом не сопровождаются удовлетворительными результатами. Только 20-40% его больничных культур могут быть типированы с помощью стандартного метода фаготипирования. Плазмидный анализ наиболее надежен в отношении дифференцирования штаммов.
Чем опасна стафилококковая инфекция
Особенно опасен стафилококк в ассоциации с вирусами и грибами, а также при сопутствующих детских капельных инфекциях, снижающих общую реактивность организма. Недаром при многих заболеваниях наблюдаются местные или общие осложнения, вызванные стафилококками.
Так, в период гриппозных эпидемий нередки стафилококковые пневмонии, которые чаще всего и оказываются причиной длительной болезни ребенка и являются наиболее частой предпосылкой к смертельному исходу.
Стафилококковый и стрептококковый токсины обладают выраженными сенсибилизирующими свойствами, вызывая аллергии и токсические поражения сердечной мышцы, почек и других важных органов. В отличие от ряда возбудителей детских инфекций, место действия которых ограничено определенными участками тканей организма, стафилококк и стрептококк «всеядны».
Они могут быть причиной воспаления желчного пузыря (холецистит), токсической диспепсии и гастроэнтеритов, воспалений суставов (артриты), мочеполовой сферы (уретриты и эндометриты). У новорожденных стафилококковые и другие гнойные воспалительные явления начинаются с пупочной ранки или других, незаметных на первый взгляд повреждений кожи (царапины, ссадины).
Острый диффузный отит
Провоцирующие факторы: избыточный туалет ушей, попадание воды в ухо, микротравмы кожи НСП, факторы снижения иммунитета (переохлаждение, избыточный загар, ОРВИ, хронические заболевания). Возбудители заболевания: золотистый стафилококк, синегнойная палочка.
Симптомы
Это сильная боль в ухе, заложенность уха, жидкие выделения из слухового прохода в небольшом количестве, также отмечается увеличение заушных или околоушных лимфоузлов, воспаление кожи ушной раковины, может быть повышение температуры, симптомы интоксикации. При осмотре отмечается гиперемия и отёк кожи НСП, кожа неровная, с наложениями прозрачного жёлтого или гноевидного отделяемого, виден слущенный эпидермис. Просвет НСП часто резко сужен и может не определяться барабанная перепонка. Если она видна, то обычно тоже неровная и умеренно гиперемирована. Нередко определяется увеличение и болезненность регионарных лимфоузлов, утолщение, болезненность и гиперемия ушной раковины. Слух при сохранении просвета НСП снижен незначительно или нормальный.
Диагностика
Для постановки диагноза, кроме осмотра, нужно исключить заболевание среднего уха, для чего проводят камертональные пробы (исследование слуха набором камертонов), тимпано- и импедансометрия (измерение подвижности барабанной перепонки), исследование порогов слуха (аудиомерия). Эти исследования проводятся для исключения заболеваний среднего уха. Лабораторная диагностика включает в себя общий анализ крови, сахар крови, посев из больного уха на микрофлору для назначения антибактериальной терапии.
Лечение
Основное направление лечения — это антимикробная и противовоспалительная терапия. Назначаются местно или системно антибиотики, противовоспалительные препараты (нестероидные противовоспалительные препараты, кортикостероиды). При сильной боли хороший эффект от заушных блокад с кортикостероидами и местными анестетиками. Проводится щадящий туалет уха, промывание, для освобождения от отделяемого и эпидермальных масс. Дополнительно можно использовать методы физиолечения: тубус-кварц или лазеротерапию.