Опухоль клацкина
Содержание:
- Каковы симптомы боли в печени?
- Патология структуры печени
- Возможные патологии
- Разновидности новообразования
- Основные функциональные свойства
- Боль в печени после алкоголя и после еды – что делать?
- Гистологическое строение
- Анатомия печени
- Симптомы патологий воротной вены и вероятные осложнения
- Симптоматика
- Строение печени
- Паллиативная помощь
- Резекция левой и правой доли печени: какие противопоказания
- Связки печени
- Где находится печень и может ли печень болеть?
Каковы симптомы боли в печени?
Первоначально заболевания печени очень часто протекают бессимптомно. Некоторые из них развиваются годами без каких-либо болей и других явных признаков. Это относится, например, к гепатиту С. Эта патология развивается скрытно, что из-за отсутствия лечения приводит к острой недостаточности и даже к циррозу.
Первыми и нетипичными симптомами, которые указывают на то, что мы имеем дело с больным органом, являются:
- слабость;
- усталость;
- метеоризм;
- общий дискомфорт в животе.
Усталость
Метеоризм
Затем возможно появление боли. Как болит печень? Ощущается боль в правой стороне, чаще всего под ребрами (боль в правом подреберье).
По мере прогрессирования заболевания появляются такие симптомы, как боль в печени, усталость, подавленное настроение, тошнота и рвота, боль в мышцах и суставах, желтуха, зуд кожи, отсутствие аппетита
Должны привлечь внимание темная моча и обесцвеченный стул
Чем опасна боль в печени?
Следствием симптомов может быть цирроз печени. Кроме этого, возможны такие осложнения, как:
- желудочно-кишечные кровотечения;
- почечная недостаточность;
- асцит;
- печеночная энцефалопатия – совокупность симптомов поражения центральной нервной системы, включая нарушения сознания, интеллектуальных функций и нервно-мышечной активности.
Патология структуры печени
Состояние печеночной ткани можно оценить с помощью УЗИ-диагностики. Нормальные результаты исследования следующие:
- Контуры органа на всей протяженности ровные и четкие.
- Строение паренхимы гомогенное, распределение сигнала равномерное.
- Структуры ворот печени дифференцированы – четко определяется вена, артерия и желчный проток.
- Внутрипеченочные протоки расширяются к воротам печени.
- Эхосигналы гомогенны и равномерно распределены по всему органу.
Один из признаков, определяемых на эхографии – зернистость. Печеносные триады и сосуды отражают и рассеивают эхосигнал не так, как гепатоциты. За счет этой разности формируется зернистый рисунок на УЗИ.
Мелкозернистая
Такой вид на эхограмме имеет здоровый орган. Визуализируется сосудистая сеть, желчевыводящие протоки.
Качественный аппарат позволяет рассмотреть капилляры с просветом до 1 мм. Оценивается состояние воротной вены, которая должна быть в диаметре на более 12 мм. Показатель 14 мм и более позволяет судить о начале портальной гипертензии.
Изменения структуры могут наблюдаться при грубых нарушениях питания, инфекционных процессах, нездоровом образе жизни.
Крупнозернистая
Развитие патологических процессов печени, гепатиты, токсические поражения, сахарный диабет приводят к увеличению размеров печени, разрастанию соединительнотканных структур, отеку межклеточных пространств. Зернистость увеличивается. Такое состояние характеризуют как крупнозернистую структуру печени. Но это общее состояние, которое не является специфическим для конкретного заболевания.
Диффузно-неоднородная
Разрастание фиброзной ткани приводит к формированию узлов пролиферации, развитию цирроза печени. Поверхность становится бугристой, а структура диффузно-неоднородной. Данное состояние необратимо.
Любые заболевания приводят к изменениям структуры печени. Вид нарушения структуры определяется патологией.
Возможные патологии
Чаще всего встречаются следующие патологии воротной вены:
- тромбоз;
- портальная гипертензия;
- кавернозная трансформация;
- пилефлебит.
Тромбоз ВВ
Тромбоз воротной вены представляет собою тяжелую патологию, при котором в ее просвете формируются кровяные сгустки, препятствующие ее оттоку после очищения. При отсутствии лечения диагностируется увеличение сосудистого давления. В итоге развивается портальная гипертензия.
К основным причинам формирования патологии принято относить:
- циррозное поражение печени;
- злокачественные новообразования ЖКТ;
- воспаление пупочной вены в процессе постановки катетеров младенцам;
- воспаления органов пищеварительной системы;
- травмы и хирургия селезенки, печени, желчного пузыря;
- нарушение свертываемости крови;
- инфекции.
К редким причинам развития тромбоза относят: период гестации, продолжительный прием оральных контрацептивов. Симптомами заболевания становятся: сильный болевой синдром, приступы тошноты, заканчивающиеся рвотой, диспепсические расстройства, повышение температуры тела, геморроидальные кровотечения (иногда).
Для прогрессирующей хронической формы тромбоза – при условии частичного сохранения проходимости воротной вены – типична следующая симптоматика: скопление жидкости в брюшной полости, увеличение размера селезенки, болезненность/чувство тяжести в области левого подреберья, расширение вен пищевода, что увеличивает риск развития кровотечения.
Основной способ диагностирования тромбоза – проведение УЗИ-исследования. На мониторе тромб определяется как гиперэхогенное (плотное) образование, заполняющее и венозный просвет и ветви. Тромбы небольших размеров выявляются во время эндоскопического УЗИ. Методики КТ и МРТ позволяют выявить точные причины патологии и выявить сопутствующие патологии.
Кавернозная трансформация
Патология развивается на фоне врожденных пороков формирования вен – сужения, полного/частичного отсутствия. В этом случае в области ствола воротной вены обнаруживается кавернома. Она представляет собой множество мелких сосудиков, в определенной степени компенсирующих нарушение кровообращение портальной системы.
Кавернозная трансформация, выявленная в детском возрасте, является признаком врожденного нарушения строения сосудистой системы печени. У взрослых людей кавернозное образование указывает на развитие портальной гипертензии, спровоцированной гепатитом либо циррозом.
Синдром портальной гипертензии
Портальная гипертензия – патологическое состояние, характеризующееся увеличением давления в портальной системе. Становится причиной формирования тромбов. Физиологическая норма давления в воротной вене – не выше 10 мм рт. ст. Повышение этого показателя на 2 и больше единиц становится поводом для диагностирования портальной гипертензии.
Провоцирующими патологию факторами становятся:
- цирроз печени;
- тромбоз печеночных вен;
- гепатиты различного происхождения;
- тяжелые сердечные патологии;
- нарушения обменных процессов;
- тромбы селезеночных вен и воротной вены.
Клиническая картина портальной гипертензии выглядит следующим образом: диспепсическая симптоматика; тяжесть в области левого подреберья, желтуха, снижение веса, общая слабость.
Разновидности новообразования
Опухоли желчных протоков, формирующих разветвленный билиарный тракт, анатомически разделяют на внутрипеченочные и внепеченочные, а карцинома Клацкина всегда внепеченочная. Большинство холангиокарцином возникает в желчном пузыре, и только треть в протоках. Половину всех протоковых раков составляют опухоли Клацкина.
Опухоль Клацкина по клеточной структуре в 90% случаев состоит из трансформировавшегося железистого эпителия, частота плоскоклеточного рака — менее 5%, ещё реже в этой области встречаются саркомы и лимфомы.
По типу роста в протоке различают следующие варианты:
- Чаще всего раковые клетки распространяются внутри стенки протока, циркулярно сужая просвет без образования четко очерченной опухоли. Такие новообразования называются склерозирующими, они типичны для протокового рака внепеченочной локализации.
- Гораздо реже раковая опухоль растёт в просвет протока в виде полипа, такую форму обозначают как папиллярная. Как правило, при таком типе течение опухоли Клацкина несколько благоприятнее, потому что рядом располагающиеся анатомические структуры вовлекаются в конгломерат чуть позже, сначала опухоль оттесняет их в сторону.
- Нодулярный вариант представляет собой смесь двух предшествующих, когда конгломерат опухоли сдавливает проток, но не типичен для злокачественного поражения внепеченочных протоков.
Опухоль Клацкина рано дает метастазы в лимфатические узлы ворот.
Развитие диагностики с внедрением КТ и МРТ позволило не только раньше выявлять патологии ворот печени, но и расширило спектр паллиативных вмешательств на билиарных протоках, что потребовало унификации анатомической классификации. Задачу отчасти выполняет система Бисмут-Колетт (Вismuth-Corlette), взявшая за основу расположение ракового образования относительно места слияния правого и левого печеночного протока в общий – бифуркацию.
По классификации Бисмут-Колетт:
- рак в общем протоке обозначается как I тип, по статистике самый частый – до половины всех случаев холангиокарциномы;
- опухоль бифуркации – II тип у каждого пятого больного;
- карцинома одного долевого – III тип, в зависимости от стороны поражения добавляется литера «А» или «В»;
- двустороннее вовлечение – IV, соотнести которое с традиционной классификацией TNM не представляется возможным.
Основные функциональные свойства
На долю печени ложится большая нагрузка. Функции печени:
- Синтез и выделение желчи, желчных кислот и билирубина, необходимых для нормального функционирования кишечника. Контактируя с пищей в нем, желчь нейтрализует pH желудочного сока, которым пропитан химус.
- Дезинтоксикация токсинов. Обезвреживает и выводит из организма вредные для него вещества.
- Роль в обмене веществ. Здесь синтезируются и метаболизируются белки, жиры, углеводы и витамины.
- Регуляция гормонального уровня в организме.
- Накапливаются витамины, элементы крови и гликогена.
- Кроветворная в эмбриональном периоде развития. После рождения человека синтезирует основные белки крови.
- Синтез пищеварительных ферментов.
- Макрофаги и лимфоциты, которые содержит орган, обеспечивают иммунный ответ на эндотоксины.
Боль в печени после алкоголя и после еды – что делать?
Когда печень болит после алкоголя, необходимо полное воздержание от спиртных напитков и курения. Пациенты с этим типом заболевания особенно подвержены риску истощения, недостатка витаминов и минералов, что часто вызвано потерей аппетита или нарушениями пищеварения и усвоения питательных веществ. Следовательно, рацион для больных с алкогольным отравлением печени должен быть хорошо сбалансированным, с содержанием белка около 1 г / кг массы тела в день.
Чтобы избежать болей в печени после еды, важно правильно готовить блюда: их следует варить или тушить, а не жарить или запекать. Овощи и фрукты следует употреблять без кожуры
Помимо прочего, рекомендуется добавлять в питание морковь, свеклу, помидоры, салат, яблоки и бананы. А вот бобовые (фасоль, соевые бобы, горох), чеснок и цветная капуста не рекомендуются.
Диетическое питание
Хороший источник белка в рационе для больной печени – постное мясо, такое как птица, телятина, а также рыба: минтай и треска. Из молочных продуктов рекомендуются обезжиренный йогурт, белый сыр и кефир. Желтого сыра следует избегать. Также вы должны исключить из рациона пряные специи, крепкий кофе и чай.
Гистологическое строение
Главная структурная ячейка – печеночная долька. Она формируется гепатоцитами. Клетки имеют полигональное строение, расположены послойно. Одна из поверхностей клетки обращена в просвет желчного капилляра, а вторая к синусоидному сосуду. Гепатоциты уложены таким образом, что формируют балки. Это тесно сложенные один к другому ряды клеток.
Желчный капилляр – это щелевидное пространство без собственной стенки, который начинается слепо. Но постепенно они формируют канальцы Геринга, которые сформированы гепатоцитами и холангиоцитами. Постепенно ширина канальца увеличивается и он становится сплошь образованным эпителием. По ним желчь оттекает в междольковые протоки.
В центре печеночной дольки располагается центральная вена. Радиально от нее расположены синусоиды в виде печеночных балок. Эти микрососуды не имеют в своем строении мышечных клеток и образованы только эндотелием с большими пространствами между ними – фенестрами. Это обеспечивает высокую проницаемость сосудистой сети.
Кроме эндотелиальных, в синусоидах встречаются клетки Купфера. Они разрушают состарившиеся эритроциты, метаболизируют гемоглобин, секретируют иммунные белки. Между синусами обнаруживаются жирозапасающие клетки Ито. В здоровой печени они запасают ретиноиды (витамин А), синтезируют некоторые белки, факторы роста, регулируют просвет синусоидов. Но при патологии они мигрируют к поврежденным гепатоцитам и участвуют в развитии фиброза.
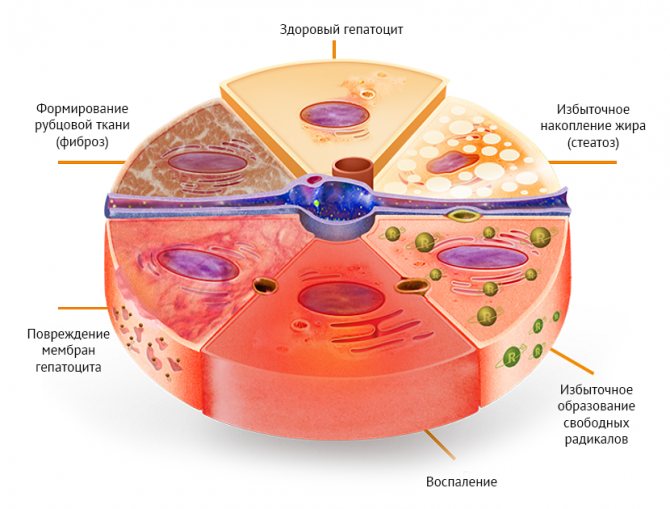
По периметру дольки расположена печеночная триада. Она образовании веной, артерией и междольковым желчным протоком, а также иммунными клетками.
Некоторые исследователи выделяют другие структурные единицы – портальные дольки и печеночные ацинусы. Центр дольки составляет триада, а углы образованы тремя центральными венами. Ацинус заключен в форму ромба и расположен между двумя центральными венами с острых углов и триадами с тупых.
Минимальная информация о структурном строении печени позволяет уяснить механизм развития патологических процессов.
Анатомия печени
Орган расположен под диафрагмой справа, нижний край прячется за ребрами. Только у детей до 6–7 лет выступающий из-под реберного края участок печени считается функциональным увеличением и является вариантом нормы.
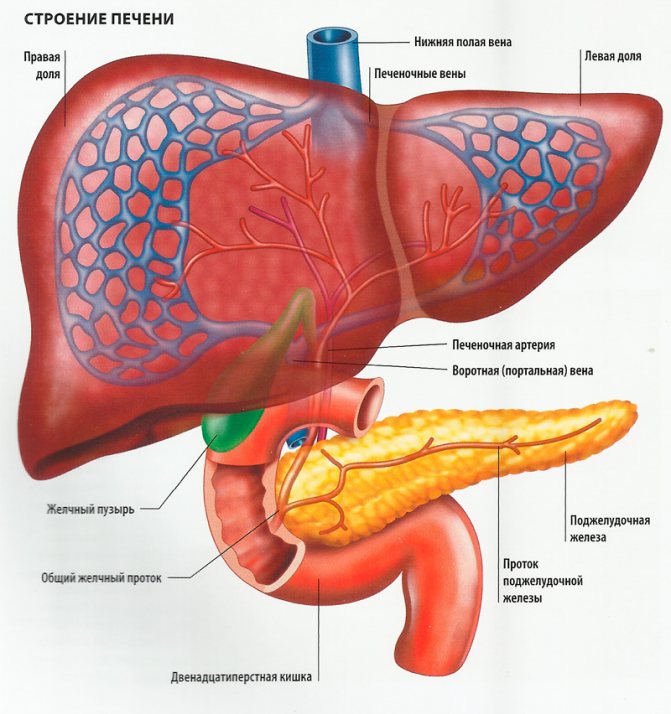
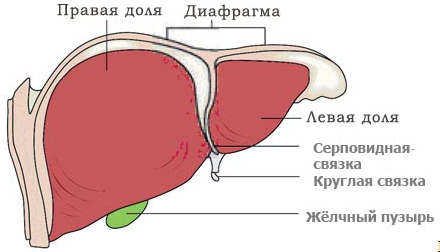
Анатомически структура печени представлена двумя долями, которые разделяет серповидная связка. В правой части дополнительно выделены бороздами квадратная и хвостатая дольки. Одна из глубоких борозд образует ворота печени, в которых пролегают артерия, портальная вена с сопровождающими их сосудами, общий печеночный проток, выносящий желчь.
Снаружи печень покрывает брюшина. Под толстой серозой находится тонкая фиброзная оболочка, которая входит в ворота печени и продолжается в ней, разграничивая дольки.
Симптомы патологий воротной вены и вероятные осложнения
Заболевание протекает в острой и хронической форме, что отражается на текущей симптоматике. Для острой формы типичны следующие симптомы: развитие сильных болей в животе, повышение температуры тела до значительных показателей, лихорадка, увеличение объема селезенки, развитие тошноты, рвота, диарея.
Симптоматика развивается одновременно, что приводит к сильному ухудшению общего состояния.тХроническое течение болезни опасно полным отсутствием какой-либо симптоматики. Заболевание диагностируется совершенно случайно в ходе планового УЗИ-исследования.
Отсутствие патологической симптоматики становится причиной запуска компенсаторных механизмов. Чтобы защититься от болей, тошноты и прочих проявлений, организм запускает процесс вазодилатации – увеличение диаметра печеночной артерии и образование каверномы.
По мере ухудшения состояния у больного, все же, развиваются определенные симптомы: слабость, нарушения аппетита. Особую опасность для человека представляет портальная гипертензия. Для нее характерно развитие асцита, увеличение подкожных вен, расположенных на передней брюшной стенке, а также варикоз вен пищевода.
Для хронической стадии тромбоза характерно воспаление воротной вены. Признаками состояния могут выступать:
- тупые непрекращающиеся боли в животе;
- долго удерживающаяся субфебрильная температура;
- увеличение печени и селезенки.
Симптоматика
Опухоль ворот печени по стадиям классифицируется отдельно от остальных анатомических структур билиарного тракта:
- Стадия 0 или in situ представляет собой выраженную дисплазию внутрипротоковой слизистой, как правило. это диагностическая находка при удалении желчного пузыря;
- 1 стадия — раковые клетки не выходят за пределы стенки протока, то есть, это четко отграниченное и сугубо внутрипротоковое поражение;
- 2 стадия — распространение злокачественного процесса за пределы желчного протока, но без вовлечения близлежащих анатомических структур, то есть раковые клетки могут быть только в окружающей жировой клетчатке;
- 3 стадия — распространение рака на сосуды или метастазы не более чем в трёх лимфатических узлах ворот при любом размере первичной опухоли;
- 4 стадия — при любом размере новообразования имеются метастазы в 4 лимфоузлах или отдалённые, в том числе печеночные, метастазы.
В подавляющем большинстве случаев главное проявление холангиокарциномы желчного протока — нарушение его проходимости с развитием механической желтухи. Симптомы желтухи фактически становятся проявлением опухоли Клацкина: изменение цвета кожи и белков глаз, кожный зуд, светлый кал при темной моче и, конечно, нарастающие симптомы интоксикации с повышением температуры тела.
До появления желтушности пациента может беспокоить прогрессивно нарастающая слабость и снижение аппетита при ощущении тяжести в правом подреберье. Характерна плохая переносимость жирных, жареных и мучных блюд, в том числе подташнивание, отрыжка горьким. Возможны эпизоды спастических болей в правом подреберье в сочетании с тошнотой и рвотой, нарушение стула — чаще диарея.
До развития желтухи биохимический анализ крови может выявить повышение уровня билирубина и трансаминаз, в моче появляются желчные кислоты. Опухолевые маркеры не характерны для холангиокарцином, но возможно небольшое повышение уровня СА 19-9, отражающее любую патологию билиарного тракта.
Строение печени
Снаружи печень покрыта серозной оболочкой, представленной висцеральной брюшиной. Небольшой участок в задней части не покрыт брюшиной — это внебрюшинное поле. Однако, несмотря на это, можно считать, что печень расположена интраперитонеально. Под брюшиной находится тонкая плотная фиброзная оболочка (глиссонова капсула) . Со стороны ворот печени фиброзная ткань проникает в вещество органа, сопровождая кровеносные сосуды. С учетом распределения кровеносных сосудов и желчных протоков в печени выделяют (по Куино, 1957) 2 доли, 5 секторов и 8 сегментов. В долях печени разветвляются соответствующие (правая и левая) ветви воротной вены. Согласно данным Куино, границей между правой и левой долями печени является условная плоскость, проходящая по линии, соединяющей ямку желчно- го пузыря впереди и борозду нижней полой вены сзади. Н левой доле выделяют З сектора и 4 сегмента, в правой — 2 сектора и также 4 сегмента. Каждый сектор представляет собой участок печени, в который входят ветвь воротной вены второго порядка и соответствующая ей ветвь печеночной артерии, а также нервы и выходит секторальный желчный проток. Под печеночным сегментом понимают участок печеночной паренхимы, окружающий ветвь воротной вены третьего порядка, соответствующие ей ветвь печеночной артерии и желчный проток. Левый дорсальный сектор, соответствующий первому (С 1) печеночному сегменту, включает хвостатую долю и виден только на висцеральной поверхности и задней части печени. Ллевый латеральный сектор (2-й сегмент — С II) охватывает задний участок левой доли печени. Левый парамедианный сектор занимает переднюю часть левой доли печени (3-й сегмент — С III) и ее квадратную долю (4-й сегмент — С IУ) с участком паренхимы на диафрагмальной поверхности органа в виде полосы, суживающейся кзади (к борозде нижней полой вены) . Правый парамедианный сектор представляет собой печеночную паренхиму, граничащую с левой долей печени. Н этот сектор входят 5-й сегмент (С У) , лежащий кпереди, и крупный 8-й сегмент (С УIII), занимающий заднемедиальную часть правой доли печени на ее диафрагмальной поверхности. Правый латеральный сектор, соответствующий самой латеральной части правой доли печени, включает 6-й- С УI (лежит впереди) и 7-й — С УII сегменты. Последний располагается позади предыдущего и занимает заднелатеральную часть диафрагмальной поверхности правой доли печени.
По своему строению печень — сложно разветвленная трубчатая железа, выводными протоками которой являются желчные протоки. Морфофункциональной единицей печени является долька печени. Она имеет форму призмы, размер ее в поперечнике от 1,0 до 2,5 мм. В печени человека таких долек около 500 000. Между дольками имеется небольшое количество соединительной ткани, в которой располагаются междольковые протоки (желчные) , артерии и вены. Обычно междольковые артерия, вена и проток прилежат друг к другу, образуя печеночную триаду. дольки построены ив соединяющихся друг с другом печеночных пластинок («балок») в виде сдвоенных радиально направленных рядов печеночных клеток. В центре каждой дольки находится центральная вена. Внутренние концы печеночных пластинок обращены к центральной вене, наружные — к периферии дольки. Между печеночными пластинками также радиально располагаются синусоидные капилляры, несущие кровь от периферии дольки к ее центру (к центральной вене). Внутри каждой печеночной пластинки между двумя рядами печеночных клеток имеется желчный проточек (каналец), являющийся начальным звеном желчевыводящих путей. В центре дольки (возле центральной вены) желчные проточки замкнуты, а на периферии долек они впадают в желчные междольковые проточки. Последние, сливаясь друг с другом, образуют более крупные желчные протоки. В конечном итоге в печени формируются правый печеночный проток, который выходит из правой доли печени, и левый печеночный проток, выходящий из левой доли печени. В воротах печени эти два протока сливаются, образуя общий печеночный проток, длиной 4-6 см. Между листками печеночно-двенадцатиперстной связки общий желчный проток сливается с пузырным протоком, в результате чего образуется общий желчный проток.
Паллиативная помощь
Паллиативной терапии подлежит осложненное механической желтухой нарушение проходимости общего желчного протока, когда из-за раковой инфильтрации окружающих анатомических структур технически невозможно выполнить хирургическое вмешательство.
На первом этапе восстанавливается отток желчи — для декомпрессии в проток устанавливается стент или с помощью дренажа формируется обходной путь. При улучшении состояния на втором этапе возможно проведение внутрипротоковой фотодинамической терапии. Клинические исследования продемонстрировали значительное улучшение состояния и увеличение общей продолжительности жизни после нескольких сеансов фотодинамической терапии в сочетании с паллиативной химиотерапией.
ФДТ предполагает заблаговременное внутривенное введение специального фотосенсибилизующего препарата, накапливающегося в опухолевой ткани, с последующим лазерным облучением зоны поражения. Манипуляция выполняется с помощью эндо-УЗИ, что позволяет таргетное – узконаправленное воздействие с одновременным визуальным контролем эффективности процедуры. Ещё одно преимущество ФДТ – возможность многократного применения до полного уничтожения ракового конгломерата. Спектр противопоказаний для фотодинамической терапии настолько узок, что позволяет применять её у тяжелых пациентов.
У каждого второго со стентом или дренажом на фоне химиотерапии появляются симптомы обострения хронического воспаления билиарной системы или гепатита, вследствие застоя желчи, поэтому с паллиативной целью проводится активная симптоматическая терапия.
Резекция левой и правой доли печени: какие противопоказания
Резекция левой доли печени, или правой, то есть частичное удаление печени можно проводить далеко не во всех случаях. Одним из наиболее распространенных противопоказаний к операции удаление печени является цирроз. Пораженная циррозом печень перестает адекватно функционировать, а удаление ее части только усугубляет патологический процесс. Кроме этого, удаление печени не рекомендуется в следующих случаях:
- Опухоль прорастает в кровеносные сосуды
- Патологический очаг достигает значительных размеров
- Метастазы можно определить в регионарных лимфатических узлах и других органах
К относительным противопоказаниям также относят декомпенсированные заболевания сердечно-сосудистой, дыхательной, кровеносной систем.
Методы резекции доли печени, фото оперативного вмешательства
Резекция доли печени, фото которой представлены выше, может проводиться несколькими способами. Это может быть открытое оперативное вмешательство, либо лапароскопическое. В первом случае доступ к органу проводится при помощи разреза в правой подреберной области. Лапароскопическая резекция доли печени (фото справа) проводится при помощи специального эндоскопического аппарата — лапароскопа, снабженного камерой и источником света. Для доступа к печени в правом подреберье формируется несколько небольших отверстий. Именно через них вводят лапароскоп и инструментарий. Зависимо от техники резекции различают краевую, поперечную, клиновидную, долевую и сегментарную резекции. Методику врач выбирает индивидуально в каждом отдельном случае.
Резекция печени проводится под общей анестезией и длится около 4-5 часов.
Связки печени
Печень в своем большинстве окружена брюшинным покровом, который отсутствует только на диафрагмальной поверхности задней стенки живота и в проекции жёлчного пузыря. Спускаясь с диафрагмы на одноименную поверхность печени, брюшина образует венечную связку, латеральные края которой называются правая/левая треугольные связки.
Связки печени
От висцеральной поверхности отходят следующие связки: во фронтальной плоскости – печеночно-двенадцатиперстная, которая образует в правой части передний край сальникового отверстия, к малой кривизне желудка в виде тонкой сетки – печеночно-желудочная связка (вместе обе эти связки образуют малый сальник). К правой почке отходит печеночно-почечная связка.
Где находится печень и может ли печень болеть?
Печень – самая большая железа в организме. Орган расположен в правом подреберье и частично переходит в левое подреберье и верхний эпигастрий. Паренхима печени покрыта специальной фиброзной мембраной, называемой печеночной капсулой.
Строение печени
Эта очень важная железа выполняет ряд функций в организме, включая, среди прочего: выработку глюкозы, белков плазмы, нейтрализацию токсинов, выработку желчи, выполнение иммунных функций.
При нормальных условиях печень во время обследования без специального оборудования не обнаруживается – можно прощупать только ее нижний край, расположенный чуть ниже реберной дуги. Когда происходит увеличение печени, связанное с повреждением и увеличением гепатоцитов (клеток печени), воспалением или ростом опухоли, мембрана, покрывающая паренхиму или капсулу, растягивается. В этом случае гастроэнтеролог при осмотре чувствует орган.