Что такое триместр в школе
Содержание:
- Как считают триместры беременности?
- Радость материнства
- Другие способы подсчитать сроки беременности
- 1-й триместр: 1—12-я недели
- Первый пренатальный скрининг
- Чек-лист третьего триместра беременности
- Питание во время беременности
- Рекомендации на 2 триместре
- Спина – не лучшая позиция для сна
- УЗИ на 2 триместре беременности и другие анализы
- Первый триместр: 1-12 недель
- Анализы во время беременности по триместрам
Как считают триместры беременности?
Установлено, что в среднем период вынашивания малыша от момента зачатия до появления на свет составляет 38–40 недель. Такая разбежка обусловлена разными способами расчетов: акушерским и эмбриональным. На практике врачи используют первый, отсчитывая продолжительность беременности от даты последних месячных. При эмбриональном методе срок рассчитывается с момента зачатия.
В акушерстве врачи считают продолжительность беременности за 40 недель. Исходя из этого показателя, весь период гестации принято разделять на 3 триместра.
Если рассматривать конкретно триместры беременности по неделям, то подобное деление будет выглядеть следующим образом:
- 1 триместр – 1–13 неделя;
- 2 триместр – 14–27 неделя;
- 3 триместр – 28 неделя и до момента родоразрешения.
Радость материнства
Почти у каждого взрослого вид маленького карапуза вызывает улыбку, а осознание что этот малыш – твой ребенок
наполняет человека теплом и нежностью.
Для ребенка нет человека ближе и дороже, чем его мама, а для женщины радость материнства является наивысшим
наслаждением.
Что же такое радость материнства? Это понятие включает в себя множество разных моментов. Женщина испытывает
радость, когда узнает о беременности. Она забывает обо всех возможных сложностях и проблемах когда впервые
ощущает как ее ребенок, находясь в животе, начинает толкаться.
Ну и конечно своего пика радость достигает после рождения малыша, когда женщина впервые обнимает своего
ребенка.
Первая улыбка, первый смех, первый шаг, первое слово ребенка – все эти события вызывают радость и прилив
положительных эмоций. Каждое новое достижение малыша вызывает у матери ни с чем несравнимую гордость и радость.
Невидимые нити на протяжении всей жизни связывают ребенка с матерью. Именно она первой узнает обо всех его
секретах, успехах и неудачах и именно советы матери являются для ребенка самыми важными.
Быть опорой своему ребенку, помогать ему развиваться, расти и находить себя в нашем мире – это тоже
радость материнства.
Другие способы подсчитать сроки беременности
Расчет родов по калькулятору является самым точным. Однако существуют другие способы определения возраста плода и ПДР. Они имеют меньшую точность, но тоже помогают выяснить, на каком сроке находится женщина.
Ультразвуковое исследование
УЗИ дает достаточно точные результаты, но т. к. оно основано на дате начала последней менструации, то чаще всего срок гестации совпадает с акушерским. Исследование становится наиболее информативным в случае, когда дата первого дня цикла неизвестна. Тогда на основании размеров плода, степени его развития специалист УЗИ зафиксирует и его примерный возраст.
Самым точным будет определение сроков до 10-11 недель, когда большинство эмбрионов развиваются с одинаковой скоростью и имеют похожие размеры.
Определяя срок беременности по УЗИ, специалист руководствуется размерами плода, степенью его развития.
Шевеление плода
Определение времени беременности по шевелениям плода относится к устаревшим способам, однако может оказаться своевременным для противников обследований или жителей районов, отдаленных от медицинских учреждений.
Чаще всего первородящие женщины ощущают шевеление плода на 20-й неделе беременности, и тогда к этой дате следует прибавить еще 20 недель, чтобы выяснить ПДР. Повторнородящие женщины чувствуют первые шевеления раньше — на 18-й неделе. Тогда необходимо прибавить 22 недели.
Сложность точного определения начала шевеления ребенка в том, что женщина может спутать его с перистальтикой кишечника.
Другие характерные признаки
Существуют и другие способы определения факта и срока беременности:
- измерение базальной температуры;
- анализ крови на ХГЧ;
- онлайн-тест на беременность;
- осмотр у гинеколога.
Измерение базальной температуры тела проводится утром до подъема с кровати введением градусника в анальное отверстие на 3-5 минут. Если зачатие произошло, то температура поднимется до 37°C. Такой способ можно применить за 2-3 дня до ожидаемой даты месячных.
Анализ крови на ХГЧ дает общее представление о развитии беременности. В частности, на ранних сроках, когда на УЗИ еще невозможно точно диагностировать плод в матке, анализ помогает это выяснить. По его результатам также можно определить, является беременность маточной или трубной. Во втором случае показатель ХГЧ ниже нормы (для подсчета нужно знать дату начала последних месячных).
Нужно лишь ответить на несколько вопросов о самочувствии. Но из-за субъективности оценки своего состояния вывод не всегда правдив.
Осмотр у гинеколога может оказаться результативным еще до наступления задержки, если это врач высокой квалификации и имеет большой опыт. Однако из-за того, что гинекологи применяют ручной осмотр, лучше избегать этого метода, т. к. проникновение во влагалище с большой вероятностью спровоцирует прерывание беременности на ранних сроках.
1-й триместр: 1—12-я недели
Срок беременности рассчитывается с первого дня последней менструации, т. к. точно определить день зачатия сложно. Поскольку зачатие обычно происходит в середине менструального цикла, в действительности в течение первых двух недель вы не беременны, однако этот период засчитывается именно как начало беременности.
Как только в районе 3-й недели происходит оплодотворение яйцеклетки, гормоны понемногу начинают производить изменения в Вашем организме. В результате у Вас могут появиться некоторые из следующих симптомов:
До 80%4 женщин в 1-м триместре беременности испытывают утреннее недомогание с такими симптомами как тошнота и рвота.
Утреннее недомогание. В результате возрастания уровня гормонов, характерных для беременности, до 80%4 женщин в 1-м триместре испытывают утреннее недомогание с такими симптомами как тошнота и рвота. Представление о том, что такое недомогание наблюдается только утром, является распространенным заблуждением. На самом деле симптомы могут появляться в любое время дня и ночи. У 1 из 5 женщин утреннее недомогание наблюдается во 2-м триместре беременности, а иногда может сохраняться в течение всей беременности.
Если Вы испытываете утреннее недомогание, избегайте пищи, которая вызывает у Вас тошноту, ешьте понемногу и часто, избегайте жирной и острой пищи, пейте больше воды. Если Вы испытываете сильно выраженные или беспокоящие Вас симптомы, обратитесь к врачу.
Изменения молочных желез. Молочные железы начнут увеличиваться в размере, может появиться болезненность. Соски увеличатся в размере, станут более темными и выступающими.
Утомляемость. Высокий уровень гормона прогестерона может вызывать у вас ощущение усталости и сонливости. Как можно чаще отдыхайте в горизонтальном положении, подняв при этом ноги вверх, и как можно лучше питайтесь, что не просто, если Вы испытываете утреннее недомогание!
Повышенная эмоциональность. Более высокий уровень эмоциональности, проявляющийся в результате роста уровня гормонов, — это нормальное явление
Здесь очень важно понимание и терпение со стороны Вашего партнера и близких.
Пищевые пристрастия и антипатии. Может обнаружиться, что Вы не переносите одну пищу и пристрастились к другой
Обычно это не является проблемой, если только Вам не хочется питаться странными продуктами, например мелом. Если вы обеспокоены ситуацией, обратитесь к врачу.
Учащенное мочеиспускание. По мере того как возрастает содержание жидкости в Вашем организме, а матка давит на мочевой пузырь, у Вас будет чаще возникать желание посетить туалет. Идите в туалет, как только почувствуете такую необходимость, — это минимизирует давление на мочевой пузырь.
Чувство головокружения. Иногда у Вас может появляться небольшое головокружение (это следствие гормональных изменений). Старайтесь подолгу не оставаться на ногах и медленно подниматься из сидячего или лежачего положения. При сильном головокружении немедленно обратитесь к врачу.
Изжога и запоры. Работа Вашей пищеварительной системы замедлится, чтобы обеспечить большее время для усваивания пищи. Это может приводить к появлению изжоги и запоров.
Для избавления от изжоги старайтесь употреблять небольшие порции пищи через регулярные промежутки времени и избегать жареной или острой пищи, а также газированных напитков. Кроме того, при изжоге может помочь антацидная добавка, которую можно употреблять во время беременности, такая как Ренни.
Первый пренатальный скрининг
Скрининг первого триместра включает проведение биохимического анализа крови матери на синдром Дауна, а также ультразвукового исследования. Тест выполняют с 11-й по 14-ю акушерскую неделю. Скрининг первого триместра состоит из 2 этапов:
- УЗИ плода для определения возможных патологий. Во время ультразвукового обследования врач измеряет размеры верхней челюсти, носовой косточки, воротникового пространства. Также оценивают скорость сердечных сокращений, эхоструктуру кишечника, особенности кровотока в венозном протоке. Несоответствие показателей нормам может быть первыми признаками синдрома Дауна при беременности.
- Биохимический скрининг крови матери. Исследование крови на синдром Дауна при беременности подразумевает определение уровня специфического плацентарного белка PАPP-А, а также одной из фракций хорионического гонадотропина (Бета-ХГ).
Для повышения точности результатов рекомендовано проходить обе части обследования в один день, так как при определении риска учитываются показатели воротникового пространства плода, зафиксированные при УЗИ.
 Анализ полученных данных не дает точного ответа на вопрос «Есть ли синдром Дауна у плода?», только степень риска патологии. Тест нельзя считать основанием для постановки диагноза. При высоком риске женщинам рекомендуют наблюдение в генетическом центре и прохождение более точные инвазивные диагностические процедуры (биопсию хориона, амниоцентез).
Анализ полученных данных не дает точного ответа на вопрос «Есть ли синдром Дауна у плода?», только степень риска патологии. Тест нельзя считать основанием для постановки диагноза. При высоком риске женщинам рекомендуют наблюдение в генетическом центре и прохождение более точные инвазивные диагностические процедуры (биопсию хориона, амниоцентез).
В медицинском центре «МедПросвет» УЗИ диагностику плода проводят по предварительной записи. Сдать кровь для скрининга можно в любой день, без оформления записи. Чтобы повысить точность теста, акушеры-гинекологи рекомендуют планировать сдачу крови на день проведения УЗИ.
Чек-лист третьего триместра беременности
- Подготовьте вещи для роддома, предварительно узнав, что можно и нельзя брать с собой в выбранное вами медицинское учреждение.
- Посетите день открытых дверей в роддоме, спланируйте маршрут до него, оценив сколько времени займет дорога.
- Отлучаясь далеко из дома, всегда берите с собой пакет документов – обменную карту, паспорт, медицинский полис, родовой сертификат.
- Чтобы справиться с усталостью, спите не менее 8-9 часов ночью, днем находите время и возможность для послеобеденного отдыха.
- Не забывайте о посильной двигательной активности и упражнениях Кегеля, которые являются лучше профилактикой разрывов и послеродовых осложнений.
- Воспользуйтесь нашим счетчиком схваток – инструментом, который поможет вам определить, ложные они или истинные, подсчитать интервал между ними, чтобы вовремя отправиться в роддом.
Сохраняйте спокойствие и думайте только о хорошем
Вы прошли серьезный путь и совсем скоро увидите такого важного для себя человека. Желаем здоровья вам и вашему ребенку! По всем вопросам, связанным с беременностью и подготовкой к родам, вы можете обратиться в Медицинский женский центр
Питание во время беременности
Трудно переоценить вопрос о питании во время беременности. Питание при беременности подчинено двум задачам — обеспечение потребности в необходимых веществах для роста плода и подготовка матери к последующей лактации. Традиционно вопрос питания при беременности рассматривается в двух аспектах: какова должна быть прибавка в весе у беременной и какое колчество энергии и необходимых элементов должно поступать с пищей при беременности.
Беременность и набор веса
Набор веса во время беременности имеет огромное значение благодаря тому, что вес беременной непосредственно влияет на вес и размеры ребенка при рождении. В настоящее время для идентификации нормы веса применяют индекс массы тела. Индекс массы тела это отношение веса тела в килограммах к квадрату роста в метрах. В норме индекс массы тела колеблется от 19.8 до 26. Лица с индексом массы тела менее 19.8 имеют недостаточный вес. Лица с индексом массы тела более 26 – имеют избыточный вес. Если индекс массы тела более 29 — это является признаком ожирения. Патологическое ожирение характеризуется значением индекса массы тела 35 и выше.
Если у беременной индекс массы тела меньше 19, 8 у ребенка при рождении имеется недостаточный вес. Если индекс массы тела выше 26- повышается риск рождения крупного плода. Плод считается крупным, если его масса больше, чем 4000 г. У таких детей более высок риск получения родовых травм, в частности повреждения плечевого сплетения. У беременных с индексом массы тела более 35 высок риск преэклампсии, нарушений сердечной деятельности плода, гибели плода на поздних сроках беременности и ранней неонатальной смерти.
В настоящее время считается, что допустимая прибавка массы тела во время беременности должна составлять :
- При индексе массы тела до 19, 8 – от 11, 2 до 16 кг
- При индексе массы тела 19, 8-26 – от 10 до 14 кг
- При индексе массы тале 26-29 – от 6 до 10 кг
- При индексе массы тела свыше 29 – от 4, 4 до 8 кг
Жесткая диета при беременности не рекомендована. Если даже придерживаться значительного ограничения калорийности рациона это приведет в среднем к уменьшению веса тела ребенка при рождении на 250 гр. Некоторая прибавка веса тела необходима при беременности.
Если набор веса при беременности происходит в пределах указанных выше параметров, снижается количество кесаревых сечений, уменьшается количество травм при родах и уменьшается количество возникновения случаев послеродового ожирения. К сожалению в данных рамках удерживаются лишь 30 % беременных женщин.
Диета и беременность
Организм беременной женщины нуждается в дополнительной энергии для полноценного роста плода. Энергетические затраты во время беременности возрастают и составляют 17% от энерготрат небеременной женщины. Приблизительно в день необходимо дополнительно употреблять 300 ккал. Следует помнить, что в этом случае предполагается, что женщина до беременности питалась правильно и энерготраты и прием пищи у нее были сбалансированы. Для полноценного питания в дневном рационе беременной белок должен составлять 20% от общей калорийности рациона, жиры 30% и углеводы (сложные) 50%. Источником белка служит животная пища — мясо. Однако следует помнить, что часто в мясе находится повышенное количество жира, что может привести к нежелательному набору веса. В целом калорийность рациона беременной должна составлять около 2500 ккал. При питании следует предерживаться такого правила: если количество пищи, употребляемой в день, разбить на равные части, то 6-11 частей должно приходиться на злаки, 3-5 частей на овощи, 2-4 частей на фрукты, 3-4 части на молочные продукты, 2-3 части на мясо, фасоль, бобы, орехи и 1 часть на простые углеводы (сладости).
В одном исследовании было доказано, что употребление рыбы хотя бы три раза в неделю, особенно до 22 недель беременности, снижает риск преждевременных родов.
В нашей практике мы убеждаемся, к сожалению, что большинство беременных имеют очень скудные представления о правильном питании, поэтому на консультациях при ведении беременности этому аспекту уделяется повышенное внимание
Рекомендации на 2 триместре
Чтобы ребенок родился полностью здоровым, важно следовать рекомендациям специалистов и не нарушать установленный порядок дня. К основным советам можно отнести следующие:
-
1. Спать желательно на левом боку: нижняя полая вена, которая отвечает за кровоснабжение плода, находится на правой стороне. Таким образом, женщина не пережимает сосуды и ребенок чувствует себя хорошо.
-
2. Внимательно следите за рационом, устраивайте разгрузочные дни. В период 2 триместра будущей роженице рекомендуется употребление свежих овощей, фруктов, нежирного мяса.
-
3. Из-за того, что плод стремительно набирает вес, может развиваться геморрой. Для предотвращения этой неприятной проблемы получите консультацию лечащего врача.
-
4. Активные занятия спортом не рекомендуются, однако всегда можно сделать легкую гимнастику и разминку.
В этот период женщина может работать, заниматься домашним хозяйством, путешествовать. Однако следует «держать руку на пульсе» и не пренебрегать консультациями специалиста, которые должны проводится раз в 2 недели.
Спина – не лучшая позиция для сна
Разберемся, почему беременным нельзя спать на спине.
- Между маткой и позвоночником расположена нижняя полая вена – это самый большой сосуд, по которому кровь циркулирует от туловища и ног к сердцу. Если под весом подросшего плода, околоплодных вод, тяжелой матки произойдет пережатие данного органа – возникнет синдром нижней полой вены. Данная ситуация очень опасна, так как подразумевает резкое падение объема циркулирующей крови, как при обильной кровопотере.
- Долгое пребывание в таком положении чревато следующими симптомами: головокружения, сильная слабость, чувство нехватки кислорода, потеря сознания, резкое падение артериального давления вплоть до гиповолемического шока.
- Эмбрион испытывает сильную нехватку кислорода, его состояние прогрессивно ухудшается.
- Если была поставлена многоплодная беременность или многоводие, то будущей маме нужно отказаться от данной позиции уже после первого триместра. Также данная рекомендация актуальна при низком расположении головы плода при наличии угрозы прерывания.
Если в состоянии бодрствования женщина может быстро почувствовать плохое состояние и изменить позицию, то во сне защитная реакция организма срабатывает медленнее. Как результат – мама и малыш могут серьезно пострадать.
Устраивайтесь на бок
Рассмотрим, в каких позах можно спать беременной женщине по триместрам.
| Триместр | Позиция | Описание |
| Первый |
спина; бок. |
В это время женщина может себе позволить спать так, как любит. Но лучше все же начинать менять привычки, поэтому от позы на животе лучше отказаться. Для сна лучше выбрать левый бок, чтобы снизить нагрузку на почки. Что касается спины – можно спать сколько угодно. |
| Второй | бок | Второй триместр уже требует отказа от сна на спине, так как живот уже начинает производить давление и может сдавливать полую вену, препятствуя поступлению кислорода и питательных веществ к плоду. Лучше всего спать на левом боку, положив между ног подушку для беременных. Так вы обеспечите себе и малышу комфортный, глубокий сон. |
| Третий | бок | Этот срок предполагает лежание только на боку, так как такая поза обеспечивает получение кислорода и питательных веществ малышом. Более того, нет давления в области печени, которая находится справа, не болит спина. Если наблюдается поперечное предлежание, то рекомендуется спать на том боку, где находится головка малыша. |
Зачем клизма при беременности.
Срок, допустимый для сна на спине
Начиная с 18-ой недели беременности, врачи рекомендуют будущей маме не спать на спине. Этот период варьируется в зависимости от физиологических показателей. При небольшом животе спать уже стоит привыкать на левом или правом боку.
Первый триместр: можно или нельзя
На начальной стадии беременности можно спать в любом положении, например, на спине, если женщина так привыкла и не чувствует дискомфорт. Врачи настоятельно советуют постепенно приучать собственный организм к полезному сну на левой стороне.
Опасности положения во второй половине беременности
Если на поздних сроках женщина продолжает спать на животе, повышается риск гибели плода. Дети могут появиться на свет с внешними дефектами, пороками развития и врожденными заболеваниями.
Что происходит в организме:
- нарушение питания внутренних органов;
- дефицит кислорода и веществ;
- повышенное давление на кишечник и мочевой пузырь;
- скачки артериального давления;
- обострение одной из форм геморроя;
- нарушение плацентарного кровотока;
- развитие варикозного расширения вен.
Отдых на спине при беременности двойней
Наблюдение
Важно отказаться от сна в таком положении еще в середине 1 триместра. Выбирайте самую безопасную позу — «слева»
Объясняется это чрезмерным набором веса, двумя растущими плодами и повышенной нагрузкой на позвоночник.
Что делать, если женщина привыкла спать на спине
Самое время от нее избавляться. Если в 1 триместре такая поза позволяет полноценно отдыхать и не вредит развитию плода, но на поздних сроках повышают риск его гибели.
Сначала придется сознательно бороться с такой временно «вредной» привычкой. По мере роста живота беременная отчетливо ощущает, что сон на спине не помогает отдыхать, а лишь доставляет дискомфорт, вызывает боли в позвоночнике.
УЗИ на 2 триместре беременности и другие анализы
Во время второго периода беременности женщина получает возможность понаблюдать за своим ребенком, проверить его состояние и почувствовать движение плода. На 16 неделе можно сделать УЗИ, которое представит четкую картину и поможет выявить особенности развития.
Также будущей роженице назначают такие анализы:
-
— Общий анализ крови, мочи.
-
— Резус-тест (по показаниям врача).
-
— Анализ на ВИЧ.
-
— Тесты на сифилис.
-
— Допплерометрия.
Если были выявлены недостатки, проводится профилактика плацентарной недостаточности. Также измеряют высоту стояния дна матки.
Женщина, вне зависимости от того, сколько ей лет и какая это беременность, должна проходить осмотр не реже, чем 1 раз в 2 недели. Эта регулярность является оптимальной и позволяет врачу полностью контролировать состояние беременной.
Первый триместр: 1-12 недель
Важный и сложный период, в который происходит закладка всех систем и органов плода, а также формирование плаценты, которая будет доставлять ему от матери все питательные вещества, кислород. На этом сроке беременности женский организм сталкивается с трудностями (токсикоз, слабость, усталость), привыкает к своему новому состоянию. Первый триместр — опасный период, именно в это время происходит 70% всех выкидышей.
Развитие плода
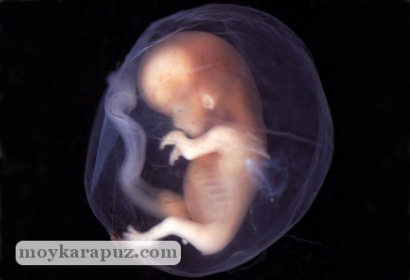 В первые дни развития (эмбриогенеза), зародыш принято называть морула. По форме и размеру он похож на ягоду-малину. На десятый день он достигает полости матки и делает попытки внедриться в слизистую оболочку, но удается достигнуть начатое лишь на 24 день. К этому моменту, в нем насчитывается более 200 клеток. После имплантации эмбриона в слизистую матки, запускается процесс осуществления жизнеобеспечения зародыша.
В первые дни развития (эмбриогенеза), зародыш принято называть морула. По форме и размеру он похож на ягоду-малину. На десятый день он достигает полости матки и делает попытки внедриться в слизистую оболочку, но удается достигнуть начатое лишь на 24 день. К этому моменту, в нем насчитывается более 200 клеток. После имплантации эмбриона в слизистую матки, запускается процесс осуществления жизнеобеспечения зародыша.
На втором месяце внутриутробной жизни у эмбриона формируется сердце. Плод стремительно растет и развивается, весит он около 4 грамм.
В 5 недель беременности у плода уже бьется сердце. На 8 недели он совершает свои первые попытки двигать конечностями. К окончанию триместра у малыша уже сформируется сердечно-сосудистая система, желудочно-кишечный тракт, позвоночник, личико. Его вес составляет примерно 20 грамм, а рост 10 см.
Состояние и ощущения женщины
На ранних сроках беременности у будущей мамы может наблюдаться:
- прекращение менструации;
- нагрубание молочных желез;
- токсикоз (тошнота, рвота);
- снижение (повышение) аппетита;
- быстрая утомляемость;
- запоры;
- плаксивость, смена настроения;
- повышенное мочеиспускание.
Женский организм начинает привыкать к новому режиму, перестраивается эндокринная система, легкие, сердце и почки готовятся работать на износ, а объем крови постепенно нарастает.
На ранних сроках беременности тошнота и рвотные позывы проявляются у большинства будущих мам. У некоторых чувство дурноты длится на протяжении всего дня. Психоэмоциональное состояние женщины подвергается резкой смене настроения, спонтанной обидчивости или раздражительности. Будущая мама ощущает постоянную сонливость, рассеянность, забывчивость и нечастые головокружения.
В этот период крайне важно начать принимать комплекс витаминов (Элевит, Витрум, Фемибион), а также препараты фолиевой кислоты, йодомарина. Но они должны приниматься только после консультации врача
В организме женщины начинает вырабатываться гормон ХГЧ (хорионический гонадотропин), который является одним из основных показателей благополучного оплодотворения. Теперь становится возможным определить беременность. Для этого можно сдать кровь на определение уровня ХГЧ (на 1-2 неделях он равен 25-156 мЕд/мл, на 3-4 неделях — 1110-31500 мЕд/мл
) либо купить специальный быстрый тест в аптеке.
В первый триместр на женщине лежит большая ответственность. Ведь именно от ее образа жизни, рациона и питания во время беременности, зависит нормальное развитие плода и, впоследствии, рождение здорового ребенка. Женщине необходимо посетить гинеколога, чтобы встать на учет по беременности и родам.
Часто в первый триместр женщина сталкивается с осложнениями:
- угроза самопроизвольного аборта;
- низкое расположение плаценты;
- неразвивающаяся беременность;
- внематочная беременность;
- пузырный занос.
Анализы во время беременности по триместрам
На протяжении всего периода беременности женщине необходимо будет сдать ряд анализов и пройти достаточно много обследований. Основные из них – это анализы при постановке на учет, а также скрининги, по одному в каждом из триместров.
Первый триместр предполагает проведение следующих обследований:
- общий анализ крови;
- анализ крови или мочи на ХГЧ (хорионический гонадотропин человека) при постановке на учет для подтверждения факта беременности;
- общий анализ мочи;
- биохимический анализ крови;
- влагалищный мазок для выявления бактериальных инфекций;
- анализ крови с целью обнаружения некоторых инфекций (гепатиты, ВИЧ, краснуха и др.);
- анализ крови на определение резус-антител при существующей вероятности развития резус-конфликта.
Скрининг первого триместра — это комплексное обследование, которое проводится на сроке 11-13 недель, состоит в определении уровня некоторых веществ в крови: ХГЧ, а также РАРР-А, т. е. ассоциированного с беременностью протеина-А плазмы. Кроме того, в состав скринингового обследования входит проведение УЗИ плода. На основании результатов скрининга выявляется риск наличия генетических аномалий у плода. Если вероятность аномалий является слишком высокой, женщине рекомендуют пройти дополнительное обследование у генетика.
Второй триместр – время для следующих анализов и процедур:
- очередные анализы крови, мочи;
- биохимический анализ крови;
- измерение массы тела женщины, окружности живота, высоты стояния дна матки и других показателей;
- скрининг второго триместра.
Указанное комплексное обследование состоит из выполнения анализа крови на сроке 16-20 недель с целью определения содержания некоторых гормонов, а также проведения УЗИ плода. В крови устанавливают уровень свободного эстриола, а также АФП (альфа-фетопротеина), и повторно определяют уровень ХГЧ. В ходе УЗИ специалист измеряет параметры тела плода и сверяет их с нормативными показателями, размещенными в специальных таблицах. На основании полученных результатов снова вычисляют риск наличия у плода некоторых генетических аномалий. Кроме того, при проведении обследования можно обнаружить некоторые осложнения беременности, в этом случае необходимо будет пройти назначенный курс лечения.
Третий триместр завершающий, поэтому обследования направлены на определение состояния плода и выявление возможных осложнений на позднем сроке. В комплекс обследований входит:
повторный анализ крови на определение антител, некоторых опасных инфекционных заболеваний (гепатит, ВИЧ и др.);
анализ мочи выполняется несколько раз с целью обнаружения возможных признаков гестоза;
мазок из влагалища;
скрининг третьего триместра, который заключается в проведении очередного УЗИ плода
В ходе обследования специалист определяет размеры ребенка, обращает внимание на степень развития его органов, уточняет предлежание плода, оценивает состояние пуповины и плаценты.. Женщинам, имеющим хронические заболевания почек, ЛОР-органов, печени, сердца и других органов, назначают дополнительные обследования у соответствующих специалистов
Женщинам, имеющим хронические заболевания почек, ЛОР-органов, печени, сердца и других органов, назначают дополнительные обследования у соответствующих специалистов.
Каждый из триместров беременности является по-своему прекрасным и замечательным. Вначале женщина радуется зарождению новой жизни, пытается приспособиться к новому для нее состоянию. Середина беременности является спокойным и размеренным периодом, когда будущая мама чувствует себя намного лучше, чем в первые недели вынашивания ребенка. Наконец, завершающие три месяца примечательны тем, что долгожданное чудесное событие рождения малыша произойдет совсем скоро, и это придает сил и уверенности будущей маме.