Узи при беременности
Содержание:
- Вредно ли делать УЗИ при беременности? Как часто можно делать УЗИ?
- Виды УЗИ при беременности
- УЗИ во втором триместре
- Как проводят ультразвуковое исследование?
- Норма значений при ультразвуковом исследовании органов брюшной полости
- Области проведения исследования
- Вредно ли УЗИ при беременности для плода?
- Особенности УЗИ лонного сочленения
- Сроки проведения УЗИ плода
- Полезная информация о УЗИ при беременности
Вредно ли делать УЗИ при беременности? Как часто можно делать УЗИ?
Курганников Андрей Сергеевич
03.12.201815:34
Заместитель главного врача по лечебной работе (УЗД и ФД), врач ультразвуковой диагностики
Здравствуйте! Я врач ультразвуковой диагностики Центра Иммунологии и Репродукции, Курганников Андрей Сергеевич.Тема данного видеоблога — Вредно ли делать УЗИ при беременности? Как часто можно делать УЗИ?Конечно, все мы желаем только самого лучшего своим детям и, наверное, каждая будущая мама перед походом на УЗИ задаётся вопросом, не навредит ли это её ребёнку?
Не секрет, что нет ничего абсолютно полезного или вредного, всё зависит от количества, силы и продолжительности воздействия. Самая чистая родниковая вода со временем точит камень, а если выпить в течение часа более трёх литров воды, то можно умереть от гипергидратации. Ультразвук не исключение. В зависимости от мощности, частоты и продолжительности его можно использовать для резки гранита, отпугивания крыс, дробления камней в почках, лечения суставов, в косметологии. И конечно, на сегодняшний день нет более безопасного метода оценки развития плода, чем ультразвуковое исследование.Тем не менее, теоретически, при длительном воздействии в максимальных режимах, даже диагностический ультразвук может оказывать негативное воздействие на эмбрион. Ультразвуковые волны, испускаемые датчиком аппарата УЗИ, могут приводить к локальному повышению температуры, а тепло является известным тератогеном.Но для того, чтобы температура вокруг эмбриона изменилась даже незначительно, необходима определённая мощность и время.Британское Общество Медицинского Ультразвука разработало Указания по безопасному использованию диагностического ультразвукового оборудования. Согласно этим указаниям все аппараты УЗИ должны в режиме реального времени отображать на экране так называемый Термический Индекс (ТИ) — индикатор, характеризующий потенциальное нагревание тканей.Если TI (термический индекс) – меньше 0.7, а именно этот диапазон рекомендован для получения адекватных изображений в первом триместре, то время исследования практически не ограничено. Нагревание тканей при таких настройках не происходит. При TI в диапазоне 0.7-1.0, исследование не должно превышать 60 минут. TI больше 2.5, вообще лучше в акушерстве не использовать. Во время проведения УЗИ до 11 недель, при использовании пресетов для первого триместра, ТИ находится в пределах 0.3-0.4, а всё исследование не занимает более 10 минут. Согласно рекомендациям Британского Общества Медицинского Ультразвука, никакого нагрева тканей за время исследования не происходит, а значит, нет никакого, даже потенциального вреда для эмбриона.Как часто можно делать УЗИ?На этот вопрос можно ответить с уверенностью — так часто, как это требуется. Ультразвук воздействует на ткани столько, сколько генерируются волны, и не имеет свойства накапливаться в организме
Разумная осторожность — это то чем следует руководствоваться. Не следует рассматривать ультразвуковое исследование, как развлечение, но и бояться его тоже не нужно
В руках грамотного специалиста — это уникальный по своим диагностическим возможностям и безопасности инструмент
А если добавить комфортные условия и внимательное отношение, то ещё и возможность получить положительные эмоции, разобраться в сложившейся ситуации, услышать ответы квалифицированных специалистов на интересующие вас вопросы.Более подробно об этой теме можно почитать в одном из моих блогов на сайте Центра иммунологии и Репродукции.Спасибо за внимание.
Виды УЗИ при беременности
-
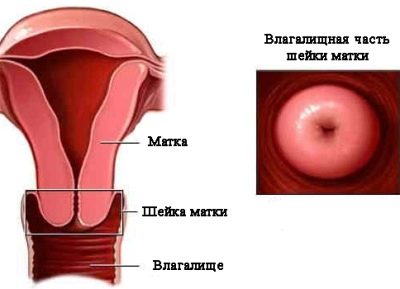
Как делают узи диагностику шейки матки при беременности и каковы ее размеры по неделям беременности?
2D — двухмерное сканирование, при обследовании на экране видно черно-белое изображение, расшифровать его может только врач.
-
3D — трехмерное УЗИ с выводом на экран статичной, но объемной и визуально более понятной картинки.
-
4D —объемное подвижное видеоизображение плода в текущий момент.
Обязательным является двухмерное плоскостное УЗИ, его делают на сроке 12-14, 20-24 и 32-34 недели. Иногда диагностику проводят четвертый раз — на 34-36 неделях, чтобы установить возможность естественных родов либо необходимость кесарева сечения.
В ряде случаев для подтверждения беременности также используется 2D-УЗИ, его делают по обращению на любой день задержки. При этом общее число плановых скринингов не меняется.
Трехмерное УЗИ обычно делают на 20-28 неделе беременности. Эхография может быть назначена врачом при подозрении на наличие пороков развития плода. Также родители могут пройти обследование по своей инициативе: исследование не вредит плоду, параметры УЗ-волны (мощность, интенсивность, частота) аналогичны плоскостному УЗИ.
4D-УЗИ также не относится к обязательным.
УЗИ во втором триместре
До 24 недели беременным женщинам проводят второе плановое исследование. К этому моменту у плода уже сформировались:
- отделы головного мозга,
- сердце и основные сосуды,
- органы пищеварения,
- мочевой пузырь и почки,
- кости и ткани.
На плановой диагностике вы можете узнать пол ребенка. На данном этапе беременности рост плода колеблется в пределах 20 см. Он активно начинает набирать вес, который составляет уже 310-350 грамм.
Второе УЗИ по беременности назначают для:
- определения положения плода,
- оценки параметров его роста и веса,
- изучения длины сформированных костей,
- осмотра внутренних органов,
- выявления пороков развития,
- определения пола.
В рамках процедуры исследуют уже сформированную плаценту. Определяют толщину, структуру и ее положение. Оценивают, насколько развилась пуповину и какое количество сосудов в ней находится. В норме их всего 3 (2 вены и 1 артерия). Изучают также околоплодные воды и оценивают шейку матки. Исследуют ее, чтобы предотвратить возможный выкидыш.
Полученные размеры будущего ребенка сопоставляют с нормами для этого периода беременности. При их несоответствии назначают дополнительную диагностику.
Как проводят ультразвуковое исследование?
Диагностическое УЗИ при беременности делают двумя способами: трансвагинальным и трансабдоминальным. Более точный — трансвагинальный метод, но он противопоказан во втором и третьем триместре.
При трансабдоминальном ультразвуковом исследовании женщина ложится на спину и обнажает живот. Кожу живота обрабатывают специальным гелем (он безопасный, не вызывает аллергии и раздражений), облегчающем скольжение датчика и проникновение ультразвуковых лучей. Врач перемещает датчик по кожному покрову брюшной области. Ультразвук проникает сквозь кожу и, отбиваясь от тканей плода и матки, возвращается обратно. Датчик улавливает сигналы и передает их на компьютер, который перерабатывает информацию и выводит ее на монитор в виде изображения.
При трансвагинальном УЗИ беременная женщина ложится на кушетку, согнув и разведя ноги. На датчик надевают презерватив и вводят его во влагалище. Врач медленно передвигает датчик, что позволяет хорошо рассмотреть матку и эмбрион.
Длительность обследования — 10-15 минут.
Трансвагинальный метод не требует предварительной подготовки. Перед трансабдоминальным обследованием в первом триместре рекомендуется наполнить мочевой пузырь, чтобы улучшить визуализацию матки и яичников, и в течение 2-3 суток исключить из рациона газообразующие продукты. Во втором и третьем триместре подобные мероприятия не нужны, так как роль наполненного мочевого пузыря выполняет амниотическая жидкость, а кишечник сдвигается увеличившийся в размерах маткой, независимо от количества газов.
Норма значений при ультразвуковом исследовании органов брюшной полости
Прежде всего стоит отметить, что каждый организм индивидуален, и норма может быть своя, но средние показатели, как правило, стабильны. Для печени:
- Размер левой доли передне-задней — 6 — 8 см.
- Правая доя переде-задняя — 10 — 12 см.
В нормальном состоянии структура печени однородная, капсула ровная. Если появилась капсула неровная, это уже свидетельствует о гепатите.
Желчный пузырь, это анэхогенное образование, имеет четкий и ровный контур. Его размеры могут изменяться в зависимости от функционального состояния. Нормальными считаются следующие результаты:
- Длина — 7 — 10 см.
- Ширина — 3 — 4 см.
Поджелудочная железа не всегда хорошо просматривается при УЗИ. Кроме этого затруднен осмотр бывает и при ожирении. Если назначается осмотреть данный орган, то от пациента требуется тщательная подготовка. Кроме этого, на нормальные показатели влияет возраст пациента. У каждой групповой категории он свой.
Однако капсула в любом возрасте и состоянии органа должна быть четкой и ровной. Изучая кишечник, прежде всего доктор оценивает его эхогенность и размер петель. Как правило, отклонения от нормы, это уже начало развития патологии. Для селезенки норма значений такова:
- Длина — 10 — 12 см.
- Толщина и ширина — 5 см.
- Селезеночная вена в воротах.
Анализ УЗИ внутренних органов позволяет быстро и оперативно выявить изменения в организме, что дает возможность оказать пациенту своевременную помощь и назначить корректное лечение.
Ультразвуковая диагностика аденомиоматоза желчного пузыря
Аденома желчного пузыря, а также аденомиоматоз представляют собой довольно редко встречающиеся патологии, которые характеризуются новообразованием в органе доброкачественного характера. До появления современных диагностических методик аденомиоматоз выявляли случайно при проведении оперативного вмешательства.
В современной медицинской практике данное заболевание диагностируется при тщательном проведении УЗИ желчного пузыря. С помощью УЗИ можно детально рассмотреть на сколько произошло утолщение стенки, имеются ли какие-либо новообразования. Однако данная патология встречается менее чем в 1% проводимых наблюдений.
Причины аденомиоматоза
Данное заболевание встречается довольно редко и представляет собой дегенеративные изменения стенки желчного пузыря, где происходит образование кистозных полостей.
Согласно проведенным наблюдениям, аденомиоматоз наиболее часто встречается:
- у людей с желчнокаменной болезнью;
- у больных с хроническим холециститом;
- преимущественно у женщин разного возраста.
Также имеющаяся доброкачественная опухоль в желчном пузыре может быть и одиночной, и множественной. Среди их разновидностей выделяют следующие: папиллома, аденома, цистоаденома. Данные новообразования не имеют симптомов с ярко выраженным характером. Однако если их размер увеличивается, то это может привести к желтухе, какому-либо воспалительному процессу, а также ноющим болям в правом подреберье.
Лечение после ультразвуковой диагностики
Наличие небольших аденом, толщиной менее 1 см, число которых может быть от 3 и выше, не несет риск малигнизации. В таких случаях оперативное вмешательство назначается при выраженных клинических проявлениях болезни. Однако если имеются аденомы размером 10-15 мм, то здесь специалисты говорят о предраковой стадии болезни. При таком течении заболевания в срочном порядке проводится холецистэктомия совместно с проведением гистологического исследования.
Если же аденомиоматоз сопровождается ярко выраженными клиническими признаками и имеет подтвержденные результаты проведенных обследований, то здесь проводят оперативное вмешательство. При наличии асимптоматического аденомиоматоза желчного пузыря специальное лечение не проводится.
Наш медицинский центр предлагает пройти УЗИ брюшной полости в Красноярске для наиболее точной диагностики заболевания. наличие современного оборудования и высокой квалификации работающих врачей позволяет выявлять патологию внутренних органов на самой ранней стадии ее развития. Сделать у нас ультразвуковое сканировнаие можно в любое удобное время по предварительной записи.
Области проведения исследования
УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезёнка, магистральные сосуды брюшной полости) рекомендуется выполнять при подозрении на воспалительные заболевания, аномалии развития, постоянном приёме ряда лекарственных средств, а также для контроля за эффективностью проводимого лечения. При хронических заболеваниях ультразвуковую диагностику рекомендуется проводить не реже одного раза в год. И с такой же периодичностью — для профилактики, особенно пожилым людям. Это позволит выявить заболевание на самой ранней стадии и своевременно принять меры по его лечению.
УЗИ почек и мочевого пузыря назначают при признаках заболеваний органов мочевыделения, которые могут проявляться отёками на лице, потерей массы тела, болями в пояснице, в боку и внизу живота, при частом мочеиспускании, ощущении жжения, рези и болезненности при мочеиспускании, изменении прозрачности (помутнении) и цвета мочи. Исследование позволяет диагностировать признаки воспалительного процесса, наличие аномалий строения почек и мочевыделительной системы, кист, камней в мочеточниках.
УЗИ щитовидной железы является одним из основных методов диагностики заболеваний щитовидной железы. Его рекомендуется проводить при возникновении визуально заметных изменений передней поверхности шеи, при боли и чувстве дискомфорта, при появлении признаков дисфункции щитовидной железы, нарушении обмена веществ, артериальной гипертензии, нейро-циркуляторной дистонии. Данное исследование показано и тем, у кого ранее было диагностировано заболевание щитовидной железы для определения динамики процесса и эффективности назначенного лечения.
УЗИ молочной железы показано в случаях, если в ходе медицинского или самостоятельного осмотра обнаружены уплотнения в тканях молочной железы, возникли болевые ощущения, были замечены выделения из соска или изменения его формы. Многие женщины считают естественным процессом возникновение болей в груди в период менструаций, но в действительности это может быть симптомом патологических изменений структуры железы. И чем раньше в таком случае выполнить УЗИ, тем лучше. Высокая разрешающая способность ультразвуковых аппаратов позволяет с большой степенью достоверности установить причину этих отклонений и своевременно составить план мероприятий по лечению. В целях профилактики и раннего выявления заболеваний молочных желёз диагностику рекомендовано проводить ежегодно женщинам любого возраста. УЗИ не несёт вредного для здоровья излучения и абсолютно безвредно для эндокринной системы и репродуктивной функции женщины.
УЗИ органов малого таза у женщин проводится трансабдоминально (через переднюю брюшную стенку с наполненным мочевым пузырем) и трансвагинально (через влагалище). Выделения из влагалища, нарушения менструального цикла, боли, присутствие внутриматочного контрацептива, приём противозачаточных и гормональных препаратов — всё это показания для проведения УЗИ. В ходе исследования оценивается состояние матки, яичников, эндометрия (слизистой матки). Возможна диагностика на начальном этапе многих гинекологических заболеваний, а также проблем, являющихся причиной бесплодия.
УЗИ органов малого таза у мужчин проводится трансабдоминально (через переднюю брюшную стенку с наполненным мочевым пузырем) и трансректально (через прямую кишку). Трансабдоминальное исследование включает осмотр мочевого пузыря, предстательной железы, семенных пузырьков, окружающих тканей и регионарных (то есть местных) лимфатических узлов. Пациентам в любом возрасте и особенно старше 45 лет рекомендуется проходить это исследование один раз в год как способ раннего выявления рака предстательной железы, хронического простатита и доброкачественной гиперплазии предстательной железы (аденомы).
УЗИ органов мошонки. Болевые ощущения, изменения внешнего вида мошонки и гемоспермия (наличие крови в сперме) являются прямыми показаниями для проведения этого вида исследования, который позволяет выявить патологию яичек, их придатков, семявыносящих протоков, окружающих тканей и регионарных лимфоузлов.
УЗИ кожи может использоваться при планировании специфических процедур косметологии. Высокоточное ультразвуковое оборудование с установленным специальным программным обеспечением позволяет тщательно исследовать самые поверхностные структуры. Такая диагностика применяется для определения характера и плотности внутрикожных образований, глубины шрамов (рубцовой ткани) и др.
Вредно ли УЗИ при беременности для плода?
С течением времени сложилось расхожее мнение о том, что УЗИ брюшной полости, проводимое при беременности, способно нанести какой-либо вред ребенку, пребывающему в утробе матери. Однако убеждение это не имеет никакого научного обоснования и, вероятнее всего, вызвано стремлением уберечь малыша от разного рода невзгод, традиционно присущего родителям. Исследований из которых следует что УЗИ вредно для плода — не существует.
Ультразвуковое исследование считается безопасным, точным и недорогим методом исследования плода. УЗИ при беременности стало стандартным методом диагностики и играет важную роль в наблюдении за каждой беременной женщиной во всем мире.
Особенности УЗИ лонного сочленения
К методам диагностики патологий лонного сочленения относят УЗИ, рентген, компьютерную и магнитно-резонансную томографию. Рентгенодиагностика подвергает пациентов вредному облучению, а томография требует сложного и дорогостоящего оборудования, что сказывается на цене исследования.
Самым простым и доступным способом диагностики является УЗИ. Метод УЗИ основан на способности ультразвуковых волн проникать через ткани и органы. Ультразвуковая волна отражается от структур организма, чем плотнее ткань или орган оказались на пути ультразвука, тем сильнее меняются его характеристики. Аппарат УЗИ способен уловить эти изменения и интерпретировать сигнал в изображение на мониторе. Посредством ультразвука можно с точностью до миллиметров определить размеры внутренних органов, а также изучить их строение
УЗИ позволяет выявить дисфункцию лонного сочленения. Дисфункция характеризуется размягчением соединительной ткани и растяжением костей симфиза, вследствие чего он становится более подвижным. При этом может возникать воспалительный процесс, который вызывает боли и дискомфорт при движениях. Это воспаление называют симфизитом или симфизиопатией. Как правило, проявляется симфизит у беременных женщин. По статистике дисфункцию лонного сочленения проявляется у каждой десятой роженицы.
В случае беременности УЗИ остается единственным безопасным способом диагностики нарушений симфиза. Ультразвуковые волны не представляют угрозу для здоровья матери и ребенка, в то время как рентгеновские лучи могут оказывать влияние на формирующиеся ткани и органы плода. Безопасность процедуры позволяет проводить эхографию неоднократно, благодаря чему можно следить за динамикой восстановления. Во время беременности эхографию лонного сочленения проводят несколько раз: во втором-третьем триместре и непосредственно перед родами. Это исследования не является частью планового УЗИ, его назначают при наличии определенных симптомов.
Сроки проведения УЗИ плода
На каких сроках (триместрах) беременности делают УЗИ — один из основных вопросов, интересующих будущих родителей.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Плановые УЗИ плода по неделям беременности делают в следующие сроки:
- скрининг 1 триместра — в 11-13 недель;
- скрининг 2 триместра — в 20-24 недель;
- скрининг 3 триместра — в 32-34 недели.
Дополнительные (внеплановые) УЗ-исследования могут проводиться по рекомендации врача на любом сроке беременности. Это не должно пугать пациентку, поскольку УЗИ не оказывает вредной нагрузки на организм. Повторные процедуры могут назначаться для уточнения диагноза либо, при обнаружении той или иной патологии беременности, для принятия необходимых мер по улучшению состояния здоровья женщины и плода.
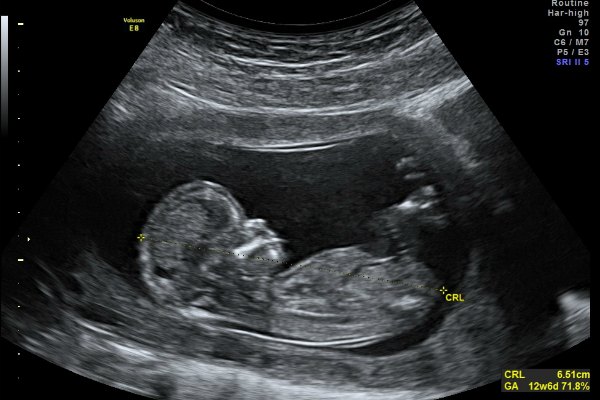
Первое УЗИ плода помогает установить точный срок беременности, получить данные о размере и количестве эмбрионов, услышать сердцебиение плода, оценить степень его развития, обнаружить возможные отклонения.
Частота сердечных сокращений, формирование носовой кости, толщина воротниковой области и копчико-теменной размер (КТР) — крайне важные параметры, по которым судят о формировании плода. Существенные отклонения от норм вкупе с соответствующими результатами лабораторных анализов будут указывать на наличие патологии беременности.
Важно! Расшифровкой скрининга должен заниматься профессионал. Только так вы можете быть уверены, что никакая патология беременности не осталась незамеченной
Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период.
На втором УЗИ при беременности врач-гинеколог проверяет, соответствуют ли размеры плода текущему этапу беременности. Оцениваются длина конечностей ребенка, размеры его головы, внутренних органов, объемы груди и живота и т.д
Не менее важно в этот период проследить, нормально ли развиваются внутренние органы, позвоночник, сердечно-сосудистая система
Также во время УЗИ-скрининга 2 триместра оценивается состояние стенок и шейки матки, придатков, расположение, толщина и структура плаценты, число сосудов в пуповине.

1
УЗИ плода

2
УЗИ плода
3
УЗИ плода
Третье УЗИ плода — ключевое. На этом этапе врач тщательно анализирует соответствие анатомического и функционального состояния плода нормам скрининга для данного периода беременности. Чрезвычайно важным является выявление поздних пороков развития.
Если результаты скрининга 3 триместра показывают некоторую задержку в развитии плода, пациентке назначается дополнительная диагностика (оценка кровотока в сосудах матки, эмбриона и пуповины). Также доктор анализирует состояния системы «матка-плацента-плод»
Пристальное внимание при этом уделяется плаценте — зоне ее прикрепления, степени зрелости и толщине
Определение пола ребенка при третьем плановом скрининге по точности достигает 90%.
Более подробную информацию о пренатальных скринингах вы можете прочитать здесь.
Внеплановые УЗИ при беременности проводятся, если:
- пациентка испытывает боли внизу живота;
- перенесла инфекционное заболевание;
- не ощущает шевеления плода после 20-й недели;
- имеет кровянистые и иные выделения;
- началась преждевременная родовая деятельность;
- появились схватки на сроке 36-40 недель;
- имеются другие осложнения беременности.
Полезная информация о УЗИ при беременности
Рассказывают специалисты ЦИР
25 февраля 2021
УЗИ 3 триместра. Когда лучше делать УЗИ-скрининг 3 триместра? Отвечает Гузов И.И.
26 января 2021
Жёлтое тело при беременности. Почему жёлтое тело может не обнаруживаться на УЗИ. Гузов И.И.
12 ноября 2020
Низкий ХГЧ на первом скрининге. О чём говорит низкий ХГЧ? Отвечает Гузов И.И.
3 сентября 2020
5 неделя беременности. Нет желточного мешка. Может ли это быть многоплодная беременность?
22 августа 2020
РЕТРОХОРИАЛЬНАЯ ГЕМАТОМА в 6-7 недель, ГИПЕРТОНУС матки и НИЗКАЯ ПЛАЦЕНТА — опасно ли это? Гузов И.И
20 августа 2020
ДОППЛЕРОМЕТРИЯ. Оценка кровотока в системе «мать-плацента-плод». Курганников А.С.
19 августа 2020
Pregnancy ultrasound. Early pregnancy ultrasound. Fetal ultrasound.
30 июля 2020
Магнитская Наталья Алексеевна, врач ультразвуковой диагностики ЦИР(Центра иммунологии и репродукции)
30 мая 2020
УЗИ. Была тяжёлая преэклампсия
На что обратить внимание на УЗИ при следующей беременности?
28 мая 2020
УЗИ при беременности в условиях ПАНДЕМИИ и самоизоляции. Ответы на вопросы
Курганников А.С.
1 мая 2020
Слабые шевеления раз в 2 часа в 28 недель. Что сделать: КТГ, УЗИ или доплер? Отвечает Гузов И.И.
6 апреля 2020
УЗИ 3 триместра. Зачем нужно делать УЗИ на поздних сроках беременности. Курганников А.С.
29 марта 2020
Ультразвуковой скрининг 2 триместра. Когда и с какой целью делается скрининг 2 триместра.
22 марта 2020
Риск преэклампсии. Оценка риска развития преэклампсии на ультразвуковом скрининге 1 триместра
17 марта 2020
Рубец на матке после кесарева сечения. Что НА САМОМ ДЕЛЕ смотрит врач когда оценивает рубец на матке
15 марта 2020
Скрининг 1 триместра 11-13 недель. Зачем делать скрининг в эру НИПТ? Курганников А.С.
8 марта 2020
УЗИ на ранних сроках. Задачи врача ультразвуковой диагностики на ранних сроках беременности.
1 марта 2020
УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА в акушерстве и гинекологии. Аномалии развития матки и оценка эндометрия.
Статьи и материалы
- Пренатальная диагностика – что это такое? Группы риска и какие бывают скрининги
- УЗИ шейки матки. Цервикометрия. ИЦН. Высокий риск преждевременных родов
- Мегацистис. Синдром Пруне-Белли
- Многоплодная беременность УЗИ при многоплодной беременности
Когда делают УЗИ при беременности
- Скрининговое УЗИ 1 триместра: 11 недель — 13 недель 6 дней. На этом сроке проводится оценка развития беременности и предварительное выявление беременных с высоким риском хромосомных и других аномалий у плода.
- УЗИ второго триместра проводится на сроке 19-21 недели, а на сроке 30-34 недели — УЗИ 3 триместра. Во втором и третьем триместрах проводится оценка развития плода, состояния плаценты, выявление анатомических изменений, пороков развития, нарушений кровотока.
Первое УЗИ при беременности, УЗИ на ранних сроках, УЗИ по неделям
Обычно первое УЗИ при беременности проводится на сроке 7-8 недель. На этом сроке проводится оценка развития беременности, определяется сердцебиение плода, уточняется срок и количество плодов. На этом сроке УЗИ обычно проводится трансабдоминально, но может проводится и трансвагинально. В некоторых случаях УЗИ проводится значительно раньше: при наличии болей, кровянистых выделений из половых путей, риске внематочной беременности или повышенной тревожности женщины. Особой подготовки к УЗИ на ранних сроках не требуется, не нужно также специально наполнять мочевой пузырь жидкостью
Обратите внимание на удобство одежды, ведь может потребоваться трансвагинальное УЗИ. Подробнее о первом УЗИ на ранних сроках…