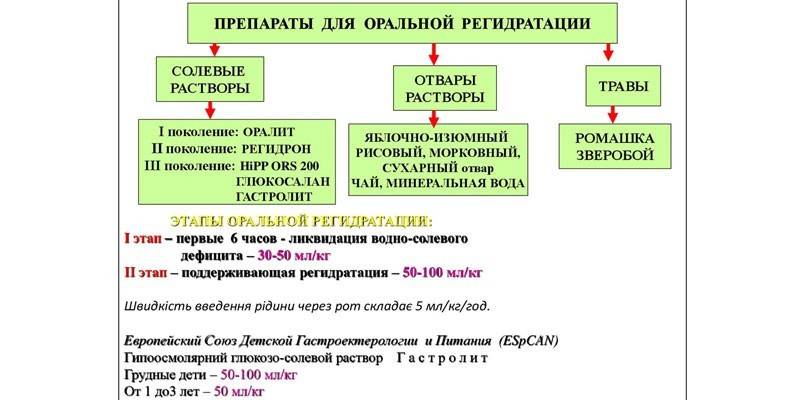
Техника введения вакцин
Содержание:
- Внутримышечное введение лекарственных средств
- Показания к проведению
- 4.2. Внутримышечные инъекции
- Что такое NITHYA?
- Внутрикожная инъекция
- Осложнения и некоторые способы их устранения
- Техника введения инсулина при помощи шприц-ручки:
- Внутривенная инъекция: осложнения
- Что замедляет синтез коллагена
- 4.1. Внутрикожные и подкожные инъекции
- Внутримышечная инъекция
- Подкожные инъекции
- Выполнение внутримышечных инъекций
- Этапы проведения микротоковой терапии
- Подготовка к процедуре
Внутримышечное введение лекарственных средств
Материалы и инструменты
Манипуляционный столик, кушетка, две емкости для дезинфекции, шприц инъекционный одноразовый (объемом 5—10 мл), игла инъекционная стерильная (длиной не менее 38–40 мм), лоток стерильный, лоток нестерильный, контейнер для сбора отходов, антисептик для обработки инъекционного поля, антисептик для обработки рук, 3 салфетки или 3 ватных шарика, мыло жидкое, перчатки нестерильные (1 пара), дезинфицирующие средства.
Перед выполнением инъекции уточните фамилию пациента, проверьте название препарата и соответствие его дозы назначению врача.
Уточните у пациента индивидуальную переносимость препарата, соберите аллергологический анамнез.
Объясните пациенту цель и ход предстоящей манипуляции, получите информированное согласие на парентеральное введение препарата.
Важным требованием техники безопасности при выполнении инъекции является обработка рук по гигиеническому стандарту до и после манипуляции и использование медицинских перчаток.
Обработайте руки по стандарту гигиенической обработки.
Соберите одноразовый инъекционный шприц по стандарту.
Наберите в шприц лекарственный препарат (раствор) по стандарту набора лекарственного препарата из ампулы или флакона и положите его в стерильный лоток.
Разместите необходимое оснащение на манипуляционном столике.
Выберите безопасное положение для инъекции в зависимости от вводимого препарата и состояния пациента.
Предложите пациенту занять удобное положение (сидя или лежа) или помогите ему занять удобное положение.
Выберите и осмотрите анатомические области, которые обычно используются для внутримышечных инъекций: широкую латеральную мышцу бедра, верхний наружный квадрант ягодицы, дельтовидную мышцу.
Убедитесь в отсутствии признаков воспаления и повреждения кожи, отека и инфекции и пропальпируйте планируемый участок инъекции.
Чтобы избежать случайного повреждения верхней ягодичной артерии и седалищного нерва при выполнении внутримышечной инъекции в ягодичную область, следует использовать точку Галло.
Для нахождения точки Гало мысленно проведите горизонтальную линию от места начала межъягодичной щели до большого вертела бедренной кости.
Затем разделите линию пополам и мысленно проведите вертикальную линию.
Точка Галло будет располагаться на пересечении горизонтальной и вертикальной линий в верхнем наружном квадранте ягодицы.
Наденьте нестирильные перчатки.
Смочите кожным антисептиком 2 ватных шарика. Одним обработайте инъекционное поле, другим – место инъекции. Сбросьте шарики в контейнер.
Большим и указательным пальцами левой руки туго натяните кожу в месте инъекции (или захватите кожу с подлежащей мышцей, если регистрируется отсутствие подкожно-жирового слоя).
Возьмите шприц в правую руку, введите иглу на 2/3 длины под углом 90 градусов, придерживая канюлю указательным пальцем.
Для гарантии безопасности внутримышечной инъекции потяните поршень одноразового шприца на себя, убедитесь в том, что инъекционная игла случайно не попала в кровеносный сосуд, и медленно введите препарат.
Аккуратно извлеките иглу, придерживая канюлю указательным пальцем, прижмите к месту инъекции третий ватный шарик, смоченный кожным антисептиком.
Сбросьте использованные одноразовые инструменты и изделия медицинского назначения в контейнер для сбора отходов.
Обработайте руки по гигиеническому стандарту.
Сделайте запись о выполнении инъекции в документах учета.
Рис. 12. Области выполнения внутримышечной инъекции
Источник
Показания к проведению
Внутрикожные инъекции имеют особенность – они обладают интенсивным местным воздействием медикаментозного вещества. Назначаются они с диагностической целью или для инфильтрационной анестезии. Выбор вида инъекции зависит от препарата, который будут вводить, состояния пациента и цели.
Показаниями к проведению внутрикожного укола является:
-
необходимость провести тесты на аллергию для выявления реакции иммунной системы;
-
для исследования напряженности иммунитета к возбудителю туберкулеза;
-
для проведения местного обезболивания в косметологии, пластической хирургии, стоматологии;
-
для введения лекарств в толщу кожи.
Очень часто такой вид инъекций используют в косметологии для проведения процедур, например, мезотерапии, биоревитализации. С помощью внутрикожных инъекций делают прививки. Противопоказаниями к проведению процедуры является наличие любых поражений на предполагаемом для прокола месте, отек или уплотнение, аллергические реакции на препарат.
4.2. Внутримышечные инъекции
Наиболее удобным местом для внутримышечных инъекций является ягодичная область. Чтобы не попасть в нерв или сосуды этой области следует пользоваться точкой Галло. Эта точка образуется пересечением двух линий: горизонтальной, проходящей на два поперечных пальца выше большого бугра бедра, и вертикальной, определяющей внутреннюю треть ягодицы от ее двух наружных третей.
После подготовки места инъекции и шприца иглу, направленную перпендикулярно к месту инъекции, быстро извлекают, прижимая кожу в месте инъекции П пальцем левой руки (рис. 4.3).
Алгоритм внутримышечной инъекции
1. Обработать руки.
2. Попросить больного лечь на топчан.
3. Собрать шприц, набрать 5-10 мл лекарства, поменять иглу, выпустить воздух.
4. Обработать ватой, смоченной спиртом, вначале большую площадь верхнего квандранта ягодицы, затем непосредственно место инъекции.
5. Взять шприц в правую руку.
6. Растянуть кожу первым и вторым пальцами.
7. Шприц надо держать перпендикулярно коже — под углом 90, ввести иглу в мышцу.
8. Ввести лекарство.
9. Удалить иглу быстрым движением. Сделать лёгкий массаж места
инъекции, не отнимая вату от поверхности кожи.
При введении лекарства из ампул, её необходимо предварительно встряхнуть, затем надпилить пилочкой. Ватным шариком, смоченным спиртом отломить узкий конец ампулы. Ампулу с масляным раствором предварительно следует подогреть на водяной бане до Т-38 0 С и сделать инъекцию тёплого раствора.
Рис. 4.3. Техника внутримышечных инъекций.
Что такое NITHYA?
Nithya – итальянский препарат, биорепарант, на 100% биологически совместимый с нашим организмом, не вызывающий воспаления и оказывающий мощное стимулирующее воздействие на фибробласты. Действие препарата обусловлено содержанием конского коллагена высокой степени безопасности (коллаген I типа). Микрочастицы коллагена образуют порошок, который косметолог разводит в определенном соотношении с физраствором для проведения инъекций. По технологии проведения пациентам процедура напоминает биоревитализацию или мезотерапию
Обратите внимание, Нития – единственный коллагеносодержащий препарат на рынке эстетической медицины, получивший разрешение на использование в клиниках. Он одобрен FDA, американским Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов
Преимущества
Внутрикожная инъекция
Внутрикожную инъекцию применяют:
- с диагностической целью (аллергические пробы Бюрне, Манту, Касони и др.),
- для местного обезболивания (обкалывания).
С диагностической целью вводят 0,1-1 мл вещества, используя участок кожи внутренней поверхности предплечья.
Проба Бюрне — метод диагностики бруцеллёза, представляющий собой аллергическую пробу с внутрикожным введением бруцеллина.
Проба Манту — диагностическая аллергическая проба для выявления туберкулёза с внутрикожным введением туберкулина.
Проба Касони — диагностическая аллергическая проба для диагностики эхинококкоза с внутрикожным введением эхинококкового антигена.
Необходимое оснащение:
- стерильный шприц ёмкостью 1 мл с иглой,
- стерильный лоток,
- ампула с аллергеном (сывороткой, токсином),
- 70% раствор спирта,
- бикс со стерильным материалом (ватные шарики, тампоны),
- стерильные пинцеты,
- лоток для использованных шприцев,
- стерильные перчатки,
- маска,
- противошоковый набор лекарств.
Порядок выполнения внутрикожной аллергической пробы:
Тщательно вымыть руки с мылом тёплой проточной водой; не вытирая полотенцем, чтобы не нарушить относительную стерильность, хорошо протереть их спиртом; надеть стерильные перчатки и также обработать их стерильным ватным шариком, смоченным в 70% растворе спирта.
- Набрать в шприц назначенное количество лекарственного раствора.
- Попросить больного занять удобное положение (сесть или лечь) и освободить место инъекции от одежды.
- Обработать место инъекции стерильным ватным шариком, смоченным в 70% растворе спирта, совершая движения в одном направлении сверху вниз; подождать, пока высохнет кожа в месте инъекции.
- Левой рукой снаружи обхватить предплечье больного и фиксировать кожу (не натягивать!).
- Правой рукой ввести в кожу иглу срезом вверх в направлении снизу вверх под углом 15° к кожной поверхности на длину только среза иглы таким образом, чтобы срез просвечивал через кожу.
- Не вынимая иглы, чуть приподнять кожу срезом иглы (образовав «палатку»), перенести левую руку на поршень шприца и, надавливая на поршень, ввести лекарственное вещество.
- Извлечь иглу быстрым движением.
- Сложить использованные шприц, иглы в лоток; использованные ватные шарики помес-тить в ёмкость с дезинфицирующим раствором.
- Снять перчатки, вымыть руки.
- При проведении внутрикожной аллергической пробы стерильный ватный шарик прикладывать не нужно.
- Результаты аллергической пробы оценивают врач или специально обученная медицинская сестра.
Осложнения и некоторые способы их устранения
При проведении данного вида процедур наиболее распространены такие осложнения, как местное инфицирование в результате нарушения стерильности и некротические процессы вследствие введения лекарств, не рассчитанных на подкожное введение, либо попадание несовместимых веществ в кровеносный сосуд. Обе ситуации характерны развитием местного воспаления тканей и требуют обязательного лечения.
Местное инфицирование
Чаще всего приводит к абсцессу. Поэтому, при появлении первых признаков (покраснения, болевых ощущений, отека) нужно как можно быстрее обработать место укола антисептическим расствором и наложить спиртовой или полуспиртовой компресс.
Некроз
Может возникнуть по причине ошибочного введения под кожу сильно раздражающего вещества (10% хлорида кальция, например). В течение первого часа проявляются и усиливаются колющие боли на участке укола. Появляется гиперемия, иногда сопровождаемая цианозом, отёк. Отеки могут сопровождаться появлением волдырей. В конечной стадии образуются некротические язвы, что свидетельствует об окончании процесса местного отмирания тканей.
При появлении первых признаков следует немедленно прекратить введение препарата и наложить жгут выше места инъекции. Далее, попытаться, воспользовавшись другим стерильным шприцом, по возможности «откачать» введенное лекарственное средство. Или же, если время упущено, напротив, «обколоть» данную область дистиллированной водой для инъекций или физраствором. По возможности, лучше приготовить раствор с одним из этих инъекционных растворителей и новокаином, взятом в концентрации 0.5% , и обколоть проблемное место сразу именно им. Это значительно уменьшит концентрацию введенного раздражающего вещества и обезболит место проблемной процедуры. Спустя 10–20 минут на это место следует наложить грелку со льдом.
При варианте развития некроза это место следует обработать зелёнкой (бриллиантовая зелень) или раствором марганцовки (перманганат калия) и наложить стерильную повязку.
Прочие
Могут проявляться и другие негативные реакции, характерные для подкожных и внутримышечных инъекций, такие как инфильтрат, аллергические реакции, абсцесс.
Рекомендуем почитать:
- Как приготовить раствор для инъекций
- Как подобрать иглу и шприц для постановки укола
- Установка внутривенного катетера и правила ухода за ним
- Как поставить себе внутримышечную инъекцию?
- Как поставить капельницу?
- Как сделать укол внутривенно?
- Как сделать подкожную инъекцию самому себе?
Техника введения инсулина при помощи шприц-ручки:
- Подготовьте шприц-ручку. Если нужно ввести НПХ-инсулин (мутный), его следует хорошо перемешать (10 раз согнуть в локте вытянутую руку со шприц-ручкой, пока раствор не станет равномерно мутным).
- Перед набором дозы при каждой инъекции рекомендуется выпустить 1-2 единицы инсулина в воздух для того, чтобы удостовериться в работоспособности шприц- ручки.
- При помощи наборного кольца выставьте необходимую дозу в окошке корпуса.
- Оголите место на коже, куда будете вводить инсулин. Протирать спиртом место инъекции не нужно
- Большим и указательным пальцами возьмите кожу в складку (кроме случаев введения инсулина в область бедра иглой 5-6 мм, в этом случае этот пункт пропускается)
- Введите иглу у основания кожной складки под углом 40-60 градусов (при введении инсулина в область бедра 5-6 мм иглой угол 90 градусов).
- Не отпуская складку (!), нажмите до упора на поршень шприца.
- Отпустите складку и одновременно извлеките наполовину иглу.
- Подождите несколько секунд (нужно посчитать до 10).
- Если все сделано правильно, то на конце иглы будет капелька инсулина, а место инъекции после отведения глаз Вы не найдете (не будет крови или вытекшего обратно инсулина).
Внутривенная инъекция: осложнения
Внутривенная инъекция — очень ответственная процедура. Ниже приводятся возможные осложнения данной манипуляции. В скобках обозначены наиболее частые причины их возникновения.
- Подкожная гематома (прокол стенок вены насквозь, недостаточное прижатие вены после инъекции)
- Подкожный инфильтрат (попадание под кожу лекарственного вещества)
- Флебит, тромбофлебит (раздражающее действие раствора, частые инъекции в область одной вены)
- Отрыв тромба (венепункция в месте образования тромба)
- Некроз мягких тканей (попадание под кожу лекарственных веществ, вызывающих ожог тканей)
- Пирогенная реакция (использование просроченных растворов)
- Обморок, коллапс (быстрое введение лекарственного раствора, инъекция натощак)
- Аллергические реакции — крапивница, отек Квинке, анафилактический шок (разные причины)
- Воздушная эмболия (введение пузырьков воздуха в вену)
- Масляная эмболия (ошибочное введение масляных растворов в вену)
- Остановка сердца (струйное введение лекарственных препаратов, предназначенных только для капельного вливания)
Медицинская сестра должна осознавать серьезность такого метода лечения, как внутривенная инъекция. Чтобы с наибольшей вероятностью предупредить возникновения осложнений, следует соблюдать:
- все правила асептики и антисептики
- предписания нормативных документов, регламентирующих проведение процедуры
Предлагаем посмотреть видео наших коллег по рассматриваемой теме.
Что замедляет синтез коллагена
Для начала разберемся, что такое коллаген. Это структурный белок, составляющий 9/10 дермы, обеспечивающий тонус и упругость кожи. Снижение выработки коллагена происходит из-за низкой активности фибробластов – клеток соединительной ткани. Когда их деление происходит медленно, в дерме происходит следующее: новых коллагеновых связей оказывается недостаточно, а старые спиралевидные соединения коллагеновых волокон «расслабляются», превращаясь из пружинок в веревочки. Из-за этого кожа провисает. Это естественный процесс, которым, однако, можно управлять.
И все же, почему коллагена становится меньше? Снижение выработки коллагена связано с:
- нарушением баланса витаминов, микроэлементов;
- гормональным дисбалансом;
- воздействием свободных радикалов;
- вредными привычками;
- воздействием погодных условий (солнце, ветер);
- злоупотреблением кофеиносодержащими напитками.
Врачи клиники Марины Рябус для улучшения синтеза коллагена и укрепления существующих коллагеновых соединений назначают комплексную терапию, включающую в себя:
- прием БАДов;
- коррекцию режима питания;
- ультразвуковое, радиоволнововое, лазерное омоложение тканей;
- инъекции коллагеносодержащего препарата Нития.
4.1. Внутрикожные и подкожные инъекции
Для внутрикожных инъекций применяются иглы с малым диаметром, короткие, для подкожных введений — иглы среднего размера с большим диаметром.
Подготовка рук медицинского персонала производится следующим образом. Руки моют стерильной щеткой с мылом в течение 3-5 мин., протирают стерильной марлевой салфеткой и обрабатывают марлевым или ватным стерильным тампоном, пропитанным 70-градусным спиртом.
Кожу на месте предполагаемой инъекции тщательно протирают спиртом или эфиром и смазывают йодом. При инъекциях следует строго соблюдать правила асептики и антисептики. Подготовка к процедуре должна быть произведена в отсутствие больного.
Внутрикожные инъекции обычно применяются как при производстве кожных разрезов, так и при воспроизведении каких-либо проб или реакции Каццони. Правильность введения лекарственного вещества определяют на глаз (появление так называемой лимонной корочки) (рис. 4.1).
Внутрикожное введение лекарств
1. Обработать руки.
2. Собрать шприц и набрать лекарство.
3. Насадить маленькую иголку и выпустить воздух.
4. Обработать спиртом внутреннюю поверхность средней трети предплечья.
5. Подождать пока просохнет кожа.
6. Иглу держать срезом вверх, натянуть кожу в месте инъекции.
7. Медленно ввести иглу в кожу на 0,3мм параллельно её поверхности.
8. Ввести лекарственное средство.
9. При правильном выполнении инъекции образуется «пуговка».
Рис. 4.1. Техника внутрикожной инъекции.
При подкожных инъекциях раствор различных лекарственных веществ вводят в те места, где наиболее развит подкожный жировой слой: в наружную поверхность бедра, в нижнебоковые отделы брюшной стенки, ниже угла лопатки, в наружную поверхность плеча и др. При назначении частых инъекций следует менять места, придерживаясь известного порядка (плечо, брюшная стенка, бедро и др.) и избегать тех мест, где проходят крупные нервы или подкожные вены.
Производят широкую обработку кожи дезинфицирующими растворами и смазывают йодом намеченные для инъекции места. В 2- или 5-грамовый шприц с подобранной для него иглой набирают соответствующее лекарственное вещество и выпускают воздух из шприца. Пальцами левой руки берут кожу больного в складку, а правой супинированной кистью со шприцем, лежащим на II и III пальцах и поддерживаемым большим пальцем, быстро производят прокол в основание складки, куда медленно вводят содержимое шприца, опустив левую руку. Более удобно делать инъекцию сверху вниз или снизу вверх.
Так как игла свободно находится в подкожной жировой клетчатке, ее можно легко и осторожно передвигать в различных направлениях, что бывает иногда необходимо при введении значительных количеств лекарственных растворов (рис. 4.2)
1. Обработать руки, собрать шприц (1,2,5 мл), надеть иглу и набрать лекарство.
2. Снять иглу, выпустить воздух, взять пинцетом со стерильного стола шарик, смочить его 96% спиртом, переложить в руку.
3. Обработать среднюю треть наружной поверхности плеча спиртом.
4. Вторым пальцем правой руки держать иглу, 5 пальцем поршень, а остальными цилиндр.
5. Левой рукой собрать кожу в складку треугольной формы, основанием вниз.
6. Быстрым движением ввести иглу в основание треугольника под углом 45° на глубину 1см между 1 и 2-ым пальцами левой руки.
7. Ввести лекарство.
8. Быстрым движением извлечь иглу.
9. Приложить ватный шарик, смоченный спиртом.
Рис. 4.2. Техника подкожных инъекций.
Внутримышечная инъекция
- Попадание иглы в кровеносный сосуд, что может привести к эмболии, если вводятся масляные растворы или взвеси, которые не должны попадать в непосредственно в кровоток. При применении подобных препаратов после введения иглы в мышцу оттягивают поршень назад и убеждаются в отсутствии крови в шприце.
- Инфильтраты — болезненные уплотнения в толще мышечной ткани на месте укола. Могут возникнуть на второй-третий день после инъекции. Причинами их возникновения может быть как несоблюдение правил асептики (нестерильный шприц, плохо обработанное место укола), так и многократное введение препаратов в одно и то же место, или повышенная чувствительность тканей человека к вводимому препарату (характерно для масляных растворов и некоторых антибиотиков).
- Абсцесс — проявляется гиперемией, флюктуацией и болезненностью кожи над инфильтратом, повышенной температурой тела. Требует срочной хирургической обработки и лечения антибиотиками.
- Аллергические реакции на введённый препарат. Для избежания данных осложнений перед введением препарата собирается анамнез, выясняется наличие аллергических реакций на какие-либо вещества. При любом проявлении аллергической реакции (независимо от способа предыдущего введения) целесообразна отмена препарата, поскольку повторное введение данного лекарственного средства может привести к анафилактическому шоку.
Как внутрикожно вводить лекарства и растворы
- Перед выполнением инъекции уточните фамилию пациента, проверьте название препарата и соответствие его дозы назначению врача.
- Обработайте руки.
- Соберите одноразовый инъекционный шприц.Наберите в шприц лекарственный препарат (раствор) из ампулы или флакона и положите его в стерильный лоток.
- Разместите необходимое оснащение на манипуляционном столике.
- Выберите безопасное положение для инъекции в зависимости от вводимого препарата и состояния пациента.
- Предложите пациенту занять удобное положение (сидя или лежа) или помогите ему занять удобное положение.
- Выберите и осмотрите анатомические области, которые обычно используются для внутримышечных инъекций: широкую латеральную мышцу бедра, верхний наружный квадрант ягодицы, дельтовидную мышцу.
Области выполнения внутримышечной инъекции - Убедитесь в отсутствии признаков воспаления и повреждения кожи, отека и инфекции и пропальпируйте планируемый участок инъекции.
- Чтобы избежать случайного повреждения верхней ягодичной артерии и седалищного нерва при выполнении внутримышечной инъекции в ягодичную область, следует использовать точку Галло.Для нахождения точки Гало мысленно проведите горизонтальную линию от места начала межъягодичной щели до большого вертела бедренной кости. Затем разделите линию пополам и мысленно проведите вертикальную линию. Точка Галло будет располагаться на пересечении горизонтальной и вертикальной линий в верхнем наружном квадранте ягодицы.
- Наденьте нестирильные перчатки.
- Смочите 2 ватных шарика кожным антисептиком. Одним обработайте инъекционное поле, другим – место инъекции. Сбросьте шарики в контейнер.
- Большим и указательным пальцами левой руки туго натяните кожу в месте инъекции (или захватите кожу с подлежащей мышцей, если регистрируется отсутствие подкожно-жирового слоя).
- Возьмите шприц в правую руку, введите иглу на 2/3 длины под углом 90 градусов, придерживая канюлю указательным пальцем.
- Для гарантии безопасности внутримышечной инъекции потяните поршень одноразового шприца на себя, убедитесь в том, что инъекционная игла случайно не попала в кровеносный сосуд, и медленно введите препарат.
- Аккуратно извлеките иглу, придерживая канюлю указательным пальцем, прижмите к месту инъекции третий ватный шарик, смоченный кожным антисептиком.
- Сбросьте использованные одноразовые инструменты и изделия медицинского назначения в контейнер для сбора отходов.
- Обработайте руки по гигиеническому стандарту.
- Сделайте запись о выполнении инъекции в документах учета.
Подкожные инъекции
- наружная поверхность плеча
- подлопаточное пространство
- передненаружная поверхность бедра
- боковая поверхность брюшной стенки
- нижняя часть подмышечной области
- в места с отёчной подкожно-жировой клетчаткой
- в уплотнения от плохо рассосавшихся предыдущих инъекций
Как подкожно вводить лекарства и растворы
- Перед выполнением инъекции уточните фамилию пациента, проверьте название препарата и соответствие его дозы назначению врача.
- Обработайте руки.
- Соберите одноразовый инъекционный шприц.
- Наберите в шприц лекарственный препарат (раствор) из ампулы или флакона и положите его в стерильный лоток.
- Разместите необходимое оснащение на манипуляционном столике.
- Выберите безопасное положение для инъекции в зависимости от вводимого препарата и состояния пациента.
- Предложите пациенту занять удобное положение (сидя или лежа) или помогите ему занять удобное положение.
- Выберите и осмотрите анатомические области, которые обычно используются для выполнения инъекции в подкожно-жировой слой. Чаще всего используют наружную боковую поверхность средней трети плеча, надлопаточную область, переднюю поверхность бедра, передне-боковую поверхность бедра, боковые стороны живота (не более 2,5 см от пупка).
- Убедитесь в отсутствии признаков воспаления и повреждения кожи, отека и инфекции и пропальпируйте планируемый участок инъекции.
- Наденьте нестирильные перчатки.
- Смочите 2 ватных шарика кожным антисептиком. Одним обработайте инъекционное поле, другим – место инъекции. Сбросьте шарики в контейнер.
- Большим и указательным пальцами левой руки соберите кожу в месте инъекции в складку треугольной формы.
- Возьмите шприц в правую руку, введите иглу срезом вверх под углом 45 градусов, придерживая канюлю указательным пальцем, и медленно введите препарат.При выполнении подкожных инъекций инъекционная игла традиционно вводится в кожу под углом 45 градусов. Однако с появлением и активным внедрением коротких инсулиновых игл длиной 5–6—8 мм инъекции инсулина выполняются под углом 90 градусов.
- Аккуратно извлеките иглу, придерживая канюлю указательным пальцем, прижмите к месту инъекции третий ватный шарик, смоченный кожным антисептиком.
- Сбросьте использованные одноразовые инструменты и изделия медицинского назначения в контейнер для сбора отходов.
- Обработайте руки.
- Сделайте запись о выполнении инъекции в документах учета.
Выполнение внутримышечных инъекций
Протерев ампулу ватой, смоченной в спирте, пальцами отломите ее узкую часть. Во избежание травмирования поверхности рук осколками стекла в случае неудачного открытия ампулы, оберните ампулу кусочком ваты или бумажной салфеткой.
Уложив больного на живот, протрите участок ягодицы ватой, смоченной в спирте или спиртовой салфеткой. Возьмите шприц в руку, пальцами свободной руки натяните кожу в месте будущего укола. В случае выполнения инъекции ребенку, кожу необходимо, наоборот, взять в складку. Плавным и сильным движением введите иглу шприца на 3/4 ее длины в ягодичную мышцу под углом 900.
Введите лекарство, медленно надавливая на поршень шприца. Смоченной в спирте ваткой прижмите место укола, а затем быстрым движением извлеките иглу из мышечной ткани. Не убирая вату, помассируйте рукой уколотое место.
В случае длительного курса уколов, чередуйте инъекции, выполняя их поочередно в правую и левую ягодичные мышцы, отступая в сторону от предыдущего места укола на 1 см.
Подкожные инъекции
- Наиболее распространенными участками тела для выполнения подкожных инъекций являются подлопаточная область спины, верхняя треть наружной поверхности плеча, боковая поверхность брюшной стенки и переднебоковая поверхность бедра.
- Подготовка к подкожному уколу аналогична действиям перед внутримышечными инъекциями, а сама техника укола имеет отличия.
- Возьмите в руку шприц таким образом, чтобы канюля иглы лежала на втором пальце, третий и четвертый пальцы держали цилиндр шприца снизу, а первый поддерживал его сверху.
Пальцами свободной руки соберите кожу пациента в складку, а затем введите иглу в основание кожной складки под углом 450 на глубину, равную 2/3 длины иглы. Руку, фиксирующую кожную складку, перенесите на поршень шприца и медленно введите препарат, не перекладывая шприц из руки в руку.
Аккуратно извлеките иглу из тела, придерживая ее за канюлю, а к месту укола приложите вату смоченную спиртом.
Особенности выполнения внутрикожных инъекций
Средняя треть наружной поверхности плеча, средняя треть внутренней поверхности предплечья, подлопаточная область спины, боковая поверхность передней брюшной стенки, переднебоковая поверхность бедра – вот перечень участков тела, используемых для выполнения внутрикожных инъекций. Положение пациента при этом может быть как лежа, так и сидя или стоя.
Обработав поверхность кожи смоченной в спирте ваткой, необходимо дождаться высыхания кожи и лишь затем приступать к выполнению инъекции.
Возьмите шприц в руку так, чтобы указательный палец находился на канюле иглы, а остальные придерживали шприц за его цилиндр. Введите иглу срезом вверх в кожу под углом 150, на длину среза иглы, срезом иглы приподнимите кожу вверх, а затем свободной рукой плавно нажмите на поршень шприца, вводя лекарство.
Легким быстрым движением извлеките иглу из кожи. В случае выполнения лекарственной или аллергологической проб иглу извлекайте без прикладывания ватного шарика.
Этапы проведения микротоковой терапии
Для того чтобы справиться с имеющимися проблемами врач-косметолог должен четко понимать, каким образом он будет воздействовать на слои кожи (эпидермис, дерму) и мышцы. Последние при микротоковой терапии не сокращаются. Слабоимпульсный ток достигает сухожильного органа Гольджи в мышцах и, в зависимости от манипуляций врача, стимулирует или расслабляет тонус мышцы. Это помогает, например, бороться со складками на лице.
Поэтому уже при первом посещении специалист определяет, сколько процедур понадобится для получения стойкого результата, по каким линиям и каким образом он будет прорабатывать зону лица, шеи, декольте.
Сама процедура включает следующие этапы:
Тщательный демакияж.
Создание контактной среды.
Лимфодренажный массаж – многие специалисты предпочитают выполнять его в перчатках. Легкими массажными движениями они прорабатывают все дренажные линии по направлению к лимфатическим узлам. Уровень мощности микротоков корректируется во время массажа в зависимости от ощущений пациента.
Основная часть – воздействие на кожу специальными электродами с металлической манипулой или ватными палочками. При использовании электродов движения могут быть точечными или линейными. Последовательно прорабатываются все основные мышцы
Особое внимание уделяется участкам кожи с заломами и морщинами. Зона вокруг глаз и лоб прорабатываются только в том случае, если клиент предварительно не делал инъекции ботокса, так как микротоки укорачивают срок его действия.
В заключение возможна симметричная проработка обеих частей лица.
Нанесение маски или крема.
Длительность процедуры составляет в среднем до 40-45 минут. Периодичность – 2 раза в неделю, курс – 10-12 процедур. Если после этого раз в месяц проводить поддерживающую процедуру, результат курса сохранится в течение года.
Процедура микротоковой терапии
Подготовка к процедуре
Перед проведением уколов медсестра проводит тщательную подготовку. Обычно препарат, который будут вводить внутрикожным способом назначает лечащий врач. Поэтому задача медсестры состоит в том, чтобы объяснить последовательность процедуры и выполнить ее.
Перед проведением манипуляции в нашей клинике ответственный медицинский персонал проверяет сроки годности препаратов, соответствие названия и дозировки, отсутствие внешних повреждений упаковки. Перед выбором места укола медсестра проверяет его с помощью пальпации. Признаки воспаления или инфильтрации – причина поменять место введения инъекции и сообщить врачу. Это даст возможность избежать неприятных осложнений в виде гематом или нагноений.