Симптомы при спиде
Содержание:
- Особенности лечения СПИДа
- Бактериальные инфекции
- Кто виноват?
- Источники
- Что провоцирует / Причины СПИДа (синдрома приобретённого иммунного дефицита):
- Профилактика СПИДа и ВИЧ
- Лечение СПИДа в Москве
- Диагностика
- Клиника
- ВИЧ-инфекция у детей
- Генетическая изменчивость ВИЧ
- Стадии ВИЧ-инфекции
- Лечение ВИЧ-инфекции
- Анализы на ВИЧ
- Что такое СПИД у детей —
- Диагностика ВИЧ-инфекции
- Как можно заразиться ВИЧ
- Как устроен вирус иммунодефицита
- Профилактика ВИЧ-инфекции
- Характеристика возбудителя
- Вирус-перебежчик: откуда взялся ВИЧ
Особенности лечения СПИДа
Такое течение болезни является характерным для пациентов в отсутствие лечения. В случае же, если человек вовремя узнал о своем ВИЧ-положительном статусе, и начал принимать АРТ (антиретровирусную терапию), то его иммунная система не будет подвергаться разрушению, и СПИД при этом не разовьется. Препараты, которые входят в состав АРТ непосредственного влияния на иммунитет не оказывают, они лишь подавляют размножение ВИЧ в организме. Это останавливает развитие болезни, а уже резервы самого организма позволяют поддерживать количество CD4лимфоцитов на должном уровне, и даже повышать их число (если оно все же успело снизиться до начала лечения).
Таким образом, даже пациент, у которого развилась та или иная оппортунистическая инфекция со временем может повысить свой иммунный статус до тех значений, при которых инфекции и опухоли встречаются не чаще, чем у людей с ВИЧ-отрицательным статусом. Конечно, на это может потребоваться довольно много времени. Несколько месяцев, а иногда и лет может потребоваться на то, чтобы количество CD4 выросло с 50 кл/мкл до 350 кл/мкл и выше. И все это время опасность, что у человека разовьется какая-либо еще оппортунистическая инфекция, сохраняется, хотя и снижается со временем. Потому лучше знать свой ВИЧ-статус, и при положительных результатах анализа начинать терапию сразу же, а не ждать снижения иммунитета и развития СПИДа.
В нашем частном центре H-Clinic в Москве вы сможете пройти полную диагностику и вовремя начать лечение, чтобы не позволить последствиям заболевания разрушить организм. Симптомы СПИДа характерны для мужчин и женщин и особенности их проявления в большей мере зависят от индивидуальных качеств организма пациента. Уточнить стоимость лечения и записаться на консультацию к специалистам клиники можно по телефону +7(499) 588-84-25
Медицинский редактор: руководитель Университетской клиники, к.м.н., врач-инфекционист Коннов Данила Сергеевич
Бактериальные инфекции
Язвенно-некротический гингивит развивается у ВИЧ-инфицированных лиц как в различные периоды клинических проявлений СПИДа, так и без них при наличии антител против вируса. Пациенты жалуются на боль и кровоточивость десен во время чистки зубов, приема пищи; неприятный запах изо рта. При осмотре обнаруживается серо-желтый налет (некротическая пленка), покрывающий десневой край и межзубные сосочки. Слизистая оболочка в области десны гиперемирована, отечна, напряжена.
После проведения лечения симптомы исчезают, однако отмечается склонность к рецидивам. Затяжное течение может приводить к глубоким язвам с поражением костных структур, некротизацией межзубной перегородки (рис. 4).
Рис. 4. Простой герпес на губе.
Следствием гингивита является периодонтит (пародонтит) с иррегулярной генерализованной деструкцией костной ткани и опорно-удерживающего аппарата зуба. Лечение больных не обеспечивает стойкого результата.
Кто виноват?
Количество больных становилось все больше, и ученые из CDC стали подозревать, что СПИД все-таки заразен. Однако прямых доказательств пока не было. Опыты на животных никакого результата не давали. Инъекции зараженной человеческой крови на здоровье зверей не отражались. Привить же здоровому человеку иммунодефицит никто не решался. Нужно было идти другим путем.
Первое косвенное доказательство заразности СПИДа принадлежало независимому эксперту по статистике эпидемий из Сан-Франциско Эндрю Моссу. Заинтригованный сложной проблемой, он собрал сведения обо всех зарегистрированных случаях болезни. Затем Мосс построил график, иллюстрирующий ежегодную заболеваемость СПИДом, проанализировал его и пришел в ужас. Даже по самым приблизительным расчетам выходило, что СПИД распространяется гораздо быстрее любой незаразной болезни. Разумеется, не так стремительно, как воздушно-капельные инфекции вроде гриппа, но вполне сопоставимо с гепатитом, который передается половым путем или с кровью. А это значит, что если болезни не помешать, то уже к 1984 году во всем мире разразится эпидемия СПИДа.
Полученные Моссом результаты долго не предавали огласке. Консервативные ученые и узколобые политики безуспешно старались уличить ученого в некомпетентности и найти ошибку в его цифрах. А тем временем, не подозревая о нависшей угрозе, люди продолжали вступать в случайные половые связи (без презерватива) и вкалывать наркотики общим шприцем…
Другое, не менее важное, хотя тоже косвенное доказательство заразности СПИДа добыли социологи из пресловутой «группы по саркоме Капоши» CDC (Центра по контролю заболеваемости). Они ездили по Америке, разыскивали больных СПИДом и задавали им каверзные вопросы
Расспрашивали об образе жизни, отношении к наркотикам, составляли список всех любовников. Очень скоро выяснилось, что жены и мужья обычно болеют одновременно, что болеют колющиеся, а не курящие наркоманы. Кроме того, у больных с беспорядочной половой жизнью хотя бы один из сексуальных партнеров обязательно болен СПИДом.
Пытаясь разобраться, кто кого заразил, социологи составили большую карту-схему. На ней имена любовников, заболевших СПИДом, соединялись между собой стрелочками. Каково же было удивление ученых, когда они обнаружили, что к имени Гаэтан Дугас ведет самое большое количество стрелочек. Неужели, это и есть тот человек, с которого в США начался СПИД? Социологи ошиблись. Гаэтана опередил некий 15-летний подросток из Сент-Луиса, скончавшийся в 1968 году от неизвестной науке болезни. Диагноз ему поставили задним числом, проверив на СПИД образец замороженной крови. После первого случая были и другие. Однако Гаэтан Дугас так и остался в истории, как «пациент zero».
Источники
- ТБ/ВИЧ в Российской Федерации. Эпидемиология, особенности клинических проявлений и результаты лечения /Г.Ж. Ашенова, В.Б. Галкин, З.М. Загдын, О.Г. Зырянова, М.А. Комкова, Ю.С. Кононенко, М.В. Лехляйдер, М.А. Милютина, Б.М. Малиев, О.Б. Нечаева, О.В. Овсянкина, В.И. Панасюк, С.В. Петухова, Н.Д. Пирогова, С.Б. Пономарёв, С.А. Попов, Л.И. Русакова, О.А. Подгайная, А.К. Свичарская, С.В. Смердин, С.А. Стерликов, А.Н. Стрелков, В.В. Тинькова, Е.Г. Фролов, Л.Н. Чиганова, Е.А. Юхнова : под ред. С.А. Стерликова. – М.: РИО ЦНИИОИЗ, 2018. – 67 с.
- Современные практики иммунизации детей, экспонированных ВИЧ и ВИЧинфицированных / В. А. Кукаркина, А. А. Голубкова, А. С. Подымова // Журнал микробиологии, эпидемиологии и иммунобиологии. — 2020. — N 4. — С. 375- 384.
Что провоцирует / Причины СПИДа (синдрома приобретённого иммунного дефицита):
СПИД вызывается вирусом иммунодефицита человека, относящимся к семейству ретровирусов, роду лентивирусов.
Как и все ретровирусы, ВИЧ имеет особенность репликации, называемую обратной транскрипцией, и свойство поражать клетки крови человека, имеющие на своей поверхности CD4-рецепторы (CD4+ Т-лимфоциты, макрофаги).
Оболочка вируса состоит из двуслойной липидной мембраны, на поверхности которой имеется ряд белков, таких как:
gp41 — трансмембранный гликопротеин, TM (англ. Transmembrane glycoprotein) и
gp120 — поверхностный гликопротеин SU (англ. Surface glycoprotein).
Внутри «ядра» вируса, состоящего из матричного p17 белка и белка-капсида p24, находятся две одноцепочечные молекулы вирионной РНК и ряд энзимов:
— обратная транскриптаза, RT (англ. Reverse transcriptase);
— интеграза (IN);
— протеаза (PR).
Профилактика СПИДа и ВИЧ
Лечение СПИДа в Москве
СПИД (синдром приобретенного иммунодефицита) — это продвинутая стадия инфицирования, возникающая при отсутствии адекватного лечения ВИЧ-инфекции. То есть, после попадания ВИЧ (вируса иммунодефицита человека) в организм, СПИД развивается далеко не всегда и не сразу. После того, как вирус попал в организм человека (это происходит, как правило, при гетеро- и гомосексуальных незащищенных половых контактах или использовании общих игл для введения психоактивных веществ), он начинает размножаться в клетках, которые имеют определенные рецепторы. Преимущественно, это клетки иммунной системы — Т-лимфоциты, макрофаги, клетки Лангерганса, клетки микроглии. Больше всего от воздействия ВИЧ страдают именно Т-лимфоциты, так называемые СD4-клетки, или Т-хелперы. Когда речь идет об иммунном статусе пациента с ВИЧ-инфекцией, обычно выявляют в анализе именно их количество в одном микролитре крови.
Вообще, понятие «иммунный статус» более обширное и включает в себя помимо количества CD4-лимфоцитов еще и их процентное содержание, содержание CD8-лимфоцитов (в абсолютных цифрах и процентах ), а также соотношение CD4 к CD8. Размножение вируса внутри Т-хелперов приводит к их разрушению и постепенному снижению количества. Также, вирус иммунного дефицита человека запускает процессы запрограммированной гибели Т- хелперов. У здорового человека содержание CD4 Т-лимфоцитов в 1 микролитре крови составляет от 600 до 1500 клеток. ВИЧ может вызывать снижение их числа до 300 клеток, до 100 и даже до 0.
Диагностика
Для диагностики ВИЧ-инфекции используется двухуровневый подход: косвенные тесты для выявления антител с ВИЧ и прямые – для обнаружения самого вируса и оценки вирусной нагрузки:
- скрининг на ВИЧ – экспресс-диагностика методом иммунохроматографии (ИХА) и скрининговый тест ИФА (иммуноферментный анализ) позволяют выявить антитела, достоверность тестов 93-99%;
- иммунный блоттинг (иммуноблот) – показан при положительном анализе скрининга или при сомнениях в его результатах, тест определяет антитела к нескольким белкам ВИЧ, достоверность 99,9%;
- ПЦР – исследование генетического материала вируса, достоверность 80-90%.
Важно! Тест на ВИЧ рекомендуется сдавать всем людям после незащищенного полового акта, особенно с новым партнером, перед любой хирургической операцией, в период подготовки к зачатию и на ранних сроках беременности. Регулярное обследование необходимо проходить людям с нетрадиционной сексуальной ориентацией, поскольку они попадают в группу риска по ВИЧ
Клиника
Инкубационный период при ВИЧ-инфекции составляет 1–3 месяца, но может быть и большим. После этого развивается начальный этап болезни, называемый острой ВИЧ-инфекцией.
Только у 20 % инфицированных при этом появляются клинические признаки в виде общеинфекционного синдрома недифференцированного характера (мононуклеозоподобных проявлений, серозного менингита, энцефалопатии, миелопатии или невропатии).
Клинически благополучный исход острой стадии болезни не означает ни приобретения иммунитета, ни выздоровления, несмотря на сероконверсию. Болезнь переходит в хроническую стадию, которая протекает либо субклинически, либо в виде персистирующей генерализованной лимфаденопатии с постоянным малозаметным переходом в СПИД-ассоциированный синдром.
Больные сохраняют активность, работоспособность и удовлетворительное самочувствие. Признаков иммуносупрессии еще нет.
Прогностически неблагоприятным является уменьшение размеров лимфоузлов, что означает инволюцию фолликулов — морфологический признак иммунодепрессии.
Клинические симптомы СПИД-ассоциированного этапа болезни состоят из признаков начальной иммунной недостаточности. Они проявляются локальными инфекциями кожи и слизистых оболочек, вызываемых малопатогенными представителями микрофлоры оппортунистического характера (вирусные и бактериальные стоматиты, фарингиты, синуситы, оральный, генитальный, перианальный герпес, рецидивирующий герпес зостер, кандидозный стоматит, генитальный и перианальный кандидоз, дерматомикоз стоп, голеней, импетиго, угревидный фолликулит, волосистая лейкоплакия языка и др.).
Поражения кожи и слизистых оболочек вначале легко поддаются обычной терапии, но быстро рецидивируют и постепенно приобретают хронически рецидивирующий характер. Важнейшая особенность клинической картины СПИД-ассоциированного комплекса — неуклонное нарастание симптомов с усугублением уже имеющихся и появлением новых поражений.
Хронический этап болезни постепенно переходит в ее последнюю стадию — СПИД. К этому времени функции иммунитета угнетаются и расстраиваются максимально (СД-4-лимфоциты снижаются до 100 в 1 мм3).
По имеющимся наблюдениям, через 5 лет после заражения заболевают СПИДом от 25 до 50 % человек, через 7 лет — до 75 %, через 10 лет (наблюдения с 1981 г.) — несколько более 90 % зараженных. Могут ли не заболеть остальные 10 %? Могут, если латентный период болезни окажется длиннее оставшихся лет их жизни.
Инфекции — наиболее частое и опасное проявление СПИДа — развиваются в виде локализованных, генерализованных и септических форм. Поражаются кожа, слизистые оболочки, внутренние органы.
Клиническими особенностями инфекционных процессов при СПИДе являются их нарастающий характер, распространенность, тяжесть, атипичность симптоматики и множественность локализаций.
Основные заболевания, проявляющиеся при СПИДе на слизистой оболочке ротовой полости, в зависимости от этиотропного фактора группируются следующим образом.
1. Грибковые инфекции:
- кандидоз (псевдомембранозный, эритематозный, гиперпластический — в виде бляшки или узлов, ангулярный хейлит);
- гистоплазмоз.
2. Бактериальные инфекции:
- фузоспирохетоз (язвенно-некротический гингивит);
- неспецифические инфекции (хронический пародонтит);
- микобактерии, энтеробактерии.
3. Вирусные инфекции:
- герпетический стоматит;
- волосистая лейкоплакия;
- герпес зостер (опоясывающий лишай);
- ксеростомия, вызванная цитомегаловирусом.
4. Новообразования:
- саркома Капоши в полости рта;
- плоскоклеточный рак;
- лимфома Нон-Ходжкинса.
5. Поражения невыясненной этиологии:
- рецидивирующие изъязвляющиеся афты;
- идиопатическая тромбоцитопетическая пурпура (экхимозы);
- поражения слюнных желез.
ВИЧ-инфекция у детей
В подавляющем большинстве случаев дети инфицируются от матери вертикальным путем. Горизонтальный путь передачи инфекции: гемотрансфузии, сексуальные контакты, употребление наркотиков — для детей практически исключен. Типичные для взрослых признаки острой ВИЧ-инфекции, такие как лихорадка, боль в горле и лимфаденопатия, у детей не наблюдаются. В то же время наличие антител к ВИЧ в крови не всегда подтверждает наличие инфекции. Так как в грудном возрасте риск смерти от СПИДа чрезвычайно высок, начинать АРТ необходимо в первые 12 месяцев жизни, независимо от вирусологических, иммунологических и клинических критериев.
Генетическая изменчивость ВИЧ
Ретровирусы способносы выполнять уникальную, ни у одного живого объекта более не встречающуюся реакцию — обратную транскрипцию. Обратная транскрипция, в отличие от многих других реакций матричного синтеза (например, ДНК–ДНК) — процесс, слабоподкрепленный специальными корректирующими механизмами. Репликация ВИЧ характеризуется чрезвычайно высокой частотой спонтанных мутаций.
Это означает, что всякая случайно возникшая в ходе обратной транскрипции мутация имеет большие шансы закрепиться в потомстве, что имеет важные последствия для жизни самих ретровирусов и их хозяев. В частности, одним из наиболее характерных свойств ВИЧ является его непревзойденная изменчивость (вариабельность).
Вскоре после первичного заражения, в организме инфицированного присутствует уже несколько различных вариантов ВИЧ. Большое количество вариантов ВИЧ составляет основу для его быстрой эволюции (например, в случае применения антиретровирусных препаратов), однако даже в отсутствие факторов эволюционного отбора вирус продолжает существовать в виде так называемого «роя» из близкородственных в генетическом отношении, но неодинаковых вирусов.
Генетическое разнообразие ВИЧ подкрепляется быстротой его репликативного цикла, в результате которого в организме зараженного человека ежедневно образуются миллиарды новых вирусных частиц.
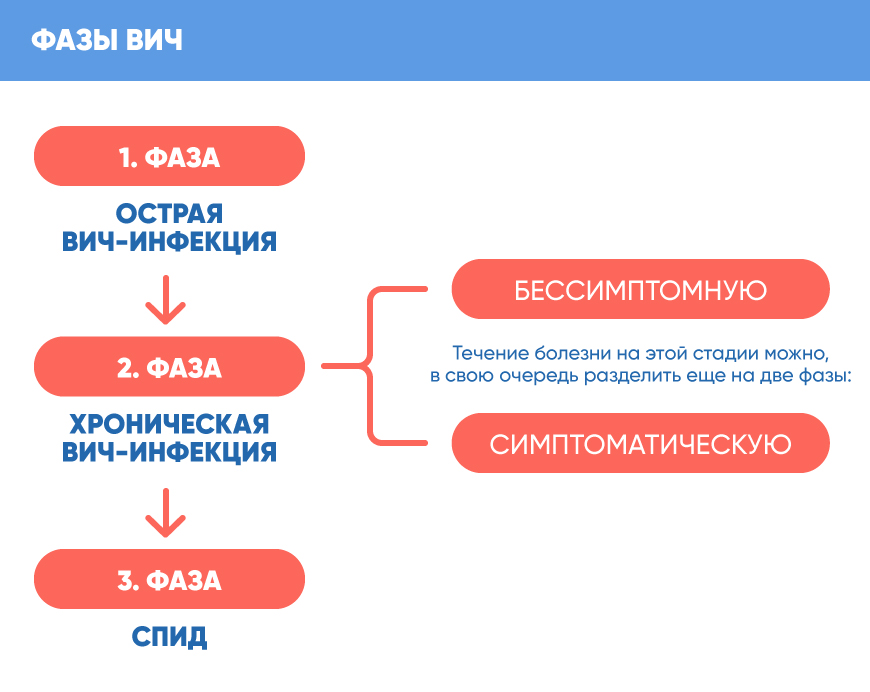
Стадии ВИЧ-инфекции
При отсутствии антиретровирусной терапии можно выделить следующие стадии течения ВИЧ-инфекции:
Инфицирование —>2-3 недели—> острый ретровирусный синдром —> 2-3 недели—>исчезновение клинических симптомов + сероконверсия —>2-4 недели—>бессимптомная хроническая ВИЧ-инфекция —>в среднем 8 лет—> симптоматическая ВИЧ-инфекция/СПИД —>в среднем 1.3 года—> смерть
При проведении антиретровирусной терапии продолжительность жизни пациента может быть продлена до 70—80 лет.
Лечение ВИЧ-инфекции
При проведении антиретровирусной терапии продолжительность жизни пациента значительно увеличивается. Антиретровирусные препараты мешают ВИЧ размножаться в клетках иммунной системы человека, блокируя внедрение вирионов в клетки и нарушая на разных этапах процесс сборки новых вирионов. Своевременно начатое лечение антиретровирусными препаратами в сотни раз снижает риск развития СПИДа и последующей смерти.
Анализы на ВИЧ
В нашем центре Вы можете сдать анализ на ВИЧ-инфекцию, комплексный анализ — на сифилис, ВИЧ, гепатиты В и С, а также анализы на другие инфекции.
Что такое СПИД у детей —
СПИД у детей – заболевание, которое начинается с инфицирования ребенка вирусом иммунодефицита человека (ВИЧ), который поражает клетки множества систем и органов (прежде всего, иммунной и нервной), сопровождается проявлением множества инфекций.
В Украине и России типичен эпидемический тип распространения рассматриваемой болезни. Эпидемические темы на сегодняшний день замедлились, они детально описаны в UNAIDS/WHO, 2008. Множество пациентов с ВИЧ и СПИДом не догадываются о своем диагнозе. Или же родители скрывают статус больного ребенка. Потому все врачи должны знать симптомы поражения организма ребенка ВИЧ, чтобы распознать их, даже если пациент обратился за помощью касательно других жалоб.
ВИЧ/СПИД передается детям такими путями:
— через плаценту
— во время родов
— на протяжении периода кормления грудью
— парентеральными путями (инъекции и манипуляции с применением мединструментов; переливание крови, ее компонентов и препаратов; при трансплантации органов)
— половым путем (подростки)
Если беременная мать не применяла профилактические меры, то частота передачи ВИЧ ребенку составит 15-30/100.
Классификация стадий СПИД у детей согласно ВОЗ:
- начальная (острая);
- персистирующая генерализованная лимфаденопатия;
- СПИД-ассоциированный комплекс;
- развёрнутый СПИД.
Диагностика ВИЧ-инфекции
Диагностика данного заболевания является значительной проблемой, так как половина из всех инфицированных лиц не подозревает, что они являются носителями ВИЧ-инфекции. Помимо клинических признаков заболевания, решающее значение в диагностике придается лабораторным методам идентификации. Именно на их основании и ставится диагноз.
Борьба с данной инфекцией в России осуществляются в рамках Национальных клинических рекомендаций по диагностике и лечению ВИЧ-инфекции у взрослых, утвержденных 10 сентября 2013 г. Согласно этим рекомендациям используются следующие лабораторные методы:
- тесты для выявления антител к ВИЧ;
- тесты для выявления антигенов ВИЧ;
- тесты для выявления и мониторинга количества вирусных нуклеиновых кислот.
Представленные методы в полном объеме решают задачи верификации заражения ВИЧ, скрининге донорской крови, установлении факта заражения конкретного лица, мониторинге прогрессирования болезни у ВИЧ-инфицированного, а также для контроля эффективности антиретровирусной терапии (АРТ).
Более подробно узнать о методах лабораторной диагностики ВИЧ-инфекции Вы сможете, прочитав на нашем сайте в Справочнике анализов и исследований статью «Анализ крови на ВИЧ».
Как можно заразиться ВИЧ
Как устроен вирус иммунодефицита
Вирус состоит из кусочка генетического кода в две цепочки РНК – крохотного фрагмента ДНК, заключённого вместе с ферментом транскриптазой в двухслойной капсуле. Фермент необходим для сборки полноценной вирусной ДНК внутри клетки хозяина. Вирус приходит в клетку с инструментом и лоскутком генетического кода, полноценный организм он собирает из подручных клеточных материалов. Поверх капсулы находится суперкапсид, именно он распознаёт в крови ту клетку, которая станет местом жительства для вируса.
Вирус придирчиво отбирает только специальные клетки крови, на поверхности которых есть CD4-антигены. Излюбленные вирусом антигены присущи Т-лимфоцитам, моноцитам, из которых внутри тканей образуются макрофаги, клеткам вспомогательной ткани, окружающей нейроны и помогающей передаче нервных импульсов нейроглии. Все эти клетки, кроме нейроглии, отвечают за иммунитет. Поэтому, чем больше вирусов, тем хуже иммунная защита человека, и наступает такой момент, когда под влиянием неуправляемой агрессии вируса иммунитет человека практически полностью истощается.
Внедрившись в клетку, вирус на двух крошечных РНК делает надстройку, постепенно превращая их в большую ДНК. Собранную из кусочков ДНК вирус встраивает в ДНК человеческой клетки, так монолитно и живут они до самой смерти клетки. Вирус не всегда губит клетку, он может прятаться в клетке, и способен так сидеть годами, а иммунная система к нему слепа, потому что он не просто внутри родной ей клетки, он почти свой – ДНК вируса и человека спаяны в одну генетическую фигуру.
Так внутриклеточно прячась, вирус избегает смерти от лекарств, ведь только он погубит клетку-хозяйку, так ему придётся выйти в кровь и искать новое место жительства. Во время поиска клеточной жилплощади лекарство его и прихлопнет. Такие вирусные прятки вынуждают пациента всю жизнь принимать лекарства. К сожалению, вирус умудряется придумать защиту, чтобы не чувствовать лекарства, но есть несколько терапевтических альтернатив по преодолению лекарственной устойчивости, и самая простая – смена лекарственного средства на другое.
Профилактика ВИЧ-инфекции
Профилактика ВИЧ-инфекции включает:
- исключение беспорядочных половых связей;
- сексуальная связь с надежным партнером;
- использование средств предохранения при случайных половых контактах;
- исключение употребления любой формы наркотических средств;
- проведение процедур пирсинга, татуировки, прокалывания ушей в специальных заведениях;
- использование индивидуальных предметов личной гигиены.
Постконтактная профилактика ВИЧ-инфекции
Постконтактная профилактика представляет собой краткосрочный курс АРТ для снижения вероятности развития заболевания после контакта с биологическими субстанциями, инфицированными ВИЧ. Биологические субстанции, при контакте с которыми вероятно заражение ВИЧ:
- кровь;
- сперма;
- влагалищные выделения;
- синовиальная жидкость;
- спинномозговая жидкость;
- плевральная жидкость;
- перикардиальная жидкость;
- амниотическая жидкость;
- любые жидкости с примесью крови;
- содержащие ВИЧ-культуры и культуральные среды.
Кроме того, существует ряд непредвиденных (аварийных) ситуаций, которые могут привести к заражению ВИЧ:
- контакт с кровью или биологическими субстанциями, контаминированными ВИЧ, при выполнении профессиональных обязанностей медицинским персоналом;
- незащищенный половой контакт с ВИЧ-инфицированным, использование нестерильных шприцев, случайные уколы иглами и т. д.).
При возникновении аварийной ситуации на рабочем месте медицинский работник обязан незамедлительно провести комплекс мероприятий по предотвращению заражения ВИЧ-инфекцией:
- в случае порезов и уколов немедленно снять перчатки, вымыть руки с мылом под проточной водой, обработать руки 70 % раствором этилового спирта, смазать ранку 5 % спиртовым раствором йода;
- при попадании крови или других биологических жидкостей больного на кожные покровы это место обрабатывают 70 % раствором этилового спирта, обмывают водой с мылом и повторно обрабатывают 70 % раствором этилового спирта;
- при попадании крови и других биологических жидкостей больного на слизистую глаз, носа и рта ротовую полость промывают большим количеством воды и прополаскивают 70 % раствором этилового спирта, слизистую оболочку носа и глаз обильно промывают водой (не тереть);
- при попадании крови и других биологических жидкостей больного на халат, одежду снимают рабочую одежду и погружают ее в дезинфицирующий раствор или в бикс для автоклавирования.
Применение АРТ должно быть начато в течение первых двух часов после аварии, но не позднее 72 часов. Медикаментозная профилактика должна проводится под контролем специалистов региональных центров профилактики и борьбы со СПИД, которые оценивают степень риска инфицирования ВИЧ и назначают необходимую схему АРТ.
Характеристика возбудителя
ВИЧ – самый досконально изученный и в то же время самый загадочный из всех известных науке вирусов.Только в России, по данным статистики, число ВИЧ-инфицированных перевалило за 1.200.000 человек, но в реальности эти цифры могут быть в два раза выше. Ежегодно болезнь уносит тысячи жизней, и, несмотря на безусловные успехи ученых и клиницистов, вакцина против нее до сих пор не разработана. Основная проблема в борьбе с ВИЧ – его быстрая мутация, вирус видоизменяется в 30 раз чаще, чем вирус гриппа.
Возбудитель ВИЧ относится к медленным РНК-вирусам семейства ретровирусов, т.е. он отличается долгим инкубационным периодом и длительным, медленно прогрессирующим течением. Размер вируса колеблется в пределах 100-120 нанометров, он имеет шарообразную форму.
Вирус малоустойчив к воздействию внешней среды:
- он быстро погибает под воздействием раствора хлорамина, спирта, перекиси водорода,
- на воздухе вне человеческого организма вирус погибает за несколько минут,
- при температуре выше 500С вирус гибнет за полчаса, а при 1000С – моментально.
Однако вирус хорошо переносит заморозку и ультрафиолетовые лучи. Он может три недели сохранять жизнеспособность в растворе героина и несколько дней – в полости иглы от шприца, поэтому инфицирование вирусом часто происходит при использовании нестерильных медицинских шприцев, в том числе, наркоманами. В высушенном состоянии вирус живет 4-6 суток при температуре +220С.
По структурным и антигенным свойствам выделяются два типа вируса:
- ВИЧ-1 – распространен в странах Южной и Северной Америки, Европе и Азии, основной возбудитель ВИЧ-инфекции. Ученые считают, что вирус передался человеку от шимпанзе.
- ВИЧ-2 – встречается в странах Западной Африки, возник при передаче его человеку от красноголовых мангобеев – вида мартышек, обитающих в Камеруне, Экваториальной Гвинее, Габоне, Нигерии.
Вирус-перебежчик: откуда взялся ВИЧ
5 июня 1981 года специалисты из Центра по контролю и профилактики заболеваний США (CDC) опубликовали в своем небольшом бюллетене заметку о новом странном заболевании, которое вызывает непохожую на другие пневмонию, впервые проявившуюся у пятерых молодых гомосексуалов из Калифорнии
Так началась новая эпидемия, на которую вначале мало кто обратил внимание, но которая вскоре охватила весь земной шар: через несколько лет заболели уже десятки миллионов людей
Вскоре ученые заподозрили, что речь идет о вирусной болезни. В 1983 году вирус иммунодефицита человека открыли независимо друг от друга сразу две мировые лаборатории — специалисты из французского Института Пастера под руководством Люка Монтанье и группа Роберта Галло из Национального института рака в США. Французским исследователям удалось увидеть вирус в электронном микроскопе (позже, в 2008 году, за свое открытие они получили Нобелевскую премию в области физиологии или медицины), а Роберт Галло и его сотрудники доказали, что именно этот вирус вызывает болезнь — синдром приобретенного иммунодефицита (СПИД). Ранее Роберт Галло создал систему постоянно активированных клеток, позволяющую размножить вирус и исследовать его патогенез. Впервые результаты исследований нового ретровируса опубликовали в мае 1983 года в журнале Science. Французские ученые назвали вирус LAV («вирус, ассоциированный с лимфаденопатией»), а американские — HTLV–III, отнеся его к HTLV-вирусам. В 1986 году ученые пришли к выводу, что в обоих исследованиях речь идет о генетически одинаковых вирусах, и дали им одно название — вирус иммунодефицита человека (ВИЧ).
Сегодня исследователям уже давно известно, откуда взялся ВИЧ. А в самом начале эпидемии много рассуждали о его искусственном происхождении, активно распространяли теории заговора вроде той, что это якобы искусственный вирус, созданный для уничтожения представителей черной расы. В Советском Союзе писали, что вирус создан в ЦРУ, но советской молодежи он не угрожает. На самом же деле ВИЧ передался нам непосредственно от обезьян (промежуточного «хозяина», в отличие, например, от коронавируса, у него нет). Среди обезьян до сих пор распространяется вирус SIV (Simian immunodeficiency virus — вирус иммунодефицита обезьян), однако у большинства из них он не вызывает патологий. Им можно искусственно, в лабораторных условиях, заразить только один вид обезьян (макак-резус), и у них SIV вызывает такие же отклонения в иммунной системе, как и у человека. Но на жизнедеятельности других видов обезьян, например мангобеев, вирус вообще никак не сказывается. Сначала ученые думали, что эти приматы обладают настолько хорошей иммунной системой, что просто не заражаются ВИЧ. В действительности — и это было важным открытием в вирусологии — у мангобеев просто не происходит иммунной реакции на этот вирус.
Как бы парадоксально это ни звучало, именно иммунноактивация является движущей силой всей болезни, вызываемой ВИЧ. В организме человека этот вирус, в отличие от остальных патогенов, размножается только в активированных лимфоцитах (T-клетках). Когда мы заражаемся вирусом, наша иммунная система начинает бороться с ним, как с остальными вирусами, и активирует другие клетки, прежде всего лимфоциты, как раз подготавливая их тем самым к инфицированию. Таким образом, ВИЧ атакует именно те клетки, которые требуются для его подавления. А в организме мангобеев никакой реакции на вирус не происходит, и ему просто негде размножаться.
Когда именно вирус «перепрыгнул» с обезьян на человека, можно примерно посчитать по его мутациям, то есть посмотрев, как он постепенно менялся. Но это не совсем точный метод: предполагают, что это произошло то ли в 1930-е, то ли в 1950-е годы. Причем возможно, что похожий вирус не раз «перескакивал» на людей. Из-за этого сейчас существует два его типа — ВИЧ-1 и ВИЧ-2. Более заразный и патогенный — это первый тип. Но новые штаммы от обезьяны человеку вряд ли будут передаваться, потому что на самом деле это довольно редкое явление.
Эпидемия началась в Африке: кто-то из людей болел, кто-то даже умирал, но до наступления эпохи глобализации ВИЧ не мог распространяться так быстро, как это происходит с вирусами в настоящее время. Сегодня же во всем мире уже около 38 миллионов ВИЧ-инфицированных. Примерно столько же людей скончались от СПИДа и сопутствующих болезней с начала эпидемии. В некоторых странах по количеству заболевших эта неизлечимая болезнь находится на третьем месте после рака и сосудистых заболеваний. В России на текущий момент более миллиона человек имеют статус ВИЧ-положительных.