Врожденный порок сердца у новорожденных: симптомы, лечение
Содержание:
- 9.9. СТЕНОЗ ЛЁГОЧНОЙ АРТЕРИИ
- Симптомы
- Диагностика ревматической болезни сердца
- Найти ближайшую к вам клинику
- Лечение
- Диагностика Врожденных пороков сердца (ВПС) у детей:
- Врожденный стеноз устья аорты
- В чем отличие ВПС от ППС
- Лечение Врожденных пороков сердца (ВПС) у детей:
- Народные средства
- Врожденные пороки
- Лечение пороков сердца
- 9.6. ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК
- Примеры множественных врожденных пороков развития (МВПР)
- Причины и виды врожденных пороков развития
- Симптомы врожденных пороков сердца у новорожденных
9.9. СТЕНОЗ ЛЁГОЧНОЙ АРТЕРИИ
Стеноз лёгочной артерии — сужение выносящего тракта правого желудочка в области клапана лёгочной артерии.
Распространённость
Изолированный стеноз лёгочной артерии составляет 8-12% всех врождённых пороков сердца. В большинстве случаев это клапанный стеноз (третий наиболее частый врождённый порок сердца), но он может также быть комбинированным (в сочетании с подклапанным, надклапанным стенозами, другими врождёнными пороками сердца).
ГЕМОДИНАМИКА
Сужение может быть клапанным (80-90% случаев), подклапанным, надклапанным.
• При клапанном стенозе клапан лёгочной артерии может быть одностворчатым, двустворчатым и трёхстворчатым. Характерно постстенотическое расширение ствола лёгочной артерии.
• Изолированный подклапанный стеноз характеризуется инфундибулярным (воронкообразным) сужением выносящего тракта правого желудочка и аномальным мышечным пучком, препятствующим выбросу крови из правого желудочка (оба варианта обычно сочетаются с ДМЖП).
• Изолированный надклапанный стеноз может быть в виде локализованного стеноза, полной или неполной мембраны, диффузной гипоплазии, множественных периферических стенозов лёгочной артерии.
При сужении лёгочного ствола возникает увеличение градиента давления между правым желудочком и лёгочной артерией. Из-за препятствия на пути тока крови возникает гипертрофия правого желудочка, а затем его недостаточность. Это приводит к повышению давления в правом предсердии, открытию овального отверстия и сбросу крови справа налево с развитием цианоза и правожелудочковой недостаточности. У 25% больных стеноз лёгочной артерии сочетается со вторичным ДМПП.
Симптомы
- Голубой или синюшный цвет кожи, губ, ушных раковин.
- Появление синюшной кожи при кормлении грудью, крике малыша.
- Побледнение кожи и похолодание конечностей (при «бледных пороках»).
- Шумы в сердце.
- Признаки сердечной недостаточности.
- Изменения на электрокардиограмме, рентгеновских снимках, при эхокардиографическом исследовании (УЗИ сердца).
Конечно, при таких симптомах обеспокоенные родители немедленно обращаются к врачу, и порок сердца диагностируется в первые месяцы жизни ребенка, либо при рождении во время сопутствующих первых осмотров. Небольшие дефекты проявляют себя иногда только необычными шумами в сердце при прослушивании во время регулярных осмотров у детского врача.
Даже имея врожденный порок сердца, некоторое время после рождения ребёнок может выглядеть внешне вполне здоровым в течение первых десяти лет жизни. Однако в дальнейшем порок сердца начинает проявлять себя: ребенок отстает в физическом развитии, появляется одышка при физических нагрузках, бледность или даже синюшность кожи.
Для установки истинного диагноза необходимо комплексное обследование сердца с применением современного высокотехнологичного оборудования.
Хирургическое лечение является наиболее эффективным, причём операции зачастую делают новорожденным и детям от первого года жизни. Чаще всего вопрос о хирургическом лечении ставится еще до рождения ребенка, если это касается «синих пороков». Поэтому в таких случаях роды должны протекать в роддомах при кардиохирургических больницах. Терапевтическое лечение необходимо, если сроки операции можно перенести на более поздний срок. Если вопрос касается «бледных пороков», то лечение будет зависеть от того, как будет себя вести порок по мере роста ребенка. Скорее всего, все лечение будет терапевтическим.
Диагностика ревматической болезни сердца
Для обследования больного с подозрением на РБС в первую очередь используют физиологический осмотр. Далее выясняется история жизни и болезни, тщательно собираются жалобы. После этого проводится инструментальная диагностика, которая может включать:
При сборе анамнеза жизни и болезни выясняется недавно перенесенного инфекционного заболевания горла, также могут определяться другие болезни инфекционного генеза.
При физиологическом осмотре может определяться шум или треск. Шум возникает из-за того, что кровь течет вокруг поврежденного клапана. Треск образуется воспаленными сердечными тканями, которые двигаются или трутся друг о друга.
Наряду со сбором полной медицинской истории и физическим осмотром используются тесты для диагностики ревматического заболевания сердца, к которым относится:
- Эхокардиография. При этом исследовании используются звуковые волны для проверки состояния камер и клапанов сердца. Когда ультразвуковой датчик располагается на коже в сердечной области, создаваемые эхозвуковые волны передают изображение на экране. Эхо может определить повреждения клапанов сердца, обратный ток крови через клапан (регургитацию), жидкость в околосердечной сумке и расширение границ сердца. Это самый полезный тест, широко применяемый для диагностики проблем со сердечными клапанами.
- Электрокардиография. С помощью этого теста фиксируется сила и время электрической активности сердца. Он показывает ненормальные ритмы (аритмии или дисритмии) и может иногда обнаруживать повреждение сердечной мышцы (инфаркт миокарда). Для его проведения используются маленькие датчики, прикрепленные к коже груди, рук и ног.
- Рентгенография грудной клетки. Рентген можно сделать, чтобы проверить состояние легких и посмотреть размеры сердца.
- МРТ сердца. При этом способе диагностики делается черед изображений, которые содержит подробные снимки сердца. Тест можно использовать для более точного анализа состояния сердечных клапанов и сердечной мышцы.
- Анализ крови. Некоторые анализы крови могут использоваться для поиска инфекции и воспаления.
Видео: Diagnosis of acute rheumatic fever and rheumatic heart disease
Найти ближайшую к вам клинику
Детская поликлиника
400074 г. Волгоград, ул. Козловская, 33
понедельник-пятница с 8.00 до 20.00
суббота с 09.00 до 18.00
воскресенье c 9.00 до 14.00
Клиника на Невской
400087, г. Волгоград, ул. Невская, 13а
понедельник-пятница
с 08.00 до 12.00 медицинские осмотры;
с 12.00 до 18.00 оформление справок;
с 14.00 до 16.00 выдача заключений
суббота — с 09.00 до 14.00
воскресенье-выходной
Клиника на Ангарской
400049 г. Волгоград, ул. Ангарская, 13л
понедельник-пятница с 08.00 до 20.00 )
суббота-воскресенье с 08.00 до 20.00
Клиника на Кубанской
400131 г. Волгоград, ул. Кубанская, 15а
понедельник-пятница с 7.00 до 20.00
суббота с 07.30 до 19.00
воскресенье с 08.00 до 18.00
Лечение
Радикальное устранение пороков возможно только хирургическим или эндоваскулярным способом. Медикаментозная терапия предназначена для борьбы с нарушениями кровообращения, уменьшением нагрузок на миокард и улучшения состояния пациента.
Во время хирургического или эндоваскулярного вмешательства осуществляется закрытие неправильно сформировавшегося отверстия, замена или протезирование пораженных клапанов искусственными.
Правильно оценив состояние пациента и патологические изменения в его организме, специалисты ЦЭЛТ выберут наиболее эффективную тактику лечения.
- Инфаркт миокарда
- Миокардит
Диагностика Врожденных пороков сердца (ВПС) у детей:
Врачи обращают внимание на проявленные симптомы, которые были описаны выше, и такие факторы:
- тахипноэ с ретракцией ребер
- цианоз и его реакция на оксигенотерапию
- разница артериального давления на руках и ногах
- характер пульса
- наличие сердечных шумов или их отсутствие на фоне разлитого цианоза
- кардио- и гепато-мегалия
При диагностике используют рентген и ЭХО-кардиографию, ФКГ, ЭКГ, клинический анализ крови. Среди специальных методов исследования при подозрении на ВПС у детей – ангиография и зондирование сердца.
Если ребенок без подозрения на ВПС попадает к кардиологу, у него могут выявить сердечные шумы. У старших детей выявляют мягкий систолический шум в шестом межреберье, который становится более интенсивным после физической нагрузки, при лихорадке и изменении положения тела. Может быть также машинообразный шум во втором межреберье слева от грудины – при открытом артериальном протоке. Пансистолический шум с эпицентром в четвертом-пятом межреберьях слева от грудины выявляют при ДМЖП и митральной регургитации у ребенка. Если есть диастолически шумы, необходимо дополнительное кардиологическое обследование.
Эхокардиография – метод кардиологического обследования, который дает детальную информацию о характере сердечных аномалий и внутрисердечной гемодинамике. раньше вместо этого метода применялась катетеризация сердца. Этот метод не применяется изолировано, его нужно сравнивать с результатами ФКГ, ЭКГ и пр.
Врач при диагностике после определения основных гемодинамических нарушений должен уточнить анатомический вариант порока сердца. Далее уточняют фазу течения порока, ищут вероятные осложнения, которые могли возникнуть.
Врожденный стеноз устья аорты
Порок представляет собой сужение выносящего тракта левого желудочка в области аортального клапана. Стеноз делят на клапанный (самый распространенный), подклапанный, надклапанный.
Симптомы и диагностика
При незначительном стенозе у большинства пациентов жалоб нет. Если они есть, это говорит о выраженном стенозе устья аорты.
- быстрая утомляемость (по причине сниженного сердечного выброса)
- одышка при физактивности
- загрудинные боли при физической нагрузке
- обмороки (в мозг поступает мало крови)
Для данного порока характерна внезапная сердечная смерть. Но в большинстве случаев перед этим у человека появляются изменения на ЭКГ либо жалобы. Пальпация позволяет выявить систолическое дрожание вдоль правого края верхней части грудины и над сонными артериями. При пиковом систолическом градиенте давления менее 30 мм рт.ст. дрожание не выявляется. Низкое пульсовое давление является признаком значительной выраженности стеноза устья аорты.
С помощью аускультации обнаруживают ослабление II тона или его полное исчезновение вследствие ослабления/исчезновения аортального компонента. Основной аускультативный признак стеноза устья аорты — грубый систолический шум, максимально выраженный во втором межреберье справа, с иррадиацией в сонные артерии. Для диагностики применяют ЭКГ, ЭхоКГ, рентгенологический метод.
Лечение
При отсутствии кальцификации проводят вальвулотомию или иссечение дискретной мембраны. При выраженных фиброзных изменениях показано протезирование аортального клапана. Стеноз устья аорты обычно прогрессирует вне зависимости от уровня обструкции.
В чем отличие ВПС от ППС
Приобретенные на одном из жизненных этапов и врожденные кардиопатии имеют существенные отличия. И разница касается не только природы образования дефектов
Тут важно обращать внимание на нюансы, признаки патологии, механику нарушений. Лучше всего оценить разницу между двумя вариантами, рассмотрев таблицу
| Разновидность | Наименование | Клиника (картина) | Сбой движения крови, то есть гемодинамики |
| Без посинения покровов (ВПС) | Повреждения перегородок между желудочками, предсердиями. | Шум систолического типа в левой части грудной клетки, выпячивание передней стенки. | Кровь сбрасывается слева на право. Рефлекторный артериальный спазм приводит к повышению показателей легочного давления. Левый желудочек перегружается. |
| ОАП, когда проток не закрыт. | В левой части груди прослушивается шум систоло-диастолического вида. | По малому кругу кровоток усиливается. Левосторонние части перегружаются. Сброс происходит из аорты в легочную артерию. | |
| Стеноз (порок сердца). Сужение просвета легочной артерии. | Над клапаном ЛА есть грубоватый систолический шум. | Правый желудочек получает высокую нагрузку, легочный кровоток объединяется. | |
| Сужение просвета – коарктация. | Высокое давление, шумы по левому грудному краю. | Левый желудочек получает высокую нагрузку, недостаточный просвет мешает нормальному току крови. | |
| С посинением (ВПС) | ТМС – сосудистая транспозиция. | Гипоксия, выраженная достаточно ярко. | Питание органов нарушено. |
| Один желудочек. | Шумы систолитического характера вверху, гипоксия. | Кровь венозная и артериальная смешиваются, усиливается скорость ее движения. | |
| Фалло | Это тетрада | Кровь сбрасывается справа налево | |
| ППС, связанные с митральным клапаном | Недостаточность. | Систолический шум на верхушке. | Обратное кровяное течение в предсердие с левой стороны. |
| Стеноз. | Диастолический шум на верхушке. | Предсердие с левой стороны перегружено, расширено, гипертрофировано. | |
| ПАК (аортальный порок сердца) | Недостаточность клапана. | Сонные артерии заметно пульсируют. АД повышено (пульсовое). | Левый желудочек растянут из-за обратного кровяного сброса. |
| Сужение АК. | Обморочные состояния, болезненность, схожая со стенокардией. | Выброс крови в аорту нарушен. | |
| ПКЛА | Недостаточность клапана ЛА. | На клапане тон II ослаблен. | Кровь при движении снова забрасывается в желудочек справа. |
| Сужение ЛА. | Желудочек с правой стороны заметно пульсирует. | Выброс в легочную артерию затруднен. | |
| Травмы трехстворчатого клапана | Недостаточность. | Есть систолический шум. | Заброс крови в правое предсердие. |
| Стеноз. | Тон I усилен. | Правое предсердие перегружается, расширяется. Прослеживается гипертрофия. |
Лечение Врожденных пороков сердца (ВПС) у детей:
ВПС лечат хирургическими методами и терапевтическими. Последние часто являются вспомогательными. Плод обследуют еще до рождения, тогда же решается вопрос о применении хирургических методов лечения врожденных пороков сердца у детей. Роды в таких случаях рекомендуется проводить в родильных отделениях при кардиохирургических больницах.
Терапевтическое лечение применяют, если операцию можно перенести на более поздние сроки. Что касается так называемых бледных пороков, лечение зависит от того, насколько оказывает влияние на состояние ребенка порок с течением месяцев и лет. Есть большие шансы, что понадобится терапевтическое лечение.
Народные средства
Фото: serdcemed.ru
Если мы имеем дело с такой разновидностью порока сердца, как сердечное расширение, то в обязательном порядке требуется следовать следующим общим правилам: необходимо снизить объемы питания, убрать послеобеденный сон, а также обязательно регулярно гулять на свежем воздухе. Необходимо минимизировать употребление воды и утолять жажду специальным валерьяновым чаем и молоком.
В народной медицине известны следующие средства, применяемые при врождённых пороках сердца:
- Ландышевые капли. Чтобы приготовить их, понадобится банка с небольшим горлышком, в которую необходимо поместить свежие бутоны либо цветы ландыша. После этого следует залить их практически полностью спиртом и дать настояться.
- Ландышевый настой изготавливается путем смешивания цветов и кипятка. Настою необходимо настояться примерно час, и применяют его примерно каждые пару часов.
- Капли пустырника (с добавлением настойки ландыша) обладают целым рядом положительных свойств, полезных больным с пороком сердца. Чтобы изготовить данные капли, потребуется перемешать настой травы с каплями настойки ландыша.
- Красное вино с добавлением розмарина также считается верным народным средством. Подобное лекарство предварительно настаивают, избегая попадания прямых солнечных лучей, и время от времени взбалтывают. Перед применением полученный препарат очищают, а период лечения составляет не менее пары месяцев. Для повышения эффективности подобного лечения его повторяют несколько раз в течение года.
- В том случае, когда порок связан с появлением отдышки, изготавливают кашицу, ингредиентами которой являются листья крапивы и мед в примерно равном соотношении. Полученную смесь настаивают, время от времени перемешивая содержимое. В заключительной стадии изготовления смесь подвергается нагреву над паром до состояния жидкой воды, а затем процеживается через бинт или марлю. Хранить данный препарат необходимо исключительно в холодном месте (желательно в холодильнике). Для достижения положительных результатов подобного лечения, смесь принимают примерно в течение месяца.
Не стоит забывать, что подобные методы в большинстве своем отвергаются традиционной медициной, и их применение в обязательном порядке должно быть согласовано с лечащим врачом.
Врожденные пороки
Врожденные пороки, как правило, проявляются в детском возрасте, по статистике у 1% младенцев выявляется это заболевание.
Причиной заболевания могут служить:
• Наследственные факторы
• Прием наркотиков, алкоголя, курение во время беременности
• Облучение матери радиацией
• Прием лекарств содержащих литий, варфарин
• Перенесенные матерью в 1-ом триместре беременности грипп, гепатит В, краснуха
По последним исследованиям в группу риска входят женщины, страдающие ожирением. Риск родить ребенка с врожденным пороком сердца и другими сердечными нарушениями у полной женщины на 36% больше, чем у женщин с нормальным весом.
И следствием из вышеприведенных факторов является – неправильное развитие органа (сердца) уже внутри утробы.
Врожденный порок поражает стенки миокарда и крупные кровеносные сосуды, заболевание может прогрессировать, если вовремя не сделать операцию. Своевременная диагностика заболевания и проведение хирургической операции на сердце может полностью восстановить работу сердца.
Как определить врожденный порок у младенца?
Некоторое время после рождения младенец может выглядеть внешне вполне здоровым. Чем менее выражен порок — тем дольше будет сохранятся благополучие.
При нарастании нарушений гемодинамики болезнь проявляется :
• отставание ребенка в физическом развитии
• появление отдышки при физических нагрузках
• бледностью или даже синюшностью кожи
При выявлении внешних признаков порока сердца у новорожденного врач назначит УЗИ сердца.
Своевременная диагностика заболевания и проведение хирургической операции на сердце может полностью восстановить работу сердца и ребенок сможет вести обычный образ жизни, сможет заниматься любыми видами деятельности и спортом.
Лечение пороков сердца
Полностью избавиться от сложных кардиопороков при помощи аптечных товаров нельзя. На данный момент препарата, устраняющего дефекты, не существует. Легкие формы патологии, в том числе врожденные, устраняются за счет операций. Исключением из правил принято считать артериальный порок сердца, лечение которого проводят фармакологическим способом в первые сутки после рождения. Терапия предполагает использование противовоспалительных средств.
Когда виден цианоз, вмешательство в отделении хирургии проводят оперативно. Мероприятие могут отсрочить только в том случае, если явных симптомов нет, больной не предъявляет жалоб, а кардиозаболевание обнаружилось случайно в ходе инструментальной диагностики. В ходе процедуры вводится анестезия. Убирают дефект на открытом органе с подключением кровеносной системы к искусственной аппаратуре. Нарушение подлежит неполному сшиванию, иногда закрытию специальной заплаткой, выполненной из перикарда.
Современные центры кардиологии не только в России предлагают особенные процедуры малоинвазивного характера. Вмешательство осуществляется под контролем ультразвукового сканирования, рентгена. Миниатюрный катетер вводится в полость бедренной вены и проводится до правого предсердия. Сюда вводят окклюдер, который должен стать закрывающим элементом. Изготавливают его из проволоки никель-титанового образца. Решить, какая терапия нужна в том или ином случае при ВПС может лишь врач-кардиолог, проводивший диагностику пороков сердца, собиравший анамнез пациента.
С ППС дела обстоят слегка по-другому. Здесь нужно определять и контролировать точность сведений о причинах развития нарушения. В терапевтические протоколы нередко включают:
- диуретики и ингибиторы АПФ;
- антагонисты альдостерона и бета-адреноблокаторы;
- антиаритмические средства для стабилизации пульсации.
Антибиотики уместны при наличии инфекционного агента, например, когда есть ревматизм и порок сердца является следствием. Рекомендован пенициллиновый ряд, подавляющий стрептококки.
Тяжелые разновидности ПС корректируются за счет операций. Актуально протезирование и реконструкции органа. Второй вариант – это вальвулотомия, пластика, комиссуротомия. Клапанные протезы бывают искусственными и биологическими. Разница есть. Когда монтируется механический элемент, антикоагулянты выписывают не на время, а на всю жизнь. Пациенты с биологическим вариантом замены должны принимать терапию препаратами, тормозящими процесс кровяной свертываемости, на протяжении 70-100 дней (в восстановительном периоде). Разновидность подходящего клапанного устройства подбирается индивидуально. Примечательно, что механические модели более долговечны, нежели биологические.
9.6. ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК
Открытый артериальный проток — порок, характеризующийся незаращением сосуда между лёгочной артерией и аортой (боталлов проток) в течение 8 нед после рождения; проток функционирует во внутриутробном периоде, но его незаращение приводит к нарушениям гемодинамики.
Распространённость
Открытый артериальный проток наблюдают в общей популяции с частотой 0,3%. Он составляет 10-18% всех врождённых пороков сердца.
ГЕМОДИНАМИКА
Наиболее часто артериальный проток соединяет лёгочную артерию и нисходящую аорту ниже отхождения левой подключичной артерии, реже он соединяет лёгочную артерию и нисходящую аорту выше отхождения левой подключичной артерии (рис. 9-5). Через 2-3 дня (реже через 8 нед) после рождения проток закрывается. У недоношенных детей, при гипоксии плода, перенесённой фетальной краснухе (в I триместре беременности) проток остаётся открытым. Возникает сброс (шунтирование) крови из нисходящей аорты в ствол лёгочной артерии. Дальнейшие проявления порока зависят от диаметра и длины открытого артериального протока и сопротивления кровотоку в самом протоке.
Рис. 9-5. Анатомия и гемодинамика при открытом артериальном протоке. А — аорта; ЛА — лёгочная артерия; ЛП — левое предсердие; ЛЖ — левый желудочек; ПП — правое предсердие; ПЖ — правый желудочек; НПВ — нижняя полая вена; ВПВ — верхняя полая вена. Сплошная часть стрелки обозначает патологический поток крови из аорты в лёгочные артерии.
• При малом размере протока и высоком сопротивлении шунта объём сбрасываемой крови незначителен. Поступление избыточного количества крови в лёгочную артерию, левое предсердие и левый желудочек также мало. Направление сброса крови в течение систолы и диастолы остается постоянным (непрерывным) — слева (из аорты) направо (в лёгочную артерию).
• При большом диаметре протока в лёгочную артерию будет поступать значительное избыточное количество крови, приводя к повышению давления в ней (лёгочной гипертензии) и перегружая левое предсердие и левый желудочек объёмом (следствием этого являются дилатация и гипертрофия левого желудочка). Со временем развиваются необратимые изменения в лёгочных сосудах (синдром Айзенменгера) и сердечная недостаточность. В дальнейшем давление в аорте и лёгочной артерии уравнивается, а затем в лёгочной артерии становится выше, чем в аорте. Это приводит к изменению направления сброса крови — справа (из лёгочной артерии) налево (в аорту). Впоследствии возникает правожелудочковая недостаточность.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Проявления порока зависят от размеров открытого артериального протока. Открытый артериальный проток с небольшим сбросом крови может не манифестировать в детском возрасте и проявиться с возрастом быстрой утомляемостью и одышкой при физической нагрузке. При большом объёме сбрасываемой крови с детства имеются жалобы на одышку при физической нагрузке, признаки ортопноэ, сердечной астмы, боли в правом подреберье вследствие увеличения печени, отёки ног, цианоз ног (в результате сброса крови справа налево в нисходящую аорту), цианоз левой руки (при открытом артериальном протоке выше отхождения левой подключичной артерии).
При малом объёме сброса крови слева направо внешних признаков порока нет. При сбросе крови справа налево появляется цианоз ног, изменения пальцев ног в виде «барабанных палочек», изменения пальцев левой руки в виде «барабанных палочек».
Пальпация
При интенсивном сбросе крови слева направо определяется систолическое дрожание грудной клетки над лёгочной артерией и супрастернально (в яремной ямке).
Аускультация сердца
Примеры множественных врожденных пороков развития (МВПР)
- Синдром Дауна. Развивается в результате трисомии по 21-й хромосоме. Пациенты имеют характерные черты лица, страдают задержкой умственного и речевого развития, у них нередко выявляется мышечная гипотония, катаракта, пороки сердца. Средняя продолжительность жизни составляет около 50 лет.
- Синдром Эдвардса. Данная разновидность множественных врожденных пороков развития (МВПР) обусловлена трисомией по 18-й хромосоме. У пациентов выявляется нарушение строения черепа, отсутствие или сужение слухового прохода, широкая грудная клетка, пороки сердечно-сосудистой системы, гипоплазия мозжечка, слабый тонус мускулатуры, судороги, тяжелая умственная отсталость. Характеризуется высокой летальностью.
- Синдром Марфана. Возникает при мутации в гене, который кодирует образование фибриллина. Данное соединение входит в состав практически всех эластичных волокон, поэтому у пациентов отмечается патология опорно-двигательного аппарата, органов зрения, сосудов. При регулярном и правильном лечении продолжительность жизни не снижается.
Другие виды множественных врожденных пороков развития (МВПР) оказывают существенное влияние на жизнедеятельность человека. При этом лечение возможно только симптоматическое, так как изменить дефекты в генах или хромосомах невозможно.
Методы диагностики
Диагностика множественных врожденных пороков развития (МВПР) может осуществляться дородовыми и послеродовыми способами. В первом случае проводятся скрининговые исследования, которые включают в себя УЗИ плода и анализ крови на специфические белки. Такое сочетание позволяет выявить большое количество множественных врожденных пороков развития (МВПР). Врач также может назначать дополнительные методы диагностики: биопсию ворсин хориона и амниоцентез. В этом случае получают не кровь матери, а материал плода, который затем отправляют на генетическое исследование.
Причины и виды врожденных пороков развития
Причины врожденных пороков в 40-60% случаев остаются невыясненными. Генетические факторы (хромосомные аномалии и мутантные гены) обусловливают около 15% пороков, агрессивные факторы внешней среды вызывают около 10% врожденных пороков, а комбинации генетических факторов с факторами внешней среды (мульти наследственность) — 20-25%. Многоплодная беременность вызывает 0,5-1% аномалий развития. Большинство врожденных пороков развития возникает в период органогенеза — между 3 и 8-й неделями беременности.
Повреждения — морфологические нарушения уже созданных структур вследствие деструктивных процессов (сосудистые повреждения, приводящие к атрезии кишки, синдром амниотических перетяжек).
Деформации возникают вследствие длительного действия механических факторов на структуры плода (деформации стопы при маловодии и другие деформации костно-мышечной системы).
Синдром — группа аномалий, которые имеют общую этиологию. Диагноз синдрома свидетельствует о выясненной этиологии аномалии и возможности определения риска ее повторения.
Ассоциация — появление двух и более аномалий невыясненной этиологии (задержки роста, аномалий гениталий, ушные аномалии, или СНАКСЕ), или ассоциация позвоночных, анальных, сердечных, трахелезофагальных, почечных аномалий и пороков конечностей, или Уаста и пр.).
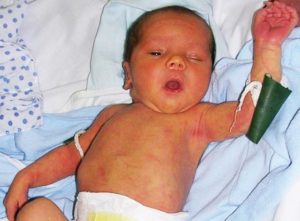
Симптомы врожденных пороков сердца у новорожденных
Клиническая картина проявлений болезни зависит от вида врожденного порока сердца у новорожденных, видами нарушений гемодинамики и кровообращения.
Чаще всего сразу после рождения ребенка (или вскоре после этого – в первые дни, недели, месяцы жизни) начинают проявляться «синие» пороки, которые невозможны без проявления главного симптома – цианоза (синюшной кожи). Однако похожими симптомами могут отличаться и «белые» пороки. И те, и другие относятся к серьезным врожденным порокам сердца у новорожденных, которые необходимо лечить (вплоть до применения операции на врожденном пороке сердца) во избежание дальнейших осложнений или даже летального исхода.
Симптомы врожденного порока сердца у новорожденного, которые нельзя игнорировать:
- Синюшный или голубоватый оттенок кожных покровов, губ, ушных раковин (цианоз), который может проявляться как в состоянии покоя, так и во время кормления, плача.
- Наоборот – возможны бледность, нездоровый белый цвет кожи, холодные конечности.
- Одышка.
- Отеки (вокруг глаз, на животе и ногах).
- Низкая прибавка в весе (вызвана одышкой малыша, которая не позволяет ему полноценно питаться во время грудного вскармливания).
- Тахикардия (учащенное сердцебиение).
- Шумы в сердце (этот симптом может выявить только врачи при прослушивании сердца ребенка).