Неразвивающаяся беременность
Содержание:
- Выявление и профилактика осложнения беременности
- Что делать, чтобы не произошел повторный выкидыш?
- Можно ли обойтись без чистки (выскабливания) матки?
- Последствия замершей беременности
- Мужской фактор в невынашивании беременности
- Когда можно начать жить половой жизнью и забеременеть снова?
- Как провести профилактику замершей беременности
- После замершей беременности
- Как восстановиться после замершей беременности?
- Замершая беременность: причины и лечение
- Подготовка и сдача анализа
- Что можно было сделать, чтобы сохранить беременность?
- Причины замершей беременности
- Причины замершей беременности?
Выявление и профилактика осложнения беременности
Определение рисков патологий — важнейшая составляющая программы ведения беременности. В ходе обследования врач выявляет у будущей матери факторы, способствующие осложнению, и присваивает каждому из них балл. После этого, по совокупности результатов, он определяет степень риска для женщины и ее ребенка, на основании чего в дальнейшем выстраивается стратегия по сохранению или прерыванию беременности.
Важную роль в процессе определения рисков играет сбор анамнеза у будущей матери. Таким образом выявляются следующие факторы:
- наличие патологий беременности в прошлом — в частности, имевшиеся ранее выкидыши серьезно повышают шансы на самопроизвольный аборт в текущий период вынашивания;
- генетический риск осложнения беременности — наличие у родителей родственников с наследственными заболеваниями также является причиной для более строго наблюдения за состоянием матери и плода;
- перенесенные и имеющиеся общие заболевания — сбор сведений о них от самой пациентки позволяет ускорить обследование, что особенно полезно в случаях, когда требуется экстренная помощь.
Безусловно, помимо сбора данных от самой матери, врач осуществляет комплексное медицинское обследование (скрининг), включающее следующие тесты:
- ультразвуковое исследование;
- генетический ДНК-тест;
- лабораторный анализ мочи и крови (на гормоны, антитела);
- тест на наличие инфекций;
- биопсию хориона, околоплодной жидкости и другие анализы.
Базовый набор обследований включает УЗИ и лабораторные анализы мочи и крови. При высоком риске нарушений назначаются дополнительные, в том числе инвазивные процедуры, такие как биопсия. Однако их применяют только в сложных ситуациях, так как такие методы сами способны привести к осложнениям беременности и патологиям плода.
Что делать, чтобы не произошел повторный выкидыш?
Нужно обратиться к врачу, который выяснит, почему возникло нарушение, и назначит соответствующее лечение. Возможные обследования, которые придется пройти, зависят от наиболее вероятной причины выкидыша.
Обследование у гинеколога
Его нужно провести в первую очередь. Врач назначает:
- анализы ИФА, ПИФ и ПЦР для диагностики скрытых ЗППП;
- трансвагинальное УЗИ или МРТ малого таза для выявления аномалий развития и патологий внутренних половых органов;
- исследования матки и придатков – гистеросальпингографию и гистероскопию, во время которых обнаруживают опухоли, маточные спайки (синехии), очаги эндометриоза, непроходимость труб, воспалительные процессы.
Выявленные гинекологические болезни и ЗППП пролечивают. Врожденные патологии корректируют с помощью хирургических вмешательств, опухоли удаляют.
Выявление хромосомных аномалий
С этой целью доктор исследует клетки абортивного материала. Некоторые мутации случайны: они не повторяются, поэтому за следующую беременность можно не опасаться. При обнаружении наследственных болезней у погибшего плода или эмбриона обоих родителей обследуют на хромосомные аномалии. Исследуют набор хромосом (кариотип), в котором выявляются пораженные гены.
Даже внешне здоровые люди могут оказаться носителями тяжелых заболеваний, передаваемых по наследству. При тяжелой наследственности беременность возможна только после ЭКО с предимплантационной генетической диагностикой. Эмбрионы перед пересадкой в матку проверяют на наследственные болезни, оставляя только здоровые экземпляры.
Иммунологическое обследование
Поскольку выкидыши часто возникают из-за иммунологических проблем, после прерывания беременности нужно обследоваться у иммунолога. Женщина сдает соскоб со слизистой оболочки щеки на иммунную конституцию. Кровь анализируется на наличие клеток-киллеров, вызывающих агрессию иммунной системы на ткани плода. Назначается иммунограмма, проводятся анализы на совместимость тканей будущих родителей. Для лечения назначают гормональные препараты, угнетающие клетки-киллеры, вводят лимфоциты партнёра как «прививку от несовместимости».
Иммунологическое обследование
Профильные обследования
Женщинам, страдающим хроническими заболеваниями, нужно обследоваться у «своих» врачей, сдать анализы мочи и крови
Особенно важно это сделать при нарушении работы щитовидной железы, надпочечников и яичников. Повторная беременность рекомендуется только после проведенного лечения и повторного обследования
Можно ли обойтись без чистки (выскабливания) матки?
Если плодное яйцо вышло полностью и на УЗИ не обнаруживаются его остатки, можно обойтись без чистки (кюретажа). Но когда в маточной полости находятся кусочки плодного яйца, выскабливание обязательно: иначе матка не сократится, женщину будут беспокоить выделения и воспаление.
При замершей беременности на малом сроке проводится обязательная аспирация полости матки вакуумом (отсос содержимого матки специальным прибором) и выскабливание. На поздних сроках вызывают искусственные роды с помощью препаратов, стимулирующих сокращения матки. Если этого не сделать, погибший плод начинает разлагаться, выделяя токсины в кровь женщины. Возникает отравление организма. Если плод не убрать в ближайшее время, наступают необратимые изменения в свёртываемости крови и нагноение, приводящее к заражению крови.
Иногда погибший плод сам через некоторое время изгоняется из матки — происходит выкидыш. Однако ждать этого не стоит, нужно сразу обратиться в клинику. Описаны случаи, когда зародыш мумифицировался в полости матки, превращаясь и литопедион – «каменный плод». У таких пациенток отмечалось стойкое бесплодие.
В то же время бывает так, что при многоплодной беременности один эмбрион погибает, а второй остается в матке и выходит во время родов. Ученые предполагают, что организм второго плода вырабатывает гормоны, не дающие «замершему» близнецу разлагаться. Если женщины, у которых такое состояние наблюдалось дважды, и дети рождались здоровыми. В этом случае чистку до родов не проводят!
Бояться процедуры не нужно: операция болезненная, она проводится под анестезией. Выскабливание сопровождается гистероскопией — доктор пользуется специальным прибором с подсветкой и камерой, выводящей изображение полости матки на компьютер.
Последствия замершей беременности
Последствия после замершей беременности возможны, но вероятность их чрезвычайно низка.
Риск осложнений возрастает с увеличением количества замерших беременностей в анамнезе.
Практически все женщины после несостоявшегося выкидыша в будущем рожают нормальных и здоровых детей.
Возможные последствия:
Инфицирование женщины
При длительно не диагностированной замершей беременности или в случае не обращения женщины к врачу, плод в матке начинает разлагаться и подвергаться асептическому воспалению. До поры до времени это не угрожает здоровью и жизни женщины, пока к асептическому воспалению не присоединяется инфекция. В таком случае инфицированный мертвый плод представляет собой мощный источник бактерий и токсинов, которые, проникая в кровь женщины, ведут к ее заражению и развитию сепсиса. Кроме того, возможно развитие ДВС-синдрома, что чревато массивным и некупирующимся кровотечением. И сепсис, и ДВС-синдром могут привести к летальному исходу.
Депрессия
Любое прерывание беременности, особенно несостоявшийся выкидыш, приводит к расстройству эмоциональных и психических сил и может стать причиной длительной депрессии.
Мумификация плода
Подобное явление встречается при многоплодной беременности, когда один плод развивается нормально, а другой погибает, при этом превращается в «мумию» или в бумажный плод.
Литопедион
Литопедион – это окаменелый плод, то есть погибший плод подвергается кальцификации (отложение солей кальция). Данное явление встречается очень редко, на сегодняшний день известно лишь 300 случаев. Литопедион может существовать в организме женщины годами, хотя сама «беременная» об этом не подозревает.
Мужской фактор в невынашивании беременности
04.05.201718:35
Заведующий урологическим отделением Дьяков Степан НиколаевичОчевидно, что мужчине нужно идти к врачу и сдавать анализы, если беременность не наступает. А в ситуации, когда беременность наступила, но прервалась, нужно ли обследовать мужчину? Ответ – обязательно нужно, особенно, если эта ситуация повторилась, так как проблемы с невынашиванием беременности могут быть спровоцированы и со стороны мужчины.Исследования показывают, что сперматозоиды, даже со значительным количеством повреждений ДНК, могут сохранять способность оплодотворять яйцеклетки. Но в дальнейшем эмбриональное развитие может быть нарушено, что приводит к прерыванию беременности. Сегодня я расскажу про лабораторный метод, не так давно появившийся в Медицинском центре «XXI век», который мы используем для оценки мужского фактора в проблеме невынашивания беременности. Это иммунологическое исследование – оценка фрагментации ДНК в сперматозоидах, или анализ повреждений ДНК сперматозоидов для оценки фертильной функции мужчины и выявления причин бесплодия, замерших беременностей и спонтанных абортов.Показания для этого анализа определяет врач, основные из них:• Бесплодие неясного генеза, или идеопатическое бесплодие, когда пара обследована, а причины не наступления беременности так и не нашли.• Невынашивание беременности. • Множественные неудачные попытки экстракорпорального оплодотворения (ЭКО). • Возраст старше 35 лет. • Хронические воспалительные заболевания органов мужской половой системы (в том числе варикоцеле). • Низкое качество эмбрионов в программах экстракорпорального оплодотворения. • Плохое оплодотворение ооцитов в программах ЭКО.Результаты спермограммы не показывают нарушения в ДНК сперматозоидов. Исследование фрагментации ДНК сперматозоидов является дополнительным эффективным диагностическим тестом, выявляющим нарушения фертильности у мужчин. Особенно это исследование актуально для мужчин с показателями спермограммы, близкими к нормальным, у которых не обнаружено нарушений в кариотипе или других явных причин бесплодия.В результате этого анализа определяется процент риска нарушений фертильности:<15% низкий риск нарушений фертильности,15-30% средний риск нарушений фертильности,>30% высокий риск нарушений фертильности.Причины появления патологических изменений: 1. врождённые (генетически обусловленные) нарушения спермиогенеза;2. воздействие вредных факторов (различные виды излучения, приём некоторых лекарственных средств, ядовитые вещества, систематический приём алкоголя);3. хронические воспалительные заболевания репродуктивных органов (простатит, везикулит);4. варикоцеле.Правила забора спермы такие же как при сдаче спермограммы Ответы на вопросы, которые возникают у пар, которым рекомендовано пройти это обследование.1. Нужно ли сдавать этот анализ мужчине, если у его партнерши были благополучные беременности?— Да нужно, особенно если после этих беременностей прошло много лет, потому что этот показатель меняется со временем, могут быть изменения в ДНК сперматозоидов связанные с образом жизни, заболеваниями, в том числе воспалительными, профессиональными вредностями и т.д. 2. Если анализ показывает высокий риск нарушений, можно ли исправить эту ситуацию?— В этом случае оценивается не только результат одного этого анализа, а медицинская история пары в целом. В некоторых случаях, возможно начать с консервативного лечения, есть препараты, которые дают положительный эффект, исключаются возможные вредные факторы, воспалительные процессы. Иногда этого достаточно для улучшения показателей. Далее оценивается эффективность терапии и принимается решение либо о ее продолжении или коррекции, либо о вспомогательных репродуктивных технологиях. 3. Через какой промежуток времени можно сдать анализ повторно?— Самое раннее, через 3 месяца, так как это срок полного обновления сперматозоидов.
Просмотров:13665
Когда можно начать жить половой жизнью и забеременеть снова?
Многие женщины боятся кюретажа, считая, что это опасная операция, и боясь проблем с зачатием в будущем. В действительности опасаться нечего — эндометрий после выскабливания восстанавливается из своего росткового слоя за один-два менструальных цикла.
От интимных отношений нужно воздержаться до следующих месячных, чтобы зажили поврежденные ткани. А беременеть лучше не раньше, чем через полгода. За это время организм оправится от стресса. При слабости нервной системы и страхе повторного выкидыша можно подождать подольше — спешка нежелательна. В этот период надо тщательно предохраняться. Оптимальные меры контрацепции подберет врач-гинеколог.
Если вы столкнулись с этой проблемой, наши врачи окажут вам помощь. Наши гинекологи сделают все возможное, чтобы сохранить плод при угрозе прерывания беременности, а при уже состоявшемся выкидыше проведут необходимые обследования, назначат лечение, помогут оправиться от последствий и тщательно подготовиться к повторному зачатию и рождению здорового малыша.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Как провести профилактику замершей беременности
Чтобы свести все риски развития замершей беременности к минимуму необходимо:
- регулярно посещать гинеколога (1 раз в полгода);
- своевременно лечить половые инфекции;
- следить за своим здоровьем и при наличии определенных симптомов не затягивать с посещением эндокринолога, уролога, венеролога;
- за три месяца до планирования беременности проставить прививки от ветрянки, краснухи.
Также рекомендуется вести здоровый образ жизни, правильно питаться и избавиться от вредных привычек.
Полезная информация по теме:
- Анестезия при проведении операции
- Оборудование клиники
- Необходимые анализы перед манипуляцией
- Профилактика бесплодия после аборта
- Индивидуальный подход к пациентам
- Диагностика гинекологических заболеваний
- Как проходит приём гинеколога
- Обследование после прерывания беременности
- Правовые аспекты
После замершей беременности
Эмбрион, который эвакуировали при несостоявшемся аборте, отправляют на гистологию. Это обязательно для всех пациенток. Если специалисты подозревают, что причиной замершей беременности стала патология хромосом, то также делают генетическое исследование зародыша.
Женщина после замершей беременности не должна пытаться зачать ребенка минимум 6 месяцев. Весь этот срок она должна принимать оральные противозачаточные по назначению врача. В основном это Жанин или Ярина. Большинство пациенток обследуют на наличие у них ТОРЧ-ифекций. Обязательно исследование организма на уровень гормонов. Могут быть назначены препараты для коррекции гормонального баланса.
Как восстановиться после замершей беременности?
При возникновении такой патологии обязательно необходимо удалить погибший эмбрион из полости матки, если это не произошло естественным путем. Для этого проводят чистку, с помощью которой удаляют все частицы плодных оболочек из матки. Может использоваться как выскабливание, так и вакуум. Если замирание произошло на очень ранних сроках, врачи могут предложить медикаментозный аборт, который является несколько более щадящим для женщины, в том числе в психологическом плане.
Врачи рекомендуют воздержаться от следующей беременности в течение полугода (по рекомендации Всемирной Организации Здравоохранения). Этого времени хватает для восстановления организма после случившегося. Поэтому в течение этого времени женщинам рекомендуется принимать оральные контрацептивы, которые минимизируют вероятность зачатия, а также позволяют нормализовать гормональный фон.
Во время восстановления также рекомендуется вести максимально здоровый и активный образ жизни, позаботиться о сбалансированном рационе и приеме витаминных комплексов. Женщине обязательно нужна психологическая поддержка, а если случившееся она перенесла особенно тяжело, может понадобиться помощь специалистов – психолога или психиатра. Это поможет вернуться к нормальной жизни и подготовиться к следующей беременности.
Замершая беременность: причины и лечение
Невынашивание беременности – это патологическое состояние, которое характеризуется остановкой роста и развития плода. Другими словами это можно обозначить, как замершая беременность (неразвивающаяся беременность).
Замершая беременность может произойти на любом сроке.
Причины, которые вызывают гибель плода, до сих пор полностью не изучены. Однако установлены факты, которые могут привести к неблагополучному исходу материнства.
Неудачная беременность у здоровой женщины имеет свои особенности:
- Около 70% патологических случаев происходит на раннем сроке, то есть в первую фазу беременности (до 12 недель). Это объясняется аномалиями плодного яйца или генетическим фактором зародыша, при котором его дальнейшее развитие невозможно.
- Также бывают неблагополучные случаи во второй и третьей декаде беременности, которые были спровоцированы инфекцией, травмой и т.п.
- У некоторых женщин замирание плода случается неоднократно, то есть больше 2-3 раз.
В любом случае, не стоит отчаиваться! Следует помнить, что большая часть здоровых женщин могут благополучно выносить и родить доношенного и здорового ребёнка, даже если перед этим был диагноз «невынашивание плода».
Кто входит в группу риска?
В группу риска входят будущие мамочки, которым больше 35 лет, а в анамнезе – воспалительные и хронические заболевания женских половых органов, аборты, выкидыши, аномалии развития матки, внематочная беременность.
Кроме того, существуют прямые факторы, которые могут привести к аномалии плода и даже его гибели:
- курение;
- алкоголизм и наркомания;
- инфекционные заболевания: краснуха, грипп, цитомегаловирус, токсоплазмоз, ангина;
- наличие ЗППП: микоплазмоз, хламидиоз, вирус папилломы, герпес, сифилис, гонорея;
- сахарный (гестационный) диабет;
- недостаток таких гормонов, как прогестерон и эстроген;
- иммунное отторжение плодного яйца;
- образование тромбов в сосудах, которые питают плаценту;
- профессиональные вредности (работа на химическом или тяжёлом производстве);
- поднятие тяжестей, гиперактивный образ жизни, занятие спортом;
- эмоциональные перенапряжения, нервные срывы.
Методы лечения неразвивающейся беременности
Замершая беременность требует неотложного лечения, чтобы не допустить внутриутробного разложения плода, ведь это может привести к различным отрицательным последствиям. Методы разрешения проблемы могут быть медикаментозными и хирургическими. Сейчас рассмотрим каждый из них.
- Медикаментозный метод. Он назначается на сроке до 8 недель и при условии ранней диагностики остановки развития плодного яйца. Этот метод заключается в использовании препаратов, которые способствуют сокращению матки с целью естественного отторжения эмбриона. Лечение допускается только в условиях стационара, так как могут произойти непредвиденные ситуации: кровотечение, сильные боли и т.п. После процедуры производят осмотр матки с помощью ультразвуковой диагностики, чтобы подтвердить её полную очистку.
- Хирургический метод. На данный момент хирургический метод лечения имеет несколько разновидностей, которые широко применяются в гинекологии.
— Выскабливание проводится в первом и втором триместре беременности. Заключается в удалении содержимого маточной полости с помощью специальных инструментов.
— Вакуумная очистка или мини-аборт. В полость матки вводится специальная трубочка, которая соединена с вакуум-экстрактором. При его включении возникает отрицательное давление, под действие которого удаляется плодное яйцо.
— Искусственные роды производятся на значительном сроке беременности. В матку вводится медицинский раствор, который провоцирует схватки. После этого женщина вступает в родовой период, который заканчивается естественным изгнанием плода.
Планирование новой беременности после неудачного опыта
Как правило, врачи рекомендуют женщине начинать планирование спустя полгода после внутриутробной гибели плода. В это время рекомендуется пройти полное обследование, чтобы выяснить причину, которая привела в остановки развития беременности.
Перечень обязательных анализов:
- анализ крови на исследование гормонов прогестерона и эстрогена;
- мазок из влагалища на инфекции, которые передаются половым путём;
- ультразвуковое исследование органов малого таза;
- гистологическая проба ткани матки.
Кроме того, женщине перед планированием необходимо расслабиться и настроиться на то, что новая беременность пройдёт благополучно, а через девять месяцев она будет держать на руках своего родного ребёнка.
Подготовка и сдача анализа
ДНК содержится в любой биологической жидкости человека: слюне, слезах, поте, но наиболее информативной для анализа на кариотипы является кровь. Именно поэтому для генетического исследования берется материал из вены. Ничем от обычной сдачи крови забор биоматериала на кариотипирование не отличается, так что готовиться к каким-либо сложностям нет необходимости.
Независимо от того, у одного или обоих супругов диагностировано бесплодие, анализ сдают оба партнера. Для анализа из сданной крови отсеивают лимфоцитные клетки, находящиеся в фазе деления, и обрабатывают их специальным препаратом — митогеном. На протяжении 72 часов лимфоциты растут и продолжают делиться под контролем специалиста, анализируются нормы роста и митоза.
В процессе лабораторного роста и деления генетик может наблюдать особенности «поведения» хромосом и нарушения при формировании новых участков ДНК.
Процесс деления останавливают при помощи специальной обработки и затем проводится исследование хромосомных пар под микроскопом. Для этого их окрашивают, чтобы лучше видеть особенности структуры. Каждая хромосома имеет свою «индивидуальность»: форму, исчерченность, положение в цепочке. При сравнении нормальных показателей цитогенетических схем и полученных результатов специалист делает выводы о причинах бесплодия, возможных рисках при ЭКО и беременности, прогнозирует наследственные заболевания ребенка.
Для продуктивного анализа не нужно много материала, достаточно 12-15 лимфоцитных клеток. Даже в таком небольшом количестве лимфоцитов генетик диагностирует качественное и количественное несоответствие хромосом нормам и сделает достоверный прогноз.
Что можно было сделать, чтобы сохранить беременность?
Выкидыши редко происходят у женщин, тщательно готовящихся к беременности. Все тяжелые патологии, связанные с генетическими отклонениями, доктора умеют просчитывать еще до зачатия. Что касается заболеваний и прочих нарушений, они тоже прекрасно лечатся. Доктора, обнаружив воспаления, ЗППП, опухоли, рубцы и прочие проблемы на ранних стадиях, легко справляются с ними, применяя современные антибиотики, противовоспалительные лекарства, гормоны, физиотерапию и малотравматичные операции.
И даже если выкидыш уже начался, ребенка часто можно спасти. Самопроизвольный аборт протекает в 2 этапа:
- Угроза выкидыша, когда эмбрион еще в матке. Женщина жалуется на кровянистые выделения, тянущие боли внизу живота и в пояснице. Врачи назначают гормоны, лекарства, снижающие тонус матки, седативные, общеукрепляющие препараты, витамины. При истмико-цервикальной недостаточности шейку матки фиксируют пессариями (кольцами Мейера) или зашивают.
- Начавшийся самопроизвольный аборт. В этот период удается сохранить беременность, поместив женщину под врачебное наблюдение и выяснив причину состояния. Здесь, если успеть, опять-таки идут в ход гормоны и/или расслабляющие матку средства.
Бывают случаи, когда доктор не советует сохранять беременность. Речь обычно идет о TORCH-инфекциях и генетических отклонениях. В этом случае нужно все равно находиться в больнице, ведь после выкидыша или замершей беременности проводится лечение — чистка матки.
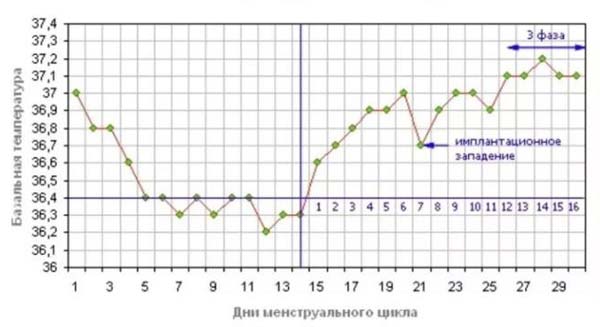
А вот спасти уже замершую беременность невозможно. Чаще она обнаруживается во время планового УЗИ: видно различие между размерами эмбриона и сроком беременности, сердцебиение не прослушивается. Если замирание произошло на большом сроке, женщина замечает, что ребенок перестал двигаться. При сомнительных результатах через пару дней УЗИ повторяют. Есть еще признаки — базальная (в прямой кишке) температура падает до 37 градусов и ниже. Пропадают симптомы токсикоза, грудь перестает «наливаться». Иногда возникают кровянистые выделения и ухудшение самочувствия.
УЗИ
Причины замершей беременности
На ранних сроках (и в период планирования беременности) причины развития патологии могут быть следующие:
- употребление никотина и алкоголя;
- применение ряда лекарственных препаратов;
- инфекционные заболевания (грипп, цитомегаловирус; особенно опасна краснуха);
- ЗППП (гонорея, сифилис, микоплазмоз и т.д.);
- сахарный диабет;
- нарушение гормонального баланса (недостаток прогестерона или эстрогена);
- бурный иммунный ответ организма матери (в этом случае белки эмбриона воспринимаются как чужеродные, и на них идет иммунная атака);
- антифософолипидный синдром (образование тромбов в сосудах плаценты, вследствие чего нарушается питание зародыша, и он гибнет);
- работа на вредном производстве;
- поднятие тяжестей;
- регулярные стрессы.
Наиболее подвержены риску замирания беременности следующие группы женщин:
- в возрасте после 35 лет;
- делавшие множество абортов;
- женщины, у которых ранее диагностировалась внематочная беременность;
- женщины с аномалиями развития матки;
Самым опасным периодом считается восьмая неделя беременности. На этой стадии развития зародыш особенно восприимчив к тератогенным воздействиям, результатом которых может быть замерший плод
Беременность (неважно, первая или вторая замершая беременность) в таком случае прекращает развиваться
Первый триместр (с 1 по 13 неделю) в целом более опасен для развития плода; особенно внимательными надо быть на 3-4 и 8-11 неделях.
Однако риск несет и второй триместр беременности (признаки замершей беременности будут указаны ниже), особенно 16-18 неделя.
Причины замершей беременности?
Не всегда даже врачам удается с точностью узнать, почему случилась замершая беременность. В современной медицине существует целый ряд причин, которые могут вызывать такую патологию. Все их делят на несколько больших групп:
- Генетические патологии. Именно эти причины наиболее часто провоцируют остановку развития плода. Патологические гены или присутствие лишней хромосомы у эмбриона могут стать причиной развития множества пороков, которые являются несовместимыми с жизнью, что приводит к прерыванию беременности. Часто генетические патологии становятся причиной остановки развития беременности на восьмой-десятой неделе.
- Инфекции. Замершая беременность также нередко может случиться из-за наличия инфекционных заболеваний, так как в период вынашивания ребенка у женщины происходит достаточно серьезный спад иммунной защиты. Особенно опасными для этого периода считаются ТORCH-инфекции, к которым относятся краснуха, цитомегаловирус, герпес и токсоплазмоз. Наибольшую опасность для плода представляет первая «встреча» матери с инфекцией в уже беременном состоянии. Поэтому при постановке на учет беременным настоятельно рекомендуют пройти обследование на такие виды инфекций. Даже, казалось бы, такие простые и привычные заболевания, как грипп или ОРВИ могут стать причиной патологии, особенно на ранних сроках, когда у плода формируются жизненно важные органы. Инфекция может воздействовать непосредственно на плод, вызывая различного вида аномалии, или на плодные оболочки, что приводит к существенному недостатку поступления кислорода или питательных веществ плоду.
- Гормональные нарушения. Гормональный баланс крайне важен для нормального вынашивания ребенка. Поэтому при недостатке прогестерона или избытке мужских гормонов (андрогенов) существенно повышается вероятность невынашивания ребенка. Любые гормональные сбои рекомендуется пролечить еще до наступления беременности.
- Антифосфолипидный синдром. Из-за них же может снижаться образование плацентарных сосудов или их закупорка, что приводит к нарушению получения плодом необходимого питания.
- Тератозооспермия. Эта причина замершей беременности связана с патологиями в семенной жидкости мужчины. При тератозооспермии сперматозоиды имеют неправильное строение, поэтому оплодотворение такой клеткой приводит к аномалиям развития эмбриона.
- Образ жизни. Наличие вредных привычек, а также образ жизни во время вынашивания ребенка (и периода планирования) также могут негативно сказаться на развитии эмбриона, провоцируя его замирание. Употребление алкогольных напитков, курение, стрессы, производственные вредности, режим дня, сидячий образ жизни, несбалансированное питание – все это считается негативными факторами для беременности.
- Другие факторы. Замирание беременности может произойти также из-за резкой смены климата, наличия в анамнезе абортов (особенно если их было несколько).
В некоторых случаях может быть обнаружено сразу несколько причин, которые могли привести к замиранию беременности.