Анемия
Содержание:
- Лечение
- Лечение Железодефицитной анемии:
- Апластичная анемия: этиология
- Лейкоциты
- Другие заболевания из группы Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм:
- Что такое Железодефицитная анемия —
- Патогенез (что происходит?) во время Аутоиммунной гемолитической анемии:
- Online-консультации врачей
- Этиология и патогенез
- Методы лечения анемии
- Апластическая анемия: диагностика
Лечение
Лечение должно быть направлено на устранение причин анемии (прекращение и предупреждение кровопотере при необходимости — оперативное удаление их источника; лечение заболеваний желудка и кишечника и т. д.) и на ликвидацию дефицита железа (железо-терапия).
Для пероральной железотерапии применяется ряд препаратов. Наиболее эффективны и хорошо переносимы гемостимулин, ферроцерон и комплексные препараты сернокислого железа.
Аскорбиновая к-та, назначаемая одновременно с препаратами железа или входящая в их состав, обеспечивает лучшее усвоение железа. Полезны одновременные инъекции витамина B6 и прием фолиевой к-ты. Если наблюдается отставание роста числа эритроцитов, то может быть рекомендовано введение витамина В12 в конце курса железотерапии.
Парентеральная железотерапии показана при непереносимости приема препаратов железа внутрь, их неэффективности, агастрии, при противопоказаниях к пероральной терапии (язвенные и воспалительные процессы в жел.-киш. тракте), тяжелой анемии, требующей быстрого купирования (в предоперационном или предродовом периоде). Для внутримышечного введения рекомендуются фербитол или ектофер; для внутривенного введения — ферковен или феррум Лек. В ампулах этих препаратов содержится по 100 мг железа. Число инъекций рассчитывается по формуле, данной в специальной инструкции (обычно от 15 до 30 инъекций).
Критерием эффективности железотерапии является увеличение гемоглобина (на 0,15—0,3 г% в сутки. Продолжительность курса лечения зависит от нормализации сывороточного железа, а в клин, условиях исследуется депо железа по десфераловой пробе.
Гемотерапия при Ж. а. применяется при глубокой анемии и необходимости быстрого купирования анемической гипоксии, а также при гипорегенераторных формах, резистентных к железотерапии. Предпочтительны переливания эритроцитной массы по 125—150 мл 2 раза в неделю в количестве 3—4 трансфузий. Рекомендуется полноценное питание.
Лечение Железодефицитной анемии:
Во всех случаях железодефицитной анемии необходимо установить непосредственную причину возникновения данного состояния и по возможности ликвидировать ее (чаще всего устранить источник кровопотери или провести терапию основного заболевания, осложнившегося сидеропенией).
Лечение железодефицитной анемии должно быть патогенетически обоснованным, комплексным и нацеленным не только на ликвидацию анемии как симптома, но и на ликвидацию дефицита железа и восполнение его запасов в организме.
Программа лечения железодефицитной анемии:
— устранение причины железодефицитной анемии;
— лечебное питание;
— ферротерапия;
— профилактика рецидивов.
Больным железодефицитными анемиями рекомендуется разнообразная диета, включающая мясные продукты (телятина, печень) и продукты растительного происхождения (бобы, сою, петрушку, горох, шпинат, сушеные абрикосы, чернослив, гранаты, изюм, рис, гречневую крупу, хлеб). Однако невозможно добиться противоанемического эффекта только диетой. Если даже больной будет питаться высококалорийными продуктами, содержащими животный белок, соли железа, витамины, микроэлементы,- можно достичь всасывания железа не более 3-5 мг в сутки. Необходимо применение препаратов железа. В настоящее время в распоряжении врача имеется большой арсенал лекарственных препаратов железа, характеризующихся различным составом и свойствами, количеством содержащегося в них железа, наличием дополнительных компонентов, влияющих на фармакокинетику препарата, различных лекарственных форм.
Согласно рекомендациям, разработанным ВОЗ, при назначении препаратов железа предпочтение отдают препаратам, содержащим двухвалентное железо. Суточная доза должна достигать у взрослых 2 мг/кг элементарного железа. Общая длительность лечения не менее трех месяцев (иногда до 4-6 месяцев). Идеальный железосодержащий препарат должен обладать минимальным количеством побочных эффектов, иметь простую схему применения, наилучшее соотношение эффективность/цена, оптимальное содержание железа, желательно наличие факторов, усиливающих всасывание и стимулирующих гемопоэз.
Показания к парентеральному введению препаратов железа возникают при непереносимости всех пероральных препаратов, нарушении всасывания (неспецифический язвенный колит, энтерит), язвенной болезни желудка и двенадцатиперстной кишки в период обострения, при тяжелой анемии и жизненной необходимости быстрого восполнения дефицита железа. Об эффективности препаратов железа судят по изменениям лабораторных показателей в динамике. К 5-7 дню лечения увеличивается количество ретикулоцитов в 1,5-2 раза по сравнению с исходными данными. Начиная с 10-го дня терапии повышается содержание гемоглобина.
Учитывая прооксидантное и лизосомотропное действие препаратов железа, их парентарельное введение можно сочетать с внутривенным капельным введением реополиглюкина (400 мл — один раз в неделю), который позволяет защитить клетку и избежать перегрузки макрофагов железом. Учитывая значительные изменения функционального состояния мембраны эритроцита, активацию перекисного окисления липидов и снижение антиоксидантной защиты эритроцитов при железодефицитной анемии, необходимо в схему лечения вводить антиоксиданты, мембраностабилизаторы, цитопротекторы, антигипоксанты, такие как a-токоферол до 100-150 мг в сутки (либо аскорутин, витамин А, витамин С, липостабил, метионин, милдронат и др.), а также сочетать с витаминами В1, В2, В6, В15, липоевой кислотой. В некоторых случаях целесообразно применение церулоплазмина.
Список препаратов, которые применяют при лечении железодефицитной анемии:
— Жектофер (Jectofer);
— Конферон (Conferon);
— Мальтофер (Maltofer);
— Сорбифер дурулес (Sorbifer durules);
— Тардиферон (Tardiferon);
— Ферамид (Ferramidum);
— Ферро-градумет (Ferro-gradumet);
— Ферроплекс (Ferroplex);
— Ферроцерон (Ferroceronum);
— Феррум лек (Ferrum lek).
— Тотема (tothema)
Апластичная анемия: этиология
Согласно происхождению, выделяют врождённую и приобретённую анемию. Первая развивается вследствие хромосомных мутаций, вторая – под воздействием химических веществ, излучения, инфекций. Специалисты считают, что угнетение кроветворения костного мозга может быть инициировано появлением в нём и в крови цитотоксических Т-лимфоцитов. Они производят ФНО (внеклеточный белок) и интерферон “y”, которые подавляюще воздействуют на ростки кроветворения. Причина запуска механизма может крыться в:
- Воздействии ионизирующего излучения или химических веществ в виде ароматических соединений, мышьяка, пестицидов;
- Попадании в организм инфекционных агентов (возбудители гепатитов “D”, “B”, цитомегаловируса, ДНК-содержащего вируса Эпштейна-Барр);
- Приёме миелотоксических препаратов при прохождении курса лечения транквилизаторами, противосудорожными, антитиреоидными и антиопухолевыми средствами;
- Развитии ряда аутоиммунных процессов (красная системная волчанка, поражение соединительной ткани – синдром Шегрена).
В 50% случаев причину развития патологии установить не удаётся. Такая форма апластической анемии называется идиопатической.
Лейкоциты
- Эозинофилы – белые клетки крови, которые формируются в костном мозге. Причиной повышения эозинофилов в организме человека могут стать аллергические, инфекционные и паразитарные заболевания, такие как астма, аскаридоз и пр. Низкое количество эозинофилов может говорить о присутствии гнойных процессов в организме, заболеваний, связанных со щитовидной и поджелудочной железой, тяжелых инфекций.
- Базофилы – это гранулоциты крови, которые поддерживают кровоток в небольших сосудах и участвуют в возникновении аллергических реакций. Повышение базофилов наблюдается, если человек контактировал с аллергеном, при хронических воспалениях и заболеваниях желудочно-кишечного тракта, а также в предменструальный период.
- Моноциты – белые кровяные клетки, которые с помощью превращения в макрофаги контролируют инфекции, поглощая бактерии. Повышение моноцитов говорит о присутствии в организме заболевания вирусной или бактериальной природы, таких как туберкулез, сифилис, воспаление тонкого кишечника, артрит и пр. Причины понижения моноцитов могут свидетельствовать о том, что человек голодал, подвергался изнуряющим физическим нагрузкам, перенес стресс или хирургическое вмешательство.
- Лимфоциты – клетки, участвующие в формировании иммунной реакции. Их основная задача состоит в том, чтобы распознать возбудителя болезни. Если при расшифровке анализа крови зарегистрирован повышенный уровень лимфоцитов, то это свидетельствует о наличии вирусных или бактериальных инфекций (сифилис, коклюш, туберкулез). Увеличение печени, лимфатических узлов, рвота, тошнота, повышенная температура – все это причины для повышения уровня лимфоцитов. Пониженный уровень лимфоцитов может свидетельствовать о длительной инфекции, ВИЧ, заболеваниях кожи, истощении иммунной системы. При расшифровке анализа крови у женщин, это может свидетельствовать о беременности. Чтобы выявить истинную причину снижения уровня лимфоцитов, нужна консультация специалиста.
- Нейтрофилы – это тип лейкоцитов, основная задача которых заключается в борьбе с инфекциями бактериальной природы. При пониженном уровне нейтрофилов говорят о нейтропении, которая развивается на фоне гепатитов, сепсиса, вирусных инфекций, при приеме антибиотиков. При обнаружении в расшифровке анализа крови низкого уровня нейтрофилов рекомендуется проконсультироваться с врачом для восстановления нормальных показателей.

Другие заболевания из группы Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм:
| B12-дефицитная анемия |
| Анемии, обусловленные нарушением синтеза утилизацией порфиринов |
| Анемии, обусловленные нарушением структуры цепей глобина |
| Анемии, характеризующиеся носительством патологически нестабильных гемоглобинов |
| Анемия Фанкони |
| Анемия, связанная со свинцовым отравлением |
| Апластическая анемия |
| Аутоиммунная гемолитическая анемия |
| Аутоиммунная гемолитическая анемия с неполными тепловыми агглютининами |
| Аутоиммунная гемолитическая анемия с полными Холодовыми агглютининами |
| Аутоиммунная гемолитическая анемия с тепловыми гемолизинами |
| Болезни тяжелых цепей |
| болезнь Верльгофа |
| Болезнь Виллебранда |
| болезнь Ди Гулъелъмо |
| болезнь Кристмаса |
| Болезнь Маркиафавы-Микели |
| Болезнь Рандю — Ослера |
| Болезнь тяжелых альфа-цепей |
| Болезнь тяжелых гамма-цепей |
| Болезнь Шенлейн — Геноха |
| Внекостномозговые поражения |
| Волосатоклеточный лейкоз |
| Гемобластозы |
| Гемолитико-уремический синдром |
| Гемолитико-уремический синдром |
| Гемолитическая анемия, связанная с дефицитом витамина Е |
| Гемолитическая анемия, связанная с дефицитом глюкозо-6-фосфатдегидрогеназы (Г-6-ФДГ) |
| Гемолитическая болезнь плода и новорожденного |
| Гемолитические анемии, связанные с механическим повреждением эритроцитов |
| Геморрагическая болезнь новорожденных |
| Гистиоцитоз злокачественный |
| Гистологическая классификация лимфогранулематоза |
| ДВС-синдром |
| Дефицит К-витаминзависимых факторов |
| Дефицит фактора I |
| Дефицит фактора II |
| Дефицит фактора V |
| Дефицит фактора VII |
| Дефицит фактора XI |
| Дефицит фактора XII |
| Дефицит фактора XIII |
| Железодефицитная анемия |
| Закономерности опухолевой прогрессии |
| Иммунные гемолитические анемии |
| Клоповое происхождение гемобластозов |
| Лейкопении и агранулоцитозы |
| Лимфосаркомы |
| Лимфоцитома кожи (болезнь Цезари) |
| Лимфоцитома лимфатического узла |
| Лимфоцитома селезенки |
| Лучевая болезнь |
| Маршевая гемоглобинурия |
| Мастоцитоз (тучноклеточный лейкоз) |
| Мегакариобластный лейкоз |
| Механизм угнетения нормального кроветворения при гемобластозах |
| Механическая желтуха |
| Миелоидная саркома (хлорома, гранулоцитарная саркома) |
| Миеломная болезнь |
| Миелофиброз |
| Нарушения коагуляционного гемостаза |
| Наследственная a-fi-липопротеинемия |
| Наследственная копропорфирия |
| Наследственная мегалобластная анемия при синдроме Леш — Найана |
| Наследственные гемолитические анемии, обусловленные нарушением активности ферментов эритроцитов |
| Наследственный дефицит активности лецитин-холестерин-ацилтрансферазы |
| Наследственный дефицит фактора X |
| Наследственный микросфероцитоз |
| Наследственный пиропойкилоцитоз |
| Наследственный стоматоцитоз |
| Наследственный сфероцитоз (болезнь Минковского-Шоффара) |
| Наследственный эллиптоцитоз |
| Наследственный эллиптоцитоз |
| Острая перемежающаяся порфирия |
| Острая постгеморрагическая анемия |
| Острые лимфобластные лейкозы |
| Острый лимфобластный лейкоз |
| Острый лимфобластный лейкоз |
| Острый малопроцентный лейкоз |
| Острый мегакариобластный лейкоз |
| Острый миелоидный лейкоз (острый нелимфобластный лейкоз, острый миелогенный лейкоз) |
| Острый монобластный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый промиелоцитарный лейкоз |
| Острый эритромиелоз (эритролейкоз, болезнь Ди Гульельмо) |
| Отдельные формы лейкозов |
| Пароксизмалъная холодовая гемоглобинурия |
| Пароксизмальная ночная гемоглобинурия (болезнь Маркьяфавы-Микели) |
| Парциальная красноклеточная аплазия |
| Патологическая анатомия поражения оболочек |
| Плазмоклеточный острый лейкоз |
| Полиорганная недостаточность |
| Поражение нервной системы |
| Порфирии |
| Принципы разделения злокачественных и доброкачественных опухолей системы крови |
| Приобретенные геморрагические коагулопатии |
| Причины гемобластозов |
| Пролимфоцитарный лейкоз |
| Ретикулез (ретикулогистиоцитоз, нелипидный ретикулоэндотелиоз, болезнь Абта-Леттерера-Сиве) |
| Серповидно-клеточная анемия |
| Серповидно-клеточная анемия |
| Синдром Дайемонда — Блекфана |
| Сублейкемический миелоз |
| Т-клеточный лейкоз-лимфома взрослых |
| Талассемия |
| Талассемия |
| Тромбофилий, связанные с дефицитом антитромбина III |
| Тромбоцитопатии |
| Тромбоцитопении |
| Фолиеводефицитная анемия |
| Хроническая лучевая болезнь |
| Хронический лимфолейкоз |
| Хронический лимфолейкоз (хронический лимфоидный лейкоз) |
| Хронический лимфоцитарный лейкоз |
| Хронический мегакариоцитарный лейкоз |
| Хронический миелоидный лейкоз |
| Хронический миелолейкоз |
| Хронический моноцитарный лейкоз |
| Хронический моноцитарный лейкоз |
| Хронический эритромиелоз |
| Цитостатическая болезнь |
| Энтеропатии и кишечный дисбактериоз |
| Эритремия |
| Эритремия (истинная полицитемия, эритроцитоз, болезнь Вакеза) |
| Эритропоэтическая копропорфирия |
| Эритропоэтическая протопорфирия |
| Эритропоэтические уропорфирии |
| Ювенильный миеломоноцитарный лейкоз |
Что такое Железодефицитная анемия —
Анемией называется клинико-гематологический синдром, характеризующийся уменьшением количества эритроцитов и гемоглобина в крови. Самые разнообразные патологические процессы могут служить основой развития анемических состояний, в связи с чем анемии следует рассматривать как один из симптомов основного заболевания. Распространенность анемий значительно варьирует в диапазоне от 0,7 до 6,9%. Причиной анемии может быть один из трех факторов или их сочетание: кровопотеря, недостаточное образование эритроцитов или усиленное их разрушение (гемолиз).
Среди различных анемических состояний железодефицитные анемии являются самыми распространенными и составляют около 80% всех анемий.
Железодефицитная анемия — гипохромная микроцитарная анемия, развивающаяся вследствие абсолютного уменьшения запасов железа в организме. Железодефицитная анемия возникает, как правило, при хронической потере крови или недостаточном поступлении железа в организм.
По данным Всемирной организации здравоохранения, каждая 3-я женщина и каждый 6-й мужчина в мире (200 миллионов человек) страдают железодефицитной анемией.
Обмен железа
Железо является незаменимым биометаллом, играющим важную роль в функционировании клеток многих систем организма. Биологическое значение железа определяется его способностью обратимо окисляться и восстанавливаться. Это свойство обеспечивает участие железа в процессах тканевого дыхания. Железо составляет лишь 0,0065% массы тела. В организме мужчины с массой тела 70 кг содержится примерно 3,5 г (50 мг/кг массы тела) железа. Содержание железа в организме женщины с массой тела 60 кг составляет примерно 2,1 г (35 мг/кг массы тела). Соединения железа имеют различное строение, обладают характерной только для них функциональной активностью и играют важную биологическую роль. К наиболее важным железосодержащим соединениям относятся: гемопротеины, структурным компонентом которых является гем (гемоглобин, миоглобин, цитохромы, каталаза, пероксидаза), ферменты негеминовой группы (сукцинатдегидрогеназа, ацетил-КоА-дегидрогеназа, ксантиноксидаза), ферритин, гемосидерин, трансферрин. Железо входит в состав комплексных соединений и распределено в организме следующим образом:
— гемовое железо — 70%;
— депо железа — 18% (внутриклеточное накопление в форме ферритина и гемосидерина);
— функционирующее железо — 12% (миоглобин и содержащие железо энзимы);
— транспортируемое железо — 0,1% (железо, связанное с трансферрином).
Различают два вида железа: гемовое и негемовое. Гемовое железо входит в состав гемоглобина. Оно содержится лишь в небольшой части пищевого рациона (мясные продукты), хорошо всасывается (на 20-30%), на его всасывание практически не влияют другие компоненты пищи. Негемовое железо находится в свободной ионной форме — двухвалентного (Fe II) или трехвалентного железа (Fe III). Большая часть пищевого железа — негемовое (содержится преимущественно в овощах). Степень его усвоения ниже, чем гемового, и зависит от целого ряда факторов. Из продуктов питания усваивается только двухвалентное негемовое железо. Чтобы «превратить» трехвалентное железо в двухвалентное, необходим восстановитель, роль которого в большинстве случаев играет аскорбиновая кислота (витамин С). В процессе всасывания в клетках слизистой оболочки кишечника закисное железо Fe2+ превращается в окисное Fe3+ и связывается со специальным белком-носителем — трансферрином, который осуществляет транспорт железа к гемопоэтическим тканям и местам депонирования железа.
Накопление железа осуществляется белками ферритином и гемосидерином. При необходимости железо может активно освобождаться из ферритина и использоваться для эритропоэза. Гемосидерин является производным ферритина с более высоким содержанием железа. Из гемосидерина железо освобождается медленно. Начинающийся (прелатентный) дефицит железа можно определить по сниженной концентрации ферритина еще до исчерпания запасов железа, при еще сохраняющейся нормальной концентрации железа и трансферрина в сыворотке крови.
Патогенез (что происходит?) во время Аутоиммунной гемолитической анемии:
Сущность аутоиммунных процессов состоит в том, что в результате ослабления Т-супрессорной системы иммунитета, контролирующей аутоагрессию, происходит активация В-системы иммунитета, синтезирующей при этом антитела против неизмененных антигенов различных органов. В реализации аутоагрессии принимают участие также Т-лимфоциты-киллеры. Антитела — это иммуноглобулины (Ig), принадлежащие чаще всего к классу G, реже — М и А; они специфичны и направлены против определенного антигена. К IgM относятся, в частности, холодовые антитела и двухфазные гемолизины. Эритроцит, несущий на себе антитела, фагоцитируется макрофагами и в них разрушается; возможен лизис эритроцитов с участием комплемента. Антитела класса IgM могут вызвать агглютинацию эритроцитов непосредственно в кровеносном русле, а антитела класса IgG способны разрушать эритроцит только в макрофагах селезенки. Во всех случаях гемолиз эритроцитов происходит тем интенсивнее, чем больше на их поверхности находится антител. Описана гемолитическая анемия с антителами к спектрину.
Online-консультации врачей
| Консультация психолога |
| Консультация генетика |
| Консультация гомеопата |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация эндоскописта |
| Консультация неонатолога |
| Консультация проктолога |
| Консультация специалиста банка пуповинной крови |
| Консультация сосудистого хирурга |
| Консультация специалиста по лазерной косметологии |
| Консультация вертебролога |
| Консультация семейного доктора |
| Консультация анестезиолога |
| Консультация психоневролога |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Этиология и патогенез
Железодефицитные анемии могут быть обусловлены рядом причин. Повторные кровопотери, даже необильные и скрытые, ведут к потере железа, истощению его резервов в организме и развитию латентного дефицита железа, а затем хронической постгеморрагической Железодефицитной анемии. Причиной кровопотерь часто являются маточные кровотечения, реже жел.-киш., почечные, легочные и др.
Железодефицитная анемия может развиваться под влиянием экзогенных факторов. Так, анемия, связанная с недостатком железа в пище, отмечается у детей, находящихся на однообразном молочном питании, особенно при искусственном вскармливании коровьим или козьим молоком. Для развития Ж. а. у новорожденных может иметь значение дефицит железа у матери во время беременности. В СССР и других экономически развитых странах алиментарная Ж. а. у взрослых встречается редко — при длительной однообразной, преимущественно молочной диете. В развивающихся странах среди необеспеченных слоев населения алиментарная недостаточность может быть причиной анемий гораздо чаще. Другие экзогенные факторы (инфекции, интоксикации, глистные инвазии) влияют на эндогенные механизмы обмена и утилизации железа, что приводит к его перераспределению и развитию относительного дефицита.
Эндогенная недостаточность железа может быть следствием повышенного расхода железа в периоды роста и созревания организма, а также беременности, лактации. Причиной Ж. а. у девушек в пубертатном периоде (ранний, или ювенильный, хлороз) может явиться повышение потребности организма в железе в связи с ростом, появлением менструальных кровотечений, угнетающим действием эстрогенных гормонов на синтез гема. Ж. а. у взрослых женщин обычно связана с маточными кровотечениями (дисфункциональными или на почве фибромиомы матки). Нарушение абсорбции железа и других веществ, важных для кроветворения, происходит также после резекции желудка или части тонкой кишки.
Железодефицитная анемия может быть обусловлена как каждым из перечисленных факторов в отдельности, так и одновременным сочетанием всех или ряда из них. Возможно развитие Ж. а. на фоне хрон, воспалительного процесса, бластоматозов (ранее они объединялись понятием «симптоматические хлоранемии»). В этих случаях, помимо дефицита железа, который носит перераспределительный характер, имеет место миелотоксическое действие основного процесса на гемопоэз.
Патогенез Ж. а. заключается в нарушении синтеза гема из-за недостатка железа в организме и развитии истинного дефицита железа (с истощением его резервов) или в нехватке железа для эритропоэза вследствие перераспределения.
Гейнрих (Н. С. Heinrich, 1970) различает следующие стадии развития дефицита железа: 1) прелатентный дефицит железа, определяемый гистохимически по отсутствию гемосидерина в макрофагах ретикулогистиоцитарной системы костного мозга, а косвенно — на основании повышенной кишечной абсорбции железа; 2) латентный дефицит железа, характеризующийся снижением концентрации сывороточного железа и повышением общей и особенно латентной железосвязывающей способности сыворотки (ОЖСС и ЛЖСС); 3) железодефицитная (гипосидеремическая) анемия с дальнейшим снижением содержания железа в организме и нарушением гемоглобинизации эритроцитов.
Современные представления о патогенезе дефицита железа и развитии Ж. а. опираются на исследования обмена железа в нормальных и патол, условиях. Потеря железа при повторных кровотечениях или недостаточность его всасывания в связи с уменьшением поступления с пищей, а также нарушением абсорбции ведет к уменьшению резервов железа, снижению сывороточного железа и повышению ОЖСС и особенно ЛЖСС с уменьшением процента насыщения переносчика железа— трансферрина (сидерофилина). В результате снижается транспорт железа в костный мозг и уменьшается его включение в клетки эритропоэтического ряда путем микропиноцитоза из ретикулярных клеток или прямой передачи от трансферрина через рецепторные участки ретикулоцитов. При этом снижается поступление в клетку железа, необходимого для синтеза гема.
Следствием нехватки железа для синтеза гема является увеличение протопорфирина в эритроцитах при некоторых формах Ж. а. В условиях дефицита железа резервы его мобилизуются для нужд эритропоэза, что ведет к уменьшению, в частности, костномозгового депо железа. Нарушение образования гема и гемоглобинизации эритробластов является конечной фазой недостаточности эритропоэза, вызванной истинным или перераспределительным дефицитом железа в организме.
Методы лечения анемии
Устранить анемию у онкологических пациентов можно тремя способами: переливание эритроцитарной массы, введение эритропоэтина, назначение препаратов, содержащих железо. В отдельных случаях может применяться комбинация этих методов.
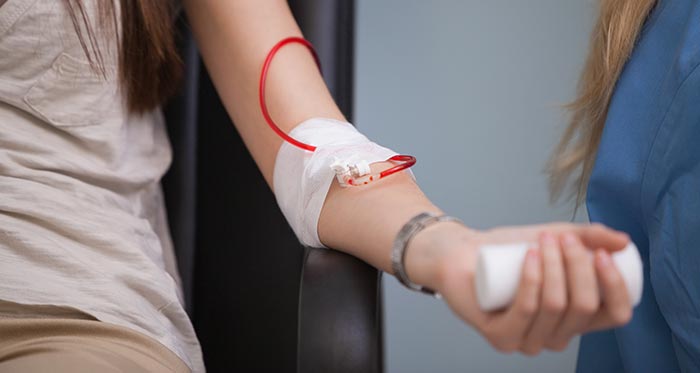
Переливание эритроцитарной массы при анемии
Переливание эритроцитарной массы является самым действенным методом, при помощи которого можно быстро восполнить дефицит эритроцитов, восстановить уровень гемоглобина и гематокрита. Однако без устранения причины анемии, этот способ даст лишь временный эффект. Поэтому переливание эритроцитарной массы не является альтернативой другим методикам и применяется только при наличии показаний. Одним из них является снижение уровня гемоглобина ниже 90 г/л. Переливание проводят при развитии у пациента характерных признаков анемии, среди которых отмечаются:
- Головокружение.
- Потеря сознания.
- Тахикардия.
- Быстрая утомляемость.
- Боль в груди.
- Одышка.
Данный метод лечения анемии также может применяться у пациентов, которые прошли курс химиотерапии или лучевой терапии и у которых отмечается быстрое снижение уровня гемоглобина или эритроцитов.
Применение стимуляторов эритропоэза
Стимуляторы эритропоэза при анемии увеличивают концентрацию гемоглобина и эритроцитов за счет усиления их образования в костном мозге. При сочетании с гемотрансфузиями, данный метод показывает очень хорошие результаты, но при этом имеет и ряд недостатков, которые касаются осложнений. В частности, применение стимуляторов эритропоэза для лечения анемии повышает риск развития тромботических осложнений, который и так является высоким у онкологических пациентов. По данным, полученным в ходе нескольких научных исследований, этот риск увеличивается в 1.4-1.7 раз.
В последнее время обсуждается вопрос о влиянии стимуляторов эритропоэза на выживаемость онкологических пациентов. В частности, специалисты установили, что применение препаратов данной группы при лечении анемии у пациентов с распространенным опухолевым процессом головы и шеи, шейки матки, молочной железы и других диагнозах снижает продолжительность жизни на 10-17%. В связи с этим специалисты предлагают придерживаться следующих правил:
Если уровень гемоглобина составляет менее 100 г/л и пациент при этом проходит лечение химиопрепаратами, то стимуляторы эритропоэза могут назначаться с целью коррекции анемии и профилактики дальнейшего снижения показателей.
Если уровень гемоглобина падает до 100 г/л и ниже, но химиотерапия при этом не проводится, то применять стимуляторы эритропоэза не рекомендуется ввиду повышенного риска развития осложнений и снижения продолжительности жизни.
Во всех остальных случаях применять стимуляторы эритропоэза для лечения анемии у онкологических пациентов следует с осторожностью.
Также на протяжении всего времени лечения важно контролировать динамику лабораторных показателей и при увеличении уровня гемоглобина постепенно снижать дозировку стимуляторов эритропоэза
Препараты железа при лечении анемии
Препараты железа применяются с целью лечения железодефицитных анемий, которые выявляются у 30-60% онкологический больных. При этом снижение уровня железа может быть связано как с самим опухолевым процессом или проводимым лечением, так и с другими факторами. Например, при назначении стимуляторов эритропоэза, существующего запаса железа в организме становится недостаточно для того, чтобы покрыть потребность, которая возникает в результате активного синтеза гемоглобина в костном мозге.

Для лечения анемии могут применяться как внутривенные, так и пероральные препараты. Второй вариант более удобен для пациента, так как таблетки проще принимать, но при этом данная форма действует медленнее и чаще приводит к осложнениям со стороны ЖКТ. Внутривенное введение позволяет добиться быстрого эффекта, что актуально при проведении химиотерапии.
Таким образом, для лечения анемии современная онкология может предложить различные методы, которые воздействуют на механизмы развития данного симптома. Точный план терапии подбирается индивидуально для каждого пациента, с учетом лабораторных показателей крови, особенностей лечения основного заболевания и других параметров.
Апластическая анемия: диагностика
Перед тем, как приступить к лечению заболевания, гематологи ЦЭЛТ проводят комплексную диагностику, направленную на точную постановку диагноза и выявление этиологического фактора. Она включает в себя:
- осмотр у гематолога;
- общий и биохимический анализы крови;
- забор образца костного мозга и его исследование – стернальная пункция.
При наличии заболевания у пациента выявляют серьёзное снижение гемоглобина, вплоть до критического уровня – 20-30 г/л, наблюдается агранулоцитоз – снижение зернистых лейкоцитов и моноцитов. Количество лимфоцитов может быть в норме или сниженным, тромбоцитов – всегда снижено, иногда их не обнаруживают вовсе. Скорость оседания эритроцитов – повышается до 4-60 мм/ч. Исследование образца костного мозга выявляет повышенное содержание жировой ткани – 90%, включающее в себя элементы стромы и лимфы, а вот гематогенные клетки имеются в очень малом количестве.