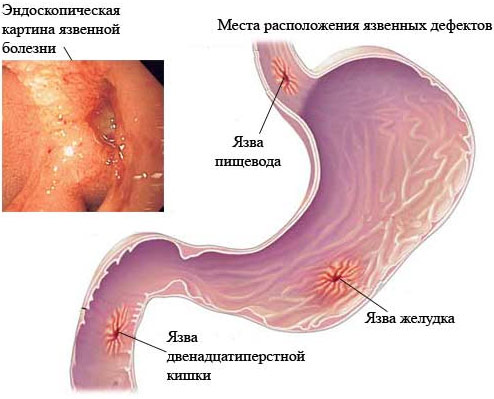
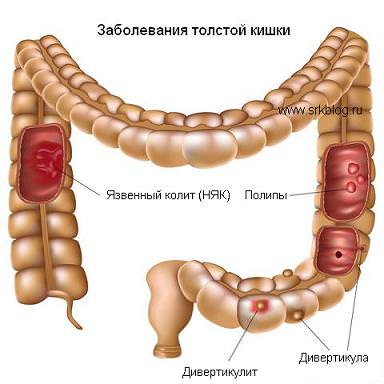
Болезнь крона
Содержание:
- Диагностика
- Суть болезни
- Причины
- Что такое болезнь Крона?
- Болезнь Крона — симптомы
- 4.Лечение заболевания
- Дают ли инвалидность при болезни Крона?
- Симптомы болезни Крона
- Обзор
- Что такое болезнь Крона
- СИМПТОМЫ И ПРИЗНАКИ БОЛЕЗНИ КРОНА
- Причины развития болезни Крона
- Симптомы болезни Крона
- Диагностика
- История
- Методы диагностики болезни Крона
- 3.Причины гастроэнтерита
- Часто задаваемые вопросы
- Симптомы болезни Крона
- Обзор симптомов
- Болезнь Крона: классификация
- ПРЕИМУЩЕСТВА ДИАГНОСТИКИ И ЛЕЧЕНИЯ БОЛЕЗНИ КРОНА В УНИВЕРСАЛЬНОЙ КЛИНИКЕ «ОБЕРІГ»
- Симптомы болезни Крона
- Болезнь Крона: причины заболевания
- Инструментальные признаки болезни Крона
Диагностика
Диагностика болезни Крона основана как на клинических проявлениях болезни, так и инструментальном обследовании.

1
Ректороманоскоп
2
Подготовка к ректороманоскопии

3
Подготовка к ректороманоскопии
К инструментальным методам относят эндоскопическое (ректороманоскопия и колоноскопия) и рентгенологическое (ирригоскопия или проктография) исследование толстой кишки. Важным моментом в постановке диагноза болезни Крона является морфологическое исследование пораженной слизистой. Это в первую очередь обусловлено схожим течением и эндоскопической картиной при Болезни Крона и неспецифическом язвенном колите. Забор биоптата производится во время эндоскопического исследования.
Суть болезни
Точная причина болезни Крона до конца не ясна, однако известно, что в основе воспаления лежит аутоиммунная реакция — реакция иммунной системы человека против собственного организма. Такой процесс возникает не у всех, а только у людей с определенной генетической предрасположенностью.
В результате данной иммунной реакции защитные клетки нашего организма, Т-лимфоциты, которые должны бороться с микробами, начинают атаковать собственную слизистую оболочку желудочно-кишечного тракта, что приводит к разрушению ворсинок. Из-за разрушения ворсинок, кишечник частично утрачивает свою способность всасывать жидкости и питательные вещества — возникает диарея.
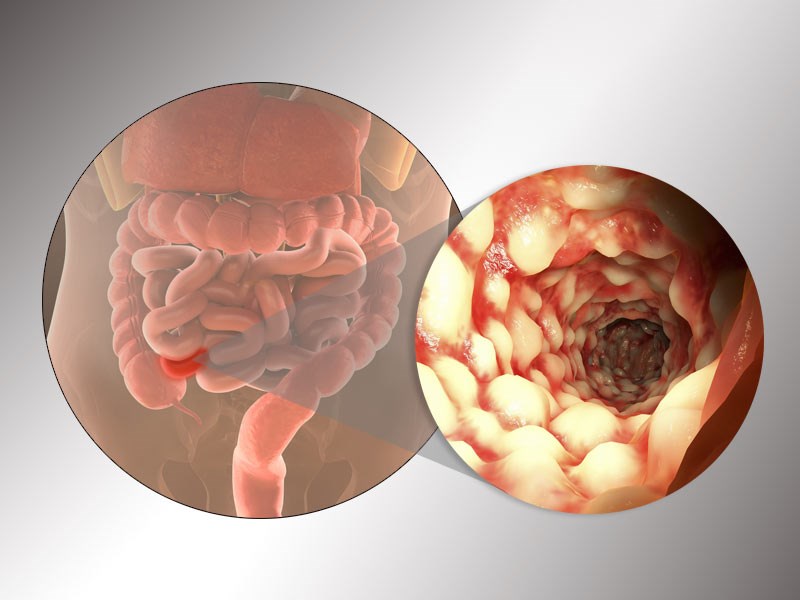
На месте разрушенных ворсинок формируются небольшие «абсцессы», которые затем прогрессируют, превращаясь в изъязвления. В дальнейшем изъявления прогрессируют и принимают вид глубоких щелевидных продольных и поперечных язв, чередующихся с участками отечной слизистой кишечника, что придает ей вид «булыжной мостовой» — это характерный признак патологии, который можно обнаружить при эндоскопическом исследовании — колоноскопии.
У некоторых пациентов пораженные участки кишечника могут «рубцеваться», возникшие рубцы приводят к появлению участков сужений просвета кишечника, что часто осложняется симптомами кишечной непроходимости — тошнотой, рвотой, болью в животе.
Следует помнить, что иммунная патологическая реакция, лежащая в основе болезни Крона, может возникать не только в пределах ЖКТ, но и за его пределами. Перечисленные выше патологические изменения ведут к следующим симптомам заболевания.
Причины
Болезнь Крона (БК) развивается, когда иммунная система начинает атаковать собственные ткани организма — кишечник и другие органы пищеварения. При этом этом точная причина возникновения заболевания неизвестна. Выделяют несколько групп факторов, которые могут участвовать в процессе развития болезни:
- наследственные факторы (если болезнь Крона имеется у членов семьи, риск заболевания родственников повышается);
- генетические факторы (в частности, мутация гена NOD2, ответственного за синтез белков, участвующих в работе врожденного иммунитета);
- инфекции (предполагается влияние некоторых бактерий и вирусов на чрезмерную активацию иммунного ответа);
- иммунологические факторы (непосредственно, нарушения работы иммунитета).
Дополнительными факторами риска могут являться:
- возраст (болезнь Крона чаще проявляется до 30 лет);
- чрезмерный прием нестероидных противовоспалительных лекарственных препаратов (НПВС), комбинированных оральных контрацептивов (КОК);
- курение;
- погрешности в диете.
Заразна ли болезнь Крона?
Болезнь Крона возникает из-за нарушения работы иммунной системы. Это не заразно. Однако при наличии заболевания у близких родственников возможно проявление заболевания по наследственному фактору.
Что такое болезнь Крона?
Клиническая картина заболевания зачастую многолика и неоднозначна, поэтому в некоторых случаях проходят годы до постановки правильного диагноза.
Заболеваемость и распространенность патологии растет во всем мире: чаще всего дебют болезни случается у лиц в возрасте от 15 до 30 лет, второй пик заболеваемости приходится на возраст 50-80 лет, однако, стоит отметить, что данная воспалительная патология кишечника может проявить себя в любом возрасте; при заболевании Крона также выявляется тенденция к небольшому преобладанию женщин в сравнении с мужчинами среди числа заболевших.
Болезнь Крона нельзя вылечить, однако с помощью современной лекарственной терапии и хирургического лечения можно добиться стойкой ремиссии заболевания — значительного уменьшения симптомов, взяв заболевание «под контроль».
Болезнь Крона — симптомы
Симптомы болезни Крона могут значительно различаться среди людей, но они обычно включают диарею, боль в животе и спазмы. Другие симптомы могут включать:
- снижение веса;
- потерю аппетита или тошноту;
- слабость;
- кровь в кале;
- красноту и боль в глазах;
- боль в суставах;
- красные пятна на коже;
- лихорадку;
- анемию.
Симптомы болезни Крона могут появляться и исчезать, иногда они не проявляются несколько недель или даже месяцев. Врачи описывают периоды с отсутствием симптомов как ремиссию. Когда симптомы возвращаются или внезапно усиливаются, их называют вспышкой или рецидивом.
Болезнь Крона на сегодняшний день не излечивается. Целью лечения является облегчение симптомов и поддержание ремиссии.
4.Лечение заболевания
Как правило, гастроэнтерит лечится в домашних условиях и довольно быстро проходит сам по себе. Вполне возможно обойтись поддерживающей терапией без всяких лекарств
Очень важно пить много воды, чтобы не было обезвоживания. При этом пить нужно медленно, часто и по чуть-чуть
Если сразу выпить много воды, может усилиться тошнота. Детям могут назначать регидратирующие растворы для поддержания баланса жидкости.
После того, как сильные симптомы гастроэнтерита проходят, можно постепенно возвращаться к нормальному режиму питания. Начать стоит с легких для организма продуктов – сухарики, крекеры, бананы, рис и курица. До полного восстановления лучше отказаться от молочных продуктов, кофе и алкоголя.
Иногда для лечения гастроэнтерита врачи назначают внутривенное введение жидкостей и лекарства от тошноты и рвоты.
Хотя гастроэнтерит чаще всего проходит без врачебной помощи, обязательно нужно обратиться к врачу в следующих ситуациях:
Дают ли инвалидность при болезни Крона?
инвалидностиГруппы инвалидности, которые могут быть присвоены при болезни Крона
| Характеристика нарушений | Степень нарушения трудоспособности, способности к самообслуживанию, передвижению | Группа инвалидности |
|
I степень ограничения способности к самообслуживанию. I степень ограничения трудоспособности. | III |
|
II степень снижения способности к самообслуживанию. II степень снижения способности к передвижению. II-III степень снижения трудоспособности. | II |
|
III степень снижения способности к самообслуживанию. III степень снижения способности к передвижению. | I |
Симптомы болезни Крона
- боли в области живота различной интенсивности. Боли могут быть ноющие или режущие. Обычно появляются через некоторое время после еды метеоризм (вздутие живота)
- диарея (жидкий стул) – выраженность диареи зависит от степени поражения кишечника
- cтул с примесью крови (количество крови зависит от степени поражения)
- возможны около прямокишечные абсцессы (ограниченное гнойное заболевание)
- Общая слабость
- Потеря веса при тяжелой степени заболевания может быть существенной (десятки килограмм)
- Температура обычно не высокая до 38 градусов
- Глазные симптомы (увеит – воспаление сосудистой оболочки глаза, конъюктивит – воспаление слизистой оболочки глаза)
- Кожные симптомы (покраснения)
- Миалгии (мышечные боли), артралгии (боли в суставах)
- Васкулит – воспаление сосудов
- Нарушение свертываемости крови с образованием тромбов
1. Легкая степень2. Средняя степень3. Тяжелая степень заболевания
Обзор
Болезнь Крона (гранулематозный колит, терминальный илеит) — это хроническое заболевание, связанное с воспалением слизистой оболочки пищеварительной системы.
Болезнь Крона в России встречается относительно редко. В год этой патологией заболевают 3,5 человека из 100 000. Гораздо чаще болезнь Крона наблюдается у жителей Северной Европы и Америки, достигая 100 и более случаев в год на 100 000 населения. Больше подвержены заболеванию белокожие народы, чем темнокожие и азиаты. Кроме того, риск заболеть несколько выше у евреев европейского происхождения.
Чаще всего жертвами этого заболевания становятся люди в возрасте 16–30 лет. Второй пик заболеваемости приходится на возрастную группу от 60 до 80 лет, хотя возможно развитие болезни и в другом возрасте. Женщины подвержены болезни Крона чуть больше, чем мужчины, но среди детей заболевание чаще встречается у мальчиков, чем у девочек.
Характерные признаки болезни Крона: частый жидкий стул со слизью и кровью, плохое общее самочувствие и снижение массы тела. Заболевание протекает с чередованием ремиссий и обострений. Во время ремиссии симптомы выражены слабо или могут отсутствовать вовсе. Обострение болезни приносит наибольшее беспокойство.
Точная причина болезни Крона неизвестна, но исследования говорят о том, что на развитие заболевания влияют несколько факторов:
- генетическая предрасположенность;
- расстройство иммунной системы (естественной защиты организма);
- перенесенные инфекции;
- курение;
- неблагоприятные факторы окружающей среды.
В настоящее не существует способа полностью избавиться от болезни Крона, поэтому лечение направлено на подавление воспаления в кишечнике и облегчение симптомов. Благодаря современным лекарственным препаратам можно перевести болезнь в состояние ремиссии, максимально продлить её и, по возможности, избежать хирургической операции. В некоторых случаях проводится операция по удалению воспаленного участка кишечника.
Что такое болезнь Крона
В последнее время вопрос о том, что такое болезнь Крона, все больше обсуждаем, что связано в первую очередь с увеличением распространенности и «помолодением» патологии. Болезнь Крона известна также как гранулематозный энтерит, трансмуральный илеит, регионарный энтерит. Впервые была описана в 1932 году американским гастроэнтерологом Баррилом Кроном.
Итак, что такое болезнь Крона? Болезнь Крона — это гранулематозное воспалительное заболевание желудочно-кишечного тракта, которое в половине случаев поражает терминальные отделы подвздошной кишки, но может поражать любой из отделов ЖКТ — от полости рта до прямой кишки.
Болезнь Крона — это хроническое рецидивирующее заболевание, которое сопровождается деструкцией слизистой оболочки кишки и системными проявлениями.
Трансмуральное воспаление значит, что поражаются все слои определенного сегмента пищеварительного тракта, что делает заболевание особенно опасным.
Основные проявления болезни Крона — образование язв и рубцов на стенках кишки и лимфаденит. Кроме этого, наблюдается ряд других симптомов, которые рассмотрим далее.
СИМПТОМЫ И ПРИЗНАКИ БОЛЕЗНИ КРОНА
Основные симптомы болезни Крона – боль в животе идиарея (иногда с примесью крови). Некоторые пациенты опорожняют кишечник до 10-20 раз в день. Еще один признак болезни Крона – потеря веса. Другие проявления болезни Крона включают язвы во рту, стриктуры (сужение кишечника), анальные трещины и свищи между органами. У некоторых пациентов заболевание протекает маловыраженно. Бывают длительные периоды без симптомов (ремиссия). Обострение может быть вызвано инфекциями, гормональными изменениями и курением. Острое течение болезни Крона сопровождается сильной болью в животе, лихорадкой, рвотой, тахикардией.
Заболевание ухудшает усвояемость питательных веществ в кишечнике. Поэтому пациенты часто испытывают нехватку витамина B12, фолиевой кислоты и т.д. Некоторые из них страдают анемией из-за кровотечения и воспаления кишечника.
Поскольку болезнь Крона связана с нарушениями работы иммунной системы, могут возникать симптомы за пределами желудочно-кишечного тракта, например, боли в суставах, поражения глаз (ирит, увеит, эписклерит) и др.
Причины развития болезни Крона
Причина развития болезни Крона неизвестна. Раньше считалось, что причина — нарушения диеты и стресс, но теперь известно, что это не так, хотя нарушения диеты и стресс могут играть роль в ухудшении состояния больных. В настоящее время известно, что в патогенезе болезни Крона играют роль иммунные и генетические факторы
- бактерии и вирусы, запускающие цикл патологической воспалительной реакции в кишечнике
- наследственность. У пациентов с болезнью Крона чаще, чем у остальных людей встречается ген NOD2. Наличие этого гена также ассоциируется с больщей частотой оперативных вмешательств при болезни Крона. То есть вероятность того, что потребуется операция по поводу болезни Крона, выше, если у пациента есть данный ген.
Симптомы болезни Крона
Симптомы болезни Крона различаются по выраженности и по остроте появления. Иногда болезнь стихает — это называется ремиссия — иногда обостряется. Самые распространенные симптомы следующие:
- Диарея (понос) — воспаление кишечника приводит к выделению большиго количества жидкости и солей в просвсет кишки, что вызывает диарею, плюс диарее способствует ускоренная моторика кишечника при болезни Крона. Диарея — самый характерный симптом болезни Крона.
- Боль в животе. Воспаление и язъязвление стенки кишки приводит к сужение ее просвета и образованию рубцов. Боль при болезни Крона по интенсивности может быть от легкой до очень сильной.
- Кровь в кале. Воспаление приводит к кровоточивости стенок кишечника, кровь выделяется с калом. Если кровь попадает в кал в нижних отделах кишечника, то она выглядит как кровь — красной, а если в высоких (ближе к желудку), то кровь становится черной. Малые количества крови в кале могут быть не видны невооруженным глазом (кровь можно обнаружить с помощью специальных анализов).
- Изъязвления слизистой. Воспаление кишечника при болезни Крона приводит к образованию язв, которые проникают глубоко в стенку кишечника, и иногда прободают стенку кишечника насквозь. При болезни Крона язвы могут образовавыться в любом месте желудочно-кишечного тракта, даже во рту.
- Потеря аппетита и снижение веса. У пациентов с болезнью Крона снижен аппетит и нарушено всасывание питательных веществ в кишечнике, поэтому и них часто снижен вес.
Другие симптомы при болезни Крона: повышение температуры
- слабость
- артрит
- воспаление глаз
- кожные проявления
- воспаление печени и желчных протоков
- задержка роста и полового развития у детей
Диагностика
Критерии по Lennard-Jones: при наличии хотя бы трех любых признаков из списка вероятность болезни Крона высока:
- Поражение от полости рта до анального канала: хроническое гранулематозное поражение слизистой оболочки губ или щек; пилородуоденальное поражение, поражение тонкой кишки, хроническое перианальное поражение;
- Прерывистый характер поражения;
- Трансмуральный характер поражения: язвы-трещины, абсцессы, свищи;
- Фиброз: стриктуры;
- Лимфоидная ткань (гистология): афтоидные язвы или трансмуральные лимфоидные скопления;
- Муцин (гистология): нормальное содержание муцина в зоне активного воспаления слизистой оболочки толстой кишки;
- Наличие саркоидной гранулемы (при подтверждении гранулемы достаточно наличие всего одного признака из списка).
Инструментальные методы
Диагностика болезни Крона основана на данных рентгенологического и эндоскопического исследования с биопсией, которые выявляют воспалительное поражение одного или нескольких участков желудочно-кишечного тракта, обычно распространяющееся на все слои кишечной стенки.
Минздрав РФ рекомендует следующие методы инструментального обследования:
- обзорная рентгенография брюшной полости (при симптомах кишечной непроходимости)
- колоноскопия с илеоскопией
- эзофагогастродуоденоскопия
- МРТ, КТ с контрастированием кишечника (диагностика свищей, абсцессов, инфильтратов);
- фистулография (при наличии наружных свищей);
- при невозможности провести МРТ или КТ допустимо рентгеноконтрастное исследование тонкой кишки с бариевой взвесью (после исключения признаков непроходимости)
- биопсия слизистой оболочки кишки в зоне поражения
- ультразвуковое исследование органов брюшной полости, забрюшинного пространства, малого таза
- трансректальное ультразвуковое или МР-исследование прямой кишки и анального канала (при перианальных поражениях).
Европейское медицинское сообщество считает рентгенографию весьма ограниченным методом в диагностике болезни Крона и отдает предпочтение компьютерной томографии.
Эндоскопия верхних или нижних отделов желудочно-кишечного тракта (при необходимости — с биопсией) позволяет подтвердить диагноз и уточнить локализацию поражения.
При колоноскопии у больных, перенесших операцию, можно оценить состояние анастомозов, вероятность рецидива и эффект лечения, проводимого после операции.
Биопсия может подтвердить диагноз болезни Крона, в частности отличить ее от неспецифического язвенного колита, выявить дисплазию или рак.
О воспалении кишечной стенки свидетельствуют лейкоциты в кале. При поносе (в начале заболевания или при рецидиве) кал исследуют на возбудителей кишечных инфекций, простейших, яйца гельминтов и клостридий.
История
М. X. Левитан с соавт. (1974) из 1000 больных с различными неспецифическими воспалительными поражениями кишечника у 83 наблюдали Крона болезнь.
В 1769 г. Дж. Морганьи описал редко встречающийся при секционном исследовании неспецифический инфекционно-дистрофический процесс различных отделов жел.-киш. тракта, послуживший причиной смерти. В начале 20 в. некоторые больные такими заболеваниями были оперированы без точного предварительного диагноза. Обычно производилась резекция пораженного участка.
В 1932 г. Крон с сотр. описал под названием регионального илеита 14 наблюдений, при которых имело место ограниченное неспецифическое воспаление терминального отдела тонкой кишки. Крон посвятил ему ряд исследований, в т. ч. дважды (1949, 1958) изданную монографию, вследствие чего в отечественной и зарубежной литературе укоренилось название «болезнь Крона».
Методы диагностики болезни Крона
-
а) Анализ крови: гипохромная нормоцитарная анемия, лейкоцитоз со сдвигом влево, повышение СРБ, снижение концентрации железа, фолиевой кислоты, витамина В12, гипоальбуминемия, тромбоцитоз. Анализ крови на наличие перинуклеарных антинейтрофильных цитоплазматических антител (р-ANCA) и анти-Saccharomyces cerevisiae антител (ASCA) используют для выявления причин неклассифицированной воспалительной болезни кишечника.
-
б) Анализ кала: повышение уровня кальпротектина (уровень его повышения отражает активность воспаления в слизистой оболочке кишечника, а также является показателем обострения у пациентов с БК в фазе ремиссии). При первичной диагностике БК обязательно проведение микробиологических исследований с целью дифференциальной диагностики с инфекционными энтероколитами (посев кала, микроскопия кала, серологическая диагностика).
-
в) Рентгенологические методики: исследование желудка и тонкой кишки по методике пассажа бариевой взвеси, а также ирригоскопия. При наличии кишечных свищей выполняется фистулография через свищевые отверстия на коже с использованием водорастворимых контрастных веществ. При достаточно выраженных воспалительных поражениях желудочно кишечного тракта используется МРТ и КТ диагностика.
-
г) Эндоскопическая диагностика ЭГДС, энтероскопия, колоноскопия с выполнением биопсии для последующего гистологического исследования. Капсульная эндоскопия.
Сегодня, благодаря наличию современного цифрового оборудования с высокой разрешающей способностью, а также правильной организации работы с пациентами, у которых подозревают воспалительные заболевания толстой кишки (ВЗК), в нашей клинике применяются стандарты эндоскопической диагностики, согласно которым практически у каждого пациента с ВЗК мы выполняем забор биологического материала (биопсия) из каждого отдела толстой кишки и терминального отдела тонкой кишки, что позволяет диагностировать болезнь Крона даже в стадии ремиссии (затихшего обострения), когда внешних проявлений может и не быть.
Помимо стандартных методик диагностики патологии желудочно- кишечного тракта, таких как, видеоэзофагогастродуоденоскопия и колоноскопия, в нашей Клинике имеется все необходимое оборудование для осмотра тонкой кишки. Это видеокапсульное исследование тонкой кишки и однобалонная энтероскопия.
3.Причины гастроэнтерита
Есть много способов заражения гастроэнтеритом – при контакте с инфицированным человеком, из-за зараженной пищи или воды, из-за немытых рук после посещения туалета или смены детских пеленок и подгузников.
Самая распространенная причина гастроэнтерита –вирус. Гастроэнтерит, расстройство желудка или желудочный грипп могут быть вызваны множеством типов вируса. Основные – это ротавирус и норовирус. У маленьких детей понос чаще всего случается именно из-за ротавирусной инфекции. Норовирус хоть и не так на слуху, как ротавирус, но именно он часто вызывает вспышки серьезного расстройства желудка и заболеваний пищевого происхождения.
Бактерии не так часто, но все же тоже могут стать причиной гастроэнтерита и расстройства желудка. Кишечная палочка и сальмонелла известны, наверное всем. Именно они являются самой распространенной причиной бактериального гастроэнтерита. Чаще всего бактерия попадает в организм из-за сырого мяса птицы, яиц или соков. Сальмонелла может распространяться и через домашних птиц или рептилий. Еще один вид бактерий – шигеллы. Как правило, они встречаются в детских дошкольных учреждениях и передаются от человека к человеку или через зараженную пищу и воду.
Паразиты тоже иногда вызывают гастроэнтерит, но это случается редко. Ламблии и криптоспоридии могут попасть в организм при плавании в грязном бассейне или через грязную воду, которую вы пьете.
Редкие и необычные причины гастроэнтерита – токсины в некоторых морепродуктах, тяжелые металлы (мышьяк, свинец, ртуть) в питьевой воде, некоторые лекарства – антибиотики, антациды, слабительные и лекарства для химиотерапии.
Часто задаваемые вопросы
Кроме описанных классических и нетипичных симптомов БК, существуют и другие распространенные проявления, указывающие на заболевание. Например, это газообразование, кал с примесью слизи и крови. Рассмотрим, какие еще важные аспекты стоит учитывать, если в строке диагноза стоит «болезнь Крона». Отвечаем на актуальные вопросы пациентов с БК, которые чаще других звучат в кабинете гастроэнтеролога.
Можно ли вылечить болезнь Крона
Заболевание Крона считается неизлечимым, но известны случаи, когда аутоиммунное нарушение, проявившееся единожды, не рецидивировало, т. е. повторные эпизоды диареи, запоров, болей и т. д. в будущем у пациентов отсутствовали.
Получится ли контролировать рецидивы
С помощью диеты, медикаментов и изменений образа жизни патологию удается сдерживать. Комплексное лечение бывает настолько эффективным, что пациенты забывают о БК на долгие годы.
Какие бывают осложнения болезни Крона
У больных могут сужаться отдельные части кишечного тракта. В запущенных случаях врачи диагностируют образование просвета в стенках КТ, реже — колоректальный рак.
Болезнь Крона и беременность
У 50 женщин из 100 беременность протекает без ощутимых осложнений, даже если в период вынашивания прекращается ремиссия. Если обострений удается избежать, в 80 процентах случаев, согласно статистике, беременность протекает в штатном режиме.
Симптомы болезни Крона
Симптомы при болезни Крона можно разделить на несколько групп:
- Общие симптомы: утомляемость и слабость, повышение температуры, потеря костной массы.
- Кишечные симптомы: боль в животе и спазмы кишечника, тошнота, рвота, потеря веса, витаминные дефициты и пр.
- Внекишечные симптомы: поражение слизистой оболочки рта («афтозный стоматит», рис.4), глаз (конъюнктивит и др.), кожи. Встречаются примерно в 12% случаев.
- Симптомы начавшихся осложнений.
В зависимости от локализации поражения симптомы могут по-разному сочетаться друг с другом (табл.1).
| Форма болезни | Локализация поражения | Симптомы | Частота |
|---|---|---|---|
| Илеоколит | Подвздошная кишка+правый фланг толстой кишки | Диарея, боль в животе, спазмы кишечника, потеря веса | 42% |
| Илеит | Подвздошная кишка | Диарея, боль в животе, спазмы кишечника, потеря веса | 33% |
| Колит | Толстая кишка | Диарея, реткоральное кровотечение, формирование абсцессов, свищей и язв прямой кишки | 20% |
| Другие формы | Сочетание различных областей с вовлечением желудка, 12-типерстной кишки, анальной области и т.д. | Анорексия, потеря веса, тошнота, рвота. | 5% |
Симптомы у детей
У детей отмечается преобладание внекишечных симптомов над кишечными. Так, заболевание на первых порах может проявляться:
- болями в суставах,
- анемией,
- гиповитаминозами,
- поднятием температуры без видимых на то причин (так называемая «лихорадка неясного генеза»),
- задержкой роста и потерей массы тела.
Диарея и боли в животе при этом могут отсутствовать.
Обзор симптомов
Около 201 из 100 000 взрослых страдают болезнью Крона, и не у всех наблюдаются одинаковые симптомы.
Заболевание может вызвать:
- боли в животе и судороги
- понос
- запор
- ректальное кровотечение
- кровавый стул
- потеря веса
- усталость
Болезнь Крона может поражать любую часть желудочно-кишечного тракта, от рта до заднего прохода. Однако это заболевание обычно развивается в нижних отделах желудочно-кишечного тракта, таких как тонкий и толстый кишечник.
Врачи делят болезнь Крона на пять типов в зависимости от локализации воспаления.
Пять типов болезни Крона включают:
- илеоколит
- илеит
- гастродуоденальная болезнь Крона
- еюноилеит
- Колит Крона (гранулематозный)
Болезнь Крона: классификация
Болезнь Крона — воспалительное заболевание кишечника, поражающее нижние отделы желудочно-кишечного тракта. Существует пять типов болезни Крона, каждый из которых поражает разные области пищеварительного тракта, а некоторые из них вызывают уникальные симптомы.
Врачам еще предстоит найти лекарство от болезни Крона. Однако пациенты могут справиться со своими симптомами с помощью комбинации изменения образа жизни, приема лекарств и, в некоторых случаях, хирургического вмешательства.
Читайте дальше, чтобы узнать больше о различных типах болезни Крона и их симптомах, в том числе о том, как врачи диагностируют и лечат это состояние.
ПРЕИМУЩЕСТВА ДИАГНОСТИКИ И ЛЕЧЕНИЯ БОЛЕЗНИ КРОНА В УНИВЕРСАЛЬНОЙ КЛИНИКЕ «ОБЕРІГ»
- Увеличительная колоноскопия с использованием хромоскопии и узкоспектрального освещения слизистой оболочки белым светом (NBI — хромоскопия). Только при сочетании этих методов исследования можно увидеть участки предраковых изменений кишечника, которые часто встречаются у пациентов с болезнью Крона.
- Собственный патогистологический центр с опытным гистологом, что позволяет правильно диагностировать изменения слизистой оболочки кишечника, выбрать оптимальную тактику наблюдения (число и время колоноскопий, гистологических исследований), а также адекватную стратегию лечения.
- Высокоспециализированные радиологические методы (МРТ, МСКТ), с помощью которых диагностируют различные изменения стенки кишки, осложнения болезни Крона (абсцессы, свищи и т.д.). Возможность осмотра тонкой кишки при контрастировании per os (пероральный прием контраста).
- Высокопрофессиональная команда специалистов (клиницисты, эндоскописты, гистологи, радиологи), которые своевременно и быстро выбирают тактику лечения.
Болезнь Крона – это хроническое рецидивирующее воспалительное заболевание кишечника. На протяжении всей желудочно-кишечной трубки пищеварительной системы наблюдается отек, образование язв, абсцессы и свищи, рубцевание и сужение просвета кишки.
Причины болезни Крона остаются до сих пор неизвестными. Существует несколько гипотез. Согласно одной из них иммунная система неадекватно реагирует на нормальную микрофлору кишечника, вызывая воспаление. Некоторые ученые считают, что причина заболевания – бактериальная или вирусная инфекция. Болезнь Крона имеет генетическую предрасположенность. Человек имеет повышенный риск, если у него есть близкий родственник, страдающий этим заболеванием. Болезнь Крона может развиться в любом возрасте, но чаще всего возникает у пациентов в возрасте 15-40 лет.
Симптомы болезни Крона
Болезнь Крона может поражать слизистую любого отдела пищеварительной системы. При этом воспалительный процесс носит четко выраженный локальный характер: поврежденные участки кишки чередуются с сегментами слизистой, которые не затронуты болезнью. Гранулематозный колит чаще поражает тонкий кишечник (подвздошную кишку), на втором месте по частоте выявления заболевания — толстая кишка. Поверхность слизистой покрывается множественными продольными язвами, при прогрессировании болезни — язвы углубляются, увеличиваются в размерах и сливаются. При болезни Крона слизистая приобретает вид «булыжной мостовой»: полипообразные зернистые структуры пересекаются глубокими трещинами. Часто заболевание осложняется перфорацией кишечника, образованием свищей, абсцессов, инфильтратов, кровотечением, расширением кишки (дилатация) или стриктурами (патологическое сужение просвета кишки).
Cимптомы очень схожи с проявлениями неспецифического язвенного колита. Хронически непрерывная форма заболевания развивается в течение длительного времени (4—5 лет) и проходит несколько стадий: первые проявления, выраженные клинические симптомы, период осложнений. Характерные симптомы: боли в животе, расстройство стула — постоянное или ночное, вздутие живота, прожилки крови и слизь в кале, ложные позывы на дефекацию, жажда и рвота. В острые периоды может повышаться температура. Происходит резкая потеря веса, пропадает аппетит, развивается анемия, возникает общая слабость и апатия. Гранулематозный колит сопровождается также общесистемными нарушениями деятельности организма: развивается воспаление слизистой оболочки глаз и рта, появляются воспалительные процессы в анальной области, возникают боли в суставах (артралгия), поражаются лимфоузлы. Воспалительный процесс может протекать также в острой, молниеносной форме. Однако этот вариант встречается значительно реже.
Болезнь Крона: причины заболевания
При такой патологии, как болезнь Крона, причины заболевания остаются неизвестными. Можно только догадываться о роли тех, или иных факторов.
Считается, что играют роль в развитии патологии болезнь Крона причины следующего характера:
- Генетические причины болезни Крона — шансы развития заболевания составляют примерно 70%, если близкие родственники пациента страдают данной патологией. Кроме этого, наблюдается склонность к развитию заболевания среди определенных этнических групп (например, евреев), что также подтверждает роль генетики
- Иммунологические факторы — системные поражения позволяют допускать аутоиммунную природу заболевания. Кроме этого, в пациентов с болезнью Крона обнаруживается высокое число Т-лимфоцитов, антител, иммунные комплексы
- Инфекционные факторы
- Стрессы
- Неправильное питание
- Вредные привычки
- Образ жизни — болезнь Крона чаще возникает среди жителей индустриально развитых стран.
Инструментальные признаки болезни Крона
Клинические признаки болезни Крона не позволяют поставить окончательный диагноз
Важное диагностическое значение имеют рентгенологические и эндоскопические признаки болезни.. Итак, как инструментально подтвердить болезнь Крона? Признаки патологии представлены следующим:
Итак, как инструментально подтвердить болезнь Крона? Признаки патологии представлены следующим:
- В анализах крови определяются лейкоцитоз, повышение СОЭ и С-реактивного протеина, тромбоцитоз, анемия. Возможно также снижение уровня железа, фолиевой кислоты, гипоальбуминемия
- Определение ASCA
- Повышенный уровень кальпротектина в кале
- Колоноскопия и эндоскопия считаются золотым стандартом в диагностике болезни Крона. Эндоскопические признаки включают: афтоподобные язвы слизистой кишки, отек слизистой без четких границ, глубокие язвы, островковые изменения слизистой, чередующиеся со здоровыми участками, гранулемы. Продольные и поперечные язвы создают эффект «булыжной мостовой» — характерный симптом болезни Крона.
- Рентгенологические признаки болезни — ассиметричные участки слизистой, места сужений и вздутий, глубокие язвы, создающие картину «шипов розы», или «запонок»
- Гистологическое исследование в некоторых случаях позволяет выявить специфические для болезни Крона саркоидные гранулемы
- На КТ и УЗИ можно выявить внутрибрюшинные абсцессы, пальпируемую массу, увеличенные лимфатические узлы брыжейки
- На МРТ также можно определить увеличенные лимфоузлы, стриктуры, свищи, локализацию и уровень воспаления в стенке кишки.