Язвенная болезнь желудка и двенадцатиперстной кишки
Содержание:
Причины появления стеноза
- Врожденная патология появляется по причине аномалий развития у плода пищеварительного тракта. Приобретенная, как правило, является следствием язвенной болезни.
- При стенозе пищевой комок не может нормально двигаться по пищеварительному тракту. Он задерживается в желудке, вызывая переполнение. Постепенно желудок растягивается, его стенки становятся тоньше, появляются застойные явления, нарушается обмен веществ.
- Постепенно ситуация приходит к тому, что желудок не может полностью опорожняться. У больного проявляется частая рвота, объем рвотных масс увеличивается. С рвотой выходит жидкость и минеральные вещества. Далее заболевание приводит к тому, что из тканей выводится кальций, нарушается работа нервной системы.
Причины появления язвы
Язвенную болезнь 12п. кишки вызывают те же причины, что и язву желудка. В большинстве случаев эти заболевания протекают совместно и объединяются в общее понятие гастродуоденальной язвы.
Что такое язва двенадцатиперстной кишки?
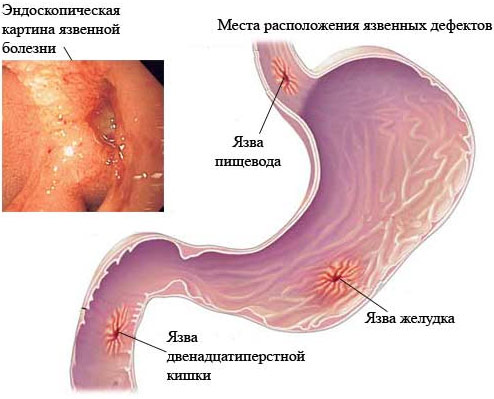
Язва 12-перстной кишки, или дуоденальная, – это дефект эпителия и подслизистого слоя стенки органа. Наиболее часто поражается проксимальный отдел кишки (расположенный ближе к желудку). Длительно протекающий рецидивирующий процесс, характеризующийся появлением таких дефектов, называют язвенной болезнью двенадцатиперстной кишки.
Дуоденальная язва развивается в 2-6 раз чаще желудочной. Мужчины заболевают чаще женщин, однако после 50 лет количество случаев у обоих полов становится примерно одинаковым.
Почему она появляется?
Язва двенадцатиперстной кишки относится к полиэтиологическим заболеваниям. Для ее развития необходимо действие суммы факторов. Все причины можно условно разделить на основные и второстепенные. Их значимость зависит от пола и возраста.
Причины развития и факторы риска
До 95 % всех случаев язвенной болезни ДПК вызваны бактерией Хеликобактер пилори (Helicobacter pylori). Патогенный микроорганизм вызывает воспаление слизистых оболочек пищеварительного тракта и провоцирует эрозивно-язвенный процесс.
Другая частая причина развития патологии – прием медикаментозных препаратов.
Ульцерогенным (вызывающим язву) действием обладают:
- нестероидные противовоспалительные средства («Аспирин», «Диклофенак», «Ибупрофен» и пр.);
- глюкокортикостероиды («Преднизолон», «Гидрокортизон»);
- симпатолитики («Резерпин», «Рауседан»);
К ведущим этиологическим факторам относят также психологические факторы стресса. Они вызывают функциональное расстройство вегетативной нервной системы. Язвенная болезнь желудка и ДПК относятся к психосоматическим расстройствам.
Факторы риска:
- несбалансированное питание;
- злоупотребление спиртными напитками и курение;
- наличие других хронических заболеваний пищеварительной системы – гастрита, желчнокаменной болезни, панкреатита и пр.
Наиболее часто язвенная болезнь встречается в возрасте 20-40 лет.
Второстепенные причины
Среди второстепенных причин возникновения выделяют наследственную предрасположенность. Такие «семейные» язвы могут прослеживаться в нескольких поколениях рода. Генетические особенности не являются прямой причиной язвы, но создают предпосылки к ее появлению.
Другие второстепенные этиологические факторы:
- нарушения в работе эндокринной системы, обмена веществ;
- гиповитаминоз;
- хронические заболевания других органов и систем с функциональной недостаточностью.
У пациентов моложе 30 лет преобладающей причиной является генетическая предрасположенность. Для людей среднего возраста (30-50 лет) актуальными причинами язвы 12-перстной кишки становятся стрессы, среди предрасполагающих факторов – вредные привычки. После 60 лет преобладают лекарственные язвы.
Кто входит в группу риска?
Выявлены категории людей, более других подверженные заболеванию.
В их число входят:
- Городские жители – заболеваемость у них выше по сравнению с сельским населением из-за особенностей питания и неблагоприятной экологической обстановки.
- Работники, чья деятельность связана с постоянным эмоциональным напряжением, – летчики, машинисты, диспетчеры и пр.
- Люди, вынужденные часто ездить в командировки.
- Люди, постоянно подвергающиеся стрессам.
- Лица, чьи кровные родственники болеют гастродуоденитом или язвенной болезнью.
- Пациенты с сахарным диабетом и другими обменными нарушениями.
В группу риска входят также мужчины в возрасте от 20 до 40 лет.
Как развивается язва
Патогенез язвенной болезни 12-перстной кишки включает нарушение баланса между защитными механизмами и агрессивными факторами, влияющими на слизистую оболочку.
Запускаются патологические механизмы:
- Повышается выработка соляной кислоты и пепсина в желудке.
- Нарушается моторика желудочно-кишечного тракта. В 12-перстную кишку попадает большое количество кислого содержимого.
- Снижается выработка защитной слизи, уменьшается ее вязкость и химический состав.
- Нарушается микроциркуляция стенки кишки – развивается спазм сосудов и ишемия.
- Вырабатываются аутоантитела к эпителиальным клеткам 12-перстной кишки, что вызывает прогрессирование заболевания.
- Нарушается нейроэндокринная регуляция.
Самая частая локализация язвы – луковица двенадцатиперстной кишки. Морфологически дефект отличается округлой формой, имеет размер от 5 мм до 5 см, чаще одиночный. Хронические (каллезные) язвочки имеют приподнятые омозолелые края.
Диагностика язвенной болезни
Врач может заподозрить наличие язв в желудке или двенадцатиперстной кишке при наличии характерных жалоб пациента. После осмотра и расспроса больного врач назначит ряд исследований для подтверждения или исключения диагноза язвенной болезни.
Эндоскопическое исследование желудка и двенадцатиперстной кишки — ФЭГДС (фиброэзофагогастродуоденоскопия). При данном исследовании врач вводит тонкий, гибкий инструмент (оптоволоконную трубку — эндоскоп) с источником света и микрокамерой на конце в пищевод и далее в желудок и двенадцатиперстную кишку (12пк) пациента.
Исследование проводят с целью осмотра внутренней поверхности органов желудочно-кишечного тракта (для обнаружения язв и определения их локализации, а также для исключения осложнений: кровотечение, перфорация, пенетрация, стеноз), в ходе исследования врач может взять образцы ткани (биоптаты) из желудка.
Полученные биоптаты исследуют в лабораторных условиях для исключения злокачественного заболевания (при язвенной болезни желудка), обнаружения Helciobacter pylori, уточнения вида гастрита. С помощью эндоскопа часто можно также остановить кровотечение из язвы (прижигание язвенного дефекта).
Рентгенологическое исследование. Обзорный снимок органов брюшной полости производят при подозрении на наличие перфорации язвы (прободение стенки желудка или двенадцатиперстной кишки), при этом в брюшной полости определяется скопление свободного газа (воздуха), поступающего из желудочно-кишечного тракта.
При подозрении на опухоль, стеноз привратника или 12 пк проводят рентгенографическое исследование желудка и двенадцатиперстной кишки после приёма бариевой взвеси.
Исследования для выявления H.pylori инфекции. На настоящий момент существует множество методов диагностики H.pylori инфекции, в том числе уреазный дыхательный тест, определение антител в крови, ПЦР диагностика на наличие H.pylori в кале, биопсия слизистой желудка на наличие H.pylori.
Исследование крови. Общий анализ крови не позволяет обнаружить язву, но может выявить анемию, являющуюся следствием язвенного кровотечения, или повышенное количество лейкоцитов, как признак осложнений.
Диагностика
Диагноз язвенной болезни ставят на основании эзофагогастродуоденоскопии (ЭГДС) или рентгенологического исследования. Информативность рентгенологического исследования снижается при небольших размерах язвы (до 0,5 см); кроме того, во время него нельзя взять биопсию. Поэтому если есть возможность, при подозрении на язвенную болезнь лучше проводить ЭГДС.
При неосложненной язвенной болезни лабораторные методы малоинформативны, однако они имеют большое значение для диагностики инфекции, вызванной Helicobacter pylori — для этого исследуют кровь, кал или выдыхаемый воздух различными методами, часто — повторно, чтобы определить, помогло ли лечение.
Что такое язва желудка?
При этом хроническом заболевании на слизистых органов пищеварения образуются язвенные дефекты. Они могут появляться не только на стенках желудка. Например, язвы образуются даже чаще на слизистой оболочке двенадцатиперстной кишки. По симптомам, причинам появления, подходам к лечению язва желудка и язва двенадцатиперстной кишки схожи, поэтому часто о них говорят как об одном и том же заболевании — язвенной болезни.
Язвенная болезнь возникает, если в пищеварительной системе нарушается баланс между защитой слизистой и действием агрессивных факторов. «Агрессоры» — это пепсин и соляная кислота. Они выделяются для переваривания пищи. В норме слизистая оболочка защищена от их действия барьером из защитной слизи и щелочей. Даже если клетки разрушаются, быстро происходит их восстановление. Это защищает слизистые от повреждения. Если действие агрессивного фактора усиливается (кислота и пепсин вырабатываются в избытке), баланс нарушается, и поверхность слизистой повреждается — со временем образуется язва.
Риск заболеть язвенной болезнью повышается при наличии следующих факторов:
- инфекционное поражение. Возникновение язвы желудка связывают заражением бактериями Helibacter Pylori. Они выделяют цитотоксины и ряд ферментов с агрессивным действием, из-за чего травмируется защитный барьер слизистой. Хеликобактерную инфекцию выявляют более чем в 30% наблюдений язвенной болезни;
- постоянный приём нестероидных противовоспалительных, некоторых обезболивающих, гормональных препаратов;
- влияние стресса, депрессии или нервного истощения;
- неправильное питание. Риск увеличивается при нерегулярном приёме пищи, частом употреблении продуктов с высокой кислотностью, жареных, острых, жирных блюд, для переваривания которых в желудке выделяется больше кислоты;
- наследственность. У 20% пациентов с язвенной болезнью в семье уже были случаи этого же заболевания;
- курение.
К другим факторам относят действие вирусных инфекций, появление злокачественных новообразований, связанные с лучевой и химиотерапией побочные эффекты, а также состояния, которые провоцируют избыточную выработку соляной кислоты и пепсина.
Как понять, что у вас язвенная болезнь
Самый распространенный симптом — жгучая боль в животе, у которой есть определенные особенности:
- начинается между приемами пищи или ночью,
- прекращается, если поесть или принять антацидный препарат,
- длится от нескольких минут до нескольких часов,
- появляется и исчезает на несколько дней или даже недель.
- Иногда при язвенной болезни портится аппетит, появляется кислая отрыжка и тошнота, кровь в кале (черный стул). Может возникнуть рвота, происходит снижение веса.
Даже если симптомы слабые, нужно как можно скорее обратиться к врачу. Тянуть нельзя — если не лечиться, болезнь будет постепенно усиливаться и могут возникнуть осложнения: кровотечения из язв или даже прободение язвы (в стенке желудка появится отверстие). В этой ситуации требуется операция.
Только по симптомам отличить язвенную болезнь от других проблем может быть трудно. Похожие симптомы вызывает любой вид воспаления в желудке, начиная от самого простого поверхностного гастрита и заканчивая страшным и опасным раком желудка.
Если долго не идти к врачу, в конце концов организм перестает сигнализировать, желудок теряет чувствительность и симптомы пропадают. А «немое» воспаление остается и продолжает прожигать стенку желудка. Такое случается, если человек терпит, злоупотребляет алкоголем или на фоне сильного стресса.
Важно
-
Не следует забывать, что язва желудка сказывается на функционировании всего организма, и поэтому лучше предупредить это заболевание, нежели потом приспосабливаться к нему всю жизнь, облегчая муки медикаментами.
-
Предупредить приступы можно путем соблюдения диеты и правильного режима питания, отказа от алкоголя и сигарет. Посещать врача следует не менее 1 раза в год. В профилактических целях пациентам прописывается прием противоязвенных лекарственных средств курсами, весной и летом. Именно в это время болезнь дает о себе знать наиболее ярким проявлением симптоматики.
-
Необходимо также помнить пациентам, страдающим язвенной болезнью, о ежегодном эндоскопическом контроле, который необходимо проходить даже при отсутствии болей после заживления язвы. Необходимость такого контроля связана с высокой вероятностью озлокачествления именно желудочных язв.
Прогноз и Профилактика
Прогноз при язвах симптоматических определяется течением и исходом основного заболевания, развитием таких осложнений, как кровотечения или перфорация.
Профилактика заключается в осторожном назначении препаратов, обладающих ульцерогенным эффектом (при невозможности их замены другими препаратами) и в одновременном назначении антацидных средств (см.). При появлении у больных с заболеваниями внутренних органов и систем диспептических расстройств или болей в эпигастральной области им назначают диету № 1 (см
Питание лечебное), антацидные и холинолитические средства (см. Холинолитические вещества).
Диагностика
Диагноз язвенной болезни ставят на основании эзофагогастродуоденоскопии (ЭГДС) или рентгенологического исследования. Информативность рентгенологического исследования снижается при небольших размерах язвы (до 0,5 см); кроме того, во время него нельзя взять биопсию. Поэтому если есть возможность, при подозрении на язвенную болезнь лучше проводить ЭГДС.
При неосложненной язвенной болезни лабораторные методы малоинформативны, однако они имеют большое значение для диагностики инфекции, вызванной Helicobacter pylori — для этого исследуют кровь, кал или выдыхаемый воздух различными методами, часто — повторно, чтобы определить, помогло ли лечение.
Особые указания
Перед началом терапии необходимо исключить наличие злокачественного процесса (особенно при язве желудка), т.к. лечение, маскируя симптоматику, может отсрочить постановку правильного диагноза.
Прием одновременно с пищей не влияет на его эффективность.
При возникновении трудностей с проглатыванием целой капсулы, можно проглотить ее содержимое после вскрытия или рассасывания капсулы, а также можно смешать содержимое капсулы со слегка подкисленной жидкостью (соком, йогуртом) и использовать полученную суспензию в течение 30 мин.
В обычных дозировках препарат не оказывает влияния на скорость психомоторных реакций и концентрацию внимания.
По результатам исследований отмечено фармакокинетическое/фармакодинамическое взаимодействие между клопидогрелом (нагрузочная доза 300 мг и поддерживающая доза 75 мг/сут) и омепразолом (80 мг/сут внутрь), которое приводит к снижению экспозиции к активному метаболиту клопидогрела в среднем на 46 % и снижению максимального ингибирования АДФ-индуцированной агрегации тромбоцитов в среднем на 16 %. Поэтому следует избегать одновременного применения омепразола и клопидогрела.
Вследствие снижения секреции соляной кислоты повышается концентрация хромогранина А(CgA). Повышение концентрации CgA в плазме крови может оказывать влияние на результаты обследований для выявления нейроэндокринных опухолей. Для предотвращения данного влияния необходимо временно прекратить прием омепразола за 5 дней до проведения исследования концентрации CgA.
Препарат следует принимать с осторожностью, если присутствует один из следующих симптомов или состояний: наличие «тревожных» симптомов — значительное снижение массы тела, повторяющаяся рвота, рвота с примесью крови, нарушение глотания, изменение цвета кала (дегтеобразный стул).
Ингибиторы протонного насоса, особенно при применении препарата в высоких дозах и при длительном применении (> 1 года), могут умеренно повышать риск переломов бедра, костей запястья и позвонков, особенно у пожилых пациентов или при наличии других факторов риска.
В рандомизированных, двойных слепых, контролируемых клинических исследованиях омепразола и эзомепразола, включая два открытых исследования с длительностью терапии более 12 лет, не была подтверждена связь переломов на фоне остеопороза с применением ингибиторов протонного насоса.
Хотя причинно-следственная связь применения омепразола/эзомепразола с переломами на фоне остеопороза не установлена, пациенты с риском развития остеопороза или переломов на его фоне должны находиться под соответствующим клиническим наблюдением. У пациентов, получавших омепразол на протяжении, как минимум, трех месяцев, была зарегистрирована тяжелая гипомагниемия, проявляющаяся такими симптомами, как: утомляемость, бред, судороги, головокружение и желудочковая аритмия. У большинства пациентов гипомагниемия купировалась после отмены ингибиторов протонного насоса и введением препаратов магния.
У пациентов, которым планируется длительная терапия или которым назначен омепразол с дигоксином или другими препаратами, способными вызвать гипомагниемию (например, диуретики), следует оценить содержание магния до начала терапии и периодически контролировать его во время лечения.
Омепразол, как и все лекарственные средства, снижающие кислотность, может приводить к снижению всасывания витамина В12 (цианокобаламина). Об этом необходимо помнить в отношении пациентов со сниженным запасом витамина В12 в организме или с факторами риска нарушения всасывания витамина В12 при длительной терапии.
У пациентов, принимающих препараты, понижающие секрецию желез желудка, в течение длительного времени, чаще отмечается образование железистых кист в желудке, которые проходят самостоятельно на фоне продолжения терапии. Эти явления обусловлены физиологическими изменениями в результате ингибирования секреции соляной кислоты.
Снижение секреции соляной кислоты в желудке под действием ингибиторов протонной помпы или других кислотоингибирующих агентов приводит к повышению роста нормальной микрофлоры кишечника, что в свою очередь может приводить к незначительному увеличению риска развития кишечных инфекций, вызванных бактериями рода Salmonella spp. и Campylobacter spp., а также, вероятно, бактерий Clostridium difficile у госпитализированных пациентов.
Симптомы и проявления
-
Боль в животе
-
Запор
-
Отрыжка
-
Рвота
-
Тошнота
-
Утомляемость
Симптомы и проявления язвы у взрослых протекают со сменой фаз обострений и ремиссий. На ранних стадиях болезнь может не иметь симптомов. Иногда беспокоит дискомфорт и тяжесть в животе после еды.
Постепенно клинические признаки нарастают, появляются жалобы на:
- Интенсивные ноющие или режущие боли в верхней части живота. Возникают натощак («голодные» боли) и проходят после еды.
- Ощущение тяжести и распирание в животе.
- Отрыжку, горький привкус во рту.
- Тошноту и рвоту, чаще по утрам.
- Запоры.
- Повышенную утомляемость и снижение веса (если пациент отказывается от еды из-за боязни, что будет болеть живот).
Стихание симптомов отмечается после еды, при приеме антацидных или спазмолитических средств.
Стадии развития и характерные признаки
Течение язвы 12-перстной кишки включает несколько стадий. Каждая из них имеет характерные признаки:
- Предъязвенное состояние – хронические гастродуодениты, функциональные расстройства тонкого кишечника. Симптомы язвы 12-перстной кишки в этот период не слишком выражены – пациент может ощущать тяжесть в животе, дискомфорт после еды, тошноту. При обследовании выявляется воспаление слизистой ДПК, одиночные или множественные эрозии.
- Острая стадия – характеризуется выраженной клинической симптоматикой. Для язвы бульбарного отдела характерны частые приступообразные боли в верхнем правом квадранте живота. Иногда они иррадиируют в спину, под правую лопатку. Возникают через 3-4 часа после еды. Сопровождаются тошнотой и отрыжкой. Аппетит у пациентов обычно сохранен. Постбульбарные язвы отличаются более упорным длительным течением, боль при них купируется через 20-30 минут после еды.
- Рубцевание – состоит из 2 стадий. Вначале на месте язвы образуется очаг гиперплазированного эпителия с большим количеством желудочных желез и капилляров (стадия красного рубца). В дальнейшем количество сосудов уменьшается, рубец бледнеет (период белого рубца). Эта стадия при дуоденальной язве занимает до 3 недель.
- Ремиссия – полное или частичное исчезновение симптомов, улучшение самочувствия.
У части больных дуоденальная язва начинается остро, без скрытого периода. У детей в 15% случаев болезнь протекает бессимптомно. Для детского и юношеского возраста более характерна атипичная симптоматика – боли неритмичные, ноющие, разной локализации.
Частота обострений и виды язв в 12-перстной кишке
Без правильного и своевременного лечения ежегодные рецидивы бывают у 75% пациентов. Регулярная поддерживающая терапия позволяет снизить частоту обострений до 75%. Ухудшения бывают весной и осенью и длятся 6-8 недель.
По тяжести различают:
- легкую степень язвенной болезни – с обострениями 1 раз в 2-3 года;
- средней степени – обострения 1 раз в год;
- тяжелое течение – рецидивы 2 раза в год и больше.
Спровоцировать обострение может значительная физическая нагрузка, сильный стресс, погрешности в питании, злоупотребление алкоголем, острые инфекции пищеварительного тракта, прием некоторых лекарств.
Классификация и виды язвы 12-перстной кишки
В международной классификации МКБ 10 язва 12п. кишки кодируется как К 26 и включает 9 уточняющих подразделов.
Существует также несколько клинических классификаций:
- По локализации поражения дуоденальные язвы бывают:
- бульбарные (возникшие в луковице 12-перстной кишки) и постбульбарные;
- задней и передней стенки;
- комбинированные (антрального отдела желудка и луковицы ДПК).
- По количеству дефектов – одиночные и множественные.
- По диаметру – малые, средние, большие и гигантские.
- По клиническому течению:
- типичные и атипичные (безболевые, бессимптомные);
- острые и хронические;
- осложненные или неосложненные.
В особую группу выделяют вторичные или симптоматические язвы, возникающие на фоне других болезней или состояний.
Они бывают:
- Стрессовые:
- Язвы Курлинга – при обширных ожогах.
- Язвы Кушинга – при травмах головного мозга, нейрохирургических операциях и пр.
- Язвы при инфарктах, тяжелых ранениях, сильных стрессах.
- Лекарственные – вызванные приемом салицилатов, кортикостероидов и других препаратов.
- Эндокринные – при гиперпаратиреозе, синдроме Золлингера-Эллисона.
- Возникшие на фоне других хронических заболеваний – гепатогенные, панкреатогенные, при почечной недостаточности, сахарном диабете и пр.
Нередко встречаются сочетанные язвы желудка и двенадцатиперстной кишки.
Симптомы
Перфорация желудка обычно развивается быстро и включает три этапа, каждый имеет свои симптомы.
-
Болевой шок.
Острая, нестерпимая боль при перфорации желудка связана с обжигающим действием соляной кислоты, которая изливается вместе с полупереваренной пищей на органы брюшной полости.
Такая боль называется кинжальной. Ее интенсивность бывает настолько высока, что может привести к шоку, потере сознания.
Боль быстро распространяется сверху вниз и охватывает весь живот. Лицо и все тело бледнеют, кожа становится влажной. Живот напряжен. Человек обливается холодным потом, руки и ноги холодеют. Его глаза впадают. Из-за невыносимой боли он принимает вынужденную позу — лежа на боку с поджатыми коленями. Перед тем как потерять сознание он кричит и мечется.
Эти симптомы продолжаются от 3 до 6 часов. Артериальное давление падает, пульс замедляется или остается в пределах нормы, дыхание становится учащенным, поверхностным.
Если боль ощущается в левой области живота и отдает в левое предплечье, эти симптомы указывают на прободение передней стенки желудка.
-
Мнимое благополучие.
Через 6 часов боль внезапно проходит, симптомы облегчаются. Напряжение живота исчезает, но он все больше раздувается из-за газов.
Впрочем, человек не обращает на это внимания. Он приходит в состояние эйфории и полной расслабленности. Ему кажется, что все в порядке, и медицинская помощь, операция уже не нужна.
При этом его пульс учащается, давление остается пониженным. Повышается температура, сохнет язык, приобретая сероватый оттенок.
Эти симптомы продолжаются еще 6 часов (12 часов с момента прободения желудка).
-
Перитонит и смерть.
Мнимое облегчение резко сменяется обострением. Появляются новые симптомы. Температура подскакивает до 40 градусов, а потом так же резко падает ниже нормы. Пульс учащается до 120 ударов в минуту и выше, а систолическое (верхнее) давление падает ниже 100 мм рт. ст.
Человек покрывается липким потом, его кожа приобретает землисто-серый цвет, живот напряжен и раздут от газов и скопившейся жидкости. Быстро развивается обезвоживание организма.
Возникает тошнота, начинается рвота, но она не приносит облегчения. Больной становится безучастным, вялым, заторможенным, и это значит, что скоро наступит смерть. Это симптомы последней стадии. Сделать что-либо в этой ситуации уже практически невозможно.
Причины язвы
Современная медицина называет две возможные причины язвы желудка и двенадцатиперстной кишки:
- Деятельность бактерии Helicobacter pylori, которая за счет своего строения способна проникать в слизистую. Патогенность бактерии зависит от конкретного штамма. Случается так, что Helicobacter pylori довольно долго и безвредно находится в желудке пациента, однако попавший туда другой штамм микроорганизма может стать причиной язвы.
- Прием различных лекарственных препаратов, которые стимулируют выработку соляной кислоты и нарушают моторику желудка. К повреждению слизистой желудка и двенадцатиперстной кишки приводит регулярное и длительное употребление стероидных и нестероидных противовоспалительных препаратов, а также противоопухолевых лекарств.
Лечение болезни начинают с устранения причины язвы желудка или двенадцатиперстной кишки. В первом случае для этого под контролем врача необходимо вылечиться от инфекции, а во втором — оценить необходимость приема лекарственных средств и с помощью лечащего врача выбрать либо более щадящие аналоги, либо пройти поддерживающую терапию.
С помощью лекарственных препаратов можно понизить выделение кислоты в желудке, а также начать процесс заживления язвы. Для лечения язвы желудка и двенадцатиперстной кишки применяются в разных случаях антибиотики, а также препараты висмута и ингибиторы протоновой помпы. Подобрать необходимую схему лечения и назначить прием медикаментов может только профессиональный врач. В клинике «ЕВРОМЕДПРЕСТИЖ» вам готовы оказать всю необходимую помощь. Самолечение, также как и отсутствие должного лечения приведет к прогрессированию заболевания, что, в свою очередь, может нанести непоправимый вред здоровью вплоть до смерти.
При прохождении комплексного терапевтического лечения даже после устранения причин язвы крайне важно соблюдать специальную диету. Суть ее заключается в дополнительно защите слизистой желудка от грубого воздействия пищи
Для этого необходимо исключить из рациона кофе и алкоголь, острую, жирную, жареную и соленую еду. Рекомендуется разнообразить питание мягкими фруктами (бананы, груши), свежими и обработанными овощами, рыбой и нежирным мясом, яйцами и крупами (рис, овсянка). Отдавайте предпочтение кашам, супам и пюре. Важно следить за температурой еды (она должна быть теплой, а не холодной или горячей), а также придерживаться точного графика приемов пищи (каждые три часа небольшими порциями).
В случае, если терапевтическое лечение не дало должного эффекта, либо болезнь уже перешла в более тяжелую стадию и начались осложнения (непроходимость, перфорация или кровотечение, необходимо хирургическое вмешательство.
К подобным операциям относятся:
- ушивание язвы;
- удаление части желудка (рецекция);
- ваготомия — отсечение нервов, провоцирующих выработку излишка кислоты.
1.Общие сведения
Язва – длительно не заживающая воспаленно-раневая поверхность на эпидермальной (внешней, кожной) или слизистой оболочке. Следует сразу уточнить, что часто смешиваемые, а то и употребляемые в качестве синонимов понятия «язва» и «эрозия» – это не одно и то же. В отличие от эрозии или поверхностной царапины, язва проникает в глубинные, базовые слои разъедаемой поверхности, что приводит к необратимой утрате того или иного объема ткани, а следовательно, и к потерям в ее функциональности. Заживление язв происходит путем частичного или полного замещения дефекта соединительной тканью («зарубцевавшаяся язва»).
Старинный русский глагол «прободить» означает проделать отверстие, прорвать, пробить, проколоть; такое же значение у латинского слова «перфорировать», которое имеет множество производных как в мире техники, так и в медицине.
Таким образом, прободная (перфоративная) язва – это язва насквозь, язва с нарушением герметичности и образованием «пробоины». Термин «прободная язва» употребляется только в гастроэнтерологии и подразумевает агрессивную язву желудка или двенадцатиперстной кишки, – истончаясь, их стенки могут в конце концов прорваться; в каждом десятом случае излияние содержимого в брюшную полость сопровождается также массивным кровотечением. В целом, перфорация гастродуоденальной язвы является одним из наиболее опасных и тяжелых исходов язвенной болезни, создающих непосредственную угрозу для жизни пациента.
Учитывая распространенность язвенно-воспалительных заболеваний ЖКТ (в одной лишь России ими страдает несколько миллионов человек), не приходится долго говорить об остроте и актуальности проблемы прободной язвы. На сегодняшний день одной из главных задач гастроэнтерологии остается разработка не столько диагностических и экстренно-хирургических протоколов (см.ниже), сколько методов точной оценки типа течения и динамики язвенной болезни, а также достоверного прогнозирования и надежного предотвращения прободных ее вариантов.
Причины хронической язвы
Нарушенный баланс между факторами защиты слизистой оболочки желудка и факторами агрессии приводит к повышенной секреции пепсина и соляной кислоты и возрастанию их агрессивного действия. Этот процесс вызывает повреждение структуры слизистого слоя.
Основной причиной развития язвенной болезни является инфицирование бактерией Helicobacter pylori. Интенсивно размножающийся Хеликобактер, вырабатывая специфические ферменты, нарушает обменные процессы в желудке, способствует повышенной секреции соляной кислоты и замедляет выработку слизи, что приводит к нарушению баланса факторов защиты и агрессии и к образованию язв.
Язвы могут быть одиночными и множественными. Типичной картиной для хронической язвы является омертвение желез слизистой оболочки, изменение структуры эпителия (доброкачественное) и разрастание соединительной ткани. На месте язв образуются рубцы.