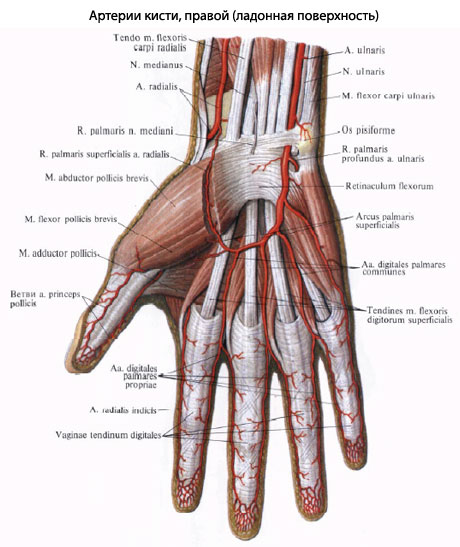
Боль в запястье правой руки
Содержание:
- …а в лечении суть
- Симптомы никогда не лгут
- Симптомы — каковы они?
- Синдром запястного канала: симптомы
- Особенности течения артрита кистей при разных типах заболевания
- Частые вопросы по заболеванию
- Болезни, из-за которых возникают боли в суставах
- Что делать при острой боли в спине
- Диагностика, когда болит кисть
- Причины артроза мелких суставов рук
- Как лечить хруст в суставах
…а в лечении суть
Когда причины, по которым опухли и болят пальцы на руках, были установлены, пациенту выписываются симптоматические и патогенетические (цель которых устранить саму причину) препараты, к которым относятся анальгетики, НПВС, антигистаминные препараты, антибиотики, диуретики, хондропротекторы. Лекарственные средства, в составе которых синтетические гормоны, назначаются людям с нарушением гормонального баланса.
Когда опухли пальцы рук и болят суставы, лечение может в себя включать комплексную терапию с физиолечением (ультравысокочастотная, сантиметровая, ультрафиолетовая терапия, электрофорез).
Симптомы никогда не лгут
Боль в правом запястье является одной из наиболее распространенных причин обращения пациентов. Дело в том, что ведущая рука выполняет большую функциональную активность, чем может быть обусловлена острая боль в запястье правой руки при повышенной нагрузке. К категории повышенного риска относятся представители таких профессий, как массажисты, писатели, художники, архитекторы, строители и других, чья деятельность требует постоянной нагрузки на запястья.
Жгучая боль в запястной области может сопровождаться припухлостью, покраснением кожных покровов, отечностью (характерно при карпальном синдроме); болевое ощущение при поднятии кисти, нестабильность лучезапястного сустава (характерно при разрыве или растяжении связок); неестественное положение запястья с деформацией сустава (при вывихе или переломе).
В зависимости от степени и причины патологии правого запястья могут наблюдаться следующие реакции организма:
- повышенная температура тела;
- псориатические проявления на коже;
- распространение болевых ощущений на другие суставы конечностей;
- нарушенный обмен веществ.
Вышеперечисленные проявления требуют незамедлительного медицинского вмешательства. Для полного восстановления поврежденного участка может потребоваться длительное лечение. Своевременное обращение к специалисту значительно повышает шансы полного выздоровления.
Симптомы — каковы они?
Симптоматические проявления определяются конкретным недугом, приведшим к запястным болям. К наиболее распространенным проявлениям можно отнести ситуации, когда:
- отекают и немеют ладони и кисти;
- пораженная область жжет и зудит;
- дрожат и покалывают пальцы, наблюдается ощущение «мурашек»;
- Боль усиливается ночью либо провокатором выступает чрезмерная физическая нагрузка;
- пальцы оказываются слабы для простых манипуляций по взятию простого, легкого предмета;
- ощущается ограниченность движения в лучезапястной зоне руки.
Более редко наблюдаются такие проявления болезни, когда:
- в целом самочувствие ухудшается и повышается температура, сопровождается это слабостью в мышцах;
- наблюдается покраснение кожи рук (в основном, наблюдается при травмах);
- рука находится в неестественном положении. Следствием вывиха может быть наличие суставной нестабильности сустава;
- подкожная гематома, причиной которой часто бывает открытый перелом;
- отмечаются сильные боли при сгибании и разгибании;
- наблюдается суставное разрушение;
- невозможно выполнить простые манипуляции больной рукой;
- налицо одышки, боли в груди и сердце, покалывания, чувство жжения и зуда в руке.
Выше указанные проявления встречаются наиболее часто. Возможно их появление и при остром, и при хроническом болевом синдроме лучезапястного сустава. Точная клиническая симптоматика определяется конкретным заболеванием, провоцирующим боль.
Синдром запястного канала: симптомы
Признаки синдрома запястного канала
| Симптом | Механизм возникновения | Внешние проявления |
| Боль | Боль возникает при раздражении специальных болевых рецепторов (ноциорецепторов) — свободных нервных окончаний, которые располагаются в органах и тканях. При травме или возникновении воспаления тканями выделяются специальные вещества (медиаторы воспаления): гистамин, простагландины. Именно они взаимодействуют и возбуждают ноциорецепторы, которые затем передают импульс в болевой центр головного мозга. | Вначале появляются жгучие и/или покалывающие боли в ночное время, которые нарушают сон. Поэтому больные вынуждены просыпаться и подвигать руками (стряхнуть кисти) либо опустить их вниз. Таким образом, улучшается кровообращение в пальцах, а боли утихают. Однако наутро больной вновь просыпается с болями. Причем боль располагается не в области отдельных суставов, а распространяется по всей длине пальцев: от кончика до основания. По мере прогрессирования заболевания боли возникают и в дневные часы, приводя к нарушению трудовой деятельности больного (любое движение в области запястья усиливает боль). Причем в тяжелых случаях жгучая боль распространяется на всю ладонь, а иногда — и до локтя, сбивая с толку врачей. Поэтому нередко долгое время они не могут выставить правильный диагноз. |
| Онемение и покалывание пальцев (парестезии) | Сосуды, которые питают срединный нерв, сдавливаются, поэтому уменьшается поступление кислорода и питательных веществ к нему. В результате нарушается чувствительная иннервация срединным нервом мягких тканей кисти в области I-II-III и части IV пальцев. | Является самым первым симптомом заболевания. Причем вначале онемение возникает сразу после пробуждения, но к полудню такое состояние, обычно, проходит. При дальнейшем развитии недуга немеют пальцы и по ночам, а затем — в дневные часы. Например, если для выполнения действия необходимо какое-то время удержать кисть на весу: прочтение книги или газеты, удерживая перед собой, разговор по телефону (приходится перекладывать трубку в другую руку), езда в городском транспорте (удается держаться за поручень не более 2-3 минут). В таких положениях усиливается онемение и покалывание в пальцах. |
| Кисть становится «неуклюжей» и теряет силу | Нарушается питание срединного нерва (поступление с кровью питательных веществ и кислорода). В результате он хуже передает «команды» центральной нервной системы к органам-мишеням. | При прогрессировании заболевания появляется слабость и неточность движений: человеку трудно удерживать пальцами мелкие предметы (иголку, ручку, булавку и другие). Иногда пациенты описывают это такими словами: «предметы сами выпадают из рук». Нередко понижается сила противопоставления большого пальца кисти остальным пальцам. Больному трудно отвести большой палец от ладони, а также активно захватывать им предметы. |
| Понижение чувствительности пальцев | Из-за сдавления срединного нерва нарушается прием нервных импульсов нейронами от кожи и передача их центральной нервной системе. При тяжелых случаях иногда могут погибать нервные волокна. | Развивается при выраженном поражении срединного нерва. Больные могут не ощущать легкое прикосновение, а иногда — булавочный укол. Кроме того, примерно у 1/3 больных на холод или резкую смену температуры отмечается реакция: болезненное онемение или жжение. |
| Атрофия мышц (уменьшение объема и истончение мышечной ткани) | Нарушается передача нервных импульсов от двигательных центров спинного и головного мозга к мышцам. | Визуально мышцы уменьшаются в размере. Симптом появляется на поздних стадиях заболевания, если не была оказана своевременная медицинская помощь. Иногда в далеко-зашедших случаях кисть деформируется: приобретает вид лапы обезьяны (приведенный первый палец к плоской ладони). |
| Изменение цвета кожи | Нарушается передача нервного импульса из центральной нервной системы к коже, что ведет к уменьшению питания клеток кожи. | Область кожи кисти и пальцев, которую иннервирует срединный нерв, может быть несколько бледнее. |
Особенности течения артрита кистей при разных типах заболевания
Артрит кисти может быть проявлением разных болезней, поэтому его симптомы, течение и последствия также будут разными.
Посттравматический и гнойный артрит
Присоединение гнойной инфекции может произойти при любом виде заболевания. Чаще всего это случается после открытых травм, но иногда инфекция попадает в суставы с током крови из отдаленных очагов инфекции. Если инфекция не присоединяется, то болезнь протекает остро и заканчивается полным выздоровлением.
Начало гнойного процесса острое, с лихорадкой, головной болью, недомоганием. Кисть очень болезненна, она резко отекает, кожа краснеет. Движения резко ограничены из-за боли. При появлении таких симптомов больному требуется хирургическая помощь.
Хронический посттравматический артрит рук развивается при частом мелком травмировании кисти у лиц, занимающихся некоторыми видами спорта (теннисистов), музыкантов (пианистов), парикмахеров и др. При отсутствии помощи и продолжении травмирования наступает стойкое нарушение функции сустава.
Ревматоидный артрит
Ревматоидный артрит
Поражение мелких суставов рук развивается часто. Характерно симметричное поражение суставов и медленно прогрессирующее течение. Вначале появляются умеренные преходящие боли и скованность движений по утрам, продолжающаяся не более получаса и проходящая на фоне двигательной активности. Развивается также артрит пальцев рук.
Через некоторое время появляется некоторая припухлость над местом поражения, боли становятся постоянными, беспокоят ночные боли и сильная утренняя скованность. Отечность может то нарастать, то уменьшаться, но боли не проходят. Покраснение кисти встречается редко.
Если своевременно не обратиться к врачу, то постепенно появляется деформация кистей – они приобретают форму ластов и полностью или частично утрачивают свою функцию.
Реактивный артрит
Развивается через две недели после перенесенной мочеполовой или кишечной инфекции, иногда после гайморита, отита или ангины. Чаще в патологический процесс вовлекаются суставы нижних конечностей, но иногда и верхних, например, лучезапястный сустав.
Заболевание чаще всего протекает остро, с болями, покраснением и отеком тканей. Прогноз благоприятный: при адекватном лечении наступает полное выздоровление. Но иногда течение изначально хроническое, в таком случае, при длительном течении может нарушаться функция сустава.
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Инфекционный артрит
Поражение рук чаще всего происходит при гонорейном артрите. Воспалительный процесс протекает остро, с болями, отеком и покраснением тканей, повышением общей температуры тела, недомоганием. Проходит после назначения лечения гонорейной инфекции. Хроническое течение встречается редко.
Ювенильный хронический артрит (ЮХА)
Встречается в детском и подростковом возрасте и может носить многофакторное происхождение. Протекает чаще хронически, но бывает и подострое течение. Особенностью этого вида артрита рук является частое поражение суставов кисти и пальцев рук, длительное течение и формирование инвалидизации в течение последующих семи лет.
Деформация конечностей (укорочение) наступает за счет того, что происходит преждевременное закрытие костных зон роста.
Подагрический артрит
Обменное заболевание – отложение солей мочевой кислоты в суставных и околосуставных тканях. Воспаление мелких суставов рук редко является единственным симптомом заболевания, обычно его появление сочетается с развитием артритов других суставов, особенно часто поражается большой палец. Во время приступа подагры область над пораженным суставом отекает, краснеет, боли очень сильные. При частом повторении воспаления в одном и том же суставе возможно нарушение суставной функции: кисть перестает сгибаться.
Подагрический артрит
Частые вопросы по заболеванию
У меня артрит кисти с детства. Возьмут ли меня в армию?
Если функция сустава нарушена, то нет.
У меня был артрит запястья после гонореи. Его можно полностью вылечить?
Инфекционный артрит вылечивается полностью, если вовремя было назначено правильное лечение.
Чем лучше мазать кисти, чтобы не болели?
Нужно посоветоваться с лечащим врачом. Лучшими обезболивающими средствами являются эмульгель Вольтарен и раствор для растирания Меновазин.
Лечение артрита суставов кистей лучше всего проводить на ранних стадиях. Но если вам не удалось вовремя обратиться за медицинской помощью, то не стоит унывать: все лечится.
В московской клинике «Парамита» артриты кистей рук лечат на любой стадии. Наши больные забывают о болях уже после первых сеансов иглоукалывания. Дальнейшая восстановительная терапия проходит в комфортных условиях и совершенно безболезненно. Мы вернем вам здоровье!
Литература:
- Шелепина Т.А. Реабилитационная терапия в комплексном лечении ЮРА. Детская ревматология. !995, 13 – 16.
- Блохин В.Н. Травма и восстановительная хирургия кисти. Ортопед, травматол. и протезир., 1973, 6, 63-38.
- Woog P.H.N.Fular Publishers, Basle, 1978.
Болезни, из-за которых возникают боли в суставах
Боль в суставе, которая возникает без объективной причины, носит название «артралгия». Она может появиться вследствие ревматических, инфекционных, аутоиммунных, неврологических заболеваниях и ряда других причин. Проявлять себя болью могут многие патологии:
- реактивный артрит – воспалительное заболевание с поражением суставов, развивающееся после перенесения некоторых инфекций (мочеполовых, ЖКТ). Возникает чаще всего у людей 20-40 лет. Проявляется острой болью при сгибании, покраснением кожи над пораженным суставом, отечностью тканей, повышенной температурой тела. Реактивный артрит, который включает в себя следующие симптомы: артрит, конъюнктивит, уретрит или цервицит, колит и характерные поражения кожи, называется синдромом Рейтера;
- ревматоидный артрит – относится к аутоиммунным заболеваниям, затрагивает коленные и локтевые суставы, стопы и кисти. Отличается постоянной болезненностью в пораженной области. Суставы деформируются, отекают, на коже появляются ревматоидные узелки. У больного часто отмечаются снижение веса, поражения глаз, кожи, селезенки;
- псориатический артрит – считается генетически обусловленной патологией. Болезнь чаще всего распространяется на стопы и пальцы рук, причем правый и левый суставы поражаются несимметрично. Характерно наличие бляшек, багрово-синюшного оттенка на больных участках;
- остеоартроз – относится к наиболее распространенным болезням невоспалительного происхождения. Затрагивает тазобедренные, коленные, лучезапястные суставы. Основные проявления: ноющая боль, хруст и скованность, которая становится заметнее при нагрузке. Над больной областью отекают ткани, отмечается повышение температуры тела;
- подагра – болезнь, которая передается по наследству. В основе ее возникновения лежит нарушение обмена веществ, приводящее к отложению солей. Чаще всего патологические изменения наблюдаются в голеностопных суставах, на локтях и на больших пальцах ног. Кожа над больными суставами становится горячей, краснеет, отекает и шелушится. Подагра в большинстве случаев сопровождается поражением почек и сердца;
- анкилозирующий спондилоартрит (или болезнь Бехтерева) – относится к воспалительным заболеваниям и характеризуется постепенным повреждением суставов различных отделов позвоночника. При этой патологии в суставах со временем образуется рубцовая ткань с отложившимися на ней солями, что значительно ограничивает подвижность. У человека держится температура, сильно страдает осанка, боли в крестце и пояснице более выражены по ночам. Спинные мышцы становятся скованными в состоянии покоя, отмечается болезненность в грудной клетке, особенно при глубоком вдохе. Причины до конца не ясны. Чаще встречается у мужчин 20–40 лет. При отсутствии лечения значительно нарушается подвижность позвоночника, вплоть до полной его неподвижности;
- посттравматический артрит – может затрагивать любые суставы: плечевые, голеностопные, тазобедренные, коленные и др. Является последствием вывихов, переломов и растяжения связок, повреждения сухожилий, сильных ушибов. При отсутствии своевременного лечения переходит в хроническую форму. Признаки посттравматического артрита: болевой синдром, хруст в суставах, ломота в костях, припухлость в зоне травмирования, скованность движений;
- остеоартрит – встречается преимущественно у людей старше 50 лет, так как вызывается постоянными нагрузками на суставы. Проявляется болезнь болями, покраснением кожи и отеками.
Отдельно следует сказать о лекарственной артралгии, которая относится к временным болезненным состояниям. Она так же, как и описанные выше патологии, проявляется сильными болями в суставах, но ее причиной выступает прием определенных лекарств: антибиотиков, транквилизаторов и некоторых других групп. Особенно часто подобное осложнение отмечается при высокой дозировке препаратов.
Что делать при острой боли в спине
Болевой синдром в области спины периодически возникают у 60-80% населения. Это вторая по частое причина временной нетрудоспособности после острых респираторных вирусных инфекций. Острая боль в спине может начаться внезапно и так же внезапно закончиться, но может слегка стихать и переходить в хроническую. Это не стоит терпеть, лучше сразу же обращаться за медицинской помощью.
Только без паники
Появление сильных болей в спине не означает, что человеку нельзя помочь, в большинстве случаев все это успешно лечится, а значит, не стоит впадать в панику
Но важно знать, как оказать самому себе помощь и уменьшить болевые ощущения, после чего сразу же обратиться к врачу. Обращение к специалисту необходимо, так как болевые ощущения в спине вызывают многие заболевания и они требуют разного подхода к лечению
Как облегчить свое состояние самостоятельно
Иногда болевой синдром настолько сильный, что человек остается в том положении, в котором его застал приступ. В этом случае нужно:
Лечь на спину на твердой поверхности, можно на полу, подстелив одеяло; если не получается распрямить спину, то нужно принять позу, которая доставляет минимум боли.
Попросить близких дать таблетку любого обезболивающего препарата (Анальгин, Парацетамол, Диклофенак, Ибупрофен, Найз и др.), все их можно купить в аптеке без рецепта:
Диклофенак – самый эффективный препарат из группы нестероидных противовоспалительных средств (НПВС); в экстренных случаях лучше использовать ректальные свечи по 100 мг – препарат мгновенно всасывается в прямой кишке и начинает действовать; противопоказан при заболеваниях желудочно-кишечного тракта (ЖКТ), так как подавляет действие веществ, защищающих слизистую ЖКТ от любых нежелательных воздействий;
Найз (нимесулид) – более современный препарат из группы НПВС, практически не оказывает отрицательного воздействия на ЖКТ, но менее эффективен, чем Диклофенак; при острой боли можно принять таблетку 100 мг;
Анальгин (метамизол) – обезболивающее средство; при сильной боли можно принять таблетку 500 мг; осторожно: принимать это лекарство часто нельзя, оно дает много побочных эффектов.
На кожу над болезненным участком нанести любое обезболивающее лекарственное средство для наружного применения: раствор для растирания Меновазин, мазь Диклофенак, гель Пенталгин, эмульгель Вольтарен и др. препараты безрецептурного отпуска:
Меновазин – раствор для растирания содержит два вещества с местным обезболивающим действием (прокаин, бензокаин) + местное раздражающее и сосудорасширяющее средство ментол; раствор наносят на кожу и втирают 2 – 3 раза в сутки;
мазь Диклофенак и эмульгель Вольтарен – содержат активное вещество диклофенак, оказывающее местное обезболивающее действие; наносят на кожу над болезненным местом 2 – 3 раза в день;
гель Пенталгин с активным действующим веществом кетопрофеном из группы НПВС – вспомогательные вещества оказывают раздражающее и сосудорасширяющее действие; наносится на кожу 2 – 3 раза в день.
Вызвать скорую помощь; врач сделает обезболивающий укол (обычно это инъекционные растворы НПВС) и посоветует, как лучше поступить: вызвать врача на дом или обратиться сразу в специализированную клинику
Когда при болях в спине нужно срочно обращаться к врачу
В клинику следует срочно обращаться, если сильный болевой синдром в области спины:
- появился после травмы;
- сопровождается высокой температурой тела, недомоганием;
- на его фоне появилось нарушение мочеиспускания и дефекации;
- сопровождается нарушением двигательной функции конечностей и их онемением;
- имеет опоясывающий характер, охватывая не только спину, но и живот (подозрение на острый панкреатит);
- отдает в левую руку (подозрение на инфаркт миокарда);
- нарастает, не снимается таблетками и мазями.
Самостоятельно помочь себе в таком состоянии невозможно. Чтобы избежать тяжелых осложнений, нужно обращаться к врачу.
Диагностика, когда болит кисть
Применяют следующие методы исследования:
- рентгенография;
- магнитно-резонансная томография;
- УЗИ;
- осмотр и пальпация;
- различные пробы на заболевания (ревматизм, артрит, артроз, сахарный диабет).
Лечение кисти рук
Для лечения кисти предстоит решение нескольких задач:
- снятие воспаления;
- устранение болевого синдрома;
- восстановление функциональности;
- нормализация кровотока.
В медцентре «ДиВо» применяют самые передовые методы лечения болей кистей рук наряду с классическими:
- медикаментозное – современными препаратами;
- оперативное вмешательство;
- физиотерапевтические процедуры – магнита терапия, электрофорез, лазер;
- мануальная терапия, массаж, лечебная гимнастика.
Выяснив, почему болят кисти рук надо использовать профилактические методы:
- беречься от ушибов и травм;
- защищать руки от холода;
- во время работы делать перерывы для отдыха;
- здоровое питание, без вредных привычек.
Причины артроза мелких суставов рук
В группу риска зачастую попадают люди, в роду у которых уже были заболевания артрозом пальцев рук. Плотность хрящевой ткани и скорость метаболических процессов в ней предопределяется генетически, а потому склонность к развитию заболевания может быть наследственной. Также болезнь поражает женщин постклимактерического возраста примерно в 10 раз чаще, чем их ровесников-мужчин.
Вероятность артроза возрастает в связи с профессиональными и бытовыми нагрузками — наборщики текста, хирурги, массажисты, пекари, доярки, токари и фрезеровщики, пианисты, спортсмены и другие профессионалы, которые “работают руками” часто раньше других отмечают у себя неприятные симптомы.
Развитию артроза пальцев рук способствует:
-
быстрый износ и/или недостаточная регенерация хрящевой ткани;
-
метаболические нарушения, проблемы с эндокринной системой, системные аутоимунные заболевания (сахарный диабет, ревматоидный артрит, подагра);
-
отсутствие нормального отдыха и разминки на рабочем месте, избыточные упражнения с гантелями;
-
нарушения сна и хронический стресс;
-
возрастные гормональные изменения;
-
врожденные дефекты кисти;
-
травмы кисти, пальцев и лучезапястного сустава;
-
переохлаждение, работа с вибрирующими инструментами и другие неблагоприятные факторы;
-
септические и специфические (туберкулез, хламидиоз, сифилис) инфекционные заболевания;
-
аллергические реакции;
-
хроническое обезвоживание (привычка пить мало);
-
дисбалансная диета с недостатком витаминов D, E, K и минералов.
Как лечить хруст в суставах
Выбор лечения начинается с постановки диагноза врачом-ревматологом. Для этого нужно пройти первичный осмотр, функциональные тесты, возможно — рентгенологическое и лабораторные исследования. Если хруст в суставах появился после травмы, лучше обратиться к травматологу.
Первый шаг к лечению хруста в суставах- постановка диагноза.
Лечение хруста в суставах нацелено на:
- остановку воспалительного процесса в суставе или мягких тканях,
- устранение первичных заболеваний или других причин, повлекших проблему с суставом (повреждения связок, хрящей, менисков, суставной губы и прочее),
- поддержание эластичности хряща,
- профилактику дальнейшего разрушения сустава.
Препараты от хруста в суставах
Если пациента беспокоит боль и симптомы воспаления, стандартным выбором становятся нестероидные противовоспалительные препараты от хруста в суставах — такие как диклофенак, мелоксикам, нимесулид, ибупрофен, напроксен, индометацин, кетопрофен. В тяжелых случаях подключают стероидные средства (глюкокортикоиды) — преднизолон, метотрексат и другие. Дозировку и порядок применения гормональных таблеток от хруста в суставах должен определять врач!
Препараты от хруста в суставах на основе хондроитина и глюкозамина (основных структурных компонентов хряща) рекомендованы во всех без исключения случаях — как профилактика и поддерживающая терапия дегенеративных процессов. К ним относятся хондропротекторы артракам, артрадол, дона, структум (они выпускаются в форме таблеток от хруста в суставах, которые нужно принимать 3-6 месяцев).
Если медикаментозное лечение хруста в суставах неэффективно, может встать вопрос о частичном или полном протезировании сустава.
Физиотерапия
Физиотерапия используется как в острой фазе болезни, так и во время ремиссии. Она позволяет снять воспаление, доставить лекарства в ткани, уменьшить боль и улучшить подвижность в сочленениях. Физиотерапевтические методики лечения хруста в суставах улучшают кровоснабжение мышц и соединительной ткани вокруг сустава (а значит, хрящ получает больше питательных веществ), восстанавливают здоровый обмен веществ. Особую эффективность при хрусте в суставах продемонстрировали:
- кинезиотерапия;
- лечебная физкультура;
- массаж;
- магнитно-волновая терапия;
- лекарственный электрофорез;
- УВЧ;
- амплипульс.
Другие методы лечения
К лечению хруста в суставах важно подключить специальную диету, которая помогает сбалансировать водно-солевой баланс, питать хрящевую ткань и снижать массу тела, если имеется избыточный вес. Специфика диеты зависит от причин хруста: при диабете минимизируется потребление углеводов, при подагре — мяса. . Не стоит игнорировать врача-реабилитолога — он поможет подобрать оптимальный уровень и вид физической активности (лечебная гимнастика, ходьба, плавание, велопрогулки, лепка), комфортные ортезы и другие эргономические приспособления.
Не стоит игнорировать врача-реабилитолога — он поможет подобрать оптимальный уровень и вид физической активности (лечебная гимнастика, ходьба, плавание, велопрогулки, лепка), комфортные ортезы и другие эргономические приспособления.