Поточный ввод-вывод в c++
Содержание:
- Диагностика
- Как лечить дисплазию шейки матки
- Ввод информации
- Причины
- std::endl против ‘\n’
- Диагностика
- Фотодинамическая терапия шейки матки (ФДТ)
- Лечение дисплазии шейки матки в клинике «Нордвест»
- Дисплазия тазобедренных суставов
- Симптоматика
- 1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
- ЧТО ТАКОЕ ДИСПЛАЗИЯ ШЕЙКИ МАТКИ, И КАК ЕЕ ЛЕЧИТЬ?
- cin 1
Диагностика
Диагностика дисплазии и других заболеваний, причиной которых является вирус папилломы человека, комплексная и предполагает проведение визуального осмотра, кольпоскопического исследования, тестирования на ВПЧ, использование цитологического и/или гистологического методов. С целью исключения заболеваний матки и ее придатков проводятся бимануальное исследование и исследование влагалищной флоры.
Цитологическое исследование
Цитологическое исследование проводится либо во время профилактического осмотра, либо при ежегодном плановом посещении гинеколога. Материал для исследования берется с помощью шпателя или щеточки с поверхности эндо- и эктоцервикса и с участка на границе цилиндрического и многослойного эпителия. Далее он наносится на предметное стекло и окрашивается, после чего изучается под микроскопом с большим увеличением. При цитологическом исследовании изучаются только клетки, при гистологическом — все слои, включая поверхностный слой и строму.
Материал, полученный для цитологического исследования, используется для проведения теста на выявление генома ВПЧ — полимеразной цепной реакции (ПЦР).
Кольпоскопия
Кольпоскопия проводится в случае обнаружения в мазках отклонений от нормы, процедура проводится с помощью аппарата кольпоскопа.
Для изучения состояния тканей под большим увеличением используется кольпомикроскопия. Используется также расширенная кольпоскопия с биопсией тканей с подозрительных участков или кольпоскопия с выскабливанием слизистой шейки матки и при необходимости полости матки.
Кольпоскопия с применением пробы с 3% раствором уксусной кислоты называется расширенной. Обработка раствором Люголя не обязательна.
Рис. 11. На фото слева видеоскоп. На фото справа картина дисплазии шейки матки тяжелой степени.
Проба с уксусной кислотой
Суть пробы заключается в том, что при обработке шейки матки 3% раствором уксусной кислоты происходит сужение сосудов подэпителиального слоя слизистой оболочки, коагуляция белков и изменение цвета, что позволяет выявлять атипические места (площадки). Далее при помощи кольпофотографии делаются снимки, которые изучаются врачом. На возможную атипию указывают такие признаки, как длительное сохранения серо-белой окраски, выраженная интенсивность цвета, четкие границы побеления.
Рис. 12. Положительный тест с 3% уксусной кислотой при поражении шейки матки. Тест позволяет выявить участки атипии и определить границы повреждения.
Рис. 13. Хорошо просматриваются при проведении теста с 3% уксусной кислотой объемные образования — остроконечные кондиломы.
Применение раствора Люголя (проба Шиллера)
При нанесении раствора Люголя (содержит йод) на шейку матки происходит окрашивание эпителиальных клеток. В норме клетки окрашиваются равномерно, чему способствует гликоген, входящих в их состав. При патологии пораженные участки не окрашиваются или окрашиваются неравномерно, что является поводом к проведению прицельной биопсии. Проба Шиллера позволяет определить локализацию и размер патологического участка.
Рис. 14. Слева вид нормальной шейки матки при окрашивании раствором Люголя, справа отсутствие окраски в зоне развития патологического процесса.
Прицельная биопсия
Исследование проводится под контролем кольпоскопа. Забор материала осуществляется методом диатермоэксцизии с подозрительных участков.
Рис. 15. Схематическое изображение проведения прицельной петлевой биопсии с помощью аппарата Сургитрон.
Гистологическое исследование
Гистологическому исследованию подлежат срезы кусочка ткани, полученного при биопсии. В микроскопе при исследовании срезов просматриваются все слои эпителия: поверхностный слой, эпителиальная мембрана и строма (при цитологическом исследовании изучаются только клетки).
Гистологическое исследование в постановке диагноза дисплазии является ведущим.
Как лечить дисплазию шейки матки
При определении тактики ведения больной с данной патологией учитывают выраженность обнаруженных изменений, возраст пациентки, репродуктивную функцию и дальнейшие планы на деторождение. Современные методы диагностики диспластических изменений шейки матки, оптимизация лечения является надежным методом профилактики серьёзных осложнений.
1. Операция при дисплазии шейки матки
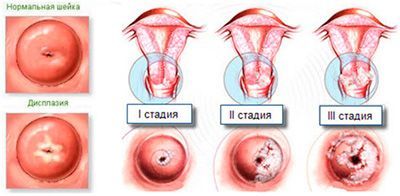
При легкой степени дисплазии (1 ст.) это — радиоволновое лечение путем создания термического повреждения на глубину 5-7 мм для уничтожения потенциально диспластического эпителия, лежащего под зоной трансформации. Специалисты, в том числе и врачи нашей клиники, не рекомендуют использование метода криодеструкции или лазерной вапоризации для лечения дисплазии шейки матки 2 и 3 степени ввиду не всегда предсказуемой глубины некроза и невозможности послеоперационного гистологического контроля. Пациенткам старше 40 лет показаны методы эксцизии или конизация дисплазии шейки матки тяжелой степени или при раке in situ, с обязательным исследованием ступенчатых срезов удалённой части органа.
При тяжелой дисплазии и внутриэпителиальной онкологии (рак in situ), показана консультация онкогинеколога с последующим выполнением конизации экзоцервикса с выскабливанием оставшейся части цервикального канала и, по показаниям, полости матки. У пациенток в постменопаузе с раком in situ, расположенным в переходной зоне в цервикальном канале, методом выбора является экстирпация матки.
2. Петлевая электроконизация
Петлевая электроконизация шейки матки или LEEP (Loop Electrosurgical Excision Procedure) или LLEETZ (Large Loop Electrosurgical Excision of Transformation Zone). Это хирургическое вмешательство, состоящее в иссечении тонкого слоя аномальной ткани при помощи электрического тока и радиоволны, поступающего через тонкие петли — электроды. Полученный образец ткани направляется на гистологию. В нашей клинике процедура конизации при дисплазии шейки матки проводится современным радиоволновым методом.
3. Конизация шейки матки при дисплазии
Эта лечебная процедура включает удаление конического участка ткани шейки матки с явлениями дисплазии. Основание конуса образуют ткани экзоцервикса (влагалищной части шейки матки), а вершину — ткани цервикального канала. Зона трансформации (граница между экзо- и эндоцервиксом) включена в конический образец тканей. При гистологическом подтверждении диагноза и отсутствии опухолевых клеток в краях резекции и соскобе из цервикального канала проведенный объем хирургического вмешательства считается адекватным.
4. Медикаментозное лечение
Вспомогательный метод, применяется при лечении шейки или цервикального канала с начальной (легкой) степенью дисплазии, либо в качестве дополнения к оперативному.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
После деструктивных методов лечения дисплазии осмотр шейки матки и кольпоскопию проводят через 6-8 недель. При дисплазии 1 степени показано наблюдение (осмотры, включающие кольпоскопию и цитологическое исследование) каждые 6 мес в течение 2 лет. Наблюдение (осмотры, включающие кольпоскопию и цитологическое исследование) за пациентками, лечившимися по поводу ЦИН 1, 2 показано 1 раз в 3 мес. в течение первого года и 2 раза в год в последующем. При хороших результатах кольпоскопии и жидкостной онкоцитологии, отсутствии онкотипов ВПЧ пациентку можно перевести на обычный режим скрининга шейки матки.
Наличие признаков дисплазии в краях эпителия удаленного образца шейки матки свидетельствует о высоком риске рецидива, но не является поводом для повторной эксцизии, если:
- зона трансформации полностью визуализируется;
- нет признаков железистой патологии;
- нет признаков инвазии;
- возраст женщины менее 50 лет.
Женщины старше 50 лет с неполным удалением дисплазии и позитивными эндоцервикальными краями — группа риска по остаточному (резидуальному) заболеванию шейки матки. Адекватное наблюдение — минимальное требование в данной ситуации. Альтернативным методом лечения дисплазии шейки матки при остаточных явлениях процесса является повторная конизация. Удаление матки показано пациенткам со стойкими тяжёлыми поражениями, отягощенными наличием осложненного гинекологического анамнеза.
home
Лечение дисплазии шейки матки в Москве
Есть необходимость попасть к хорошему специалисту по дисплазии шейки матки? Клиника на Кутузовском и ее гинекологи предлагают полный спектр услуг от диагностики и удаления патологии до ежегодной профилактики. Не откладывайте на завтра заботу о собственном здоровье!
Цены
на услуги Запись
к врачам
Ввод информации
cin >> идентификатор;
При этом из входного потока читается последовательность символов до пробела, затем эта последовательность преобразуется к типу идентификатора, и получаемое значение помещается в идентификатор:
int n;cin >> n;
cin >> переменная1 >> переменная2 >>…>> переменнаяn;\n, \t
int n;char j;cin >> n >> j;
cinПример
12345678910
#include <iostream>using namespace std;int main(){ char s; cin >> s; cout << s << endl; system(«pause»); return 0;}
 getline()
getline()
12345678910
#include <iostream>using namespace std;int main(){ char s; cin.getline(s, 80); cout << s << endl; system(«pause»); return 0;}

Причины
Каковы причины развития Lsil шейки матки? Довольно часто заболевание ассоциируется с поражением шейки матки вирусом ВПЧ.
На сегодня медикам известно больше 100 подвидов ВПЧ. При этом выделена отдельная группа вирусов, способная поражать именно слизистую шейки. Передача ВПЧ происходит половым путем. В большей части случаев происходит самостоятельное излечение. Если этого не произошло, то вирус переходит в спящее состояние и активизируется в период возникновения благоприятных условий. К таковым можно отнести:
- ослабление иммунной защиты,
- преклонный возраст,
- заражение конкретными подвидами ВПЧ.
Именно ВПЧ, согласно многочисленным медицинским исследованиям, становится причиной формирования остроконечных кондилом и Lsil шейки матки.
Но развитие дисплазии диагностируется далеко не у всех инфицированных женщин. Для этого необходимо сочетанное воздействие на женский организм сразу нескольких провоцирующих факторов. В частности, активное курение в сочетании с любым иммунодефицитным состоянием повышает риск формирования Lsil шейки матки в несколько раз.
std::endl против ‘\n’
Использование может быть немного неэффективным, поскольку фактически выполняет две задачи: перемещает курсор на следующую строку и «очищает» вывод (обеспечивает немедленное отображение на экране). При записи текста в консоль с использованием , обычно всё равно очищает вывод (а если нет, это обычно не имеет значения), поэтому наличие очистки от редко бывает важным.
Из-за этого обычно предпочтительнее использовать символ ‘\n’. Символ ‘\n’ перемещает курсор на следующую строку, но не выполняет избыточную очистку, поэтому он работает лучше. Символ ‘\n’ также легче читать, поскольку он короче и может быть встроен в существующий текст.
Вот пример, в котором ‘\n’ используется двумя разными способами:
Этот код напечатает:
Обратите внимание, что когда ‘\n’ используется сам по себе для перемещения курсора на следующую строку, необходимы одинарные кавычки. При встраивании в текст, который уже заключен в двойные кавычки, одинарные кавычки не нужны
Мы рассмотрим, что такое ‘\n’ более подробно, когда перейдем к уроку о символах (4.11 – Символы).
Лучшая практика
При выводе текста в консоль лучше использовать ‘\n’ вместо .
Предупреждение
‘\n’ использует обратный слеш (как и все специальные символы в C++), а не прямой слеш. Использование прямого слеша (например, ‘/n’) может привести к неожиданному поведению.
Диагностика
Фотодинамическая терапия шейки матки (ФДТ)
фотодинамическая терапия (ФДТ) (ФС)
- выделение активных форм кислорода, убивающих накопивший ФС клетки и рядом расположенные клетки,
- сужение и тромбоз сосудов, накопивших ФС, в результате чего клетки погибают от недостатка кровоснабжения.
Результатом ФДТ шейки матки является некроз (смерть) части клеток, накопивших ФС, а также находящихся рядом с ними. На следующий день после ФДТ на шейке матки образуется корочка, аналогичная образующей при деструктивных методах, однако глубина воздействия в данном случае оказывается большей, нежели при воздействии лазером или радиоволной. Под этой корочкой шейка матки заживает и покрывается «правильным» эпителием.
Противопоказаниями к ФДТ являются:
- аллергические реакции на морепродукты
- наличие общих острых заболеваний
- наличие острых/обострения хронических заболеваний печени, почек
- беременность/период лактации.
Особенности проведения процедуры:
Фотосенсибилизатор может накапливаться не только в шейке матки, но и в других органах и тканях. И вступать в реакцию с лучами солнечного света. Наиболее уязвимыми в этом случае являются сетчатка глаз и кожа – могут развиваться реакции фоточувствительности, ожоги. В связи с этим пациентки после начала введения фотосенсибилизатора и на протяжении последующих суток должны носить солнцезащитные очки, а также избегать повышенной инсоляции, носить одежду минимизирующие воздействие солнечных лучей на открытые участки кожи.
!!! Обращаем Ваше внимание: ФДТ при диспластических заболеваниях шейки матки должна выполняться только после корректной биопсии и получения гистологического заключения о степени тяжести процесса !!!
При получении данных за инвазивный процесс пациентка направляется на консультацию к онкологу!
В отделении восстановления репродуктивного здоровья (гинекологическое отделение №2) Клиники высоких медицинских технологий СПбГУ фотодинамическая терапия (ФДТ) при вирусассоциированной (ВПЧ) тяжелой дисплазии и Ca in situ выполняется бесплатно, в рамках квот.
Необходимо понимать, что ни один из методов не гарантирует 100% эффективность, особенно, если ВПЧ продолжает определяться после лечения. В этом случае возможен рецидив заболевания. Так же, описаны отдаленные рецидивы – через много лет после периода «полного благополучия».
Таким образом, независимо от вида лечения дисплазии шейки матки в течение первых 3 лет необходимо наблюдение с оценкой онкоцитологии и ВПЧ не менее 2 раз в год. Дальнейшее диспансерное наблюдение проводится ежегодно на протяжении не менее 20 лет.
Автор статьи: Шаповалова Екатерина Андреевна, врач акушер-гинеколог отделения восстановления репродуктивного здоровья.
Получить консультацию и определить индивидуальную тактику лечения заболевания шейки матки можно, записавшись на консультацию к гинекологам нашего отделения по следующим контактам:
gynexpert@mail.ru
Лечение дисплазии шейки матки в клинике «Нордвест»
Терапия зависит от степени выраженности дисплазии и варьируется от регулярных осмотров до хирургических мер по удалению подозрительных тканей. При выявленной легкой или умеренной степени дисплазии, как правило, беспокоиться не о чем. Многие женщины имеют такие изменения в какой-то момент, ничего не подозревая об этом.
Когда организм справляется с вирусом или с воспалительным заболеванием самостоятельно, изменения обычно исчезают, особенно, у женщин в возрасте от 20 до 30 лет.
В таких случаях необходимо повторить анализы через три-шесть месяцев, возможно, сделать тест на ВПЧ или провести биопсию, а также наблюдать за развитием изменений клеток.
При дисплазии высокой степени, как правило, необходимо лечение, при котором удаляется верхний слой поврежденной ткани. Такое малоинвазивное вмешательство называется конизацией. Врач иссекает конусообразный кусочек ткани из нижней части органа.
В клинике «Нордвест», г. Франкфурт на Майне, возможно проведение конизации тремя методами (амбулаторно или стационарно):
- Ножевой конизацией (скальпелем);
- LEEP (петлевой электроконизацией);
- Лазерной конизацией.
В зависимости от ситуации врач согласовывает с пациенткой наиболее подходящий для нее метод лечения.
Во время процедуры пораженная ткань вырезается из шейки матки. Остальная часть органа остается без изменений, поэтому не следует путать конизацию с удалением шейки матки при дисплазии или даже с удалением всей матки. После конизации пациентка остается в таком же физическом состоянии, как и раньше. После заживления раны нет никаких ограничений, включая возможность планирования беременности.
Дисплазия тазобедренных суставов
Это врожденная патология, связанная с неправильным развитием сустава, встречается достаточно часто. По статистике, с нею сталкиваются до 3% новорожденных. У девочек она встречается чаще, чем у мальчиков. Нарушения могут быть связаны с недоразвитием или неправильным формированием сустава.
В зависимости от локализации патологического процесса различают три вида заболевания:
- нарушение развития вертлужной впадины;
- дисплазия верхнего отдела кости;
- нарушение геометрии костей (ротационная дисплазия).
Патология может развиться на одном или обоих суставах. Если у ребенка развивается односторонняя дисплазия, она может проявиться асимметрией кожных складок. Однако если процесс затрагивает оба сустава, складки могут быть симметричными. Поэтому только этого признака недостаточно, чтобы поставить диагноз.
Более информативным для врача является признак укорочения бедра. В этом случае колени малыша в положении лежа расположены асимметрично, что говорит о врожденном вывихе бедра — тяжелой форме дисплазии.
Также во время осмотра новорожденных врач проверяет подвижность суставов. При отсутствии патологии ножки младенца отводятся до положения 80-90°. У детей с дисплазией угол не превышает 50-60°.
Осложнения
В раннем детском возрасте болезнь проявляется укорочением бедра, ограниченностью или гиперподвижностью сустава. При отсутствии лечения усиливается слабость связочного аппарата, что приводит к смещению головки бедра, подвывиху и вывиху. В старшем возрасте дети испытывают боли, хромают при ходьбе, быстро утомляются.
Во взрослом возрасте возможно развитие диспластического артроза тазобедренного сустава. У девушек он может впервые проявиться во время беременности. Заболевание проявляется болезненностью, ограничением подвижности сустава, деформационными изменениями. С течением времени развивается так называемая порочная установка бедра, из-за которой нижняя конечность находится в анатомически неправильной позиции. Это ограничивает подвижность, вызывает стойкий болевой синдром. При прогрессировании болезни пациент вынужден прибегать к эндопротезированию.
Причины
Статистика показывает, что частая причина заболевания — неблагоприятная наследственность. Дети с патологией чаще рождаются у родителей, которые имели аналогичное заболевание в детстве.
Вторая важная причина — тазовое предлежание плода. Оно в 10 раз повышает вероятность дисплазии. Также среди причин специалисты отмечают маловодие, крупный вес ребенка при рождении, прием матерью некоторых лекарств во время беременности, сильный токсикоз, неблагоприятную экологическую обстановку. На развитие опорно-двигательного аппарата новорожденного негативно влияет тугое пеленание.
Диагностика
Диагностикой дисплазии тазобедренных суставов у детей занимается детский ортопед. Если патология была выявлена сразу при рождении, врач оценивает клиническую картину и составляет план лечения. В целях профилактики невыявленных дисплазий все новорожденные в течение первого года жизни подлежат обязательным осмотрам специалистом. Если врач обнаруживает признаки неправильного развития тазобедренного сустава, малыша направляют на обследование.
Основным методом диагностики является ультразвуковая диагностика. В 2-3-месяца врач может назначить рентген. До этого времени такую диагностику не используют из-за низкой информативности. У новорожденных большую часть сустава формирует хрящевая ткань, которая на рентгене не отображается.
Лечение
Если у ребенка обнаружена дисплазия, успех лечения зависит от его своевременности. Для фиксации нижних конечностей в анатомически правильном положении отведения и сгибания используют специальные ортопедические приспособления. Они различаются по конструкции и жесткости. Как правило, используют изделия, которые фиксируют сустав, но при этом сохраняют подвижность нижних конечностей.
Кроме ношения бандажей и шин, при дисплазии сустава показаны специальные упражнения, массаж.
При врожденном вывихе детям в возрасте от 2 до 5 лет проводят одномоментное закрытое вправление и накладывают гипс для ограничения подвижности сустава, чтобы зафиксировать его в правильном положении. В тяжелых случаях может потребоваться хирургическое лечение.
Симптоматика
Lsil шейки матки протекает, как правило, без какой-либо патологической симптоматики, помогающей заподозрить развитие заболевания. По этой причине гинекологи настоятельно рекомендуют всем женщинам старше 21 года и имеющим регулярную половую жизнь проходить периодические скрининги.
Базовым методом является ПАП-тест, позволяющий получать необходимый биологический материал для цитологического исследования. Более результативной методикой считается жидкостная цитология. Но эта методика практикуется довольно редко, поскольку не все медицинские учреждения оснащены необходимым оборудованием.
Первый тест рекомендуется выполнить через 3 года от начала ведения половой жизни. И в дальнейшем каждые 2 года, до исполнения 30-летнего возраста. Затем ПАП-тест выполняется 1 раз в 3 года. Но такого расписания нужно придерживаться, если тесты показывают полное здоровье. В случае выявления отклонений, тестирование должно проводиться намного чаще.
После достижения 65-летнего возраста забор мазков, позволяющих выявить атипизированные клетки, прекращается в следующих случаях:
- полученные ранее результаты не имели отклонений,
- шейка матки была удалена хирургическим способом, в частности, при диагностировании крупного миоматозного узла тела матки.
Важно помнить, что если 9 исследований показали отрицательные результаты, то Lsil шейки матки и раковое состояние исключено на 99%. Гинекологи рекомендуют пройти полное медицинское обследование при появлении следующей симптоматики:
Гинекологи рекомендуют пройти полное медицинское обследование при появлении следующей симптоматики:
- болезненность в области таза,
- появление межменструальных выделений крови,
- мутные бели, имеющие неприятный специфический запах,
- слишком сильные менструации,
- кровь после сексуального контакта,
- хронический запор, не реагирующий на применение слабительных препаратов,
- регулярная отечность нижних конечностей.
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Главным этиологическим фактором развития рака шейки матки является вирус
папилломы человека высокого канцерогенного риска (ВПЧ ВКР) — 16, 18, 31, 33, 35,
39, 45, 51, 52, 56, 58, 59, 66, 68 типы , . Длительная персистенция ВПЧ
(более 2-х лет) является основным фактором прогрессирования неоплазий. Согласно
клинико-морфологической концепции развития цервикальных неоплазий, ВПЧ ВКР
поражает полипотентные стволовые и амплифицирующиеся клетки под цилиндрическим
эпителием эктопии, в формирующейся зоне трансформации с ее верхней границей –
переходной зоной, а также в расположенном выше канале и эндоцервикальных
криптах. Под влиянием ранних генов вируса физиологический процесс метаплазии
приобретает аномальный характер за счет чрезмерной пролиферации незрелых клеток
и формирования неоваскулярной сети для трофического обеспечения растущей массы
неопластических клеток. Аномальные клетки, соответственно тяжести их
генетических повреждений и степени неоплазии, занимают от трети до всей толщины
эпителиального пласта, кучно расположены в межакантотических пространствах,
окруженных сосудистой сетью. Эта сосудистая сеть, «точечно» определяющаяся в
верхушках сосочков или в виде горизонтально расположенных сосудов, окружающих
массы незрелых клеток, является морфологическим субстратом аномальных
кольпоскопических картин, таких как АБЭ различной толщины, нежная или грубая
мозаика и пунктуация, сосочки, гребни, пласты , . Возможно сосуществование
разных степеней CIN у одной пациентки1
1 Письмо Министерства здравоохранения РФ от 2 ноября 2017 г. N
15-4/10/2-7676 О направлении клинических рекомендаций (протокола лечения)
«Доброкачественные и предраковые заболевания шейки матки с позиции профилактики
рака».
Врожденный эктропион шейки матки — это смещение границ цилиндрического
эпителия эндоцервикса за пределы наружного зева на влагалищную часть шейки матки
у женщин молодого возраста (не имевших беременностей и родов). Приобретенный
(посттравматический) эктропион образуется в результате повреждений шейки матки,
которые не были устранены или неправильно восстановлены после родов. Иногда к
развитию эктропиона приводят травмы шейки матки во время искусственного
прерывания беременности
на поздних сроках гестации. Разрыв и последующее рубцевание мышечных волокон
шейки матки сопровождаются нарушением микроциркуляции, иннервации и трофики
тканевых структур цервикального канала, что приводит к его деформации — «зиянию»
наружного зева и вывороту эндоцервикса , .
Истинная эрозия возникает вследствие травматического воздействия на эпителий
шейки матки механических, термических, химических факторов (аборты,
диагностические выскабливания, грубый половой контакт, инородные предметы во
влагалище, применение тампонов, некоторых лекарственных препаратов в форме
свечей и вагинальных таблеток). Также на возникновение истинной эрозии шейки
матки могут оказывать влияние ИППП, длительное хроническое воспаление,
гормональные нарушения, снижение иммунитета . Эрозия и эктропион шейки матки
не являются предраковыми заболеваниями и при отсутствии ВПЧ не
озлокачествляются. С позиции профилактики РШМ интерес представляют только CIN.
ЧТО ТАКОЕ ДИСПЛАЗИЯ ШЕЙКИ МАТКИ, И КАК ЕЕ ЛЕЧИТЬ?
Говоря о заболеваниях шейки матки, хочется внести ясность в некоторые основополагающие термины. Зачастую на приеме пациентку спрашивают: «Были ли у Вас какие-то операции?». После получения отрицательного ответа, задается еще один вопрос: «Шейку матки когда-нибудь лечили?». В 80% случаев женщины отвечают: «Да, давно уже эрозию прижигала».
Что же такое «эрозия» и почему к лечению этого состояния так легкомысленно относятся?
Во-первых, здесь имеет место неточность в самом названии заболевания. Оно максимально упрощается, чтобы женщине проще было его запомнить. Эрозией в большинстве случаев называются следующие состояния: эктопия и эктропион.
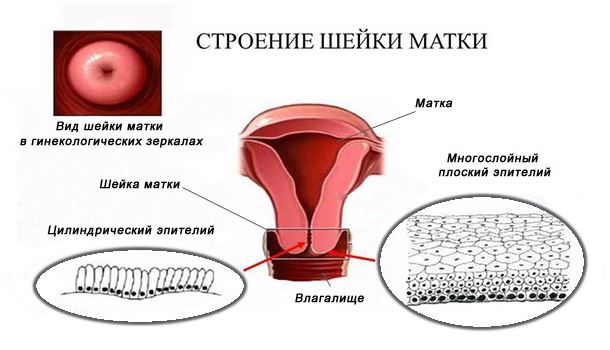
Что же такое «эктопия»? Шейку матки покрывают 2 типа эпителиев (клеток), различающихся по виду, функциям и расположению.
Первый тип – многослойный плоский эпителий, он представлен несколькими рядами клеток, различающихся по степени зрелости. Поверхностные клетки этого эпителия постоянно слущиваются (отпадают), унося с собой прикрепившиеся патогены (вирусы, бактерии). Таким образом, одна из основных задач этих клеток – защита шейки матки от болезнетворных воздействий.
Схема многослойного плоского эпителия
Второй тип – цилиндрический эпителий, покрывающий внутреннюю часть шейки матки – цервикальный канал. Его основная задача – продуцировать слизь, которая в зависимости от дня менструального цикла либо помогает сперматозоидам проникнуть в полость матки, либо, наоборот, препятствует этому процессу. Данная слизь также защищает вышерасположенную полость матки от проникновения болезнетворных бактерий.
Схема однослойного цилиндрического эпителия
Вернемся к нашему вопросу. Что же такое «эктопия»? Это состояния неправильного расположения внутреннего, цилиндрического, эпителия. Он «выходит» на поверхность шейки матки. Считается, что в норме до 25 лет этот эпителий может находиться снаружи, такое состояние называется «физиологической эктопией». Впоследствии окружающий многослойный плоский эпителий «заползает» на неправильно расположенный цилиндрический, как бы закрывая его собой, и эктопия больше не наблюдается. Однако такое «самозаживление» эктопии наблюдается не всегда.
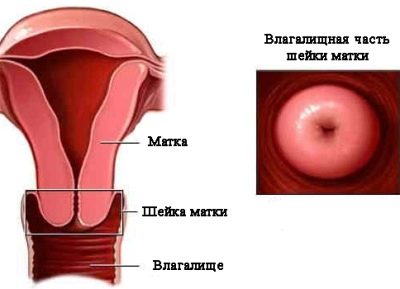
«Эктропион» — это выворот слизистой цервикального канала наружу, с появлением цилиндрического эпителия на поверхности влагалищной части шейки матки. Эктропион также бывает врожденным, но чаще носит посттравматический характер – развивается после родов, абортов.
«Эрозия» шейки матки – это состояние, при котором эпителий, покрывающий влагалищную часть шейки отсутствует, представляя собой раневую поверхность.
Все мы в детстве срывали корочки с ран на коленках, при этом мы видели ямку, лишенную эпителия, красного цвета (за счет поверхностно расположенных сосудов). Состояние этой ранки напоминает состояние шейки матки при эрозии. Если имеет место истинная эрозия, то лечение направлено на ускорение роста клеток — заживления (антибактериальные мази; свечи и мази, способствующие регенерации и др.).
А чем же опасны эктопия и эктропион? Сами по себе они не представляют опасности для здоровья женщины, беспокоя, в основной, обильными выделениями
Однако мы не зря уделили внимание различиям в эпителиях влагалищной части шейки матки и цервикального канала. Цилиндрические клетки цервикального канала представляют собой один слой, в результате чего являются более уязвимыми для инфекционных агентов
Наиболее грозным из них является – вирус папилломы человека (ВПЧ).
Именно этот вирус признан основной причиной развития рака шейки матки, занимающего на сегодняшний день первое место в России по причинам смертности у молодых женщин. Проникая в клетку ВПЧ начинает размножаться и обеспечивать себя необходимым для жизни «строительным материалом» — белками.
Эти специфические белки нарушают функцию структур клеток, задача которых контролировать «поведение» клетки и предотвращать ее опухолевое перерождение. В результате клетка, в которой поселился вирус, постепенно приобретает черты опухолевой – развивается дисплазия.
Термин «дисплазия» в переводе с греческого обозначает «неправильное развитие». В зависимости от того, как много клеток поверхностного многослойного и цилиндрического эпителия видоизменились под действием вируса дисплазия бывает 3 степеней тяжести: легкая (CIN I), умеренная (CIN II) и тяжелая (CINIII). Наши зарубежные коллеги для того, чтобы подчеркнуть высокий риск развития онкологического процесса, назвали это состояние не «дисплазией», а «неоплазией» — цервикальной интраэпителиальной неоплазией (Cervical Intraepithelial Neoplasia, CIN). Таким образом, «Дисплазия» = «Неоплазия» = CIN.
cin 1
cin 1
kolposkopi görüntüsü
CİN 1 nedir ne anlama gelir, smear testinde cin1 ne
anlama gelir , kaner midir, ne gibi hücrersel değişiklikleri
ifade eder
Cin 1 tanısı nasıl konur biopsi yapmak gerekir mi, smear
testi tekrarına gerek var mıdır,
Cin 1 hpv arasındaki ilişki nedir, hpv virüsü olan
hastalarda rahim ağzı kanserine dönüşüm nedir, kolposkıpi ve
kolposkopi eşliğinde punch biopsi gereklimidir
CİN 1 tedavisi nasıl yapılır, ameliyat gerekir mi,tedavi
şekilleri nelerdir, cin 1 tedavi şekilleri doğurganlığı
azaltır mı, en etkili yöntem nedir gibi lsil cin 1
hakkındaki tüm sorular smear tesinde bu sorun ile karşılaşan
kadınlar tarafından endişe ile sorulmaktadır.
CİN kelimesinin anlamı “servikal intraepitelyal lezyon” dur
ve rahim ağzında gelien hücre anomaliliğinin şiddetini
belirlemek için kullanılır.CIN hafif orta ve şiddetli olarak
üçe ayrılır. Bunlara sırası ile CiN 1, CiN 2 ve CİN 3 denir.
Rahim ağzı nın dış yüzü birkaç değişik hücre tabakasından
oluşmaktadır. Bu tabakaların altında bazal membran adı
verilen bir duvar bulunur. Bu duvarın altında ise serviks
başlar. Bazal membranın üstündeki tabakaları oluşturan
hücrelerin yapısında ve şeklinde olan değişiklikler servikal
intaepitheliyal neoplazi CİN olarak adlandırılırlar.Cin 1 nedir LSİL (Low-grade
Squamous Intraepithelial Lesion – LGSIL ) aynı anlamdamıdır.
CİN1 hafif derece servikal intraepitelyal neoplazi anlamına
gelir ve bethesta sistemi ile düşük derece skuamoz
intarepitelyal lezyon anlamına gelen LSİL ( LGSİL ) ile eş
anlamdadır.
Anormal smear testlerinin %2 sini cin 1 oluşturmaktadır.
Smear testinde cin 1 saptanan hastalara daha sonra
kolposkopi altında biopsi uygulandığında %70 oranında CIN 1,
%12-18 inde CIN 2 veya 3 ve çok nadiren de olsa rahim ağzı
kanseri görülür.
CİN 1 tanısı tanısı konan kadınların %75-85 inde rahim ağzı
kanseri açısından yüksek riskli HPV tiplerine rastlanır.
Ancak menopozda ve menopz sonras olan hastalarda HPV
pozitiflik oranı daha düşüktür çünkü HPV gençlerde daha sık
görülen ve gençlerde daha çok rahim ağzı kanseri yapabilen
bir virüs tür .CİN 1 saptanan hastalarda yüksek oranda HPV
pozitifliği nedeniyle mutlaka kolposkopik biopsi
önerilmektedir. HPV tipini belirlemek için HPV testi yani
HPV tipleme de yapılması doğru olmaktadır.
Eğer HPV yok ise ve kolposkopik biopsi sonucu cin 1 çıkmış
ise genç hastaların %60 ında 1 yıl içerisinde ve %90 nında 3
yıl içerisinde anormal hücreler normale döndüğü için yoğun
girişimlere uygulanmaması ve sadece izlenmesi önerilmekte
veya kriyoterapi gibi basit bir işlem tavsiye edilmektedir.
Genç hasta grubunda 1 yıllık izlem sonunda cin 2 veya cin
3var ise veya ikinci yılın sonunda smear testi hala ASCUS
olarak devam ediyorsa kolposkopi takibi önerilmektedir. CİN 1 tanısı nasıl kesinleştirilir
cin 1 olan hastaya ne yapılır?
Smear testinde cin 1 saptanan hastalarda öncellikle
kolposkopik punch biopsi ve endoservikal küretaj ( ECC )
yapılır.Kolposkopi biopsi sonucu ;
Eğer CİN 2 den daha düşük bir patoloji yani yine CİN1 çıkar
ise 3 ay sonra smear vtesti yapılrı ve hasta daha sonra 6
aylıksmear ile takip edilir. Eğer her 2 smear testi normalse
veya HPV negatifse hasta rutin aralıklarla yılda bir defa
smear testine çağrılabilir.
Biopsi sonucu CİN 1 çıkan hastada HPV de var ise kriyoterapi
gibi bir tedavci gerekmektedir.
Eğer 1.yılın sonunda smear testi normal değilse veya HPV
pozitifse tekrar kolposkopi önerilir.
Eğer biyopside CIN 2 veya CİN3 yani LSİL (LGSİL) veya rahim
ağzı kanseri çıkmış ise bunlara yönelik tedaviye geçilirCİN 1 tedavisi nasıl yapılır , CİN
1 tedavi seçenekleri nelerdir.
CİN1 tedavisi için kolposkopik biopsi ile teşhis kesinleşmiş
ise iki farklı görüş vardır.Bazı doktorlar tedavi
uygulamayıp belirli aralıklar ile smear ve kolposkopi ile
takip etmeyi tecih eder iken bazı doktorlar ise tedavi
etmeyi tercih etmektedirler. Tedavide yakma yani
koterizasyon işlemi ,dondurma yani kriyoterapi işlemi veya
lazer tercih edilmektedir. CİN 1 olan hastalarda bu tedavi
yöntemlerinin birbirine hiç bir üstünlüğü yoktur ve herhangi
biri seçilebilmektedir. CİN1 tedavis seçeneklerinden biri de
eğer hasta doğumlarını tamamlamış , menopoz öncesi dönemde
veya menopozda ise tedbir olarak rahim alınması ameliyatı,
histerektomi tercih edilebilmektedir. Tedavi seçeneklerini
genellemeyip hastadan hastaya farklı uygulamak da mümkün
olabilmektedir. CİN1 tedavi yöntemini elirleyen faktörlerin
başında HPV varlığı ve hastanın yaşıdır.
CİN 1 forum sayfamızda detaylı bir şekilde lisl cin1 sorular
cevaplar şeklinde işlenmiştir. Cin 1 yorumlar için forum
sayfamızı ziyaret ediniz.