Высокое верхнее давление
Содержание:
- Измерение верхнего и нижнего давления
- Лечение низкого диастолического давления
- Описание диастолического давления
- 5.4. НЕЙРОЦИРКУЛЯТОРНАЯ ДИСТОНИЯ
- Что такое артериальная гипотензия
- Повышенное диастолическое давление: причины и симптомы
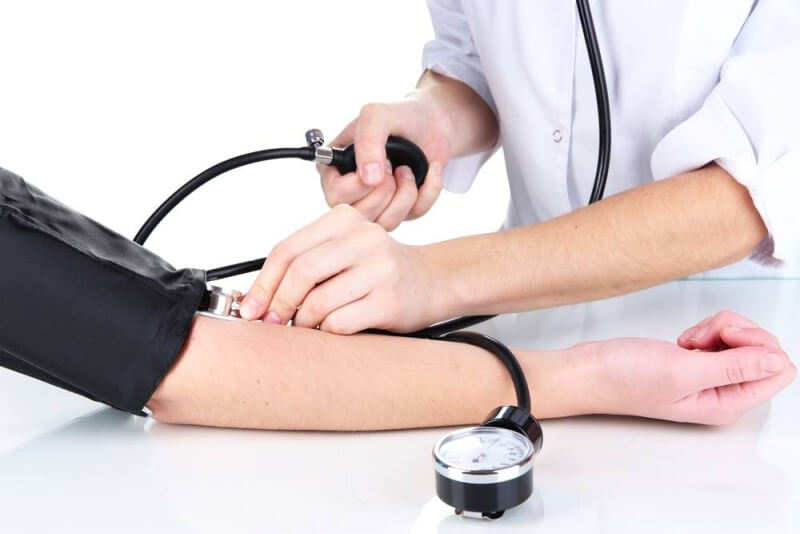
- Как правильно измерять давление?
- О чем говорит систолическое давление?
- Диагностика высокого артериального давления
- Факторы повышения нижнего показателя при нормальном верхнем
- Профилактика
- Что влияет на показатели
- Причины нарушения показателей
- Методы терапии
- Норма артериального давления
- Медикаменты для решения проблемы
- Прогноз
Измерение верхнего и нижнего давления
В современной медицине принято измерять давление у человека на руке. Таким образом, получают показатель давления в плечевой артерии, которым оперируют в диагностике состояния организма. Замеры проводят специальным прибором — тонометром. Аппараты бывают механические, полуавтоматические и электронные. Они за один замер определяют оба показателя — верхний и нижний. Электронные мультифункциональные тонометры показывают также частоту сердечных сокращений, температуру и сопутствующие параметры. Как правило, они выпускаются в виде браслетов с экраном и отлично подходят пожилым людям и людям с инвалидностью, позволяя быстро и качественно самому проводить процедуру измерения.
Лечение низкого диастолического давления
Поскольку диастолическая гипотензия может вызываться самыми разными причинами, методы лечения низкого диастолического давления состоят из: обследования больного, изучения его анамнеза на предмет хронических заболеваний и аллергии на лекарства, а также форму гипотензии, наблюдаемую на данный момент (она бывает острой или хронической в стадии ремиссии). Если у больного острая форма гипотензии, то применяют следующие медикаментозные средства:
- Препараты, улучшающие кровоснабжение головного мозга и увеличивающие пульсовое АД;
- Лекарства, увеличивающие тонус сосудов и способствующие улучшению кровоснабжения организма, такие, как Ангиотензинамид. При гипотензивном кризе его вводят в вену при помощи капельницы.
- Если больной продемонстрировал положительную динамику, и в его состоянии наметились стабильные улучшения, то врачи назначают к приему препараты тонизирующего, иммуно- и нейростимулирующего действия.
Описание диастолического давления
В норме у взрослого человека артериальное давление составляет 120/80, при этом число сверху означает систолическое давление, а нижнее — диастолическое. Оно измеряется в миллиметрах ртутного столба.
- Диастолическое артериальное давление — это давление между сердцебиениями, когда сердце находится в покое.
- Систолическое давление — это давление, создаваемое при каждом сердечном сокращении. Подобное происходит во время сокращения сердечной мышцы, поэтому эта фаза сердечной деятельно еще называется систолой.
- Импульсное давление — это разница между двумя показателями.
Если оба или какой-то один показатель повышен, тогда увеличивается риск сердечных заболеваний, инсульта или повреждения почек.
Высота диастолического давления чаще всего зависит от степени проходимости капилляров, пульса и состояния сосудистой стенки (ее эластичности). Таким образом повышение нижнего показателя давления может наблюдаться при:
- Высоком сопротивлении сосудистых стенок.
- Частом пульсе (ЧСС).
- Низком эластическом сопротивлении больших артерий.
Диастолическое давление еще называют “почечным”, поскольку в капиллярах уже не оказывает своего влияние ЧСС, а только мышечный тонус мелких сосудов. Он, в свою очередь, зависит от количества ренина, выделяемого почками.
Простая формула АД: Артериальное давление = Сердечный выброс x Периферийное сопротивление.
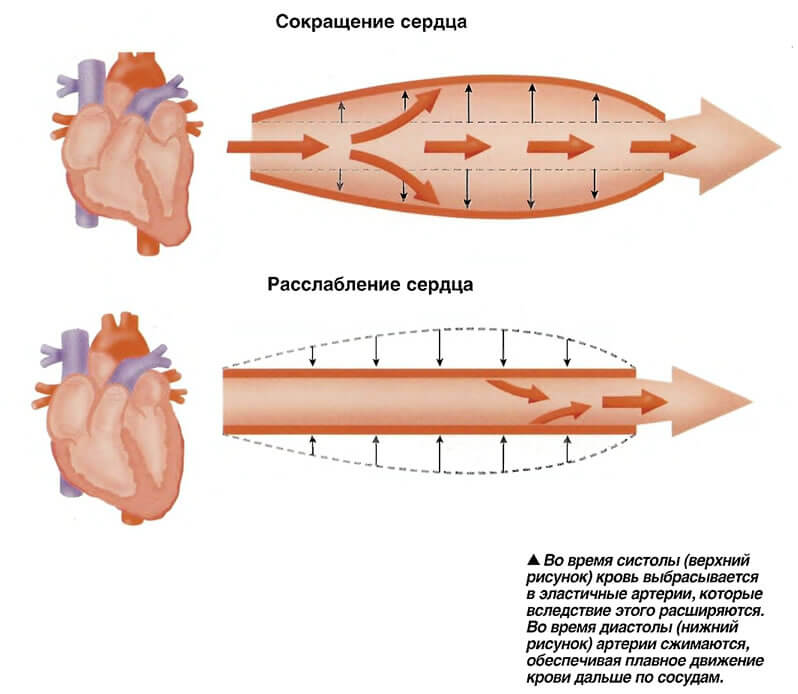
5.4. НЕЙРОЦИРКУЛЯТОРНАЯ ДИСТОНИЯ
Нейроциркуляторная дистония (нейроциркуляторная астения, вегето-сосудистая дистония) — хроническое заболевание, относящееся к группе структурно-функциональных заболеваний и проявляющееся многочисленными сердечно-сосудистыми, респираторными и вегетативными расстройствами, астенизацией, плохой переносимостью стрессовых ситуаций и физических нагрузок. Заболевание течёт волнообразно, с периодами рецидивов и ремиссий, однако имеет благоприятный прогноз, поскольку при нём не развиваются застойная сердечная недостаточность и опасные для жизни нарушения ритма сердца.
В достаточно большой части случаев нейроциркуляторная дистония является лишь синдромом:
• при диффузном токсическом зобе (нейроциркуляторная дистония — обязательный признак болезни);
• при заболеваниях ЖКТ (хроническом энтерите, хроническом панкреатите, язвенной болезни);
• при заболеваниях ЦНС (арахноэнцефалите, травмах черепа, поражениях диэнцефальной области и др.);
• при некоторых паразитарных заболеваниях (описторхозе);
• при невротических расстройствах (астенических, истерических, тревожно-фобических, ипохондрических), дистимии, циклотимии, маниакально-депрессивном психозе, некоторых вариантах шизофрении, тревожно-фобических синдромах.
РАСПРОСТРАНЁННОСТЬ
Данные о частоте нейроциркуляторной дистонии противоречивы. В медицинской практике заболевание диагностируют у трети лиц, обследованных по поводу сердечно-сосудистой жалоб. Чаще болеют женщины молодого и зрелого возраста.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Нейроциркуляторная дистония — полиэтиологическое заболевание. Среди этиологических факторов выделяют предрасполагающие и вызывающие, причём их разграничение достаточно сложно и может быть только условным. Наибольшее значение среди предрасполагающих факторов имеют наследственно-конституциональные особенности организма, а также особенности личности, периоды гормональной перестройки (дизовариальные расстройства, аборт, беременность, климактерический период). Вызывающие факторы — психогенные (хронические нервно-эмоциональные стрессы, неблагоприятные социально-экономические условия), физические и химические воздействия (переутомление, гиперинсоляция, ионизирующая радиация, хронические интоксикации), инфекции (хронический тонзиллит, хроническая инфекция верхних дыхательных путей, острые или рецидивирующие респираторные заболевания). Непосредственной причиной обострения болезни у одного и того же больного могут быть разнообразные факторы.
Что такое артериальная гипотензия
Какой недуг скрывается за этим термином? Артериальная гипотензия – это состояние, при котором у человека наблюдается значительно пониженное артериальное давление (больше, чем на 20% от нормы), и он ощущает это состояние. Такой диагноз ставят, если у пациента развивается стойкое снижение верхнего (систолического) показателя на тонометре до 90 мм рт. ст., а нижнего (диастолического) – до 60 мм рт. ст.
Данное состояние в некоторых случаях может быть вариантом нормы. Так, низкое давление бывает у людей, активно занимающихся спортом. Часто такой показатель встречается у молодых девушек астенического телосложения или у лиц, для которых характерен малоподвижный распорядок работы – например, у офисных сотрудников. Хотя риски осложнений со стороны сердца и сосудов при низком кровяном давлении значительно меньшие, чем при высоком, оно тоже нуждается в коррекции, чтобы повысить трудоспособность и общее качество жизни, а еще – снизить риски ишемического инсульта.
Как заболевание, невысокие показания на тонометре следует рассматривать при наличии дополнительной симптоматики – головокружений, общей слабости и пр. Когда у человека постоянно пониженное давление, из-за того, что поток крови слишком мал, чтобы обеспечить доставку к внутренним органам необходимого количества питательных веществ и кислорода, происходят серьезные сбои в работе организма. Ознакомьтесь, какие бывают виды гипотензии, и к каким опасным последствиям может привести низкий уровень давления в артериях.
Острая артериальная гипотензия
Так называется состояние, при котором происходит резкое падение тонуса сосудов, они расширяются по паралитическому типу. Какое действие это оказывает на гипотоника? У него наблюдается гипоксия мозга и кислородное голодание во всех системах организма. Скорость развития острой артериальной гипотензии различна у разных пациентов, но в каждом случае такой болезни требуется консультация у врача для определения нужной схемы терапии. Если оставить этот недуг без лечения, значительное снижение уровня насыщения организма кислородом неминуемо приведет к тяжелым последствиям.
Хроническая артериальная гипотензия
При этой форме заболевания человек особо не ощущает изменений в функционировании организма потому, что его организм приспособился к понижению давления. Отличительной чертой хронической артериальной гипотензии является то, что при этом виде недуга симптомы проявляются слабо, расстройства кровообращения почти незаметны. Все же такое состояние тоже нуждается в коррекции путем определенных изменений в образе жизни, чтобы гипотоник мог результативно работать и быть более энергичным и успешным в разных сферах.
Первичная артериальная гипотензия
Данный недуг характеризуется как полностью самостоятельное заболевание, часто его еще называют эссенциальной гипотонией, или гипотонической болезнью. Причиной первичной артериальной гипотензии является сильное снижение активности работы вегетативных отделов нервной системы, отвечающих за контроль над кровяным давлением. Считается, что так происходит под влиянием длительного перенапряжения в психоэмоциональной сфере – при частых стрессах, депрессии.
Вторичная артериальная гипотензия
Это состояние – не самостоятельное заболевание, а признак каких-либо других патологических или физиологических изменений в организме. Так, вторичная артериальная гипотензия зачастую возникает, если у человека наблюдается сердечная недостаточность, остеохондроз шейного отдела позвоночника, синдром интоксикации (например, при алкоголизме), неврозы и пр. Пониженное давление часто наблюдается у диабетиков и у беременных женщин. В данном случае, если факторы, повлиявшие на ток крови в сосудах, перестают действовать, то и показатели на тонометре приходят в норму.
Повышенное диастолическое давление: причины и симптомы
Диастолическое давление – это давление внутри артерий между ударами сердца, на экране сфигмоманометра его показывает нижнее, меньшее число. Повышенное диастолическое давление при нормальном систолическом давлении встречается значительно реже, чем обычная гипертензия (состояние, пои котором повышено как диастолическое, так и систолическое давление), и изолированная систолическая гипертензия – нарушение, при котором повышено только систолическое давление. Пациенты с повышенным диастолическим давлением Диастолическое давление: важный показатель здоровья составляют от 6% до 9% от общего числа пациентов с высоким артериальным давлением Высокое артериальное давление – одна из самых частых патологий .
Изолированная диастолическая гипертензия диагностируется, если диастолическое давление у пациента превышает 90 мм ртутного столба, а систолическое давление ниже 140 мм ртутного столба.
Диастолическое, как и систолическое давление, часто меняется в течение дня. Оно достигает минимальной отметки, когда человек находится в состоянии покоя, особенно – когда он спит; кратковременное повышение диастолического давления может произойти во время и сразу после интенсивных физических нагрузок, а также в результате стресса, однако для здоровых людей это не опасно. На диастолическое давление также влияет осанка, употребление определенных веществ – например, кофеина, алкоголя, никотина, и ряд других факторов. У людей с изолированной диастолической гипертензией нижнее давление повышено, даже когда они находятся в состоянии покоя.
В настоящее время повышение диастолического давления считается менее опасным, чем высокое систолическое давление; об этом говорят обширные научные данные. Например, в ходе одного исследования ученые в течение нескольких лет наблюдали за 1560 людьми младше шестидесяти лет, среди которых были люди с изолированным диастолическим давлением, изолированным систолическим давлением и повышенным верхним и нижним давлением. Люди с двумя последними типами заболеваний были, в среднем, старше людей с высоким диастолическим давлением Высокое диастолическое давление – проблема серьезная , среди них было больше курильщиков и тех, у кого был повышен уровень холестерина в крови. За четыре с половиной года наблюдений было двадцать четыре случая инфаркта миокарда и все они были у людей с систолической гипертензией или с высоким диастолическим и систолическим давлением.
Все это не означает, что повышенное диастолическое давление является совершенно безопасным и о нем не стоит беспокоиться. При отсутствии лечения оно медленно, но верно может привести к снижению эластичности артериальных стенок, повреждениям тканей сердечной мышцы и развитию опасных болезней. Более того, нередко у пациентов, у которых в относительно молодом возрасте было повышено диастолическое давление, в зрелом и пожилом возрасте оно начинает снижаться, а систолическое давление повышается.
Причины повышения диастолического давления
Считается, что повышенное диастолическое давление имеет те же причины, что и обычная гипертензия. Очень важную роль здесь играет наследственная предрасположенность: у людей, чьи близкие родственники страдали от изолированной диастолической гипертензии, нередко также диагностируется это нарушение. Развитию этого заболевания могут способствовать вредные привычки (курение, злоупотребление алкоголем, переедание), малоподвижный образ жизни, частый и сильный стресс, хронические заболевания почек, нарушения функции надпочечников и щитовидной железы, чрезмерное потребление соли, избыточный вес и ожирение. Однако в отличие от изолированной систолической гипертензии, вероятность развития диастолической гипертензии не увеличивается с возрастом.
Симптомы повышенного диастолического давления
Очень часто изолированная диастолическая гипертензия не вызывает каких-либо симптомов, и ее обнаруживают случайно, например, в ходе общего медицинского осмотра. Как правило, симптомы отсутствуют, если диастолическое давление составляет от 80 до 89 мм ртутного столба – это состояние называется прегипертенизей. Если давление превышает 90-100 мм ртутного столба, могут появиться такие симптомы, как носовое кровотечение, помутнение зрения, частые и продолжительные головные боли, одышка. Людям, у которых такие симптомы сохраняются на протяжении нескольких недель, необходимо обращаться к врачу. Однако даже тем, кто чувствует себя прекрасно и ведет здоровый образ жизни, необходимо как минимум раз в пять лет измерять кровяное давление.
Как правильно измерять давление?
Чтобы получить достоверные показатели артериального давления, нужно проводить измерения в спокойной обстановке при комнатной температуре. Примерно за час нежелательно курить, пить крепкий кофе или чай. За полчаса нужно исключить физическую нагрузку. Ноги должны стоять на полу, а руки свободно лежать на уровне сердца.
Есть еще несколько простых правил:
- Во время измерения нельзя двигаться, разговаривать и скрещивать ноги;
- Манжета должна плотно сидеть на руке, но не передавливать ее;
- Если необходимо провести несколько измерений, между ними должно пройти как минимум 5 минут;
- Манжета подбирается так, чтобы она охватывала как минимум 80% окружности плеча. Если липучку приходится держать рукой, результаты будут некорректными;
- При отсутствии опоры для спины показатели могут быть завышенными.
Врачи часто упоминают так называемое «рабочее давление». Дело в том, что в зависимости от состояния организма и его индивидуальных особенностей интервал верхнего и нижнего показателя у разных людей может отличаться. Рабочим называется то артериальное давление, при котором у человека сохраняется хорошее самочувствие. Это может быть, например, 130/90 или 115/80.
Определить свое рабочее давление можно только одним способом: регулярно измерять его. Тогда можно выяснить, какие значения показывает тонометр, когда человек чувствует себя хорошо. Это важный нюанс, поскольку при пониженном рабочем давлении те же 130/90 могут рассматриваться как значительное повышение, хотя сами цифры укладываются в норму.
О чем говорит систолическое давление?
Любые отклонения показателей от нормы свидетельствуют о сбоях в работе той или иной системы организма. Повышаться или снижаться могут оба значения или только один из них. Например, Повышение систолического давления происходит при:
- Чрезмерной активности щитовидной железы – тиреотоксикозе, когда щитовидка выделяет слишком много гормонов;
- Выраженной анемии, когда меняется тип кровообращения;
- Замедлении пульса – брадикардии, неэффективной работе аортального клапана, когда верхнее давление растет из-за увеличенного выброса крови;
- Уменьшении эластичности аорты, увеличении плотности ее стенок – чаще всего причиной служит атеросклероз крупного сосуда в пожилом возрасте.
Повышение только верхнего давления без изменений нижнего называется систолической артериальной гипертензией. Но подобное отклонение не всегда указывает на заболевание. Так, при существенных спортивных нагрузках тоже наблюдается повышение верхнего давления, и это не считается отклонением от нормы.
Диагностика высокого артериального давления
(c) Pixabay/succo
Большинство людей для измерения давления используют сфигмоманометр (тонометр для измерения артериального давления). Это устройство состоит из надувной манжеты, которая одевается на верхнюю часть руки. Когда манжета надувается, она ограничивает приток крови. Тонометр бывает ртутным или механическим.
Медсестра или врач слушает пульс с помощью стетоскопа на плечевой артерии в локтевом суставе и медленно спускает давление манжеты. По мере того как давление в манжете падает, будет слышен звук. Давление в точке, когда появляется звук, регистрируется как систолическое артериальное давление. Когда звук исчезает, в этот момент регистрируется диастолическое артериальное давление.
С развитием новых технологий люди теперь могут следить за артериальным давлением в домашних условиях.
Одного показателя артериального давления не достаточно, чтобы диагностировать гипертензию у пациента. Артериальное давление может изменяться в течение дня. Визит к врачу, стресс, пища могут временно повлиять на показания кровяного давления, поэтому могут потребоваться три отдельных измерения за одну неделю.
Врач также может назначить дополнительные исследования, чтобы помочь в диагностике высокого артериального давления:
Анализ мочи и крови – на основные причины гипертонии могут влиять холестерин, высокий уровень калия, уровень сахара в крови, инфекции, заболевания почек и т.д. Белок или кровь в моче могут свидетельствовать о заболевании почек. Высокое содержание глюкозы в крови может указывать на диабет.
Стресс–тест — чаще используется для пациентов с пограничной гипертонией. Он включает в себя тренажер-велосипед или стационарную беговую дорожку. Стресс-тест оценивает, как сердечно-сосудистая система реагирует на повышение физической активности. Врач контролирует электрическую активность сердца, а также артериальное давление крови пациента во время физических упражнений. Нагрузочный тест иногда выявляет проблемы, которые не являются очевидными, когда человек находится в спокойном состоянии.
ЭКГ (электрокардиограмма) — это проверка электрической активности сердца. ЭКГ используют у пациентов с высоким риском сердечно-сосудистых заболеваний, таких как гипертония и повышенный уровень холестерина. ЭКГ может выявить изменения, которые указывают на заболевание коронарных артерии или утолщение стенки сердца. Холтеровское мониторирование — пациент носит портативное устройство ЭКГ в течение 24 часов.
Эхокардиография — это метод, который использует ультразвуковые волны и показывает работу сердца. Врач может обнаружить утолщение стенки сердца, дефектные клапаны сердца, сгустки крови и чрезмерную жидкость вокруг сердца.
Факторы повышения нижнего показателя при нормальном верхнем
Высокое нижнее давление крови, при нормальных показателях нижнего АД, может быть обусловлено следующими факторами:
- Заболевания кардиологического характера;
- Позвоночные грыжевые образования;
- Патологии почечного аппарата, протекающие в острой, тяжелой форме;
- Нарушение гормонального фона;
- Надпочечниковые патологии;
- Заболевания предстательной железы у мужчин.
- Патологии питуитарной железы.
Высокое нижнее давление у женщин может наблюдаться во время ожидания появления на свет малыша, в период предменструального синдрома и при месячных, при менопаузе, сопровождающихся выраженным гормональным дисбалансом.
Межпозвоночная грыжа вполне может быть причиной повышения нижнего АД
Профилактика
С целью предупреждения занижения показаний АД рекомендовано:
- Вести активную жизнь.
- Употреблять в сутки полтора и более литров жидкости.
- Обогатить рацион витаминизированной продукцией.
- Исключить потребление вредных яств: жирностей, острых, соленых блюд.
- Обогатить рацион продукцией, обогащенной железом: гречневой кашей, печенью, яблоками, томатами, рыбой.
Чтобы ПД не было больше нормы, врачи советуют каждодневно проводить измерение АД и фиксировать показания в дневник, ограничить потребление соли до 5 г. в день, употреблять витаминизированную пищу, особенно ту, что обогащена K, Mg, сну уделять семь часов в день.
Что влияет на показатели
Факторы регулирования АД многообразны и не всегда очевидны при проведении диагностики.
Знание полного перечня и механизмов изменения уровней позволяет сократить время на обследование.
Гормональный фон. При дисфункции, нарушении концентрации активных веществ возникает неправильное неадекватное регулирование тонуса сосудов, а через него и сердечной деятельности.
Роль играют соединения, продуцируемые щитовидной железой, корой надпочечников, гипофизом, половые специфические вещества.
Ключевое же значение отводится ангиотензину-II, альдостерону, кортизолу, норадреналину и ренину.
Они вырабатываются разными структурами, однако действуют всегда по одной схеме: провоцируют стеноз, сужение артерий при чрезмерном выбросе, слабость сосудов, их малый тонус на фоне дефицита.
Причины развития подобных расстройств также различны, проблема междисциплинарная.
Работа вегетативной нервной системы. Она автономна, не контролируется человеком на осознанном уровне. Имеет крайне сложную и запутанную регулятивную систему, ее функционирование отвечает, в том числе за адаптацию частоты сердечных сокращений и артериального давления.
Работа центральной нервной системы. При поражении больших полушарий или ствола головного мозга развиваются катастрофические последствия.
Потому как сердечная активность как таковая обуславливается постоянным поступлением сигналов от головного мозга. Это ключевое ограничение автономности работы мышечного органа.
Индивидуальные особенности физиологии конкретного пациента. Они складываются из уникального «набора» характеристик: пола, возраста, соматических и психических заболеваний, семейного анамнеза, наследственности и генетического фактора, особенностей реакций на окружающие раздражители, стимулы.
Это четыре основных механизма регулирования. Их можно детализировать на конкретных свойствах:
- Сократительная способность сердца. Показывает, насколько качественно организм выдерживает кардиальный цикл, смену систолы и диастолы. При нарушении насосной функции верхнее и нижнее давление падает. Пульсовое может остаться в норме или же оказаться низким по сравнению с эталонным диапазоном.
- Количество циркулирующей в теле крови. При недостатке (например, после перенесенной травмы с геморрагией) наблюдается падение АД. Избыток встречается также часто (распространенный вариант — на фоне патологий почек и задержки жидкости), он сопровождается ростом показателей тонометра.
- Тонус сосудов. Спазм или расслабление. В какой степени наблюдается то или другое, насколько закрыт просвет, какого диаметра трубчатые структуры поражены. Эти данные уточняются. При повышении тонуса обнаруживается рост артериального давления. При понижении — падение.
- Состояние аорты и клапанов сердца, ответственных за транспортировку жидкой ткани в большой круг. При недостаточности, пороках врожденных или приобретенных (например стенозе митрального клапана), прочих заболеваниях, обнаруживается изолированный рост диастолического давления. Риски неотложных состояний повышаются в 2-3 раза и нарастают по мере прогрессирования расстройства.
Объем вышедшей в большой круг крови. Обуславливается первым названным выше критерием. При малом количестве, обнаруживается низкое АД. И наоборот.
Оценка всех указанных моментов проводится в комплексе. О некоторых явлениях можно только гадать, рутинными способами прояснить ситуацию не получается, требуется диагностика для точного определения.
Причины нарушения показателей
Нарушение сократимости миокарда и ослабление систолы вызывают ишемические и дистрофические процессы – стенокардия, кардиосклероз, амилоидоз, миокардиодистрофия, миокардит. Из-за сужения отверстий клапанов или затруднения выброса крови из желудочков повышается количество остаточной крови в их полостях, а в сосудистую сеть поступает уменьшенный объем.
Такие изменения характерны для врожденных и приобретенных пороков сердца, гипертрофической кардиомиопатии, сужения магистральных сосудов.
Нарушение образования импульса или его продвижения по проводящей системе изменяет последовательность возбуждения миокарда, синхронность систолы и диастолы частей сердца, снижает сердечный выброс.Аритмии изменяют продолжительность фаз сердечного цикла, эффективность сокращений желудочков и возможность их полноценного расслабления.
К заболеваниям, которые сопровождаются диастолической, а затем и систолической дисфункцией, также относятся:
- перикардит;
- бактериальный эндокардит;
- артериальная и легочная гипертензия;
- гипотония;
- системные аутоиммунные патологии;
- нарушения эндокринной регуляции – болезни щитовидной железы, гипофиза, надпочечников;
- вегетососудистая дистония – дисбаланс между частями вегетативной нервной системы.
Методы терапии
Существует много методов для регулировки давления. В аптеке есть множество препаратов, предназначенных для этих целей. Не отстает от официальной и народная медицина. Выбирать метод лечения и препараты нужно под контролем врача, иначе вместо пользы можно получить вред.
Медикаментозные
Прежде чем приступить к лечению, необходимо выяснить причину появления данного состояния и попытаться ее исправить.Часто нарушения разницы показателей АД связаны с внутренними заболеваниями. Нередко их обнаруживают после того, как находят изменения в давлении.
Поэтому нужно лечить имеющиеся патологии. Если они уйдут, АД само нормализуется.
Но если таких не обнаружено, больному помимо приема лекарств нужно менять образ жизни
Важно выявить, где человек допустил ошибки, которые привели к такому состоянию. Правильный режим и здоровый образ жизни нормализует состояние, но не сразу
К этому нужно идти некоторое время, при необходимости надо принимать лекарства.
Если оставить все как есть и надеяться только на капли и таблетки, давление не пройдет, оно будет регулярно скакать. Для борьбы с давлением назначаются диуретики, нейролептики и другие препараты. Их должен назначать врач, и они всегда должны находиться у больного с собой.
Народные способы
Важно с раннего возраста заботиться о своем здоровье. В старости в организме происходят необратимые изменения, поэтому нормализовать давление уже невозможно
Народные методы можно применять только тогда, когда отклонения от нормы незначительные, и больному ничто не угрожает.
Обязательно нужно советоваться с врачом, потому что только он может выявить причину заболевания. А народные методы в основном направлены на его устранение.
Хорошо снижает АД клюква, облепиха, свекла. Из них делают сок и пьют ежедневно. Можно в комплексе или по очереди. Полезно пить кефир, по стакану в день. Помогают семечки арбуза, высушенные и перемолотые в порошок.
Профилактические меры
Чтобы избежать резких скачков давления, нужно вести здоровый образ жизни:
Не злоупотреблять курением и алкоголем. Они засоряют организм и вредят сердцу и сосудам.
Отказаться от чрезмерного употребления крепкого кофе
Достаточно одной чашки в день по утрам.
Уделять особое внимание питанию. Не злоупотреблять острой, жирной и жареной пищей
Отдавать предпочтение овощам, фруктам и зелени. Ограничить продукты, вызывающие ожирение.
Вести подвижный образ жизни, заниматься спортом и физкультурой.
Регулярно проходить профилактические осмотры у врача, замерять АД.
Избегать стрессовых ситуаций.
Уделять внимание сну и отдыху. Он должен быть полноценным и комфортным.
Не лечиться самостоятельно при любых заболеваниях. Некоторые препараты и травы действуют на АД.
При обнаружении симптомов, похожих на проявление гипертонии нужно идти к врачу и принимать меры.
По тому, какая разница между нижним и верхним давлением, судят об общем состоянии организма. И когда возникает отклонение в любую сторону, нельзя это игнорировать. Нужно лечиться и начинать на первых этапах, чтобы избежать гипертонии и связанных с нею осложнений.
P.S. Советуем поделиться этой информацией с теми, кому она может помочь:
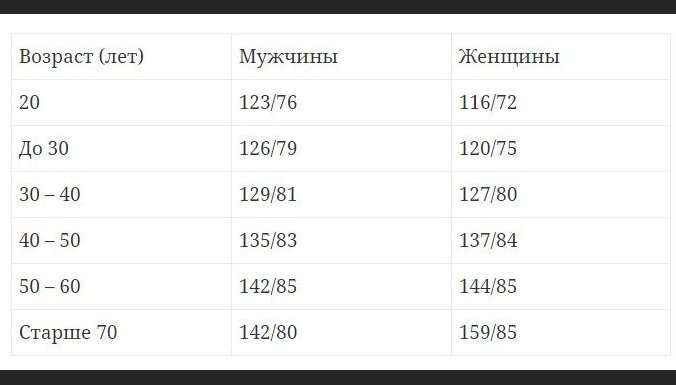
Норма артериального давления
 Существует общепринятое правило, что уровень артериального давления должен находиться в пределах 120/80-140/90 мм. рт. ст. Если же проверки показали, что АД у вас постоянно находится в этих пределах, можете не волноваться о своем здоровье.
Существует общепринятое правило, что уровень артериального давления должен находиться в пределах 120/80-140/90 мм. рт. ст. Если же проверки показали, что АД у вас постоянно находится в этих пределах, можете не волноваться о своем здоровье.
Крайне редко, особенно у молодых людей, уровень артериального давления в норме может быть 90/60 мм. рт. ст.
Также существует мнение, что каждая возрастная группа имеет свою норму артериального давления:
| Возраст, лет | Диастолическое давление, мм. рт. ст. | Систолическое давление, мм. рт. ст. |
| 16-20 | 100-120 | 70-80 |
| 20-40 | 120-130 | 70-80 |
| 40-60 | 140 | 90 |
| Старше 60 лет | 150 | 90 |
С возрастом норма артериального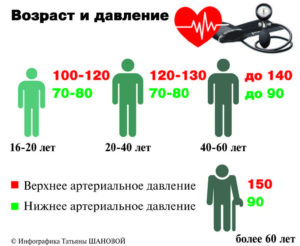 давления растет. Это связано с тем, что кровеносные сосуды становятся менее эластичными, а сердечная мышца – изнашивается. Это все приводит к увеличению уровня артериального давления. Если же не контролировать этот процесс, может развиться гипертония. Это крайне серьезное заболевание, которое требует постоянной медицинской поддержки. На сегодняшний день выделяют 3 степени артериальной гипертонии:
давления растет. Это связано с тем, что кровеносные сосуды становятся менее эластичными, а сердечная мышца – изнашивается. Это все приводит к увеличению уровня артериального давления. Если же не контролировать этот процесс, может развиться гипертония. Это крайне серьезное заболевание, которое требует постоянной медицинской поддержки. На сегодняшний день выделяют 3 степени артериальной гипертонии:
- 1 степень – АД до 160/100 мм. рт. ст.;
- 2 степень – АД до 180/110 мм. рт. ст.;
- 3 степень – АД превышает 180/110 мм. рт. ст.
Более низкие показания могут указывать на развитие гипотонии. Такое состояние также требует консультации с лечащим врачом и дальнейшего лечения.
Медикаменты для решения проблемы
Прогноз
Высокое кровяное давление может привести к нескольким осложнениям. Согласно AHA, при неконтролируемом высоком кровяном давлении могут развиться следующие осложнения ():
- инсульт
- болезнь сердца
- стенокардия
- сердечная недостаточность
- заболевание периферических артерий (ЗПА)
- потеря зрения
- сексуальная дисфункция
- болезнь или отказ почек
Чтобы контролировать свое высокое кровяное давление в домашних условиях вы можете сделать несколько перечисленных выше шагов. Принятие этих мер может снизить риск серьезных осложнений.
Если у вас высокое кровяное давление, вам необходимо следить за своими показателями дома. Вы также должны регулярно проверять свое здоровье у своего врача.
Если ваши усилия по снижению артериального давления оказываются безуспешными, вам следует поговорить с врачом о других стратегиях, которые вы можете попробовать.