Дисциркуляторная энцефалопатия. причины и симптомы дэп
Содержание:
1) Рассеянный склероз (РС)
Это самая часто встречаемая патология среди демиелинизирующих заболеваний ЦНС; в мире приблизительно 2.1 миллиона человек больны рассеянным склерозом. Заболеваемость рассеянным склерозом лежит в границах от 2 до 150 больных на 10000 человек, в зависимости от региона.
Этиопатогенез
Считается что РС автоиммунное заболевание, которым страдают люди с генетической предрасположенностью, под действием внешних факторов. Повреждение образуется в результате того, что иммунная система организма атакует структуры собственной нервной системы. Обычно очаги повреждения локализованы в белом веществе головного мозга, перивентрикулярно, в стволе, базальных ганглиях и спинном мозге, а так же, не редко поражают зрительные нервы.
При РС поражены олигодендроциты – клетки, которые образуют миелин. Параллельно демиелинизирующему процессу, происходит воспалительная реакция, в которой участвуют Т лимфоциты, пересекая гематоэнцефалический барьер. Т лимфоциты атакуют миелин – это является триггером, запускающим воспалительную реакцию, в которую вступает множество цитокинов и антител. Доказано, что параллельно с Т лимфоцитами, в патологической реакции участвуют Б лимфоцыты.
Диагностика
Диагностика болезни сравнительно затруднительна ввиду того, что симптоматика похожа на другие заболевания. Разработаны диагностические критерии (McDonald criteria), которые были пересмотрены в 2010 году. Критерии основаны на клинической картине, лабораторных и радиологических данных.
Радиологические критерии заболевания, основаны на распространении процесса в пространстве и динамике, следовательно, в один момент диагноз установить не всегда возможно, иногда даже приходится проводить повторные МРТ. В пунктате спинномозговой жидкости можно обнаружить олигоклональные антитела (IgG) которые указывают на хронический воспалительный процесс. У 85% пациентов с РС в крови находят олигоклональные антитела.
Клиническая картина
Симптоматика при РС зависит от локализации очагов повреждения в ЦНС. Классическими симптомами считается межъядерная офтальмоплегия, симптом Лермитта, нарушения чувствительности проводникового типа, пирамидальная симптоматика, нейрогенный мочевой пузырь, оптический нейрит. Появление симптомов не прогнозируемо и в основном колеблется в диапазоне от 24 часов и более. Обычно симптоматика редуцируется медленно, ремиссии могут быть не полными. Любая инфекция, может спровоцировать псевдорецидив.
Существует клиническая классификация течения рассеянного склероза. Основываясь на нее, назначают лечение.
РС подразделяют на:
- рецидивирующее ремитирующее течение – обострения с полной/частичной ремиссией, между обострениями стабильное течение (50% в течении 10 лет переходят в вторично прогрессирующую форму);
- Вторично прогрессирующее течение – вначале рецидивирующее ремитирующее течение, за которой следует стабильно прогрессирующее ухудшение симптоматики, на фоне, или без обострений;
- Первично прогрессирующее течение – до 15% пациентов, без ремиссий, начиная с первого симптома;
Лечение
РС не является излечимым заболеванием.
Различают лечение острых эпизодов, иммуномодулирующую терапию, симптоматическое лечение и реабилитацию.
Лечение направленно на уменьшение воспалительного и демиелинизрующего процессов, на отдаление следующего рецидива и замедления прогрессирования инвалидности.
Для лечения обострений используют метилпреднизолон 1000мг / 3-5 дневным курсом в зависимости от тяжести обострения. В некоторых случаях, когда метилпреднизолон не даёт терапевтического эффекта, применяется плазмаферез.
В целях иммуномодулирующей терапии применяются медикаменты, которые снижают частоту рецидивов в случае рецидивирующе ремитирующего течения заболевания. К этой группе медикаментов пренадлежат: Interferon beta 1a (Avonex, Rebif); Interferon beta 1b (Betaferon, Extavia); glatiramer acetate (Copaxone); В целях иммуносупресивной терапии применяются: Natalizumab (Tysabri); Mitoxantrone.
Существую определённые критерии, соответствуя которым, по решению консилиума пациент может получить оплаченное государством медикаментозное лечение.
Как и у всех других, у этих медикаментов есть свои побочные эффекты, из-за которых пациент может отказаться принимать их.
Лечение РС – это командная работа, в которой следует принимать участие неврологу, нейрорадиологу, нейроофтальмологу и реабилитологу.
a
Риски 1-4 при ГБ крайнего этапа
В зависимости от вероятности развития осложнений, угрожающих здоровью и жизни больного, в кардиологической практике различают 4 фактора риска, у каждого из которых свои особенности и характер течения.
Риск 1 (низкий)
Развивается крайне редко при артериальной гипертензии 3 стадии. Зачастую диагностируется у пациентов, которые только встретились с патологией. Своевременное лечение и коррекция образа жизни помогают контролировать состояние и предупредить более серьезные осложнения. При гипертонической болезни, протекающей на последней стадии, такое состояние в принципе невозможно, потому что болезнь все время дает о себе знать и протекает почти всегда непредсказуемо.
Риск 2 (средний)
Средний риск тоже нехарактерен для гипертонической болезни, протекающей на 3 стадии. В этом случае опасность развития осложнений со стороны сердечнососудистой системы, а также поражение органов-мишеней не превышает 10 – 12%. Средний риск чаще встречается при антериальной гипертензии 1 – 2 стадии при условии наличия нескольких факторов, под влиянием которых исход болезни может ухудшиться.
Риск 3 (высокий)
Чтобы сохранить жизнь и здоровье больного, необходима регулярная медикаментозная терапия и изменение образа жизни. Риск 3 степени все еще не смертельный приговор, но уже и не указание на благоприятный исход заболевания.
Риск 4 (крайне высокий)
Риск 4 при гипертоническом заболевании 3 стадии – это наиболее вероятная картина течения патологии на данном этапе прогрессирования. Вероятность тяжелых осложнений и летального исхода находится в пределах 30 – 50% и выше. Комплексная медикаментозная терапия и регулярный контроль АД помогут снизить показатель до 25 – 30%, однако гарантировать стопроцентную выживаемость врачи не смогут.
При крайне высоких рисках развиваются тяжелые осложнения, сопровождающиеся поражением органов-мишеней. Смена схемы терапии проводится регулярно, в среднем 2 – 4 раза в год. На период лечения пациенту показана госпитализация. В условиях стационара врач сможет наблюдать за динамикой лечения и при необходимости вносить коррективы.
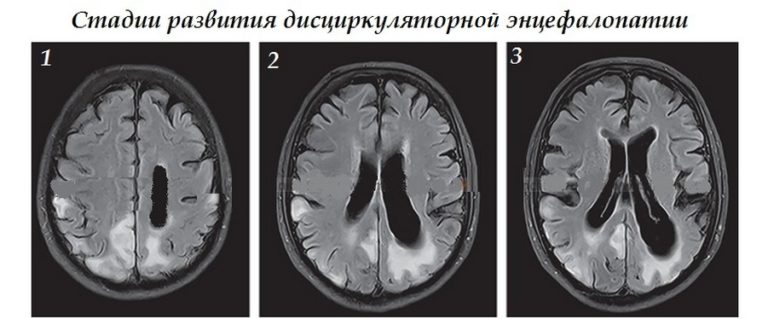
Классификация дисциркуляторной энцефалопатии
ДЭП различают по этиологии:
- Атеросклеротическая;
- Гипертоническая;
- Венозная;
- Смешанная.
По скорости развития может быть быстро прогрессирующая или галопирующая и медленно развивающаяся, то есть классическая форма.
Классификация по тяжести следующая:
- Первая стадия сопровождается субъективными ощущениями неблагополучия, легкими нарушениями когнитивной сферы, сохранностью неврологического статуса;
- Для второй стадии характерны явные двигательные и когнитивные расстройства, усиление расстройства эмоциональной сферы.
- Самой тяжелой считается третья стадия, при которой начинаются психические нарушения. Она представляет собой сосудистую деменцию разной степени выраженности.
Причины
Дисциркуляторная энцефалопатия 2 степени (субкомпенсированный этап) развивается из 1 степени. Как правило, переход от одной стадии к другой занимает 2–5 лет. Развитие болезни можно замедлить, если вовремя обратиться к врачу и следовать всем его рекомендациям.
Основные причины возникновения ДЭП:
1. Гипертония (повышенное давление –160 на 100 и выше) может быть вызвана заболеваниями почек и надпочечников. Сжатые при повышенном давлении артерии и спазмы приводят к затрудненному кровообращению.
2. Атеросклероз сосудов головного мозга. Внутренние стенки артерий подвержены отложению жиров, из-за чего образовываются атеросклеротические бляшки. Следовательно, просвет сосуда сужается, а ток крови затрудняется.
3. Сахарный диабет, который зачастую дает осложнения на сосуды.
4. Нарушенное кровообращение в позвоночных артериях. Артерии передают кровь сосудам ГМ, поэтому сбои в их работе приводят и к нарушениям кровообращения в мозге. Причиной таких нарушений может быть остеохондроз или прочие проблемы в шейном отделе позвоночника.
5. Воспалительные заболевания сосудов.
6. Тромбоз сосудов головы. Тромбы в сосудах препятствует нормальному кровотоку.
7. Сердечная недостаточность также является причиной затрудненного кровообращения ГМ.
8. Внутричерепные гематомы. Возникающие после травмирования головы гематомы также сдавливают сосуды.
9. Опухоли головного мозга. Приводят к сдавливанию сосудов и затруднению кровотока.
Диета
Медицинская диета в составе комплексной терапии также направлена на восстановление компенсаторных механизмов организма.
В рацион диетического питания входит:
- блюда, приготовленные на пару, запеченные;
- дробное питание до 5 раз в день;
- полный или частичный отказ от соли;
- гипохолестериновые продукты.
Необходимо свести к минимуму употребление:
- жирного мяса;
- колбасных изделий;
- сметаны, сливок повышенной жирности;
- сладостей;
- сливочного масла, животных жиров.
Внимание! Полный отказ от курения и алкоголя — первый этап в лечении. Разнообразить рацион продуктами:
Разнообразить рацион продуктами:
- овощи, фрукты;
- нежирные сорта мяса, птицы;
- морская рыба;
- обезжиренные кисломолочные напитки, творог;
- растительные масла.
Назначение адекватного комплексного лечения направлено на предупреждение осложнений и последствий этого тяжелого хронического заболевания. Строгое соблюдение пациентом врачебных указаний, диеты, отказ от вредных привычек увеличивает продолжительность жизни, и отдаляет срок инвалидизации.
Степени заболевания
Любая энцефалопатия развивается постепенно, с постоянным появлением в клинической картине новых симптомов и прогрессировании старых. Так, в симптоматике заболевания выделяют 3 степени энцефалопатии: от первой, наиболее легкой, до третьей степени, которая характеризуется сложными симптомами и нарушением адаптации организма.
1 степени
Энцефалопатия на первой степени не всегда заметна для больного. Часто пациенты даже не подозревают о том, что они больны. Первая степень характеризуется самыми неспецифическими симптомами:
- периодическая легкая головная боль;
- усталость, которая часто объясняется загрузкой на работе или плохой погодой;
- трудностями при засыпании.
На этой стадии, при появлении этих признаков, мозг уже частично страдает от недостатка кровообращения. В первое время защитные механизмы организма компенсируют недостаток в виде пониженной деятельности, чтобы сохранить энергию. Центральная нервная система переходит в режим «энергосбережения». Первая степень может длится до 12 лет, не переходя на следующую стадию и без присоединения характерных симптомов.
2 степени
Вторая степень состоит из более выраженных симптомов. В клинической картине присутствуют те же симптомы, вдобавок к ним присоединяются еще такие:
нарушение памяти: больному становится труднее запоминать и воспроизводить информацию, требуется больше времени, чтобы вспомнить, где лежат ключи или в каком месте стоит на парковке машина;
головная боль комбинируется с головокружением;
появляются эмоциональные вспышки, пациент становится все больше раздражительным;
рассеивается внимание – больному трудно сосредоточиться на занятии, он постоянно переключается на менее важные дела.
В головном мозгу на фоне органического поражения появляются мелкоочаговые участки, которым недостает кислорода и питательных веществ.
3 степени
На третьей степени появляется очаговая энцефалопатия. В мозгу появляются крупные участки недееспособных нервных клеток, из-за чего ухудшается работа центральной нервной системы. Третья степень характеризуется грубыми мозговыми нарушениями. В клинической картине появляются симптомы деменции, расстраивается эмоциональная и волевая сфера. Признаки:
- снижение интеллекта, рассеянность внимания, забывчивость;
- нарушается мышление: оно становится ригидным, обстоятельным, медленным и детализированным; больным трудно выделять первостепенное от второстепенного.
- нарушение сна;
- вспыльчивость;
- снижение остроты зрения и слуха;
- двигательные расстройства: нарушается ходьба, трудности при приеме пищи и уходе за собой;
- эмоциональные расстройства: частая смена настроения, эйфория, депрессия, эмоциональная тупость;
- волевая сфера: снижается мотивация к деятельности, пациент ничего не хочет делать, нет побуждения к работе и изучению новой информации, утрачивается интерес к хобби и занятиям, что раньше приносили удовольствие.
Действующие вещества, относящиеся к коду K72
Ниже приведён список действующих веществ, относящихся
к коду K72 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этим кодом).
- Действующие вещества
-
Адеметионин
Фармакологические группы: Антидепрессанты, Гепатопротекторы
-
Активированный уголь + Алюминия оксид
Фармакологические группы: Адсорбенты в комбинации с другими препаратами, Детоксицирующие средства, включая антидоты, в комбинации с другими препаратами
-
Аминокислоты для парентерального питания
Фармакологические группы: Белки и аминокислоты в комбинации с другими препаратами, Средства для энтерального и парентерального питания в комбинации с другими препаратами
-
Аминокислоты для парентерального питания + Прочие препараты
Фармакологические группы: Белки и аминокислоты в комбинации с другими препаратами, Средства для энтерального и парентерального питания в комбинации с другими препаратами
-
Аргинина глутамат
Фармакологические группы: Белки и аминокислоты, Гепатопротекторы
-
Бетаметазон
Фармакологическая группа: Глюкокортикостероиды
-
Бетаметазона динатрия фосфат
Фармакологическая группа: Глюкокортикостероиды в комбинации с другими препаратами
-
Бетаметазона дипропионат
Фармакологическая группа: Глюкокортикостероиды в комбинации с другими препаратами
-
Декстран + Декстроза
Фармакологическая группа: Заменители плазмы и других компонентов крови в комбинации с другими препаратами
-
Декстран + Маннитол + Натрия хлорид
Фармакологическая группа: Заменители плазмы и других компонентов крови в комбинации с другими препаратами
-
Калия хлорид + Кальция хлорид + Магния хлорид + Натрия гидрокарбонат + Натрия хлорид + Повидон-8000
Фармакологические группы: Заменители плазмы и других компонентов крови в комбинации с другими препаратами, Регуляторы водно-электролитного баланса и КЩС в комбинации с другими препаратами
-
Канамицин
Фармакологическая группа: Аминогликозиды
-
Л-орнитин-Л-аспартат
Фармакологическая группа: Гепатопротекторы
-
Лактитол
Фармакологическая группа: Прочие метаболики
-
Лактулоза
Фармакологические группы: Прочие метаболики, Слабительные средства, Средства, нормализующие микрофлору кишечника
-
Лецитин
Фармакологические группы: Прочие метаболики, Общетонизирующие средства и адаптогены
-
Лигнин гидролизный
Фармакологические группы: Адсорбенты, Детоксицирующие средства, включая антидоты
-
Мазипредон
Фармакологическая группа: Глюкокортикостероиды
-
Маннитол
Фармакологическая группа: Диуретики
-
Орнитин
Фармакологические группы: Гепатопротекторы, Детоксицирующие средства, включая антидоты
-
Повидон + Декстроза
Фармакологическая группа: Детоксицирующие средства, включая антидоты, в комбинации с другими препаратами
-
Преднизолон
Фармакологическая группа: Глюкокортикостероиды
-
Преднизон
Фармакологическая группа: Глюкокортикостероиды
-
Расторопши пятнистой плодов экстракт + Фосфолипиды
Фармакологическая группа: Гепатопротекторы в комбинации с другими препаратами
-
Рифаксимин
Фармакологическая группа: Ансамицины
-
Урсодезоксихолевая кислота
Фармакологические группы: Гепатопротекторы, Прочие гиполипидемические средства, Желчегонные средства и препараты желчи, Средства, препятствующие образованию и способствующие растворению конкрементов
-
Фактор свёртывания крови VII
Фармакологическая группа: Коагулянты (в том числе факторы свёртывания крови), гемостатики
-
Фитоменадион
Фармакологические группы: Витамины и витаминоподобные средства, Коагулянты (в том числе факторы свёртывания крови), гемостатики
-
Фосфолипиды
Фармакологические группы: Гепатопротекторы, Прочие метаболики
-
Цитохром C
Фармакологическая группа: Антигипоксанты и антиоксиданты
Физиотерапия
Большое значение в лечении заболевания играет физиотерапия, которая предусматривает терапевтическое воздействие на организм за счет физических факторов. Обычно физиотерапевтические процедуры проводят курсами по 10-20 процедур. Для лечения болезни хорошо подходит такая методика, как электросон. Она позволяет стимулировать работу мозга путем воздействия на него токов низкой частоты и силы. Проводится процедура следующим образом: электроды накладывают на веки, после чего ток проникает в мозг через пучки сосудов. Электросон активизирует обменные процессы в белом и сером веществе, а также устанавливает новые связи между нервными клетками.
Симптомы
Симптомы, характерные для энцефалопатии 2 степени, также появляются и при множестве других болезней, связанных с нарушением работы кровотока и головного мозга. Среди них:
- сбои в функционировании вестибулярного аппарата (головокружения и потеря координации);
- регулярное чувство тошноты, рвота;
- расширенные вены в глазном дне;
- теряется способность передавать информацию из-за проблем с памятью, больной не в состоянии анализировать происходящие события, перерабатывать и осознавать их;
- изменения в характере и личности: больной становится агрессивным и раздражительным, мнительным и нервным;
- заметные отклонения эмоционального и психического состояния больного.
Дисциркуляторная энцефалопатия 2 стадии отличается прогрессированием симптомов. Среди основных синдромов заболевания можно выделить:
1. Цефалгический синдром – если пациент жалуется на шум в ушах и головную боль, а также тошноту и рвоту.
2. Диссомнический синдром – нарушение ночного сна у больного.
3. Вестибулярно-атактический синдром – нарушение координации и походки, регулярные головокружения.
4. Когнитивный синдром – пациент не может ни на чем сконцентрироваться, у него появляются проблемы с мышлением и мозговой деятельностью в целом.
Прогноз
Прогноз на излечение ДЭП 1 степени благоприятный. С диагнозом дисциркуляторная энцефалопатия 1 степени можно прожить столько, сколько проработают функционально-важные системы организма. Патология в легкой форме не оказывает существенного влияния на продолжительность жизни. Если болезнь не лечить, она прогрессирует, провоцируя серьезные нарушения в работе организма, в том числе инфаркт мозга и инсульт, которые опасны для здоровья и жизни.
Дисциркуляторная энцефалопатия первой степени – патология, связанная с нарушением мозгового кровотока, протекающего в острой или хронической форме. Своевременная диагностика и адекватная терапия позволяют успешно корректировать нарушения, предотвращать серьезные патологии – инфаркт мозга и инсульт.
Просмотров: 865
Причины возникновения
Основная причина появления – хроническая ишемия головного мозга, вызванная различными нарушениями работы сосудов:
- Около 60% случаев ДЭП взывают атеросклеротические изменения в стенках сосудов головного мозга;
- Артериальная гипертензия занимает второе место в списке причин возникновения. Она может наблюдаться при ряде патологий: хроническом гломерулонефрите, гипертонической болезни, поликистозе почек, болезни Иценко-Кушинга, феохромоцитоме и т.д.
- Гипертония провоцирует энцефалопатию из-за возникновения спазма сосудов центральной нервной системы, приводящего к обеднению кровотока;
- Патология позвоночных артерий также может стать причиной возникновения болезни, так как отвечает за 30% мозгового кровообращения. В случае если первичным заболеванием выступает нестабильность шейного отдела диспластического характера, остеохондроз, аномалия Кимерли, пороки развития или перенесенная травма позвоночника, наблюдается симптоматическая картина нарушения кровообращения в вертебро-базилярном бассейне;
- Часто ДЭП возникает, как сопутствующее заболевание при диабетической микроангиопатии. В случае если при сахарном диабете пациенту не удается корректировать уровень глюкозы в крови до верхних границ нормы.
Также причинами вызывающими дисциркуляторную энцефалопатию могут выступать:
- Хроническая или стойкая гипотония;
- Аритмия;
- Наследственная ангиопатия;
- Черепно-мозговые травмы;
- Системные васкулиты.
Действующие вещества, относящиеся к коду G93.4
Ниже приведён список действующих веществ, относящихся
к коду G93.4 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этим кодом).
- Действующие вещества
-
Алпразолам
Фармакологическая группа: Анксиолитики
-
Ацетилкарнитин
Фармакологическая группа: Прочие метаболики
-
Бетагистин
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Гистаминомиметики
-
Винпоцетин
Фармакологическая группа: Корректоры нарушений мозгового кровообращения
-
Винпоцетин + Пирацетам
Фармакологическая группа: Ноотропы в комбинации с другими препаратами
-
Гамма-аминомасляная кислота
Фармакологическая группа: Ноотропы
-
Гинкго двулопастного листьев экстракт
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Корректоры нарушений мозгового кровообращения
-
Гинкго двулопастного листья
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Корректоры нарушений мозгового кровообращения
-
Глицин
Фармакологические группы: Белки и аминокислоты, Ноотропы, Седативные препараты
-
Гопантеновая кислота
Фармакологическая группа: Ноотропы
-
Дефероксамин
Фармакологическая группа: Детоксицирующие средства, включая антидоты
-
Диметилоксобутилфосфонилдиметилат
Фармакологические группы: Антигипоксанты и антиоксиданты, Антисептики и дезинфицирующие средства, Регуляторы водно-электролитного баланса и КЩС
-
Дипиридамол
Фармакологические группы: Аденозинергические средства, Ангиопротекторы и корректоры микроциркуляции, Антиагреганты, Вазодилататоры
-
Инозин + Никотинамид + Рибофлавин + Янтарная кислота
Фармакологические группы: Анаболики в комбинации с другими препаратами, Витамины и витаминоподобные средства в комбинации с другими препаратами, Прочие метаболики в комбинации с другими препаратами
-
Карнитин
Фармакологические группы: Антигипоксанты и антиоксиданты, Витамины и витаминоподобные средства, Прочие метаболики
-
Левокарнитин
Фармакологические группы: Антигипоксанты и антиоксиданты, Белки и аминокислоты, Витамины и витаминоподобные средства, Прочие метаболики
-
Меклофеноксат
Фармакологическая группа: Ноотропы
-
Метионил-глутамил-гистидил-фенилаланил-пролил-глицил-пролин
Фармакологическая группа: Ноотропы
-
Мозга крупного рогатого скота гидролизат
Фармакологическая группа: Ноотропы
-
Морфолиний-метил-триазолил-тиоацетат + Пирацетам
Фармакологическая группа: Ноотропы в комбинации с другими препаратами
-
Никотиноил гамма-аминомасляная кислота
Фармакологические группы: Корректоры нарушений мозгового кровообращения, Ноотропы
-
Нитразепам
Фармакологическая группа: Снотворные препараты
-
Омега-3 триглицериды
Фармакологические группы: Антиагреганты, Витамины и витаминоподобные средства, Прочие гиполипидемические средства
-
Пизотифен
Фармакологическая группа: Серотонинергические средства
-
Пирацетам
Фармакологическая группа: Ноотропы
-
Пирацетам + Тиотриазолин
Фармакологическая группа: Ноотропы в комбинации с другими препаратами
-
Пирацетам + Циннаризин
Фармакологическая группа: Ноотропы в комбинации с другими препаратами
-
Пирикарбат
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Пиритинол
Фармакологическая группа: Ноотропы
-
Полипептиды коры головного мозга скота
Фармакологическая группа: Ноотропы
-
Толперизон
Фармакологическая группа: Препараты, влияющие на нервно-мышечную передачу
-
Хлорпротиксен
Фармакологическая группа: Нейролептики
-
Холина альфосцерат
Фармакологическая группа: Ноотропы
-
Циннаризин
Фармакологические группы: Блокаторы кальциевых каналов, Корректоры нарушений мозгового кровообращения
-
Этилметилгидроксипиридина сукцинат
Фармакологическая группа: Антигипоксанты и антиоксиданты
-
Этилметилгидроксипиридина сукцинат +
Фармакологическая группа: Антигипоксанты и антиоксиданты в комбинации с другими препаратами
-
Этиловый эфир N-фенилацетил-L-пропилглицина
Фармакологическая группа: Ноотропы
Гальванотерапия
В лечении патологии активно применяется гальванотерапия, которая предусматривает воздействие слабыми токами на воротниковую зону. За счет этого расширяются капилляры и улучшается в них движение крови. Данная процедура позволяет устранить боль, улучшить питание клеток и обменные процессы.
УВЧ
Еще одной эффективной методикой лечения считается УВЧ. Этот метод предусматривает влияние на организм электромагнитного поля высокой частоты из-за чего в крови появляется ионный ток. Благодаря этому кровь начинает активнее двигаться по мелким капиллярам, поставляя в клетки гораздо больше кислорода.