Донор костного мозга. как им стать и почему это важно?
Содержание:
- 4.Приживление костного мозга
- Лечение апластической анемии
- Наши врачи
- Кто становится донором?
- Инфекция
- Последствия: так ли страшен черт, как его малюют?
- Трансплантация стволовых клеток и способность иметь детей
- Последствия для донора
- Как происходит процедура донации (Периферическая кровь)
- Патологическая анатомия
- 3.Этапы пересадки стволовых клеток
- Вторичные онкологические заболевания (новый рак, вызванный лечением)
- Как стала донором
4.Приживление костного мозга
До того момента, когда пересаженные стволовые клетки приживутся в новом для них организме и начнут работать, производя кровь и возвращая утраченный иммунитет, проходит 2-4 недели. В течение всего этого периода главной задачей является, в буквальном смысле слова, сохранение жизни больному. Высокие дозы химиотерапии перед трансплантацией полностью уничтожают иммунитет, состав крови почти не позволяет организму самостоятельно бороться с инфекциями и предотвращать кровотечения. На поддержание жизнедеятельности направлен ряд регулярных процедур: переливания крови, профилактический приём антибиотиков, постоянный ввод препаратов, снижающие риск отторжения нового костного мозга.
Принимаются также чрезвычайные асептические меры, по возможности исключающие занесение в палату вирусов и бактерий. Строго ограничиваются посещения, предметы и еда, которые передаются больному. Сам больной при необходимости выйти из палаты надевает перчатки, халат и маску, чтобы уменьшить риск инфицирования в нестерильной среде. Воздух в палате подвергается постоянной фильтрации и очистке.
Ежедневно у больного проводится забор анализов крови, позволяющий контролировать процессы приживления костного мозга и динамику выработки кровяных телец. По мере того, как новые стволовые клетки начинают выполнять свои функции, постепенно отменяются реабилитационные процедуры и снижается уровень изоляции от окружающей среды.
Весь период реабилитации длится от 4 до 8 недель. Большую часть времени состояние пациента остаётся достаточно тяжёлым: тошнота, выраженная слабость, поносы, лихорадка, изъязвление слизистых, кровотечения. Самочувствие схоже с симптоматикой гриппа, только очень затяжного, что само по себе истощает и без того ослабленный организм. Состояние изо дня в день может колебаться от удовлетворительного до очень тяжёлого. При всех болезненных и опасных проявлениях оказывается срочная симптоматическая медицинская помощь.
Когда анализы показывают, что приживление костного мозга прошло успешно и больной больше не нуждается в поддерживающих и реабилитационных процедурах, врач принимает решение о выписке пациента. Как правило, ещё в течение года с этого момента человек не может вернуться в состояние полной работоспособности. Он очень слаб и должен регулярно посещать больницу для контроля состава крови, получения некоторых препаратов и даже переливаний крови, поскольку в этот период уровень необходимых кровяных телец может сильно снижаться. Не рекомендуется посещение мест большого скопления людей, полноценная активная жизнь и привычная деятельность не представляются возможными до тех пор, пока не произойдёт полное восстановление сил и не будет достигнута стабильность в работе нового костного мозга.
Лечение апластической анемии
Лечение идиопатической и других видов апластической анемии – очень сложная задача, требующая комплексного индивидуального подхода. При разработке тактики специалисты ЦЭЛТ учитывают результаты диагностики и показания пациента. Больного помещают в изолятор с асептическими условиями, что позволяет исключить риск развития инфекций и их осложнений. Медикаментозная терапия заключается в приёме:
- Глюкокортикоидов – при выявлении аутоиммунных механизмов и формировании антител против собственных кровяных клеток;
- Цитостатиков – при отсутствии эффекта от лечения глюкокортикоидами при аутоиммунной анемиии;
- Циклоспорина «А» – для подавления производства ФНО и интерферона “y”;
- Анаболиков – для стимулирования функции кроветворения;
- Андрогенов – для стимулирования образования красных кровяных клеток.
Всем больным апластической анемией проводят переливание эритроцитарной и/или тромбоцитарной массы, в объёмах, определяемых исходя из клинической картины и показателей периферической крови. Кроме того, пациенту могут назначить спленэктомию – хирургическое вмешательство, направленное на удаление селезёнки. Самые благоприятные прогнозы может обеспечить трансплантация костного мозга. Она заключается в пересадке донорских или собственных стволовых кроветворных клеток, предварительно изъятых из подвздошных костей путём пункции. К сожалению, процедура недоступна для широкого применения из-за сложности подбора совместимого донора. В том случае, если это невозможно, пациенту назначают паллиативную терапию с применение циклоспорина А.
В отделении гематологии нашей клиники ведут приём кандидаты, доктора и профессоры медицинских наук с опытом практической и научной работы от двадцати пяти лет. Вы можете записаться к ним на приём онлайн или обратившись к нашим операторам. Специалисты высокой квалификации работают и в отделении . К ним можно записаться на
В ЦЭЛТ вы можете получить консультацию гематолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Наши врачи
Тюкалова Наталья Рудольфовна
Врач-гематолог, педиатр, кандидат медицинских наук
Стаж 29 лет
Записаться на прием
Дворецкий Леонид Иванович
Врач-терапевт, гематолог, доктор медицинских наук, профессор
Записаться на прием
Лабораторные исследования
- Клинический анализ крови — 950
руб. - Коагулограмма развернутая — 2 000
руб. - Обмен железа (железо несвязанное, трансферин) — 700
руб. - Витамин В 12 — 650
руб. - Фолиевая кислота — 650
руб. - Цитологическое исследование пунктатов (1 локализация) — 1 900
руб. - Цитологическое исследование пунктатов щитовидной железы и других органов и тканей (1 локализация) — 1 900
руб. - Гистологическое исследование биопсийного материала лимфоузлов — 3 500
руб. - Гистологическое исследование биопсийного материала ткани костного мозга — 4 500
руб.
- (печень, желчный пузырь, поджелудочная железа, селезенка) — 3 800 руб.
- УЗИ лимфатических узлов, комплексное (несколько регионов) — 3 000 руб.
- Ультразвуковое исследование и компрессионная поверхностных лимфатических узлов — 4 000 руб.
Рентгенологические исследования
Рентгенография органов грудной клетки (обзорная) — 2 500 руб.
Компьютерная и
- гепато-панкреато-дуоденальной области и селезенки — 11 000 руб.
- МР томография органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) с внутривенным введением контрастного вещества — 14 000 руб.
Кто становится донором?
Прийти в клинику и заявить, что вы хотите сдать яйцеклетки за вознаграждение, не получится. Есть статьи закона (Приказ Минздрава №107н) с нормами, которым должен соответствовать донор. Кандидат должен быть совершеннолетним (рекомендуемый возраст 18-35 лет), психически здоровым, не иметь противопоказаний по здоровью.
Важно! Законом не регламентируется количество беременностей у донора. Однако на практике репродуктологи отдают предпочтение уже рожавшим женщинам, а не молодым девушкам, желающим «заработать»
Причина: защита женского организма от гормональных скачков.
Этапы подготовки
Даже при наличии справок от терапевта и психиатра о нормальном состоянии здоровья, придется пройти полное медицинское обследование. Зачем обследоваться при донорстве яйцеклеток? В первую очередь — это защита прав будущих родителей малыша. Фактически в яйцеклетке заложена генетическая программа нового человечка, то есть скрытые патологии могут проявиться у малыша.
Также цель медобследования — проверка реакции донора на стимуляцию. Если у кандидата есть предрасположенность к гормональным патологиям, их невозможно обнаружить без тщательной диагностики. А любое отклонение не только потерянные деньги для «заказчиков», но и стресс для организма донора.
Если обследование показало отсутствие противопоказаний, необходимо синхронизировать циклы донора и женщины, которой в ходе ЭКО «подсадят» эмбрионы. Ведь эмбрионы не будут ждать пока организм мамы «созреет», перенос необходимо делать сразу, как яйцеклетка начинает делиться.
Когда циклы синхронизированы, донору назначают стимуляторы для суперовуляции. Если в естественном цикле организм вырабатывает одну полноценную яйцеклетку, чего мало для продуктивного оплодотворения «в пробирке», то после инъекций гормонов созревает 5-10 фолликулов и есть шансы извлечь несколько яйцеклеток. Это повышает эффективность ЭКО. Рост фолликулов отслеживается при помощи ультразвукового скрининга (вагинального УЗИ).
О «подходе» овуляции свидетельствует увеличение фолликулов до размера 18-20 мм. После этого донору делают инъекцию хорионического гонадотропина (народное название — гормон беременности) и через 35-40 часов назначают пункцию — оперативное извлечение яйцеклеток для их дальнейшего оплодотворения in vitro.
Процедура проходит под общей анестезией. При помощи специальной тонкой иглы прокалывается фолликул, а вакуумный насос «выкачивает» биоматериал в пробирку. Манипуляция безболезненна, безопасна и не имеет серьезных последствий.
Инфекция
Новые стволовые клетки приживляются и начинают вырабатывать лейкоциты приблизительно через 6 недель после трансплантации. В этот период пациент может легко заразиться тяжелым инфекционным заболеванием. Чаще всего встречаются бактериальные поражения, однако вялотекущая или «спящая» вирусная инфекция также может стать активной. Некоторые пациенты сталкиваются с проблемой грибковых инфекций. Если у пациента с нормальным иммунитетом болезнь обычно протекает с минимальными симптомами, человеку, перенесшему трансплантацию стволовых клеток, угрожает серьезная опасность.
Вероятно, в целях профилактики инфекций вам посоветуют принимать антибиотики. Профилактическая терапия антибиотиками продолжается до тех пор, пока уровни форменных элементов крови не достигнут определенной отметки. Так, при ослабленном иммунитете можно легко подхватить инфекцию под названием «пневмоцистная пневмония». Несмотря на то, что патоген безвреден для людей с нормально функционирующей иммунной системой, у пациентов, перенесших трансплантацию стволовых клеток, он может вызвать лихорадку, кашель и тяжелые нарушения дыхания. Антибиотики могут предотвратить заражение пневмоцистной пневмонией.
Перед трансплантацией врач проверяет, какие вирусные инфекции могут стать активными после процедуры, и назначает пациенту особые профилактические препараты. К примеру, так называемый цитомегаловирус – это распространенный возбудитель пневмонии у людей, перенесших операцию по пересадке стволовых клеток. Цитомегаловирусная инфекция в основном развивается у пациентов, заразившихся вирусом либо до трансплантации, либо от донора. Если ни вы, ни донор в прошлом не страдали таким заболеванием, специалисты трансплантационной бригады предпримут особые меры профилактики цитомегаловирусной инфекции.
После приживления стволовых клеток риск инфицирования уменьшается, но вы все равно можете заболеть. Иммунная система начинает полноценно работать только спустя 6 месяцев после трансплантации. Пациентам, страдающим болезнью «трансплантат против хозяина», требуется еще больше времени.
Так как вы входите в группу риска, врачи будут тщательно следить за вашим состоянием и проверять, не появились ли у вас такие признаки инфекции, как лихорадка, кашель, нехватка дыхания или диарея. Скорее всего, вам придется регулярно сдавать анализы крови и сознательно избегать действий, способных привести к контакту с патогенными микроорганизмами. Если вы находитесь в стационаре, каждый человек перед посещением вашей палаты должен тщательно вымыть руки и надеть больничную рубашку, бахилы, перчатки и медицинскую маску.
Учитывая, что цветы могут оказаться переносчиками бактерий и грибков, вашим близким запретят проносить в вашу палату букеты. По этой же причине вам могут посоветовать воздержаться от употребления определенных свежих фруктов и овощей. Все продукты и блюда должны подвергаться тщательной термической обработке
Готовьте еду сами или поручите эту задачу родственникам, готовым предпринять все необходимые меры предосторожности. Определенные продукты нужно будет временно исключить из рациона
Возможно, вам также посоветуют избегать контакта с землей, калом (как человека, так и животных), аквариумами, рептилиями и экзотическими домашними животными. Стоит остерегаться вскопанной земли, птичьего помета и плесени. Если вы прикасались к домашним животным, не забывайте мыть руки. Напомните близким о том, что кошачий туалет необходимо убрать из той комнаты, где вы едите или проводите досуг.
Специалисты вашей трансплантационной бригады подробно расскажут вам и вашим близким обо всех необходимых мерах предосторожности. Существует множество вирусов, бактерий и грибков, и все они являются потенциальными возбудителями инфекции
Несмотря на все вышеперечисленные меры предосторожности у многих пациентов, перенесших трансплантацию стволовых клеток, поднимается температура. Лихорадка – это первый признак инфекционного заболевания
Если у вас поднялась температура тела или появились иные симптомы инфекции, сразу же обратитесь к врачу. Вам назначат соответствующие анализы (рентгенографию грудной клетки, анализы мочи, посев крови на стерильность) и пропишут антибиотики.
Последствия: так ли страшен черт, как его малюют?
Трансплантация стволовых клеток и способность иметь детей

Большинство людей, перенесших трансплантацию стволовых клеток, становятся бесплодными (неспособными иметь детей). В данном случае причиной бесплодия выступает не собственно пересадка стволовых клеток, а высокодозная химиотерапия и/или лучевая терапия, назначенная в рамках кондиционирования. Эти методы лечения влияют одновременно и на аномальные, и на здоровые клетки – и нередко повреждают органы репродуктивной системы.
Если вы планируете завести семью, проконсультируйтесь с врачом и уточните, можно ли сохранить репродуктивную функцию после трансплантации стволовых клеток. Вероятно, врач сможет сказать, насколько велика опасность потери репродуктивной функции в результате той или иной процедуры.
Женщины, перенесшие химиотерапию или облучение, нередко отмечают, что их менструальные кровотечения стали нерегулярными или и вовсе прекратились. Это не всегда свидетельствует о неспособности забеременеть, поэтому как перед трансплантацией стволовых клеток, так и после нее необходимо пользоваться противозачаточными средствами. Препараты, применяемые в процессе трансплантации, могут навредить растущему плоду.
Лекарства, используемые в процессе трансплантации стволовых клеток, способны повредить и сперматозоиды, поэтому мужчинам также следует использовать контрацептивы. Пересадка стволовых клеток нередко вызывает временное или перманентное бесплодие и у мужчин. По этой причине пациентам мужского пола обычно рекомендуют сначала сдать сперму в специальный банк – и лишь затем ложиться на трансплантацию стволовых клеток. Репродуктивная функция мужчины может восстановиться, однако никто не может с точностью предсказать, когда именно это произойдет.
Последствия для донора
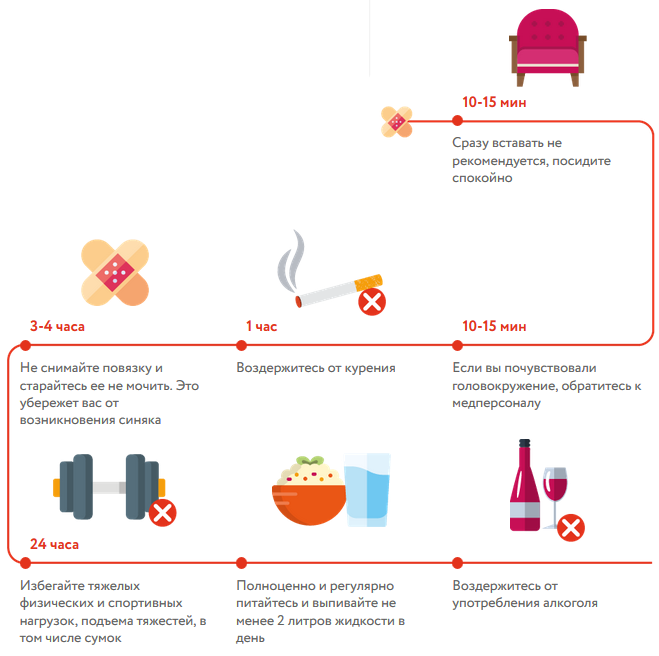
Процедура забора совершенно безопасна, если у донора не будет медицинских противопоказаний. При заборе через тазовую кость после операции возможны боли в костях.
При втором способе в течение недели воздействия препарата могут быть неприятные ощущения: боли в мышцах и суставах, головная боль, тошнота. Эти последствия являются совершенно нормальной реакцией организма на донорство.
Согласно международному регламенту вопрос о допуске будущего донора принимают врачи, не связанные с больницей, где находится реципиент. Это дополнительно обезопасит донора.
Бывают случаи, когда возникают осложнения: последствия наркоза, инфекции, анемия и геморрагии. В таком случае в России предусмотрена страховка для доноров гемопоэтических клеток, а значит — гарантированное лечение в больнице.
Как происходит процедура донации (Периферическая кровь)
Если источником гемопоэтических стволовых клеток служит периферическая кровь, донор проходит подготовительный период. В течение пяти дней подкожно вводится специальный препарат, стимулирующий выход стволовых гемопоэтических клеток в кровь. На четвёртый и/или пятый день донору проводится процедура афереза длительностью 3 — 5 часов в зависимости от количества стволовых клеток, которое необходимо получить. Во время этой процедуры кровь циклами забирается из вены, проходит через специальный аппарат – клеточный сепаратор и возвращается донору. Для получения достаточного для пересадки объема стволовых клеток такие циклы повторяются. Всего за процедуру через сепаратор проходит 7 — 15 литров крови, из которых в аппарате остается всего 50–200 мл. Остальные компоненты крови возвращаются донору. Технически процедура аналогична тромбоцитаферезу.
В период подготовки к аферезу самыми частыми побочным явлениям являются ломота и боли в костях, возникающие примерно у половины доноров во время стимуляции. Еще одно возможное последствие – незначительная потеря тромбоцитов во время процедуры афереза. Часть тромбоцитов просто отбирается сепаратором вместе с гемопоэтическими стволовыми клетками. Возможны также обострения аутоиммунных заболеваний. Поэтому люди, страдающие аутоиммунными болезнями (в т.ч. ревматоидным артритом, системной красной волчанкой, псориазом), не допускаются до этого вида донорства.
После консультации с врачом донор может сам выбрать, каким способом у него возьмут гемопоэтические клетки.
В случае согласия донора проводится повторное, расширенное высокоточное типирование. Когда результаты повторного типирования подтверждают, что донор действительно подходит человеку, ожидающему пересадки костного мозга, потенциального донора еще раз запрашивают о согласии на донорство, обследуют на наличие вирусных инфекций и согласовывают время заготовки гемопоэтических стволовых клеток.
Отказаться от донорства гемопоэтических стволовых клеток можно практически на любом этапе, но не позднее, чем за 10 дней до намеченной даты трансплантации, поскольку в этот период пациент, ожидающий пересадки костного мозга, получает интенсивную химиотерапию, полностью уничтожающую его кроветворную и иммунную систему.
Патологическая анатомия
Патоморфол, изменения в органах и тканях при Ж. а. зависят от основного заболевания, обусловившего истинный дефицит железа, или от инфекционных, токсических, бластоматозных процессов, ведущих к перераспределительному дефициту железа. Непосредственно с дефицитом железа связаны следующие изменения.
Гистол, исследование костного мозга методом трепанобиопсии (см.) обнаруживает нормальное строение или умеренную гиперплазию с уменьшением содержания жировой ткани в отличие от гипо- и апластических анемий (см. Гипопластическая анемия). При окраске по Перльсу не обнаруживается гранул гемосидерина, что указывает на опустошенность запасов железа. При длительном течении Ж. а. гиперплазия красного ростка сочетается с нарушением созревания клеток эритроидного ряда — преобладают базофильные эритробласты и микрогенерации нормобластов. Нарушения гемоглобинизации (феррипривные эритробласты) и дистрофические изменения эритропоэза являются следствием клеточного дефицита железа.
Изменения в других органах связаны с нарушением ферментативных процессов и длительной анемической гипоксией. Характерны атрофические процессы в жел.-киш. тракте, особенно атрофический гастрит. Наряду с атрофическим гастритом описаны изменения ротовой полости (глоссит, хейлит, гингивит, гиперкератоз и вакуолизация клеток эпителия слизистой оболочки щек, поражение зубов вследствие нарушения обмена эмали), поражения слизистой оболочки пищевода, лежащие в основе сидеропенической дисфагии и подтвержденные аспирационной биопсией.
В результате снижения содержания железа, уменьшения миоглобина и падения активности железосодержащих ферментов тканевого дыхания при Ж. а. вслед за приспособительными функциональными изменениями сердечно-сосудистой системы может развиться истинная дистрофия миокарда.
Длительная анемическая гипоксия ведет к жировой инфильтрации печени и других органов.
3.Этапы пересадки стволовых клеток
Пересадка стволовых клеток проходит в несколько этапов. Каждый из них очень важен, поэтому конечный результат и послеоперационный прогноз зависят от правильного прохождения каждой фазы лечения.
1. Подбор донора
Наиболее подходят для трансплантации стволовые клетки либо самого больного, либо того материала, что был собран и сохранён при его рождении. Но второе в клинической реальности пока остается редкостью. В настоящее время такая возможность доступна лишь некоторым самым маленьким пациентам, поскольку сохранение полученного при рождении материала только начинает входить в медицинскую практику, и на сегодняшний день это достаточно дорогое удовольствие.
Получать стволовые клетки от самого больного в течение жизни целесообразно только в период, когда он здоров или пребывает в фазе глубокой ремиссии, т.е. когда все показатели костного мозга соответствуют норме.
По степени совместимости также очень благоприятный прогноз дают стволовые клетки, полученные от однояйцевого близнеца больного. Однако, проблема в том, что многими тяжёлыми заболеваниями близнецы болеют одновременно.
Материал от других ближайших родственников совместим лишь с вероятностью 25%.
Если возможность получить стволовые клетки от самого пациента или его родных исключена, подбор материала для трансплантации проводится через банк доноров стволовых клеток.
2. Подготовительный этап
На этом этапе больной получает химиотерапию в дозах, превышающих таковые при стандартных схемах этого вида лечения. В результате уничтожаются стволовые клетки самого пациента вместе со злокачественными. Костный мозг становится «стерильным», «пустым» и готовым принять новые клетки. Этот тяжелый этап обычно сопровождается поддерживающей терапией для снижения общетоксического действия химиопрепаратов.
3. Пересадка стволовых клеток
В подготовленный организм через катетер, установленный в крупной вене, вливается кровь со здоровыми стволовыми клетками. Процедура длится около часа и мало чем отличается от обычного переливания крови.
4. Период иммунного дефицита
Это очень ответственный период, поскольку новые стволовые клетки ещё не прижились и не начали выполнять свои функции, а собственный иммунитет человека полностью уничтожен. Для сохранения жизни пациента принимается комплекс мер, исключающих попадание в организм инфекций. Пациент находится в стерильной палате, воздух в которой регулярно фильтруется, больному нельзя выходить, запрещены любые посещения и передачи. Постоянно проводятся мероприятия для поддержания больного в этот опасный период: переливания крови, детоксикация.
5. Приживление стволовых клеток
Регулярные осмотры и исследования позволяют понять, когда костный мозг начинает восстанавливаться. Стволовые клетки постепенно приживаются в новом организме, начиная выполнять кроветворные функции. Повышается иммунитет, уходят системные расстройства (нормализуется температура тела, пищеварение, восстанавливаются слизистые оболочки, печень и состав крови).
Прогноз
Когда ставится вопрос о жизни и смерти, пациент обычно готов использовать любой шанс. Однако, решение о пересадке стволовых клеток является очень сложным и принимается далеко не всегда (даже при наличии, скажем, соответствующих финансовых возможностей), потому что при определенных условиях операция приносит лишь дополнительные и бессмысленные страдания. Исход болезни в случае пересадки стволовых клеток зависит от следующих факторов:
- степень совместимости донорского материала со стволовыми клетками больного;
- возраст пациента (для молодых прогноз более благоприятен);
- состояние больного к моменту операции (решается вопрос, сможет ли человек пережить трудные послеоперационные этапы);
- отсутствие серьёзных инфекционных заболеваний с латентным течением (цитомегаловирус, микоплазмоз, хламидийные инфекции);
- объём донорского материала (чем больше здоровых стволовых клеток трансплантируется, тем эффективней лечение, однако в этом случае повышается и риск отторжения донорского материала).
Вторичные онкологические заболевания (новый рак, вызванный лечением)
После процедуры возможен не только рецидив первичного заболевания, в рамках борьбы с которым проводилась трансплантация стволовых клеток, но и развитие вторичного рака. По результатам исследований можно заключить, что пациенты, перенесшие аллогенную трансплантацию, заболевают вторичным раком чаще, чем те, кто перенес трансплантацию стволовых клеток иного типа.
Если в течение нескольких месяцев после лечения у пациента развилась новая онкологическая патология, речь, как правило, идет о лимфоме (в частности, о B-клеточной лимфоме). По всей видимости, лимфома развивается под воздействием распространенного микроорганизма – вируса Эпштейна-Барр (ВЭБ). В норме иммунная система удерживает этот вирус под контролем, однако в условиях медикаментозной супрессии вирус Эпштейна-Барр может вызвать рак.
Через несколько лет после трансплантации стволовых клеток пациент может заболеть острым лейкозом. В этот же период у некоторых людей развивается иная патология костного мозга – миелодисплазия, или миелодиспластический синдром. При миелодисплазии костный мозг вырабатывает дефектные кровяные тельца. Это нарушение считается легкой формой рака. У некоторых пациентов, впрочем, оно может стать более агрессивным.
К вторичным онкологическим заболеваниям, способным развиться спустя много лет после лечения, относятся и солидные опухоли. Новообразования формируются из клеток кожи, полости рта, головного мозга, печени, шейки матки, щитовидной железы, молочной железы и костей.
Ученые изучают факторы риска, способствующие развитию вторичного рака. На данный момент к таким факторам относятся:
- облучение (в частности, облучение всего тела) и высокодозная химиотерапия как часть кондиционирования;
- предшествующее лечение химиотерапевтическими препаратами или радиацией, не входившее в процесс трансплантации стволовых клеток;
- нарушения со стороны иммунной системы (например, болезнь «трансплантат против хозяина», неподходящий аллогенный трансплантат и иммуносупрессия в результате медикаментозной терапии);
- возраст старше 40 лет на день трансплантации;
- заражение такими вирусами, как вирус Эпштейна-Барр (ВЭБ), цитомегаловирус (ЦМВ), вирус гепатита B (HBV) или вирус гепатита C (HCV).
Иногда вторичный рак развивается через несколько месяцев или лет после трансплантации стволовых клеток. Чаще всего, впрочем, болезнь диагностируют спустя много лет после процедуры, поэтому исследования преимущественно проводятся в группах пациентов с наиболее высокими показателями выживаемости.
Успешное лечение первичного рака дает второй патологии время (и шанс) на развитие. Вне зависимости от природы первичного заболевания и дозировки радиации и препаратов, используемых во время кондиционирования, и облучение, и химиотерапия могут способствовать развитию нового рака.
Как стала донором
Холодным декабрьским утром я поехала на другой конец города сдать анализ крови (≈10 мл из вены) на типирование, чтобы вступить в регистр. Да, в РФ есть свой регистр потенциальных доноров костного мозга. Через полтора месяца на электронную почту пришло уведомление, что всё ок, я в регистре. Ну и всё, оставалось по сути только ждать, подойду я кому-то или нет. На всякий случай стала отвечать на звонки с незнакомых номеров, мало ли.
Я всегда помнила, что состою в регистре, но года через два начало казаться, что я никому вообще не подойду — читала много историй доноров, всем звонили максимум в течение года. Но тут мне в мессенджере приходит сообщение с неизвестного номера. Да, из регистра.
Я предварительно подошла пациенту, и меня позвали пройти расширенное типирование и сдать анализы на ВИЧ, гепатит и т.д. Конечно, я согласилась. (Отказаться можно всегда, на любом этапе). Но не буду скрывать, я волновалась. Вдруг подойду? Или не подойду? Или что-то пойдет не так?
Эмоции в этот момент тоже зашкаливали. Шок, потом моментально улучшилось настроение, пришло вдохновение, ну и вообще все как-то ярче стало. И немного страшно — как всегда, когда предстоит что-то неизвестное. Я сдала дополнительные анализы, и снова нужно было ждать. Ждала долго — недель 5, врачи не только меня обследовали, но и других потенциально подходящих. Ответ тоже пришел в мессенджер — я подошла по 9/10 параметрам, а другой — 10/10, берут его.
С одной стороны, было немного обидно, с другой — радостно за пациента, которому повезло в небольшом российском регистре найти 100% совпадение. Еще я снова могла сдавать кровь — я часто сдаю тромбоциты, но перед возможной донацией стволовых клеток меня попросили сделать перерыв.
Забыла об этой ситуации, пока мне не позвонили еще через полгода. Реципиент всё тот же, ему нужна пересадка, а полгода назад она по каким-то причинам (может быть, ухудшение состояния реципиента, отказ/противопоказания у донора) не состоялась. И сейчас нужны мои стволовые клетки.
Приехала на беседу с врачом. Взяли кровь на биохимию, ВИЧ и сифилис, сделали флюорографию и ЭКГ. Через пару дней сообщили, что все ок, прислали фотки анализов, сказали приезжать на уколы. Я была дико рада, что всё хорошо, давно не обследовалась, боялась, вдруг что-то не так будет.
Обычно уколы 1-2 раза в сутки три дня, зависит от массы тела. Если два, то могут пойти навстречу и одну дозу давать сделать самому дома. Мне назначили 1 раз в сутки 2 укола, лейкостим и фраксипарин. Побочки есть, но не сильные. В первый день вообще ничего не заметила.
Кстати, когда первый укол делали, рядом в кресле был мужчина лет 27 (сложно сказать из-за маски). Пока мне делали укол, врач обсуждала с ним действие противорвотных и просила хоть что-то поесть. За время болезни он с 72 до 50 кг похудел.
На второй в теле ощущения, как будто спала в неудобной кровати — т. н. ломота в костях, обычная побочка. На третий день появилось ощущение тяжелой головы и когда резко встаешь с дивана, неприятно отдает в голову. Ломота незначительна, как когда скрюченным за компом посидишь.
Врач всегда на связи, просила писать ей в любое время, если что-то беспокоит. Про ломоту в костях меня заранее предупредили, и я читала про это. Написала насчет тяжелой головы на всякий случай, мне быстро ответили, что это нормально, и если что, можно выпить но-шпу/ибупрофен.
И вот он, день донации. Я приехала, сдала анализы на концентрацию стволовых клеток, получила последние уколы. Если концентрация низкая, то нужно приезжать еще раз. В любом случае, мне предстоит несколько часов сидения в кресле. Если честно, то даже не верилось, что я стала донором. Невероятно, что все эти простые шаги с моей стороны могут спасти чью-то жизнь. То есть из-за того, что я прочитала три года назад статью Панюшкина и прониклась, сейчас кто-то получит шанс выжить. Вдумайтесь.
Самочувствие во время процедуры было хорошее. Немного затекли ноги от долгого лежания, к концу процедуры еще раз поставили глюконат кальция. Оказалось, что это правда не страшно.
О реципиенте рассказывают не так много. Максимум, что скажут врачи, — пол и примерный возраст, но и это уже что-то. Можно еще открытку взять с собой, написать что-то воодушевляющее и передать через врача (главное — никаких персональных данных).
А вот что вручили после процедуры. Нереально приятно, правда
Чувствуешь, что действительно что-то важное сделал. Не знаю даже, как описать это, слов нет
Очень мощный моральный подъем.
Кстати, в Петрозаводске вступить в регистр доноров костного мозга и подарить людям надежду на выздоровление очень просто. Достаточно прийти в офис по адресу: ул. Кирова, 38-а, 2-й этаж, кабинет 4 (тел. +7-905-299-91-80). Подробности в группе «Карельский регистр доноров костного мозга».