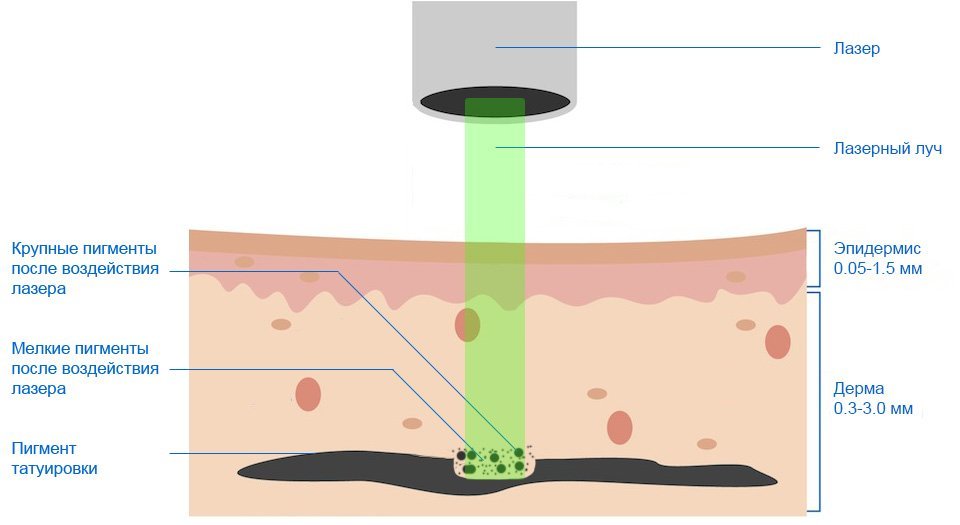
Лазерная терапия
Содержание:
- Как выполняется сеанс лазеротерапии
- Лазерная селективная трабекулопластика
- Лазеротерапия при ЛОР-заболеваниях у детей:
- Какие бывают стадии данного заболевания, и чем они отличаются?
- Лечение глаукомы лазером
- Суть метода лечения лазером
- Надвенное лазерное облучение крови (НЛОК)
- Физиотерапия аппаратом «МИЛТА»
- Лазеротерапия в лор-практике
- КАК ПРОВОДИТСЯ ПРОЦЕДУРА ЛАЗЕРОТЕРАПИИ?
- Показания к операции
- Какие проблемы решает лечение лазером вульвовагинальной зоны
- В КАКИХ СЛУЧАЯХ РЕКОМЕНДУЕТСЯ ПРОВЕДЕНИЕ ЛАЗЕРОТЕРАПИИ ДЛЯ ДЕТЕЙ?
- Преимущества и недостатки
- СОЧЕТАНИЕ С ДРУГИМИ ФИЗИОТЕРАПЕВТИЧЕСКИМИ ПРОЦЕДУРАМИ
- Подготовка к оперативному вмешательству
- История холодной лазерной терапии
- Как проводится лечение лазером в гинекологической клинике ЕВРОМЕДПРЕСТИЖ
- Преимущества физиотерапии
Как выполняется сеанс лазеротерапии
- Врач предложит вам сесть или лечь.
- Место, которое подвергнется облучению, должно быть свободным от одежды.
- Лазеротерапия будет производиться либо дистантно (на расстоянии от кожи от ½ метра до метра), либо контактно (световод прижат к коже, глубина проникновения лазурных волн при этом гораздо больше).
- В отделении практикуется также внутрисосудистая лазерная терапия, при которой игла, снащенная одноразовым световодом, вводится в вену. Часто используется при ИБС.
- Никаких дискомфортных ощущений при проведении лазерных процедур обычно не возникает.
- Врач контролирует во время сеанса параметры лазерного излучения и ваше состояние.
Все характеристики облучения специалисты отделения подбирают индивидуально для каждого конкретного случая. Вам назначат тактику лечения, определят локализацию воздействия, количество процедур, длительность сеанса.
Лазеротерапия, выступающая высокотехнологичным методом лечения поражений сердца и сосудов, давно и успешно применяется в нашем отделении. Если у вас имеются хронические поражения сердца или сосудов, наши специалисты рекомендуют сеансы лазерной терапии один-два раза в год. Лечебный эффект методики чрезвычайно высок.
Лазерная селективная трабекулопластика
Данный вид операции успешно используется у больных с открытоугольной глаукомой, когда консервативная терапия малоэффективна, и смысл операции заключается в избирательном воздействии лазера на всю область трабекулы. Это одна из самых поздних модификаций операции аргон-лазером.
Преимущество ее состоит в расширенной зоне воздействия, ведь аргон-лазерная технология подразумевает как воздействия только зону проекции шлеммова канала, тогда как селективная трабекулопластика охватывает всю область трабекулы целиком.
Селективная трабекулопластика также проводится в амбулаторном порядке под местным обезболиванием. На пораженный глаз устанавливают трехзеркальную гониолинзу, которая фокусирует лучи лазера в необходимом участке.
Лазерными лучами избирательно наносится серия ожогов на область трабекул. Вследствие этого происходит реактивное укорочение и натяжение трабекулярной диафрагмы там, где на ткани образуются ожоги; трабекулярные щели, расположенные между ожогами, таким образом растягиваются, и это явление приводит к улучшению оттока внутриглазной жидкости.
Еще одним преимуществом селективной трабекулопластики перед аргон-лазерной технологией является отсутствие термального поражения трабекулярной ткани и коагуляционного некроза клеток и коллагеновых волокон данной зоны, так как воздействие импульса очень кратковременное.
Беспигментные клетки зоны трабекул остаются интактными вследствие избирательного действия лазера только на клетки, содержащие меланин. Клетки трабекулы не подвергаются ожоговому поражению, а внутриглазное давление эффективно снижается.
Как и лазерная иридэктомия, селективная трабекулопластика иногда дополняется хирургическим лечением, а в прочих случаях приемлема как самостоятельный метод лечения глаукомы. Показания к последнему:
- глаукома в начальной и развитой стадиях с субкомпенсацией внутриглазного давления, если трабекулярная зона угла передней камеры умеренно или выраженно пигментирована;
- предварительно проведенная аргон-лазерная терапия не дала результата, который от нее ожидался;
- целесообразность лазерного лечения больных с пигментной и псевдоэксфоллиативной глаукомой.
Восстановление нормального оттока внутриглазной жидкости, а как следствие, и снижение показателей внутриглазного давления, наступает уже к концу первых суток после проведения селективной трабекулопластики.
Эта операция признана самой эффективной и в то же время щадящей по сравнению с аргон-лазерным методом, обеспечивает более выраженный и стойкий гипотензивный эффект, а также дает положительный результат в тех случаях, когда аргон-лазерная операция оказалась неэффективной.
Однако пациент должен быть ознакомлен также и с недостатками лазерного лечения глаукомы, о которых нельзя забывать:
Возможность формирования рубцовых сращений в области воздействия лазера.
Риск сопутствующего повреждения эндотелиальных клеток роговицы, сосудов радужки или капсулы хрусталика.
Возможность формирования реактивного синдрома, выражающегося в повышении внутриглазного давления и в дальнейшем – воспалительного процесса.
Низкая эффективность лечения в запущенных случаях заболевания.
Сказанное выше следует подытожить словами, которые могут быть как выводом, так и напоминанием: приступить к лечению глаукомы необходимо в максимально короткие сроки после постановки диагноза.
Доверьте здоровье докторам медицинского центра им. Святослава Федорова, и ваше зрение Вас отблагодарит!
Лазеротерапия при ЛОР-заболеваниях у детей:
Привлекательность лазеротерапии в детском возрасте состоит в том, что это совершенно безболезненный и нетравматичный для ребенка вид физиотерапии, который исключает развитие каких-либо осложнений.
В отоларингологии широко применяется лазер для лечения хр.аденоидита у детей. При хр.аденоидите лазеротерапия особенно эффективна в начальной стадии заболевания, когда преобладает не гипертрофия (истинное разрастание) аденоидной ткани, а стадия воспаления, отека. Вовремя проведенный профилактический курс лазеротерапии может предотвратить разрастание аденоидов и позволит избежать операции по их удалению.
Так же показанием для Лазеротерапии является целый ряд ЛОР заболеваний: фарингит, тонзиллит, ангина, острый гнойный и негнойный средний отит, наружный отит, хронический отит, носовые кровотечения, гайморит, синусит, аллергический ринит, вазомоторный ринит, лимфаденит подчелюстных лимфатических узлов, острые респираторные заболевания.
Какие бывают стадии данного заболевания, и чем они отличаются?
Как любое заболевание, остеохондроз в своём протекании проходит несколько стадий, на каждой из которых рекомендуются свои способы лечения. Всего таких стадий четыре:
- Первая протекает практически бессимптомно, однако внутри позвоночных дисков уже начинаются деструктивные процессы, а сам позвоночник становится более подверженным травмам.
- Вторая отличается более выраженными нарушениями, которые выявляются при обследовании. В этот период происходит сужение межпозвонковых щелей.
- Третья характеризуется появлением явной деформации, определяемой визуально и даже грыжи. Возможно также возникновение болевого синдрома. На данной стадии больной часто сам обращается за медицинской помощью с жалобами на боли при резких движениях. Симптомы зависят от локализации больного участка.
- Четвёртая стадия – самая тяжелая. В результате защемления нервных окончаний пациент испытывает сильную боль, которая может приводить к его полному обездвиживанию.
Во избежание возникновения межпозвоночной грыжи лечение остеохондроза следует начинать как можно раньше, при первых признаках нарушения правильной работы позвоночника, не дожидаясь проявления сильного болевого синдрома.
Лечение глаукомы лазером
Чаще самым распространенным типом глаукомы является первичная, однако на самом деле существует еще как минимум три других типа:
- Врожденная глаукома, которая может быть предопределена как генетически, так и инфекционными процессами у матери во время беременности. Это заболевание встречается достаточно редко и, как правило, диагностируется в период новорожденности или в младшем детском возрасте.
- Юношеская глаукома, которая имеет возрастные рамки примерно 3-35 лет.
- Первичная глаукома взрослых, связанная с возрастными изменениями в зрительных структурах.
- Вторичная глаукома – последствие заболеваний, так или иначе влияющих на циркуляцию внутриглазной жидкости.
В зависимости от того, на каком этапе была диагностирована патология, в каждом из случаев можно обратиться к любому из трех методов лечения глаукомы, и все же большинство случаев успешной терапии приходится на лазерное лечение глаукомы.
Когда речь заходит о столь важных вещах, как вмешательство в течение серьезного заболевания, бесспорно, пациент имеет право на самых компетентных специалистов, которых можно встретить в сфере лечения каждого конкретного заболевания.
Каждый офтальмолог, работающий в офтальмологической клинике Федорова в Москве, — мастер своего дела, руководствующийся принятыми в настоящее время протоколами лечения и располагающий всей необходимой аппаратурой для наиболее качественного лечения.
Именно это и является причиной того, что в данной клинике столь успешно проводится удаление глаукомы лазером, продлевая зрительное здоровье сотен и тысяч пациентов.
Лазерное лечение глаукомы может быть как самостоятельным методом лечения, так и комбинироваться с микрохирургическими вмешательствами на глазу.
Суть лечения – восстановление оттока внутриглазной жидкости по природным путям, и производится данная манипуляция без непосредственного нарушения целостности глазного яблока.
Луч лазера просто проникает сквозь оптические структуры, действуя только в необходимом месте с заданной интенсивностью.
Различают лазер-коагулятор – принцип его работы заключается в локальном ожоге тканей, что стимулирует формирование рубца и атрофии тканей, а также лазер-деструктор, который работает посредством нанесения ударной волны и последующего разрыва тканей.
Оба принципа легли в основу наиболее распространенных в мировой практике лазерных операций на глазах, и оба вида операций на высоком уровне выполняет медицинский центр им. С. Федорова.
Преимущества удаления глаукомы лазером:
- восстановление нормальной циркуляции внутриглазной жидкости по путям естественной дренажной системы
глаза; - отсутствие необходимости в применении внутривенного метода обезболивания – при проведении операции глаукомы лазером достаточно местного обезболивания, что существенно снижает нагрузку на систему кровообращения и расширяет показания к операциям даже при наличии сопутствующей патологи;
- отсутствие необходимости в госпитализации пациента для проведения операции и возможность покинуть клинику в день проведения вмешательства;
- минимальный период времени, необходимый для восстановления полной трудоспособности пациента;
- отсутствие осложнений, привычных при хирургических вмешательствах с нарушением целостности глазного яблока;
- приемлемая стоимость операции.
Суть метода лечения лазером
В отличие от ручного инструмента и классических методик перед лазерным лучом ставятся следующие задачи:
- Удаление болезнетворного налета из пародонтальных карманов.
- Иссечение отмерших тканей.
- Антибактериальная обработка.
- Остановка кровотечения.
В зависимости от степени поражения, используется несколько видов стоматологического лазера:
- Эрбиевое излучение – самый популярный аппарат, который по своей сути заменяет бормашину. Он необходим для препарирования твердых тканей, удаления больших отложений зубного камня.
- Углекислотное СО2 излучение – так называемый газовый лазер. Без него не обойтись при обработке мягких тканей и при серьезном воспалении, когда другие приборы могут повредить здоровые участки.
- Диодное излучение – единственный тип аппарата, который используется, как в отбеливании эмали, так и «запечатывании» обработанного зубного канала.
Эрбиевый лазер
При необходимости стоматолог может комбинировать разные приборы. Это неизбежно в запущенных стадиях пародонтита. Также большую роль играет физиология челюсти – анатомические особенности часто усложняют лечение.
Надвенное лазерное облучение крови (НЛОК)
НЛОК (надвенное лазерное облучение крови) – это передовой метод физиотерапии, обеспечивающий воздействие, аналогичное ВЛОК (внутривенному лазерному облучению крови), но психологически более комфортный для пациента. НЛОК – неинвазивный метод, не требующий нарушения целостности кожного покрова. Надвенное лазерное облучение крови совершенно безболезненно и безопасно. При проведении НЛОК световое излучение направляется перпендикулярно к облучаемому магистральному сосуду (например, вене в области локтевого сгиба или лучевой артерии). Допускается небольшой нажим. Рекомендуется стимулировать кровообращение, время от времени сжимая и разжимая пальцы руки.
НЛОК оказывает многосторонне терапевтическое действие. Инфракрасное лазерное излучение благоприятно сказывается на структуре и свойствах крови, стабилизирует и улучшает обменные процессы в тканях. НЛОК обладает следующими эффектами:
- детоксикационный (ускоряется выведение вредных веществ из организма);
- регенерационный (стимулируется регенерация (восстановление) тканей);
- иммуностимулирующий (повышаются защитные силы организма);
- противовоспалительный и бактерицидный (подавляется активность патогенных бактерий, вызывающих различные воспалительные процессы);
- тромболитический (снижается риск образования тромбов);
- противоотёчный;
- болеутоляющий;
- улучшается микроциркуляция крови;
- происходит оптимизация липидного (жирового) обмена.
Показания к НЛОК:
- заболевания органов кровообращения (хроническая ишемическая болезнь сердца, облитерирующие заболевания сосудов конечностей, ангиоспастические синдромы конечностей, диабетическая ангиопатия);
- сахарный диабет;
- заболевания щитовидной железы;
- рассеянный склероз;
- коллагенозы;
- хронический бронхит;
- бронхиальная астма;
- болезни ЖКТ (гиперацидный гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, неспецифический язвенный колит);
- острый серозный пиелонефрит;
- хронический кохлеит;
- пародонтоз;
- любая герпетическая-инфекция.
Противопоказания для проведения НЛОК:
- повышенная кровоточивость и нарушение свертываемости крови;
- геморрагический инсульт;
- сепсис;
- терминальные состояния.
Сама процедур занимается 15-20 минут времена, а полный курс терапии состоит из 10-15 процедур. Проводить процедуры надо либо ежедневно, либо через день, поэтому, если рассматривать общее затраченное время на терапию, то это составит примерно 2 недели. НЛОК хорошо переносится детьми.
И все же стоит учитывать, что в наибольшей степени полезное действие лазерного облучения крови обеспечивается при процедуре ВЛОК, т.к. терапевтический эффект от внутривенного воздействия лазерного луча на кровь в несколько раз выше, чем облучение через кожу.
Физиотерапия аппаратом «МИЛТА»
«Милта» – магнитно-ик-лазерный терапевтический аппарат российского производства. Аппарат «Милта» применяют для терапии широкого профиля путём одновременного или раздельного воздействия на пациента постоянным магнитным полем, импульсным лазерным и непрерывным светодиодным излучением. Применяется в целях лечения, профилактики и реабилитации, как самостоятельная процедура, так и в комплексной терапии.
Низкоинтенсивная лазерная терапия – физиотерапевтический метод лечения, основанный на воздействии низкоинтенсивного лазерного излучения (света с особыми свойствами), обеспечивающего высокую проникающую способность создаваемого излучения вглубь биологических тканей.
«Милта» способствует ускоренному выздоровлению при лор-заболеваниях. Лазерная терапия помогает убрать боль, отечность и выделения из уха на начальных этапах болезни.
Аппарат «Милта» — это безопасность и эффективность, подтверждённые клиническими испытаниями. В союзе с врачебным подходом эффективность лечения составляет 85-90%. Глубина проникновения лучей составляет 6-10 см. Световые насадки к аппарату сделаны из оргстекла, что позволяет лазерному излучению проникнуть к самому очагу воспаления, и делает их универсальными для применения в разных сферах медицины.
С момента внедрения в лечебную практику факторов низкоинтенсивной лазерной терапии минуло уже более 40 лет. Терапевтические свойства лазерного излучения нашли своё применение во всех сферах медицины, включая широкое распространение в педиатрии. Сеансы физиотерапии – это нечто большее, чем борьба с болезнью. Это укрепление иммунитета, профилактика и общее оздоровление. Эффективность, безболезненность, доступность и безопасность, доказанные временем.
Преимущества процедуры аппаратом «Милта»:
- высокая биологическая активность;
- не вызывает аллергию;
- без побочных эффектов;
- не приводит к привыканию;
- комфортное лечение – процедура проводится в любом удобном для пациента положении, без внедрения в организм, четко дозируется и безболезненна;
- длительный эффект от лечения;
- сокращает сроки выздоровления;
- улучшает качество жизни;
- активизирует кровообращение, улучшает свойства крови на микробиологическом уровне;
- активизирует иммунитет;
- снижает риск развития сердечно-сосудистых заболеваний;
- ускоряет обменные процессы.
Лазеротерапия в лор-практике
Лазеротерапия эндоназально призвана помочь справиться с такими заболеваниями, как:
-
аденоидит;
-
отит;
-
синусит;
-
ринит (в том числе вазомоторный медикаментозный, аллергический);
-
фронтит;
-
тубоотит и др.
Воздействие лазерного излучения позволяет достичь внушительных результатов: облегчить или полностью восстановить носовое дыхание, сократить аденоидные разрастания, избежать аденотомии. При вазомоторном рините лазеротерапия позволяет восстановить тонус сосудов слизистой оболочки полости носа и устранить постоянную заложенность. При гайморите лечебный эффект заключается в обеспечении оттока содержимого носовых пазух. Назначение лазеротерапии в составе комплексного подхода при отитах позволяет быстро купировать боль, предупредить осложнения, восстановить нормальную слуховую функцию. Лазеротерапия носа проводится детям и взрослым, у процедуры нет возрастных противопоказаний, за исключением новорожденных — в этом случае решение о необходимости проведения лечения принимает врач на основе данных о состоянии здоровья малыша.
КАК ПРОВОДИТСЯ ПРОЦЕДУРА ЛАЗЕРОТЕРАПИИ?
Показания к операции
Операция «коррекция зрения» или «лазерная коррекция» показана в трех основных случаях:
-
Близорукость (миопия). При этом нарушении сосредоточение света происходит в точке перед сетчаткой. Связано это с патологическим вытягиванием глазного яблока, которое зачастую является наследственным заболеванием, не поддающимся лечению. Близорукий человек испытывает трудности при рассматривании предметов на дальнем расстоянии.
-
Дальнозоркость (гиперметропия). Здесь речь идет о фокусе светового потока за сетчаткой вследствие стяжения зрительного органа. Нарушение часто наблюдается у детей (в норме с возрастом проходит), а также у пожилых людей (пресбиопия). Люди с дальнозоркостью плохо видят близко расположенные предметы, сталкиваясь с туманностью, неясностью изображений.
-
Астигматизм. Это группа офтальмологических нарушений, вызванных дефективным изменением формы роговицы или хрусталика. В результате световой луч, проходя через оптическую глазную систему, испытывает скачкообразные преломления, фокусируясь в точке, не расположенной на сетчатке.
При любом из этих офтальмонарушений показана оптическая коррекция зрения с помощью очков или контактных линз. Правильно подобранные корректоры позволяют решить проблему и устранить имеющийся дефект зрения. Однако эстетически такое решение подходит не всем, к тому же при прогрессирующем патогенезе аметропии такой коррекции будет недостаточно.
Какие проблемы решает лечение лазером вульвовагинальной зоны
Многие женщины сталкиваются с такими состояниями, которые не принято обсуждать, но они крайне негативно отражаются на качестве жизни, являясь причиной физического и психологического дискомфорта, в том числе синдром релаксации влагалища (синдром большого влагалища) — снижении тонуса мышц влагалища, которое сопровождается увеличением его объема и нарушением смыкания вульварного кольца.
В своей практике врачи-гинекологи медицинской клиники ЕВРОМЕДПРЕСТИЖ при помощи лазера успешно проводят амбулаторное лечение таких патологических состояний, как:
- опущение стенок влагалища;
- атрофия слизистой оболочки;
- стрессовое недержание мочи;
- послеоперационные рубцы;
- различные формы сексуальной дисфункции;
- врожденные или приобретенные эстетические дефекты половых губ;
- гиперпигментация тканей интимной зоны;
- послеродовое или послеоперационное снижение тонуса влагалища;
- эрозия шейки матки;
- наличие доброкачественных образований: кист, папиллом кондилом, и т.д.
- так называемое вагинальное дыхание — посторонние звуки в результате выхода воздуха из влагалища во время полового акта и при физических нагрузках;
- частичное или полное отсутствие оргазма;
- ощущение сухости, жжения, зуда в области влагалища.
Эти симптомы нередко усугубляются ухудшением внешнего вида наружных половых органов: снижением их упругости, уменьшением размера, обвисанием, появлением нежелательной пигментации, возникновением асимметрии и пр.
Причинами возникновения синдрома релаксации влагалища являются такие состояния, как:
- генетическая предрасположенность;
- дисплазия соединительной ткани;
- многоплодная беременность в анамнезе или осложненные естественные роды;
- нарушение жирового обмена;
- наличие послеродовых или послеоперационных рубцов;
- снижение уровня эстрогена;
- хронические запоры;
- процесс естественного старения организма и опущение органов в результате гравитационного птоза.
Наши врачи-гинекологи уже на протяжении более 20 лет успешно помогают женщинам избавиться от физического дискомфорта, восстановить сексуальный статус, улучшить качество своей жизни.
В КАКИХ СЛУЧАЯХ РЕКОМЕНДУЕТСЯ ПРОВЕДЕНИЕ ЛАЗЕРОТЕРАПИИ ДЛЯ ДЕТЕЙ?
Преимущества и недостатки
Главные плюсы лазерного лечения, это:
- Высокая эффективность – луч проникает даже в труднодоступные участки челюсти, куда невозможно добраться бормашиной.
- Точечное воздействие – современные модели оснащены инфракрасной подсветкой, которая контролирует глубину проникновения и всю область препарирования. Риски повредить здоровые ткани сводятся к нулю.
- Дополнительная антибактериальная обработка – шансы образования болезнетворного налета на соседних здоровых зубах уменьшаются.
- Быстрое восстановление – реабилитация в большинстве случаев занимает считанные дни.
- Фактическая безболезненность – требуется минимальная анестезия.
- Нет сильного кровотечения – лазерный луч в доли секунды «запаивает» поврежденные капилляры и сосуды.
- Продолжительный эффект – после процедуры, при соблюдении необходимых правил риск рецидива минимален.
К минусам относят высокую стоимость лечения, а также необходимость в нескольких сеансах, если речь о запущенной стадии.
Лазерное лечение зуба
СОЧЕТАНИЕ С ДРУГИМИ ФИЗИОТЕРАПЕВТИЧЕСКИМИ ПРОЦЕДУРАМИ
Лазеротерапия успешно сочетается с использованием магнитотерапии постоянным магнитным полем — так называемая магнитолазерная терапия (МЛТ).
Сочетание лазеротерапии с фотохромотерапией хорошо подходит для коррекции негативных проявлений психосоматического статус у детей.
Лазеротерапия также может сочетаться с лекарственным электрофорезом, ультразвуком, грязями, массажем, ЛФК, импульсными токами, радоновыми и сероводородными ваннами, назначенными в тот же день с интервалом не менее 3–4 ч между процедурами.
Лазеротерапия не совместима при проведении в один и тот же день с общими ваннами и общей гальванизацией, гальваническим воротником по Щербаку, душем Шарко, токами УВЧ, индуктотермией и УФО.
Подготовка к оперативному вмешательству
В нашем центре можно пройти полную диагностику. Она определяет возможность проведения коррекции и прогноза для зрения.
Диагностическое обследование включает в себя:
-
беседу с пациентом;
-
проверку остроты зрения;
-
кераторефрактометрию (обследование проводят с узким и широким зрачком для точного определение степени отклонений рефракции и кератометрических показателей);
-
пахиметрию (определение роговичной толщины);
-
кератотопографию (определение преломляющей силы в определенных точках, радиуса кривизны и других оптических особенностей);
-
биомикроскопию (осмотр структур переднего отдела глазного яблока на щелевой лампе);
-
офтальмоскопию в условиях медикаментозного мидриаза (осмотр глазного дна с широким зрачком).
При необходимости проводится дополнительное определение роговичной толщины с помощью оптического когерентного томографа.
По результатам обследования пациент получает заключение, рекомендации по поведению до операции и после.
При необходимости данные пациента предварительно заочно анализирует рефракционный хирург.
Сдача анализа крови
Для проведения лазерной коррекции зрения необходимо не менее, чем за три дня до даты операции сдать кровь на выявление антител к ВИЧ, определение маркера вирусного гепатита В (HBs-антиген), антител к вирусу гепатита С (класса М и G), трепонемный тест для диагностики сифилиса.
Результаты действительны в течение трех месяцев.
Консультация терапевта
Пациент проходит консультацию терапевта в день операции.
Она включает в себя сбор жалоб, анамнеза, осмотр, исследование артериального давления.
Если терапевт выявляет общие заболевания (ОРЗ, ОРВИ и другие), то операция переносится на другой день, после купирования патологического состояния.
Рекомендации перед операцией
- Необходимо отказаться от ношения контактных линз заранее. Для мягких – на неделю, для жестких – на 2 недели, ночные ортокератологические не использовать не менее 3-х месяцев.
- Не используйте декоративную косметику и парфюмерию, включая дезодоранты, а также не употребляйте алкоголь за один день до операции.
- В день оперативного вмешательства умойтесь с мылом и тщательно отмойте веки от туши.
- Снимите нарощенные ресницы заранее.
- Не приходите на операцию голодным (натощак).
- Возьмите с собой в день операции солнцезащитные очки, хлопчатобумажную футболку, сменную обувь, глазные капли по рекомендации офтальмолога.
Послеоперационный период
Осмотр офтальмолога обязателен на первые сутки, через семь дней и через месяц после проведения лазерной коррекции зрения.
Первые сутки не жмуриться, не касаться век руками, начать закапывание рекомендованных офтальмологом капель.
На следующий день после того, как была проведена операция лазерная коррекция зрения, утром до осмотра офтальмолога не тереть глаза и не умываться грубо с водой.
После осмотра можно читать, писать, водить машину и т.д.
На протяжении недели не употреблять алкогольные напитки в большом количестве.
В течение двух недель ограничения после лазерной коррекции: не посещать бассейн, сауну, избегать переохлаждения и сквозняков. Тренажерный зал осваивать постепенно, начиная через неделю после операции.
В течение двух месяцев следить за ситуацией, когда можно получить прямой удар по глазам. Избегать травмирования детьми, домашними животными.
Важно! Если появились любые неприятные ощущения в области глаз, необходимо немедленно (в первые сутки) обратиться к офтальмологу!
История холодной лазерной терапии
Холодная (низко-интенсивная) лазерная терапия используется в клинической практике во всем мире на протяжении более четырех десятилетий. В 1916 году Альберт Эйнштейн предложил теорию усиление света с помощью индуцированного излучения или лазера. В 1967 году профессор Андре Местер начал использовать низко-интенсивные лазеры в медицине. Доктор Mester признается многими как основатель лазерной терапии.
В настоящее время FDA классифицирует медицинские лазеры на три категории:
Класс 4. Хирургические лазеры
Класс 3B Нехирургические Лазеры
Класса 3А слабо-интенсивные лазеры
Класс 4- хирургические лазеры используются для разрезания тканей, коагуляции и вапоризации тканей. Это основное отличие хирургических лазеров от лазеров класса 3В и класса 3А лазеров, которые безболезненны, не выжигают и не режут ткани. Лазеры класса 3B или класса 3А не имеют такой интенсивности излучения для того, чтобы повредить клетки тканей организма . Лазеры класса 3А помогают лечить поверхностные раны и заболевания и, как правило, не проникают ниже поверхности кожи. Тем не менее, лазеры класса 3В, имея относительно невысокую мощность излучения, способны проникать достаточно глубоко и оказывать лечебное воздействие на процессы репарации глубоких тканей и суставов.
Первое официальное подтверждение использования лазеров класса 3В произошло в феврале 2002 года, после успешного исследования эффективности этого класса лазеров для лечения запястного туннельного синдрома у сотрудников компании General Motors. Лазер, который был использован в исследовании, имел мощность 90 МВт с длиной волны 830 нм. Также FDA одобрил использование слабо интенсивных лазеров для лечения следующих состояний:
- Мышечные и суставные боли
- Скованность при артритах
- Боли, связанные с мышечными спазмами
- Боль в кисти и запястье связанная с запястным туннельным синдромом
- Боль в шее
- Боль в пояснице
- Регенерация ран
Преимущества и недостатки низко- интенсивной лазерной терапии
Как и любой другой новый метод лечения, лазерная терапия имеет как преимущества, так и недостатки.
Как проводится лечение лазером в гинекологической клинике ЕВРОМЕДПРЕСТИЖ
Наши врачи-гинекологи, чтобы добиться максимального результата проводят предварительную тщательную диагностику. Только после получения результатов обследования врач-гинеколог принимает решение о применении необходимой в каждом случае методики лечения, количестве процедур и дате первого сеанса.
Сеанс лечения лазером длится в среднем 15-20 минут и состоит из двух этапов:
- Врач-гинеколог наносит аппликационную анестезию (при необходимости) и обрабатывает влагалище — его стенки должны быть абсолютно сухими
- Сканирует лазером необходимые зоны коррекции.
Процедура совершенно безболезненна и безопасна. Максимальный дискомфорт, который может испытывать пациентка — ощущение легкой вибрации при манипуляциях внутри влагалища и незначительное кратковременное покалывание при обработке лазером зоны промежности.
После завершения сеанса женщина, получив рекомендации врача-гинеколога о поведении в период реабилитации, может вернуться к своим обычным занятиям.
Преимущества физиотерапии
Физиотерапия – одно из направлений в медицине, интенсивно развивающееся с приходом современных технологий, которое предполагает безболезненное, комфортное лечение и профилактику многих болезней. Данное направление считается безопасным, щадящим, соответствующим международным стандартам способов лечения, поэтому его часто назначают детям. Суть терапии заключается в воздействии физических факторов на организм.
| Естественные факторы | Искусственные факторы |
|---|---|
| Солнце | Электрический ток |
| Воздух | Ультрафиолетовое излучение |
| Вода | Лазерное излучение |
| Соль и грязь | Магнитное излучение |
Эти методы считаются безопасным и безболезненным дополнением к профилактике и стандартному лечению лекарственными средствами. Они помогают включить собственные оздоровительные механизмы. После процедур активизируются рецепторные поля, способствующие процессу выздоровления. В зависимости от болезни, возрастной группы, особенностей пациента и поставленной цели (лечение, профилактика или реабилитация), пациенту назначается индивидуальный курс.