Папиллома на веке: причины возникновения и лечение
Содержание:
- Причины возникновения рака кожи
- Причины псориаза локтей
- Как лечить псориаз на локтях
- Себорейная бородавка – хирургическое лечение
- Несмотря на множество сходств, новообразования имеют внушительный список отличий
- Литература
- Опухоли кожи
- Подошвенные (шипицы) бородавки
- Особенности лечения спины при папилломах
- Чем опасна папиллома на веке глаза?
- Какие кожные опухоли считаются злокачественными
- Диагностика рака кожи
- Чем меланома отличается от рака и родинки
- Доброкачественные новообразования кожи
- Предраковые новообразования кожи
Причины возникновения рака кожи
Среди причин возникновения злокачественных опухолей на кожи главной считается длительное пребывание на открытой местности с ультрафиолетовым облучением. Последнее доказывает тот факт, что приблизительно 92% всех случаев рака — это поражение, в первую очередь, открытых участков тела — лица и шеи. Люди со светлой кожей страдают от воздействия ультрафиолетового излучения в два раза чаще.
Образование рака кожи провоцирует воздействие разных химических веществ, которые обладают канцерогенным действием (смазочные материалы, табачный дым, деготь, мышьяк). К появлению рака приводят также термические или радиоактивные факторы, которые действуют на кожу. Рак кожи может развиваться на месте ожога, а также как частный случай осложнения после лучевого дерматита. Травмирование рубцов (родинок) может стать причиной их перерождения в злокачественные образования.
Предвестником рака может стать наследственность. Если ранее у одного из члена семьи был случай заболевания раком кожи, то вероятность его повторного возникновения достаточно высока. Следует помнить также и о существовании кожных заболеваний, способных через определенный промежуток времени перерождаться в злокачественные опухоли, которые и являются раком кожи. Существует перечень заболеваний, которые могут привести в дальнейшем к предраковому состоянию (болезнь Боуэна, лейкоплаксия, эритроплазия Кейра, пигментная ксеродерма, старческая кератома, меланоз Дюбрейля, кожный рог, различные пигментные невусы (пигментный, голубой, гигантский, невус Ота), а также такие хронические поражения кожи, как туберкулез, сифилис, язвы трофического типа.
Причины псориаза локтей
Псориаз на локтях – это такое же хроническое кожное заболевание, как псориаз на любом другом участке тела. Основная причина развития – измененная наследственность. Если она есть, то организм теряет способность правильно адаптироваться в окружающей среде. На него могут воздействовать внешние и внутренние провоцирующие факторы, нарушая взаимодействие с окружающей средой. Это приводит к нарушению обмена веществ и работы иммунной системы, проявляющихся в характерных высыпаниях на коже.
Основные факторы, провоцирующие развитие патологического процесса:
- постоянное раздражение кожи в области локтевых суставов – механическое (локти опираются на неровную поверхность), химическое (раздражение различными химическими веществами на производстве) и т.д.;
- неправильное питание – постоянное употребление острых, соленых, кислых продуктов, питание всухомятку;
- частные стрессы, высокие эмоциональные нагрузки;
- постоянное недосыпание, бессонница;
- частое курение, злоупотребление спиртным;
- гормональные нарушения;
- кожные аллергические процессы;
- грибковые и вирусные кожные заболевания;
- дисбактериоз кишечника, в том числе на фоне антибактериальной терапии;
- очаги инфекции в организме;
- простудные заболевания
Под действием одного или нескольких факторов происходят изменения в обмене веществ, а затем в иммунной системе. Иммунитет начинает бурно реагировать на любые воздействия, при этом страдают и собственные клетки кожи. Механизм развития псориатического процесса включает:
- очень быстрое деление поверхностных клеток эпителия, их ороговение и отшелушивание;
- аутоиммунное воспаление – развивается в результате образования в крови антител, разрушающих собственные клетки кожи.
В результате этих процессов на коже образуются папулы, приподнятые над окружающей кожей из-за воспалительного инфильтрата. Сверху они покрыты шелушащимся эпителием.
Как лечить псориаз на локтях
Лечение псориаза на локтях лучше начинать как можно раньше. И проводиться оно должно по назначению врача-дерматолога. Врач обязательно дает общие рекомендации, разработанные для больных:
- избегать стрессов и тяжелых нагрузок;
- не курить, ограничить употребление алкоголя;
- носить белье из натуральных тканей;
- стараться минимально травмировать кожу в области локтей; при постоянной работе за компьютером можно надевать хлопчатобумажные нарукавники;
- во время мытья под душем не растирать кожу жесткими мочалками;
- после душа наносить на кожу увлажняющее гипоаллергенное средство;
- при работе со средствами бытовой химии (стиральными порошками, чистящими средствами и т.д.) надевать резиновые перчатки;
- правильно регулярно питаться.
Методы лечения псориаза локтей
Полезно знать
- Лечение псориаза на голове
- Лечение псориаза на ногах
- Лечение псориаза на ногтях
- Лечение псориаза на руках
- Лечение псориаза на лице
- Лечение ладонно-подошвенного псориаза
В лечении псориатических процессов все большее значение приобретают немедикаментозные методики, основанные на современных достижениях медицины и тысячелетнем опыте китайских и тибетских врачей. Эти методы можно применять как во время обострения для устранения основных симптомов и ускорения наступления ремиссии, так и во время ремиссии для предупреждения обострения. В лечении псориатических высыпаний на локтях применяют следующие методы:
Рефлексотерапия – древнейший метод воздействия на определенные точки на теле человека с целью восстановления нарушенного здоровья. При псориазе на локтях проводятся следующие курсы лечения:
- иглоукалывание – воздействие на акупунктурные точки (АТ) на теле иглами;
- прижигание – воздействие на АТ полынными сигаретами;
- точечный массаж – воздействием на АТ массажем;
- аурикулотерапия – воздействие на точки, расположенные на ушной раковине;
- вакуум-терапия – воздействие на АТ при помощи разреженного воздуха (специальными банками или аппаратом).
PRP-терапия – активизация защитных сил организма путем введения в места поражения на коже собственной плазмы пациента, обогащенной тромбоцитами; новейший метод, отлично зарекомендовавший себя в лечении псориаза.
Аутогемотерапия – метод, давно применяемый в лечении псориаза, положительно влияющий на работу организма в целом; пациенту внутримышечно вводят его же взятую из вены кровь.
Гирудотерапия – курсы терапии пиявками. Особенно эффективны для профилактики обострений.
Фитотерапия – широко используются лекарственные растения. Подбору таких средств специалисты обучаются по европейским и восточным методикам.
Себорейная бородавка – хирургическое лечение
Удаление кожных повреждений хирургическим скальпелем включает удаление бородавки на уровне эпидермиса. Этот метод подходит для больших образований на теле.
 Хирургическое лечение
Хирургическое лечение
Важно понимать, что выбор метода удаления себорейной папилломы должен осуществляться дерматологом. Некоторые новообразования могут вызывать сомнения в своем происхождении, поэтому важно сохранить удаленную ткань для анализа
В этом случае врач выберет хирургический метод, так как лазер и жидкий азот удаляют пораженную ткань полностью, поэтому на анализ будет нечего взять.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Несмотря на множество сходств, новообразования имеют внушительный список отличий
| Показатель | Бородавки | Папилломы |
| Форма | Преимущественно округлая с чёткими контурами | Преимущественно листовидная или дольчатая с нечёткими, рваными контурами, внешне напоминает цветную капусту |
| Цвет | От телесного до светло-коричневого, иногда розового, могут приобрести даже чёрный оттенок из-за скопления загрязнений | От белого до тёмно-коричневого |
| Локализация | На открытых участках тела: руки, ноги, волосистая часть головы и т.д. | В складках и на слизистых оболочках: подмышечные впадины, половые органы, шея, лицо и т.д. |
| Структура | Плотная | Мягкая |
| Крепление | Широкое основание | «Ножка» |
| Размер | Способны уменьшаться и увеличиваться | Только увеличиваются |
| Особенность | Способны самоликвидироваться без лечения | Не исчезают самостоятельно, необходимо удаление |
| Лечение | Удаление, возможно медикаментозное лечение | Только удаление |
| Склонность к озлокачествлению | Практически никогда не перерождаются | Высокая вероятность перехода |
Литература
- Пачес А. И. Опухоли головы и шеи. М., Медицина, 1983 г.
- Апатенко А. К. Эпителиальные опухоли и пороки развития кожи. М., Медицина, 1973.
- Краевский Н. А., Смольянников А. В., Саркисов Д. С. Патологоанатомическая диагностика опухолей человека. Справочное руководство. М., Медицина, 1982.
- Malignant skin tumours. Edited by Anthony J.J. Emmett, Michael G.E. O,Rourke. Churchill Livingstone 1991.
- Atlas of cancer of the skin. Edited by Gunter Burg, MD. Churchill Livingstone, 2000.
- Денисов Л. Е., Курдина М. ИПотекаев., Н. С., Володин В. Д. Активное выявление злокачественных новообразований кожи. Москва, 1995.
- Basal cell carcinoma in chronic arsenicism occurring in Queensland, Australia, after ingestion of asthma medication. Waranya Boonchai, MD, Adele Green, MBBS, PhD, Jack Ng, PhD, Anthony Dicker, MBBS, and Georgia Chenevix – Trench, PhD Brisbane, Queensland, Australia. Jornal of the American Academy of Dermatology, october 2000, volume 43, number 4.
- Basal Cell Carcinoma. Dermatology, O. Braun-Falco, G. Plewig, H.H. Wolff, R.K. Winkelmann. Springer-Verlag Berlin Heidelberg 1991.
- Даниель — Бек К. В., Колобяков А. А. Злокачественные опухоли кожи и мягких тканей. М., Медицина, 1979.
- Беренбейн Б. А., Лезвинская Е. М., Краснощекова Н. Ю., Ильинская Т. Б. Синдром Горлина-Гольца. Вестн. . 1993 г., № 5, с. 63 – 67.
- Вавилов А. М. Опухоли кожи. Русский медицинский журнал, т. 9, №3 — 4, 2001.
- Новикова З. И. Эффективность лазерной хирургии при базалиомах. Вестник последипломного медицинского образования. Специальный выпуск. Москва 1999 г.
- Сухова Т. Е., Третьякова Е. И., Хлебникова А. Н., Белова Н. И. Опыт лечения первичной и рецидивирующей базалиомы в Московской области. Московский научно – исследовательский клинический институт им. М. Ф. Владимирского. Научно – практическая конференция: Актуальные вопросы терапии инфекций, передаваемых половым путем и хронических дерматозов. Тезисы научных работ. Екатеринбург 2002 г.
- Дубенский В. В., Редько Р. В., Гармонов А. А. Новообразования кожи в практике дерматовенеролога. Тверь, издательство «Триада», 2002 г.
- Козлов В. И., Терман О. А., Странадко Е. Ф. Гемоциркуляция в базально – клеточной карциноме при фотодинамической терапии. Научно – практический журнал Лазерная медицина, том 1, выпуск 2, 1998.
- Закия Яссин. Клинические особенности базалиомы кожи и патогенетическое обоснование терапии аргоновым лазером и иммунокоррегирующими препаратами (Т-активин и нуклеинат натрия). Диссертация на соискание ученой степени кандидата медицинских наук, 1991 г.
Опухоли кожи
Это довольно разнообразная в морфологическом отношении группа,составляющая значительную часть новообразований у животных, к которой относят опухоли эпителиального происхождения, нейроэктодермального (невусы, меланомы) и мезенхимального происхождения (см. опухоли мягких тканей).
Доброкачественные опухоли кожи
Самыми распространенными доброкачественными опухолями кожи являются:
- папилломы;
- невусы;
- эпидермальные кисты;
- аденомы придатков кожи;
- аденома гепатоидных желез;
- гемангиомы;
- гистиоцитома.
Злокачественные опухоли кожи
- плоскоклеточный рак;
- базалиома;
- рак придатков кожи;
- кератоакантома;
- меланома;
- гепатоидная аденокарцинома.
Выделяют следующие клинические стадии рака кожи (ВОЗ, 1980г.):
- Т-преивазивная карцинома;
- Т-0 первичная опухоль не определяется;
- Т-1 опухоль менее 2 см в максимальном диаметре, поверхностно расположенная, эндофитная или экзофитная;
- Т-2 опухоль от 2 до 5 см в максимальном диаметре или с минимальной инфильтрацией дермы, независимо от размера;
- Т-3 опухоль больше 5 см в максимальном диаметре или с инфильтрацией подкожной клетчатке независимо от размеров;
- Т-4 опухоль, инфильтрирующая в другие структуры (фасции, мышцы, кость или хрящ).
- N-0 лимфатические узлы не пальпируются.
- N-1 подвижные лимфатические узлы на стороне поражения ( 1а — лимфатические узлы не увеличены, 1б — лимфатические узлы увеличены).
- N-2 подвижные лимфатические узлы на противоположной стороне или с двух сторон (2а — лимфатические узлы не увеличены, 2б — лимфатические узлы увеличены).
- N-3 неподвижные лимфатические узлы с любой стороны или с обеих сторон.
- М-0 нет выявленных метастазов.
- М-1 отдаленные метастазы.
Плоскоклеточный рак
По гистологическому строению может быть с ороговением и без ороговения. Ороговевающий рак более дифференцированный. Опухолевый процесс может протекать в виде язвенной или узловатой формы и локализоваться на любом участке тела. К характерным признакам относят образование язвы с приподнятыми валикообразными краями инфильтрата или массивного узла. Более злокачественное течение с тенденцией к прорастанию в подлежащие ткани и метастазированию в региональные лимфатические узлы свойственно раку с локализацией на кожно-слизистых стыках, лапах, предплечье и голени.
Базалиома
Опухоль в основном локализуется на коже головы, шеи, конечностей, реже туловище. Базалиома может быть в виде уплотненной плоской бляшки, бородавчатого разрастания, почти все формы склонны изъязвляться. После радикального удаления склонны рецидивировать. Метастазирует поздно при значительных размерах.
Кератоакантома
Условно-доброкачественная опухоль, обладает местно-деструктивным ростом, может врастать в кость и надкостницу. Не метастазирует.
Меланома
Кожные меланомы встречаются реже, чем меланомы полости рта. В основном они расположены на дистальной части конечности или кожно-слизистых соединениях (губы, веки), где они имеют очень злокачественную природу. Чисто кожные меланомы — условно-доброкачественны. Характерными чертами являются изъязвление и вторичные инфекции. Уже на ранних стадиях наблюдаются региональные и отдаленные метастазы.
Диагноз
Диагностика злокачественных опухолей кожи основана на клинических данных и подтверждается гистологическими и цитологическими исследованиями.
Лечение
Для лечения опухолей кожи необходимо радикальное удаление с захватом не менее 1 см окружающих тканей. При мастоцитомах не менее 3х см. При локализованных процессах возможно применение криодеструкции и цитостатические мази (проспидиновая, колхаминовая и др.). При удалении злокачественных меланом захват здоровых тканей должен быть не менее 3 см от края опухоли. Для лечения местно-распространенных и метастазирующих опухолей возможно применить химиотерапию по схеме:
- Доксорубицин 40 мг на метр квадратный в первый день.
- Цисплатин 40 мг на метр квадратный в первый день
Каждые 3 -4 недели. На курс — 6 циклов.
После удаления злокачественных меланом необходимо применить химиотерапию по схеме:
- Доксорубицин 40 мг на метр квадратный в первый день.
- Дакарбазин 150 мг на метр квадратный с 1-го по 5-й день.
Каждые 3 -4 недели. На курс — 6 циклов
Подошвенные (шипицы) бородавки
Подошвенные бородавки – разновидность вульгарных. Проявление заболевания наиболее часто наблюдается у детей и в возрасте 20-30 лет. Из всех кожных бородавок подошвенная встречается в 30%.
Бородавки на подошвах проявляются в виде жёстких округлых уплотнений с сосочками в середине. Внутри бородавки видны характерные чёрные точки – множество мелких тромбированных капилляров. По краям небольшой валик ороговевшей кожи. Видимая часть, возвышающаяся над поверхностью кожи всего на 1-2 мм, может достигать 2 см в диаметре и составляет лишь четверть от общего размера подошвенной бородавки, которая в основном образуется в глубоких слоях эпителия (кожи).
Внешне шипица напоминает мозоль. Дифференцировать (отличить) подошвенную бородавку от мозоли позволяет видимое прерывание кожного рисунка в соответствии с бородавкой.
Этот вид новообразования обычно поражает стопы (подошву, по бокам и на пальцах), реже – ладони. На коже они появляются как небольшие белесые точечные кожные повреждения, иногда зудящие. Со временем их поверхность грубеет и изменяет цвет – от жёлтого до темно-коричневого.
Сами по себе подошвенные бородавки не представляют угрозы здоровью, однако при ходьбе доставляют человеку значительный дискомфорт, вызывают болезненные ощущения, причём часто усиливающиеся, и даже могут кровоточить. Это обусловлено местоположением новообразования и специфике его роста. Поскольку шипица растёт вовнутрь, вес тела при ходьбе сдавливает болевые рецепторы.
Инкубационный период заболевания составляет от нескольких дней до нескольких лет. Инфекция попадает в организм и переходит в режим ожидания благоприятной обстановки для активации. Подошвенная бородавка в 50% случаев регрессирует без лечения. Но длится этот процесс от 8 месяцев до полутора лет.
Без лечения подошвенные бородавки будут увеличиваться и размножаться, вплоть до происхождения больших скоплений новообразований. Это может привести даже к временной потере работоспособности человека из-за нестерпимой боли, препятствующей ходьбе.
Основываясь на характеристиках поражения и их локализации, подошвенные бородавки делятся на 3 типа:
- простая;
- околоногтевая;
- мозаичная.
Особенности лечения спины при папилломах
Перед посещением операционной, пациент проходит осмотр дерматолога. Специалист собирает анамнез, при необходимости назначает обследование. Для определения папиллом на спине и их разновидности достаточно внешней диагностики. Если образование потенциально опасно рекомендуется уточнить генотип штамма. Записаться на прием можно в клинике или через электронную форму ниже на сайте. Стоимость разных процедур на демократическом уровне и зависит от размера, количества папилломатозных высыпаний.
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Первично выявляется наличие противопоказаний, риск осложнений. Лазерная технология не подходит для злокачественных элементов, поэтому предварительно выполняется дифференциация. Противопоказания распространяются на сахарный диабет, эндокринные сбои, эпилепсию, тромбоцитопению. Негативно сказывается присутствие герпеса, гнойников, фотодерматоз.
На этапе восстановления не носите тесную одежду, не применяйте скраб. При повреждении корочки обработайте рану антисептиком. Наносите мазь, прописанную доктором. Двое суток оставляйте поверхность сухой. Месяц воздержитесь от соляризации, переохлаждения.
Криотерапия противопоказана при острых инфекционных процессах, беременности, лактации. Не назначается при куперозе, сердечно-сосудистой недостаточности. Также ограничена для пациентов, страдающих аллергией на холод, жидкий азот.
Специфичность реабилитации после удаления папиллом на спине заключается в уходе за серозной папулой. Пузырь должен открыться без постороннего вмешательства, поэтому исключается трение, нанесение химических веществ. Находясь на открытой местности защищайте спину от солнца.
Электрокоагуляция не проводится при признаках воспаления, приобретения злокачественности, индивидуальной непереносимости. Подготовка к манипуляции включает выявление, лечение обострившихся болезней. После сеанса следует придерживаться профилактики осложнений. Избегайте сдирание, намокание, соляризации струпа. Придерживайтесь врачебных указаний по обработке раны.
После хирургического иссечения предусмотрены стерильные повязки и врачебный контроль. Помните, что глубоко удаление может выполнить только специалист. Самостоятельное лечение увеличивает вероятность распространения папиллом спины и переход в раковую меланому.
Чем опасна папиллома на веке глаза?
Как правило, папилломы не опасны и прогноз при лечении всегда благоприятный. Однако существует ряд причин, которые вынуждают удалять данное новообразование. Это заболевание может быть признаком онкологии. Также папилломы обязательно удаляются, если они приводят к снижению качества зрения. При возникновении наростов очень большого размера, а также образовании множественных папиллом, возможна полная его потеря.
Для предотвращения появления данного заболевания необходимо тщательно соблюдать правила гигиены, своевременно обрабатывать любые мельчайшие травмы, царапины на веках, заниматься спортом, правильно питаться, то есть всячески способствовать укреплению здоровья и иммунитета.
Какие кожные опухоли считаются злокачественными
Обычно все злокачественные кожные образования называют «раком кожи», что в корне неверно. Специалисты разделяют все злокачественные новообразования в коже на две группы: меланома и немеланомные процессы.
Немеланомные злокачественные опухоли представлены:
- тремя видами рака, где самая обширная группа — базалиома или базальноклеточный рак, не столь частый плоскоклеточный и довольно редкий смешанный метатипический или базально-плоскоклеточный рак;
- очень редким и агрессивным раком из клеток Меркеля, в норме передающих на нервные окончания информацию о прикосновении к коже;
- кожными лимфомами, основа их — трансформировавшиеся клетки лимфатической и кроветворной системы;
- редчайшими в практике злокачественными опухолями придатков кожи, то есть потовых и сальных желез, волосяных фолликулов;
- разнообразной группой кожных сарком, в первую очередь — ангиосаркомой Капоши.
Пигментные невусы, что привычно обозначают как «родинки», доброкачественные и фактически совсем не опухоль. Номенклатура болезней относит невусы к «поражениям кожи». Возникают они из тех же клеток-родоначальниц, что и меланома — из меланоцитов.
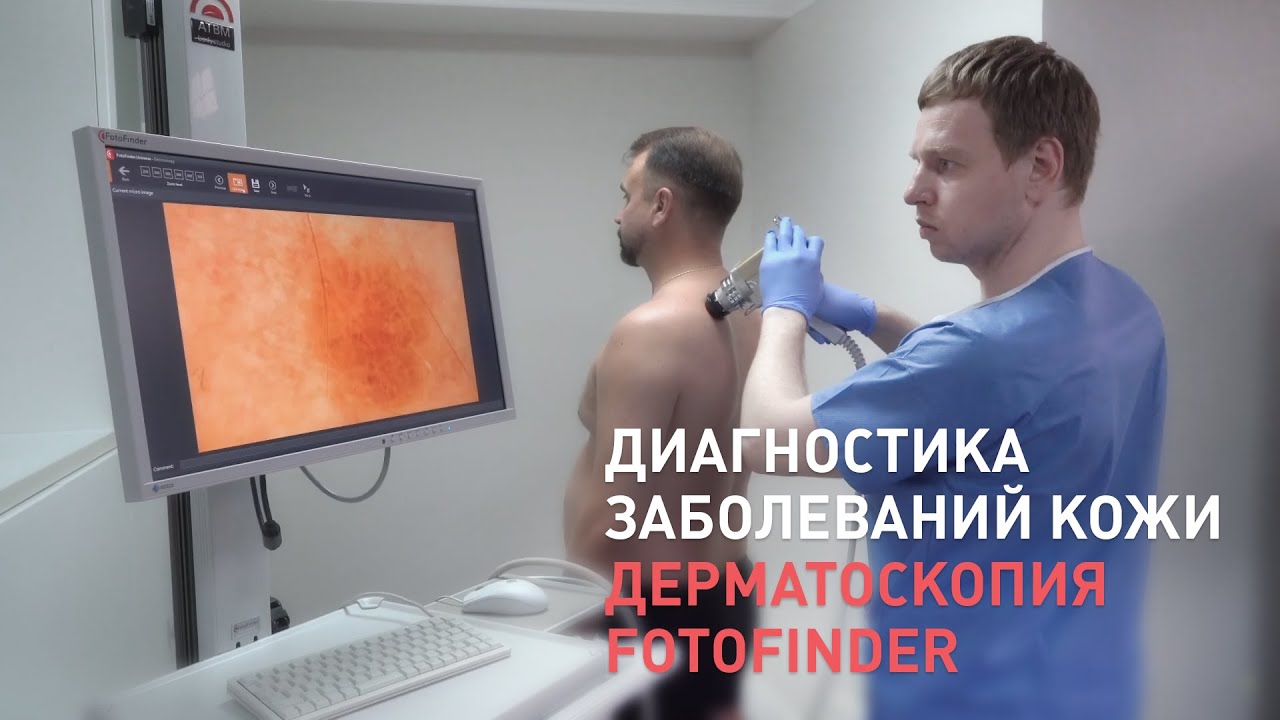
Диагностика рака кожи
Люди, у которых появилось подозрение на возникновение рака кожи, должны пройти консультацию у дерматолога, который проведет нужный осмотр новообразования с дальнейшей пальпацией лимфоузлов регионарного типа, а также дерматоскопию. Определить глубину проросшей опухоли и распространенность процесса можно при помощи проведения УЗИ. Для изучения пигментных образований проводят сиаскопию.
Окончательное подтверждение или опровержение диагноза рака кожи будет возможно в случае проведения гистологического или цитологического исследования. Последнее проводят при помощи микроскопии, используя специально окрашенные мазки, которые взяты с поверхности раковых эрозий. Гистологическое исследование возможно на материале, который получают после удаления появившегося образования, а также при помощи биопсии кожи. Если кожа, расположенная над опухолевым узлом, не нарушена, то взять биопсию можно при помощи пункции. В зависимости от показаний проводят биопсию лимфатических узлов. Гистология способна выявить присутствие атипических клеток, определив их происхождение и степень дифференцировки.
Диагностируя рак кожи, потребуется также исключить его вторичную природу. Последнее касается в первую очередь аденокарциномы кожи. Для этого проводят УЗИ брюшной полости, рентген легких, КТ почек, сцинтиграфию, КТ и МРТ головного мозга, контрастную урографию. Такие обследования потребуются и для диагностики присутствующих, но отдаленных метастазов или при глубоком прорастании рака кожи.
Чем меланома отличается от рака и родинки
Меланома — не рак, а злокачественный процесс, развившийся из содержащих пигмент клеток — меланоцитов. Подавляющее число меланоцитов располагается в коже, но может быть и в других тканях, в глазах, внутренних органах и молочных железах, желудочно-кишечном тракте. Меланома кожи и, к примеру, меланома глаза по течению и лечению мало схожи, их объединяет общее «место рождения» — меланоцит.
Меланому с невусом тоже роднит общая клетка-родоначальница, пока нет достоверных доказательств, что меланома способна развиться из невуса. Врожденный невус очень нечаст, это «благоприобретенное» кожное поражение. Родинки активно появляются в юности, а дальше со старением кожи их становится всё больше.
Носителям крупных невусов с необычной окраской или при часто появляющихся родинках полезно регулярное наблюдение, современная компьютерная диагностика с использованием оборудования FotoFinder позволяет клинически оценить «старые» родимые пятна, вовремя заметить новые пятнышки и выявить неблагоприятные симптомы.
Доброкачественные новообразования кожи
Невусы, или как их еще называют родимые пятна. — Это небольшие, диаметром менее 1 см четко очерченные гиперпигментированные пятна. Узелки, образованные скоплением невусных клеток в верхних слоях кожи (эпидермисе) или в среднем слое – дерме. Чаще всего данный вид элементов появляется в детстве.Это самые распространенные новообразования кожи.В среднем у каждого человека насчитывается более 20-ти элементов, их количество варьируется в зависимости от фототипа кожи (реакции на солнечный свет). Инсоляция провоцирует появление невусов на открытых участках тела.
Количество невусов, как правило, находится в прямой зависимости от времени пребывания человека на солнце, а также количества и степени выраженности полученных им солнечных ожогов.У рыжеволосых, веснушчатых людей невусов может совсем не быть так как их кожа не восприимчива к солнцу.
Невусы «не болят». Постоянный зуд, болезненность могут быть признаками злокачественного перерождения.
Также на наличие или отсутствие родинок прямо влияет наследственность. Семейная предрасположенность к приобретенным доброкачественным новообразованиям кожи чаще относится к диспластическим образованиям, которые считаются предшественниками меланомы.Риск меланомы зависит от количества приобретенных невусов и от наличия среди них диспластических образований.
Поскольку невусы являются доброкачественными новообразованиями, удалять их совсем необязательно. Однако, если родинка расположена в неудобном месте, часто травмируется или раздражает вас по эстетическим соображениям, рекомендуется ее удалить с помощью лазера.
Доброкачественное новообразование Гемангиома
Гемангиома, это сосудистая опухоль, чаще проявляется у новорожденных детей, к 5-летнему возрасту может самостоятельно рассосаться.У взрослых чаще всего встречается сенильная гемангиома.
Первые образования появляются в возрасте около 30 лет.
Выглядят как небольшие ярко-красные или фиолетовые куполообразные возвышения над уровнем кожи (могут быть плоскими). Не беспокоят. Легко травмируются, после чего долго кровоточат.Элементы доброкачественные, перерождению не подвержены. Рекомендуется удаление лазером или электорокоагулятором.
Эпидермиальная киста
Эпидермиальная киста – стеатома, атерома. Самая распространенная киста кожи. Как правило, это одиночный внутрикожный или подкожный узел, диаметром от 0.5 до 5 см, кожа над ним не изменена. Иногда, при надавливании, выделяется масса белого цвета со специфическим запахом.
Киста имеет стенку, которая обязательно должна быть удалена при лечении, иначе возникает риск рецидива. Разрыв стенки и попадание содержимого в дерму приводят к воспалению. При этом киста значительно увеличивается в размерах и становится болезненной.
Лечатся образования такого рода с помощью лазерной деструкции либо хирургического иссечения.
Себорейный кератоз
Себорейный кератоз – старческая бородавка, кератома, себорейная кератома. Самая частая среди доброкачественных эпителиальных опухолей.
Первые образования появляются после 30-ти лет, а затем на протяжении жизни возникают все новые и новые высыпания. От нескольких единиц до нескольких сотен.Каратоз развивается постепенно.
Сначала появляются мелкие 1-3 мм бляшки, плоские, светло-коричневые. Затем эти образования могут вырасти в выпуклые бляшки 1-6 см, круглой или овальной формы с четкими границами. Цвет варьируется от светло-желтого до черного. Для профилактики появления данных образований нужно исключать инсоляцию.
Данные элементы подвергают удалению с помощью лазера или криодеструкции.
Доброкачественная новообразование Дерматофиброма
Дерматофиброма – встречается очень часто. Представляет собой внутрикожный узел, имеющий гладкую поверхность. По форме дерматофиброма может быть выпуклой или вдавленной. Ее цвет может варьироваться от цвета кожи до темно-коричневого или багрового.
На ощупь – уплотнение в толще кожи. Растет такое образование медленно, в течение многих месяцев, в дальнейшем сохраняясь годами. Иногда самостоятельно рассасывается.
Дерматофиброма не опасна, однако она нередко бывает похожа на другие опухоли, в частности на меланому. Поэтому всегда необходима консультация с врачом для точной диагностики образования.
Мы перечислили лишь некоторые, часто встречающиеся элементы доброкачественного характера
Такие образования не представляют опасности, но очень важно при этом провести диагностику с целью отличить их от злокачественных. На сегодняшний день такую возможность нам дает дерматоскопия
Предраковые новообразования кожи
Учеными до сих пор так и не доказано, какие из опухолей являются предраковыми, а что начальной стадией самого рака. Рассмотрим пигментную ксеродерму, старческий кератоз, кератоакантому, кожный рог.
Опухоль под названием пигментная ксеродерма имеет генетическое происхождение. Такое заболевание возникает еще в детском возрасте. Человек с таким заболеванием должен избегать солнечных лучей, так как даже кратковременное пребывание под солнцем вызывает красные пятна, которые создают участки пигментации и внешне напоминают веснушки. Такие пятна по прошествии времени образуют участки с тонкой и сухой кожей.
Старческий кератоз, который называют солнечным кератозом, локализуется на открытых участках кожи. Характеризуется высыпаниями желтоватого цвета, диаметром не больше одного сантиметра. Дальше такие высыпания покрываются чешуйками или сухими корочками, которые при отрывании начинают кровоточить. Если же такое образование стало кровоточить самостоятельно, это начало стадии злокачественной опухоли.
Болезнь Педжета проявляется у женщин ближе к пятидесяти. Локализуется либо вокруг соска, либо на самом соске. На этом участке появляется корочка, сосок начинает втягиваться. Такое состояние может развиваться около десяти лет, в основном это — начальная стадия рака.