Эпидидимоорхит
Содержание:
- Неспецифический эпидидимит
- КАК ЛЕЧИТЬ САЛЬПИНГИТ
- Причины
- Технические аспекты операций
- Симптомы хронического орхоэпидидимита
- Классификация
- Прогноз и профилактика
- Причины воспаления придатков яичка
- Анализы и диагностика
- Как лечить эпидидимит?
- Что такое орхоэпидидимит
- Какими препаратами лечить эпидидимит?
- Диагностика и лечение
- Как проводится диагностика эпидидимита?
- Наши врачи
- В чем заключается лечение эпидидимита?
- Консервативное лечение острого и хронического эпидидимита
- Хирургическое лечение острого и хронического эпидидимита
- Профилактика эпидидимита
- Наши услуги
- Осложнения эпидидимита
- Симптомы орхоэпидидимита у мужчин
- Наружные (внешние) половые органы
- Диагностирование эпидидимита
- Заключение
Неспецифический эпидидимит
Неспецифический эпидидимит в большинстве случаев вызывает патогенная, реже сапрофитная, бактериальная флора мочеиспускательного канала. Возбудители инфекции попадают в придаток яичка через семявыносящие пути из уретры гематогенным, реже лимфогенным путем или непосредственно из пораженного яичка. Как правило, у больных неспецифическим эпидидимитом одновременно наблюдается поражение предстательной железы, семенных пузырьков, мочеиспускательного канала. В воспалительный процесс часто вовлекаются яичко, его оболочки, семявыносящий проток. К предрасполагающим факторам относят травму мошонки, переохлаждение, половые излишества, мастурбацию, прерванные половые сношения и др. В ряде случаев эпидидимит возникает как осложнение эндоскопического исследования органов мочевой системы. Как правило, процесс односторонний, чаще заболевание развивается в возрасте 20—40 лет.
По характеру возникновения и течению процесса различают острый и хронический неспецифический эпидидимит.
Острый эпидидимит
Начало заболевания острое: температура тела повышается до 38—40°, наблюдаются сильные боли в мошонке и паховой области. Придаток яичка увеличен и уплотнен, кожа соответствующей половины мошонки отечна и гиперемирована, Отмечаются лейкоцитоз со сдвигом лейкоцитарной формулы влево, ускоренная РОЭ. Острый период обычно длится 2—5 дней.
Диагностика острого эпидидимита основывается главным образом на клинических данных.
Лечение направлено на устранение болей, борьбу с инфекцией и профилактику абсцедирования придатка. Рекомендуют постельный режим, иммобилизацию мошонки с помощью суспензория (см.), половое воздержание, диету, исключающую острые блюда, запрещают прием алкогольных напитков. Назначают антибиотики широкого спектра действия, производят новокаиновую блокаду семенного канатика. При болях, связанных с реактивной водянкой оболочек яичка, показана пункция оболочек и эвакуация жидкости. При абсцедировании придатка абсцесс вскрывают. По показаниям производят эпидидимэктомию или даже орхиэктомию (см. Яичко, операции).
Хронический эпидидимит
Хронический эпидидимит, как правило, является исходом острого эпидидимита и гораздо реже встречается как первичное заболевание. При хроническом эпидидимите боли незначительные или отсутствуют, температура тела нормальная, кожа мошонки не изменена, придаток яичка умеренно увеличен, равномерно уплотнен и отграничен от яичка.
В диагностике хронического эпидидимита помимо клинических признаков большое значение имеют бактериологическое и цитологическое исследования мочи, секрета предстательной железы, эякулята, а также экскреторная урография (см.) с нисходящей цистографией (см.), восходящая уретрография (см.), эпидидимография (см.). При реактивной водянке оболочек яичка для облегчения пальпации придатка яичка целесообразна пункция оболочек и отсасывание жидкости.
Дифференциальная диагностика хронического эпидидимита с туберкулезом, опухолью придатка яичка, опухолью яичка представляет значительные трудности. Наиболее информативной в этих случаях является биопсия придатка яичка.
Лечение хронического эпидидимита заключается в назначении антибиотиков широкого спектра действия, противовоспалительных и рассасывающих лекарственных средств (алоэ, стекловидное тело), ионофореза с лидазой или гидрокортизоном на область пораженного придатка. При отсутствии эффекта от консервативной терапии и частых рецидивах заболевания показана эпидидимэктомия (см. Яичко, операции).
Профилактика неспецифического эпидидимита включает соблюдение гигиены половой жизни, своевременное лечение воспалительных заболеваний уретры и предстательной железы, предотвращение травм мошонки.
КАК ЛЕЧИТЬ САЛЬПИНГИТ
Самолечение при этом заболевании недопустимо. Слишком часто неадекватная терапия приводит к переходу острого и подострого в хроническую форму и возникновению необратимых процессов и осложнений в маточных трубах и неизбежному хирургическому вмешательству. Односторонний сальпингит поддается лечению и дает положительные результаты. Двухсторонний лечится тяжелее, но редко дает осложнения, если был замечен своевременно.
Непосредственно само лечение воспаления маточных труб зависит от причины и стадии заболевания.
При остром процессе лечение сальпингита проводят в стационаре: покой, лед на низ живота (в первые дни), обезболивающие средства, противоспалительные средства, антибиотики и т.д
В подострой стадии осторожно начинают физиотерапевтическое лечение (кварц местно или на другую область тела и др.).
. ПРЕПАРАТЫ ПРИ ЛЕЧЕНИИ САЛЬПИНГИТА
ПРЕПАРАТЫ ПРИ ЛЕЧЕНИИ САЛЬПИНГИТА
- Антибактериальные, широкого спектра действия;
- Противомикробные, специфической направленности;
- Противогрибковые;
- Пробиотики и эубиотики;
- Нестеройдные противовоспалительные;
- Витамины и минералы;
- Антиоксиданты и антиагреганты;
- Мммуномодуляторы и иммунокорректоры.
В период реабилитации и восстановления после острого воспаления и в хронической стадии показаны все виды физиотерапии, грязелечение, гирудотерапия, бальнеолечения и др. методы (см. ниже). При рецидивах заболевания назначение антибиотиков не показано, так как обострение, как правило, обусловлено не реинфекцией и не активацией аутоинфекции. Если консервативное лечение сальпингита безуспешно, а придатки матки значительно увеличены (сактосальпинкс), показано хирургическое вмешательство.
ПОКАЗАНИЯ К ОПЕРАЦИИ
- Отсутствие результата от медикаментозного и физиотерапевтического лечения;
- Воспалительная опухоль в области придатов;
- Наличие гнойного тубоовариального образования;
- Трубная форма бесплодия;
- Образование пиосальпинкса;
- Тубоовариальный абсцесс (гнойное воспаление маточной трубы и яичника).
- Спайки, вызывающие непроходимость фаллопиевых труб (при неэффективности методов консервативного лечения, описанного ниже).
КАК ПРЕДОТВРАТИТЬ ЗАБОЛЕВАНИЕ
Профилактика сальпингита включает борьбу с абортами, предотвращение послеродовых и послеабортных осложнений, тщательный учет противопоказаний при различных внутриматочных вмешательствах, своевременную ликвидацию очагов инфекции, эффективное лечение воспалительных заболеваний органов малого таза (эндометрита, аднексита, оофорита, цервицита). Большое значение в его предупреждении имеет соблюдение правил интимной гигиены, как личной, так и при половых сношениях.
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ПРИ ПОДОСТРОМ И ХРОНИЧЕСКОМ САЛЬПИНГИТЕ
| ФИЗИОТЕРАПИЯ | ГРЯЗЕЛЕЧЕНИЕ | ГИНЕКОЛОГИЧЕСКИЙ МАССАЖ | АУТОПЛАЗМОТЕРАПИЯ | АУТО ГЕМОТЕРАПИЯ |
ГИРУДОТЕРАПИЯ |
Физиотерапия в сочетании с уколами, капельницами Лаеннек, гинекологическим массажем, грязелечением занимает важное место при лечении воспалительных процессов в области маточных труб и яичников. Данные процедуры для пациентки подбираются индивидуально, с учетом особенностей течения и формы сальпингита, возраста, противопоказаний
ХОТИТЕ ВЫЛЕЧИТЬ ОСТРЫЙ ИЛИ ХРОНИЧЕСКИЙ САЛЬПИНГИТ? ЛУЧШИЕ ВРАЧИ И ЭФФЕКТИВНЫЕ МЕТОДЫ ЗДЕСЬ!
На первичной консультации врач гинеколог клиники определяет круг вопросов, требующих решения, по показаниям проводит необходимые исследования (анализы, осмотр, УЗИ) и составляет индивидуальный план. Помимо общепринятых способов (медикаментозный, лекарственный и т.п.) лечения воспаления маточных труб, по показаниям используются дополнительные, проверенные временем и многолетней практикой, эффективные методы консервативного лечения в гинекологии.
Сегодня прием ведут:
|
Безюк Лаура Валентиновна Врач акушер-гинеколог, гинеколог эндокринолог, специалист по гинекологии детского и подросткового возраста. УЗИ. ИППП. Репродуктивная медицина и реабилитация. Сальпингиты. Физиотерапия |
Вахрушева Диана Андреевна Врач акушер-гинеколог, эндокринолог, УЗИ диагностика. Воспаления труб, яичников, инфекции. Контрацепция. Физиотерапия. Антивозрастная интимная медицина и эстетическая гинекология |
Причины
Чаще всего инфекция проникает в мошонку по семявыводящему протоку из мочевого пузыря, простаты, уретры. В таком случае сначала воспаляется придаток, а затем само яичко. Есть вероятность занесения возбудителя гематогенным путем, то есть с кровью. Типичный пример – «свинка» (паротит). Орхоэпидидимит иногда развивается как осложнение ангины, пневмонии, гриппа. Воспаление яичка и придатка может возникнуть на фоне туберкулеза, криптококкоза, бруцеллеза. Нередко инфекционный орхоэпидидимит развивается из-за катетеризации, инструментальных вмешательств в уретру.
Возбудителями инфекционного орхоэпидидимита у молодых мужчин по медицинской статистике чаще всего являются хламидии, микоплазмы и кишечная палочка. У лиц старше 45 лет – стафилококки и грамотрицательные бактерии.
Технические аспекты операций
Операцию выполняли под ЭТН. Положение больного на спине в положении Тренделенбурга и наклоном операционного стола влево на 150. При таком положении внутренние органы смещались вверх, освобождая паховые область. Хирург и видеоассистент размещались в изголовье больного. Монитор устанавливали в ногах больного справа от стола. Операционная сестра с инструментальным столиком располагалась слева от операционного стола.
Операцию выполняли из трех проколов. Первый — для лапароскопа делали в области пупка, и два других прокола – по наружным краям прямых мышц живота на уровне пупка. При этом 12 мм троакар для грыжевого стэплера вводили слева, а 5 мм – для ножниц и диссектора – справа от средней линии. Хирург использовал двуручную технику, ассистент обеспечивал визуализацию операционного поля, работая лапароскопом. Только на этапе фиксации сетки, ассистент помогал удерживать сетку инструментом, через правый троакар, одновременно обеспечивая видимость лапароскопом.
После ревизии паховых областей и уточнения диагноза, операцию начинали с рассечения брюшины в правой паховой области. Сторона, на которой следует начинать работу, при двустороннем поражении, не имеет значения, и выбор очередности зависит только от желания хирурга. Разрез брюшины делали полуовалом над паховыми кольцами. Брюшину тупо отсепаровывали вниз до начала грыжевого мешка. Препаровку тканей в зоне медиального кольца производили до лонной кости. При косых паховых грыжах выделение грыжевого мешка представляет определенные технические трудности из-за достаточно плотных сращений листка брюшины с элементами канатика. Во время отделения мы всегда контролировали целостность семявыносящего протока и сосудистых сплетений канатика. При прямых грыжах, как правило, таких трудностей мы не испытывали. Выделение брюшины произвдили до уровня бедренной ямки. Герниопластика выполнялась по методике Corbitt (15). Сетчатый протез с рассеченным наружным краем укладывали в проекции паховых колец. Нижнюю ножку сетки при этом заводили под выделенный семенной канатик. Это обеспечивало дополнительную точку опоры и способствовало более плотной укладки сетки в сложной по рельефу анатомической зоне. Фиксацию сетки производили грыжевым стэплером через 12 мм троакар. Скрепки накладывали по наружно — верхнему контуру сетки, фиксируя ее к плотным структурам. При накладывании скобок избегали «критических зон» в области прохождения нижних эпигастральных сосудов, в зоне «рокового треугольника, в местах нахождения ветвей n. Ilioinguinalis, n. Genitofemoralis, lateral fevoral cutaneus n. и др. Не закрывая брюшину, начинали аналогичную операцию на противоположной стороне.
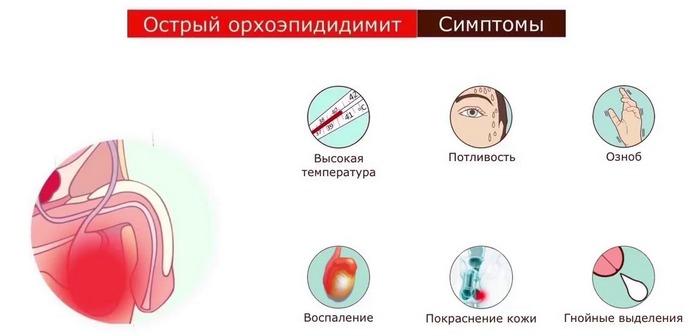
Симптомы хронического орхоэпидидимита
Хронический орхоэпидидимит возникает, когда лечение в острую фазу болезни не проводится или оно больным соблюдается не полностью. В яичке и придатке остается вялотекущий воспалительный процесс, при обострении которого мужчину начинают беспокоить:
- Умеренные боли тянущего или ноющего характера. Усиливаются при физической нагрузке;
- Периодическое повышение температуры тела;
- Гнойные выделения из уретры. Особенно это относится к воспалению, вызванному половыми инфекциями;
- Ухудшение качества половой жизни.
Если орхоэпидидимит вызван туберкулезной палочкой, то не исключается образование на коже мошонке свищей. Иногда хроническая форма заболевания диагностируется в тот момент, когда мужчина проходит обследование по поводу бесплодия.
Классификация
Фазы течения заболевания могут быть следующими:
- Острый эпидидимит. Характеризуется наличием вышеописанных симптомов, сильным воспалением и выраженным снижением трудоспособности. При отсутствии адекватной терапии грозит не только переходом в хроническую стадию, но и развитием серьезных осложнений.
- Подострый эпидидимит. Переходящая стадия заболевания. Характеризуется менее выраженной симптоматикой и более длительным течением, тем не менее, могут наблюдаться периоды обострения и развитие осложнений.
- Хронический эпидидимит. Хронизация заболевания будет следствием недостаточного лечения или запущенности острого эпидидимита. Постоянное воспаление придатков яичка ведет к ухудшению качества спермы, что значительно влияет на мужскую фертильность. Хроническое воспаление провоцирует защитную реакцию в виде фиброзирования тканей, перекрывающих семявыводящий проток и приводящих к невозможности для мужчины иметь детей.
По распространенности процесса выделяют:
- Односторонний эпидидимит. Более частая форма заболевания, для которой характерно поражение придатка яичка с одной стороны, чаще слева.
- Двусторонний эпидидимит. Наблюдается у мужчин со сниженным иммунитетом.
Прогноз и профилактика
Прогрессирование эпидидимоорхита может стать причиной бесплодия, эректильной дисфункции, привести к фиброзу яичка и придатка, а также вызвать формирование свищей мошонки. Имеющееся в органе уплотнение может перейти в злокачественную опухоль. При своевременном лечении эпидидимоорхит хорошо поддается терапии и не вызывает появления осложнений.
В профилактических целях мужчинам следует избегать случайных половых связей или использовать во время таких половых актов барьерную контрацепцию. Следует избегать переохлаждений и резких перепадов температур. Для сохранения здоровья органов мошонки мужчинам следует выбирать белье из натуральных тканей. При любом травмировании половых органов следует показаться врачу. Соблюдение правил личной и интимной гигиены, а также своевременное лечение любых очагов инфекции позволят избежать эпидидимоорхита.
Причины воспаления придатков яичка
- Инфекционный фактор
- Неспецифическая инфекция:
- Бактерии (чаще Е.coli, стафилококк);
- Вирусы (вирус герпеса, гриппа, паротита и др.);
- Микоплазмы (Mycoplasma hominis, Mycoplasma urealiticum);
- Хламидии (Chlamydia traсhomatis);
- Грибы (кандида альбиканс и др.);
- Специфическая инфекция:
- Гонорея
- Сифилис
- Туберкулез
- Инфекционно-некротический фактор
- Перекрут привеска придатка приводит к его воспалению, и способствует присоединению бактериальной флоры, что еще больше ухудшает местное состояние тканей.
- Внедрение сперматозоидов в ткани придатка может вызвать развитие гранулематозного эпидидимита. Такой эпидидимит характеризуется длительным воспалительным процессом и отсутствием эффекта на антибактериальное лечение. В большинстве случаев причиной развития такой формы эпидидимита является стерилизация (перевязка семявыносящих протоков).
- «Застойный» фактор
- Половые излишества
- Прерванные половые акты
- Частые эрекции без полового акта
- Упорные запоры
- Геморрой
- Мастурбация
- Езда на велосипеде
- Травматический фактор
- Собственно травма
- Послеоперационные (аденомэктомия, и др.)
- После воздействия медицинских инструментов (катетер, бужирование уретры, цистоскопия и др.)
Общие и местные предрасполагающие факторы:
- Снижение иммунной функции организма в следствии тяжелых заболеваний (СПИД, сахарный диабет, хронический гепатит, рак и др.) или после тяжелых операционных вмешательств (аденомэктомия и др.).
- Затрудненный отток мочи (аденома простаты, различные сужения мочеиспускательного канала), создается благоприятный фон для роста патогенной микрофлоры.
- Переохлаждение, перегревание могут стать причиной снижения местных и общих защитных механизмов, увеличивая шансы развития эпидидимита.
Анализы и диагностика
Опытный врач может диагностировать заболевание после опроса пациента и осмотра пораженного органа. Но для того, чтобы уточнить диагноз, применяется ряд диагностических методов – как лабораторных, так и инструментальных.
- Визуальный осмотр – проводится ректальный осмотр, при котором врач оценивает состояние простаты, семенных пузырьков и куперовых желез. В ходе осмотра специалист определяет, развивается ли инфекционный процесс, а также может выявить аденому простаты, простатит.
- Лабораторные исследования – с помощью общего анализа крови определяется наличие инфекции и выраженность воспалительного процесса. Биохимический анализ крови позволяет определить наличие сопутствующих патологий и особенности воспалительного процесса. Также проводится общий анализ мочи и семенной жидкости. Может проводиться микроскопическое и бактериологическое исследование соскобов из уретры.
- Инструментальные методы – проводится ультразвуковое исследование, при котором определяются особенности поражения. МРТ – максимально информативный метод исследования.
Как лечить эпидидимит?
Лечение эпидидимита должно происходить под наблюдением квалифицированного медика, а курс терапии назначается только после качественной и профессиональной диагностики.
Лечение эпидидимита обычно представлено консервативной терапией и заключается в назначении антибактериальных препаратов, преимущественно широкого спектра действия, поскольку установление возбудителя неспецифического эпидидимита не представляется общедоступным процессом. Наряду с тем назначаются анальгетики, спазмолитики и десенсибилизаторы, иммуномодуляторы и витамины.
Лечение может сопровождаться иммобилизацией воспаленного органа суспензорием, а в постели — валиком под мошонку или прокладкой-полотенцем на бедра и под мошонку. В первые сутки допускаются холодные компрессы, а по мере стихания воспалительного процесса становятся уместными компрессы с камфорой, диатермия и УВЧ для рассасывания воспалительного инфильтрата.
Госпитализация будет целесообразна, если у больного наблюдается высокая температура тела, выраженная интоксикация, заметный воспалительный инфильтрат. Не исключено и хирургическое вмешательство, показания к которому возникают при нагноении воспаленного придатка. Когда же придаток становится очагом абсцессов, не остается другого выхода, как провести эпидидимэктомию, что сопровождается вскрытием абсцесса у тяжелых и ослабленных больных.
Хронические эпидидимиты требуют более основательного лечения, которому обычно предшествует анализ инфекционных агентов, выделенных из мочи, уретры, предстательной железы, семенных пузырьков. Антибактериальная терапия непременно сочетается с приемом иммуномодуляторов и препаратами для местной терапии. Хирургическое лечение будет показано при частых рецидивах и очевидно неэффективной консервативной терапии.
Прогноз при своевременном обращении к врачу оценивается как благоприятный. В то же время в случае нарушения проходимости придатка яичка и семявыносящего протока при двустороннем поражении склонно развиваться экскреторное бесплодие, поскольку при нормальном образовании сперматозоидов в яичке из-за обструкции семявыносящих путей в области придатка яичка или семявыносящего протока сперматозоиды в эякулят не поступают.
Что такое орхоэпидидимит
Орхоэпидидимит, или эпидидимоорхит – это воспаление органов мошонки: яичка и его придатка. Внешне воспаление яичка с придатком проявляется выраженной отечностью мошонки, которая сопровождается болезненностью и повышением температуры.
Орхоэпидидимит
Орхоэпидидимит на фото (18+) – http://prntscr.com/u65wtp.
Формы эпидидимоорхита:
- Острый и хронический. Для острой формы характерны выраженные симптомы. Хронический эпидидимит сменяет острый при отсутствии эффективной терапии. У 15% пациентов после острой формы яичко и придаток остаются уплотненными, в них поддерживается хроническое воспаление.
- Инфекционный и застойный. В первом случае причиной воспаления яичка и придатка являются инфекции, во втором – нарушение кровообращения в районе малого таза.
- Специфический и неспецифический – вызываемый половыми инфекциями, туберкулезной палочкой и условно-патогенной микрофлорой соответственно.
- Гнойный. Воспаление провоцирует нагноение и расплавление тканей яичка. Очень опасная форма.
Подробнее об острой форме орхоэпидидимита рассказывает врач уролог-андролог Алексей Корниенко
При травмах мошонки может возникнуть травматический эпидидимит. Данная форма составляет 10% всех случаев.
Локализация: воспаление развивается справа, слева или сразу на двух яичках – правосторонний, левосторонний и двусторонний эпидидимит соответственно.
Какими препаратами лечить эпидидимит?
Основой консервативной терапии при эпидидимите являются антибиотики. Предпочтение обычно отдается препаратам группы фторхинолов, а точнее фторхинолонам — это может быть Левофлоксацин или Офлоксацин. Отмечается широкий спектр действия препаратов и их способность проникать в ткани мочеполовой системы. Курс препаратов может быть дополнен доксициклинами, если общая длительность лечения будет составлять минимум две недели.
Альтернативной терапией может быть такая, которая приемлет прием препаратов из группы макролидов. Уместными будут такие противовоспалительные препараты как Диклофенак, Нурофен, Кеторол.
Дозировку препаратов и длительность курса их применения доктор назначает индивидуально, ориентируясь на течение заболевания, результаты лабораторной диагностики и индивидуальные особенности конкретного пациента.
Эффект антибактериальных препаратов должен дополняться эффектом обезболивания, для чего может применяться новокаиновая блокада семенного канатика в течение нескольких раз за весь курс лечения.
Диагностика и лечение
Диагноз ставит андролог или уролог при личном осмотре. Используются лабораторные методы диагностики, с помощью которых врач определяет характер инфекции. Кроме того, проводится УЗИ органов мошонки.
Больному назначают постельный режим, причем мошонка должна находиться в приподнятом состоянии, для чего, например, подкладывают полотенце. Назначается диета с исключением острой, жирной и жареной пищи, обильное питье.
Кроме того, обязательно лечат то инфекционное заболевание, которое вызвало развитие воспаления. Обычно назначают антибиотики широкого спектра действия.
По окончании острого процесса проводят физиотерапевтическое лечение.
При развитии гнойного абцесса необходимо проведение вскрытия и дренирование яичка для удаления гноя. В худшем, запущенном случае проводится орхиэктомия — удаление пораженного яичка. Поэтому не следует тянуть с визитом к врачу при симптомах орхоэпидидимита.
Как проводится диагностика эпидидимита?
В медицинском центре ЦЭЛТ вы можете пройти комплексное обследование для выявления эпидидимита.
- общие анализы мочи и крови;
- УЗИ мошонки с использованием допплерографии;
- анализы методом ПЦР на выявление инфекций (в том числе, хламидий и гонореи);
- посев мочи на наличие патогенной микрофлоры;
- магнино-резонансную томографию мошонки.
Наши врачи
Хромов Данил Владимирович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 35 лет
Записаться на прием
Кочетов Сергей Анатольевич
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 34 года
Записаться на прием
Перепечай Дмитрий Леонидович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 40 лет
Записаться на прием
Мухин Виталий Борисович
Врач-уролог, заведующий отделением урологии, кандидат медицинских наук
Стаж 34 года
Записаться на прием
В чем заключается лечение эпидидимита?
Устранением патологии занимается . При острой стадии и росте температуры проводится госпитализация со строгим сохранением постельного режима. Локально делают холодные компрессы на мошонку и фиксируют ее в нормальном положении. Нормализуется рацион, исключаются острые и кислые продукты. Далее проводится физиотерапия, прием антибиотиков и витаминов. Если образовался гной, то проводят вскрытие и очистку. В крайних случаях придаток удаляется, чтобы избежать распространения инфекции.
Терапия этого заболевания должна проводиться под тщательным контролем специалиста-уролога. Врачи клиники ЦЭЛТ обладают большим практическим опытом и внушительным багажом знаний, а значит, помогут вам избавиться от этой патологии в самые короткие сроки.
В современной медицине используются консервативные и хирургические методы лечения воспаления придатка яичка. Консервативные методы актуальны при отсутствии нагноения и высокой интоксикации, когда симптоматика выражена не так ярко. Блокирование семенных канальцев, скопление гноя, рост температуры тела и острая боль при эякуляции являются основными показаниями к хирургическому вмешательству.
Консервативное лечение острого и хронического эпидидимита
Терапевтическое лечение назначается, если:
- Отсутствуют скопления гноя.
- Нет обострения патологии.
- Не образовались гематомы.
- Анализы выявляют легкую или среднюю стадию эпидидимита.
Продолжительность лечения от 1 до 4 недель в зависимости от инфекции или вируса, спровоцировавшего развитие заболевания. Специалист делает тесты на реакцию на антибиотики, после чего выбирает препарат с индивидуальными особенностями клиента. Может назначаться сразу 2 антибиотика или противомикробных препарата для синергии и лучшего результата.
Хирургическое лечение острого и хронического эпидидимита
Отсутствие результата при консервативном лечении и тяжелая стадия эпидидимита являются главными показаниями к хирургическому вмешательству. Существует 5 видов операций:
- Орхиэктомия – полное удаление яичка и придатка в самых тяжелых случаях.
- Эпидидимэктомия – удаление воспаленного придатка.
- Пункция из мошонки – позволяет нормализовать давление в мошонке и устранить боль.
- Частичная резекция придатка – резекция зоны с большим скоплением гноя.
- Надсечка – вскрытие микроабсцессов и очистка придатка.
Выбор хирургического лечения проводит лечащий врач на основе анамнеза и данных, полученных во время диагностики.
Профилактика эпидидимита
Главное правило – регулярная сдача анализов и диагностика органов мочеполовой системы. Если есть подозрения на воспаления простаты, мочевого пузыря, яичек и придатков, нужно немедленно пройти диагностику. Посещайте уролога 1-2 раза в год, чтобы исключить развитие патологии.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| Прием врача хирургического профиля (первичный, для комплексных программ) | 2 700 |
| УЗИ мошонки | 3 000 |
| Дуплексное сканирование сосудов мошонки | 3 500 |
- Орхит
- Цистит
Осложнения эпидидимита
Каждая болезнь, если ее не лечить, приводит к плачевным результатам, так и острый эпидидимит в запущенной форме может являться причиной к появлению следующих результатам:
- Гнойный абсцесс в мошонке (развивающееся в тканях воспаление, наполненная гноем полость в мягких тканях тела, ограничен от окружающих тканей капсулой)
- Орхит (воспалительный процесс мужской половой системы, который заключается в воспалении всех тканей яичка).
- заболевание из острой формы может перейти в хроническую.
- Воспалительный процесс может распространиться и на другое яичко.
- Сепсис (заражение крови, вызываемое бактериями). Если сепсис переходит в септический шок, кровяное давление резко падает. Это может привести к смерти.
- Гангрена Фурнье — это быстро прогрессирующая гангрена (омертвение тканей) мошонки.
- Фимоз (невозможность оголить головку полового детородного органа из-за сужения крайней плоти).
- Пиоцеле ( кистовидное растяжение околоносовой пазухи со скоплением гноя в ее полости).
Симптомы орхоэпидидимита у мужчин
Острый орхоэпидидимит начинается с сильной боли в паху, которая в течение нескольких часов концентрируется в яичке. Мошонка вокруг него набухает, становится напряженной, краснеет, очень болезненна. Температура тела может подняться до 39˚С, также характерны симптомы общей интоксикации: тошнота, слабость, лихорадка, головная боль. Острое состояние продолжается около недели, затем симптомы постепенно стихают. Возможен и другой вариант развития событий – образование абсцесса в придатке или яичке.
При хроническом орхоэпидидимите температура тела нормальная. Дискомфорт в яичке возникает при физических нагрузках, длительном сидении или во время секса. При ощупывании мошонки и надавливании на яичко ощущается болезненность. Обострения обычно случаются весной и осенью, затем наступает краткосрочная ремиссия и дискомфорт возвращается.
Наружные (внешние) половые органы
Половой член (фаллос или пенис) – половой орган, с помощью которого из организма выводится моча и сперма во время полового акта. Член имеет корень или основание, ствол и головку. Корень скрепляется с лобковой костной тканью. Ствол состоит из пещеристых и губчатых тел, которые наполняются кровью. В конце ствола находится головка, покрытая нежной кожей, обладающей железами, вырабатывающими смегму.
Крайняя плоть соединяется с головкой эластичной кожной складкой – уздечкой. С её помощью во время эрекции головка полностью обнажается. Надрывы болезненны, разрыв же может повлиять на нарушение половой функции. Головка полового члена, как правило, имеет форму гриба. Остроконечные головки встречаются у длинных, узких пенисов. В редких случаях также возможна цилиндрическая форма.
На самой головке имеется большое количество нервных окончаний, что делает её крайне чувствительной. Чуть меньшей чувствительностью обладает ствол члена на участке 2-3 см ниже головки. Вверху головки имеется отверстие, которое является выходом из уретры, через которое выводится моча или сперма во время эякуляции.
Внешне половой член может различаться. Во время эрекции он часто искривляется, в прямом виде при в возбуждённом состоянии бывает редко. Средние размеры члена зависят от состояния: в спокойном – 5-10 см, во время эрекции – 14-16 см, то есть соответствуют глубине женского влагалища.
Смегма (смазка) – является секретом желез крайней плоти, состоящим из жиров микобактерий. Они имеют белый цвет и равномерно распределяются по поверхности головки. Её функция – уменьшение трения головки о крайнюю плоть. Застаивание смегмы при нарушении личной гигиены приводит к её застоям и образованиям воспалительных процессов. Её необходимо удалять с помощью подмывания, не дожидаясь затвердевания.
Сперма – это смесь, выделяемая при эякуляции (оргазме) во время полового акта или мастурбации. Она является продуктом внутренних половых органов: яичек и их придатков, предстательной железы, уретры и семенных пузырьков. Она состоит из семенной плазмы и сперматозоидов.
Состав спермы:
- жидкость семенных пузырьков – 65%;
- жидкость простаты – 30%;
- сперматозоиды – 5%.
Согласно медицинским нормам, удельный вес подвижных сперматозоидов должен составлять не менее 70% от общего числа. Эти данные определяются с помощью специального теста, который проходится в рамках обследования половой системы мужчины – спермограммы.
Мошонка – кожно-мышечный орган, состоящий из внешнего кожного покрова и внутренней полости, где располагаются яички, их придатки и начальный отдел семенного канатика. Кожа данного органа имеет пигментированный вид, содержит большое количество потовых и сальных желез и покрыта редкими волосами. Мошонка является также эрогенной зоной мужчины.
Ваш лечащий докторКалайчев Онис Владимирович
О клинике
Отзывы
Диагностирование эпидидимита
Заболевание можно диагностировать следующим образом:
- Сбор анамнеза, включающий в себя разговор с пациентом о развитии болезни, условиях жизни, перенесенных заболеваниях, операциях, травмах, хронической патологии, аллергических реакциях, наследственности и др.).
- Осмотр простаты, семенных пузырьков и куперовых желез.
- УЗИ мошонки, которое позволяет врачу узнать информацию о расположении воспаления, а также об обширности патологического процесса.
- Клинический анализ крови и мочи.
При диагностике эпидидимита может потребоваться лабораторная диагностика:
- ЦДК (цветное допплеровское картирование) — прямая визуализация потоков крови, она позволит исключить у пациента перекрут яйца. Без срочного лечения эта аномалия приводит к формированию ишемических изменений в яичке, вплоть до необратимых нарушений функций железы и её омертвления.
- ПЦР (соскоб биоматериала из уретры) — данная процедура назначается при выявлении уретрита или при подозрении на ИППП (инфекций передающихся половым путём).
- Бакпосев мочи (бактериологический посев мочи на микрофлору и чувствительность к антибиотикам).
- Спермограмма — исследование семенной жидкости, которое позволяет определить способность спермы к оплодотворению.
Заключение
Запомнить:
Орхоэпидидимит может привести к необратимому бесплодию, поэтому при дискомфорте в яичке необходимо обратиться к урологу или андрологу.
В ходе лечения важно контролировать результат и соблюдать предписанный врачом режим. В противном случае орхоэпидидимит перейдет в хроническую форму.. Болит ли у вас яичко?
Poll Options are limited because JavaScript is disabled in your browser.
Болит ли у вас яичко?
Poll Options are limited because JavaScript is disabled in your browser.
Что еще нужно почитать по этой теме:
- Почему у мужчин могут болеть яички;
- Симптомы и лечение орхита (воспаления яичка) у мужчин;
- Симптомы и лечение эпидидимита у мужчин.
- https://studfile.net/preview/1468790/page:73/
- https://cyberleninka.ru/article/n/ostryy-orhoepididimit-sovremennye-aspekty-etiologii-diagnostiki-i-lecheniya-obzor-literatury/viewer