Перитонит
Содержание:
- От чего возникает перитонит: причины развития
- Осложнения
- Классификация
- ОТГРАНИЧЕННЫЕ ПЕРИТОНИТЫ
- Симптомы
- Прогноз
- Операция при перитоните
- Причины бактериальных перитонитов
- Профилактика дисбактериоза после перитонита
- Возбудители бактериальных перитонитов
- Лечение заболевания
- Цены на услуги
- Методы диагностики
- Как выглядит острое течение перитонита
- Проявления у детей
- Оперативное лечение спаечной болезни
- Лечение
- Лечение перитонита
От чего возникает перитонит: причины развития
От чего возникает перитонит? Причины развития перитонита могут быть различными, но обычно данная патология развивается как осложнение воспалительно-деструктивных заболеваний органов брюшной полости.
Каким заболеваниям не был бы спровоцирован перитонит, причины его — бактерии.
Наиболее часто это неспецифическая флора ЖКТ. Например:
- грамотрицательные аэробы (кишечная палочка, синегнойная палочка, энтеробактер)
- грамположительные аэробы (стафилококки, стрептококки)
- анаэробы (клостридии, фузобактерии, бактероиды)
Примерно в 60-80% всех клинических случаев при бактериальном посеве определяется ассоциация микробов, например, кишечная палочка и стафилококк.
Итак, могут спровоцировать перитонит причины следующего характера:
- Наличие таких заболеваний, как сальпингит, энтероколит, туберкулез почек и др., при которых микрофлора в брюшину попадает гематогенным, лимфогенным путем, либо по фаллопиевым трубам
- Травмы брюшной полости, а также оперативные вмешательства на органах брюшной полости
- Воспалительно-деструктивные заболевания брюшной полости — наиболее частые причины перитонита. Это может быть аппендицит, болезнь Крона, прободная язва желудка, или 12-перстной кишки, кишечная непроходимость, разрыв кисты яичника, панкреатит, ущемление грыжи и др.
Выделяют также ревматоидные, канцероматозные, паразитарные перитониты.
Осложнения
При отсутствии своевременного и грамотного лечения заболевание может иметь достаточно серьезные последствия, касающиеся не только репродуктивной системы женщины, но и всего организма в целом.
Осложнения острого сальпингоофорита:
- пельвиоперитонит – воспаление брюшины малого таза;
- перитонит – воспаление брюшины;
- абсцессы ректовагинального углубления;
- межкишечные абсцессы;
- спаечный процесс в малом тазу между трубой, яичником, маткой, стенкой таза, мочевым пузырем, сальником и петлями кишечника;
- инфекционно-воспалительные процессы мочеполовых органов;
- риск развития внематочной беременности;
- невынашивание беременности.
Нелеченный сальпингоофорит, в особенности в гнойных формах, может привести к тяжелым последствиям, включая угрозу жизни.
Хронический двусторонний сальпингоофорит зачастую становится причиной бесплодия у женщин, которое впоследствии практически не поддается лечению.
Среди других неблагоприятных последствий хронической формы заболевания выделяют: непроводимость маточных труб, психосексуальные расстройства, нарушения со стороны эндокринной, сосудистой, нервной систем.
Классификация
Врачи классифицируют перитонит в зависимости от того, есть ли инфекция, какова причина ее возникновения, как она распространяется и как протекает (таблица 1).
| Классификация | Вид перитонита | Характеристика |
|---|---|---|
| По течению | Острый | Образуется на фоне острого хирургического заболевания органов брюшной полости |
| Хронический |
Развивается на фоне других инфекций, например асцита (излишняя жидкость в брюшной полости), туберкулеза, микоза (заболевание кожи, которое вызвано паразитами-грибами), сифилиса, цирроза печени Другие причины: стихание острой формы перитонита и превращение ее в затяжную и постоянную; наличие инородных тел в брюшине — протезов и имплантатов |
|
| По распространенности воспаления | Местный (локальный) | Инфекция поражает лишь какую-то одну область брюшины |
| Распространенный (разлитой) | Инфекция присутствует в 2–5 областях брюшной полости, полное поражение всей серозной оболочки | |
| По происхождению и пути распространения | Первичный |
Встречается крайне редко. Инфекция переносится из других органов через кровь, лимфу, пищеварительный тракт. Может развиться вследствие цирроза печени, невротического синдрома, иммунной недостаточности, аутоиммунных заболеваний, туберкулеза, при диализной терапии. Полые органы не затронуты |
| Вторичный |
Встречается часто. Начинается по причине разрушения клеток и тканей (прободная язва, аппендицит, воспалительные заболевания органов брюшной полости, гинекологические заболевания, опухоли органов брюшины), после травмы органов или сильного хирургического вмешательства. Повреждаются полые органы |
|
| Третичный |
Возникает из-за слабой иммунной системы пациента, которая неспособна противостоять вредным микроорганизмам в брюшной полости. Причины ослабленного иммунитета: операция, наличие серьезных заболеваний (ВИЧ, СПИД, туберкулез) |
|
| Туберкулезный перитонит | Инфекция проникает через кровь из пораженного кишечника, если есть туберкулезный сальпингит (воспаление маточных труб), нефрит (поражение почек) или гастрит | |
| По наличию и характеру масс, попавших в брюшную полость | Сухой | Без экссудата — жидкости, которая выделяется при воспалении |
| Экссудативный | Серозный, фибринозный, гнойный, каловый, желчный, гемморагический, химический | |
| По виду инфекции | Бактериальный | Инфицирование жидкости, которая содержится в брюшной полости. Чаще всего возбудителем инфекциями становятся: Escherichia coli, Klebsiella pneumoniae или Streptococcus pneumoniae |
| Асептический | Попадание в брюшину химикатов (спирта, йода, антисептиков) или мочи, крови, желудочного сока |
Первичный перитонит развивается очень редко. упоминает лишь о 50 известных случаев первичного перитонита у здоровых взрослых людей, без наличия иных сопутствующих заболеваний или факторов, провоцирующих появление инфекции.
ОТГРАНИЧЕННЫЕ ПЕРИТОНИТЫ
Поддиафрагмальный абсцесс локализуется в правом или левом поддиафрагмальном пространстве и является осложнением различных острых хирургических заболеваний органовбрюшной полости: аппендицита, перфоратизной язвы желудка, острого холецистита и различных операций на органах брюшнойполости.
Клиника и диагностика: основная жалоба больных постоянные боли, локализующиеся в одном из предребий, который иррадиируют в надплечье, лопатку, спину. Беспокоит тошнота, икота. Температура тела повышена до фебрильных цифр, носит интермиттирующий характер. Пульс учащен до 100 в минуту
При осмотре обращает на себя внимание вынужденное положение больного на боку, иногда полусидя. Живот вздут, болезненный при пальпации в подреберье, в межреберных промежутках соответственно локализации гнойника
Симптомы раздражения брюшины определяются нечасто. В анализе крови выявляются лейкоцитоз, нейтро-филез, увеличение СОЭ. Прямым рентгенологическим симптомом поддиафрагмального абсцесса является наличие уровня жидкости с газовым пузырем над ним.
Лечение только хирургическое — вскрытие и дренирование гнойника. Может быть применен как чрезбрюшинный, так и внебрюшинный доступ по А.В.Мельникову. Последний предпочтительнее, так как удается избежать массивного бактериального обсеменения брюшной полости.
Абсцесс прямокишечно-маточного углубления.
Локализация этого гнойника — наиболее низкий отдел брюшной полости — область малого таза. Основными причинами его развития являются деструктивный аппендицит, в ходе оперативного лечения которого брюшная полость была плохо санирована, гнойные гинекологические заболевания. Несколько реже абсцесс прямокишечно-маточного углубления является следствием перенесенного гнойного перитонита.
Клиника и диагностика: больные жалуются на довольно интенсивные боли в нижней части живота, тенезмы. Колебания температуры достигают 2-3 градуса с повышением до 39CC и выше. При ректальном исследовании определяют нависание передней стенки прямой кишки, резкую болезненность при пальпации этой области. У женщин при вагинальном исследовании можно выявить нависание заднего свода влагалища. В анализе крови можно выявить признаки, характерные для гнойного процесса.
Лечение: хирургическое — под общим обезболиванием производят расширение ануса, пункцию гнойника через переднюю стенку прямой кишки и вскрытие абсцесса по игле, введенной в полость гнойника В образовавшееся отверстие вводят дренажную трубку.
Межкишечный абсцесс развивается в результате острого деструктивного аппендицита, прободной язвы желудка, после перенесенного разлитого гнойного перитонита.
Клиника и диагностика: боли в животе различной интенсивности, периодическое вздутие живота, повышение температуры до ЗЗ’^. Живот остается мягким, признаков раздражения брюшины нет и лишь при близкой локализации гнойника к передней брюшной стенке и при его больших размерах определяется защитное мышечное напряжение передней брюшной стенки. 8 крови определяют лейкоцитоз, увеличение СОЭ
При достаточно больших размерах абсцесса рентгенологически выявляют очаг затемнения с уровнем жидкости и газа. Определенную помощь в диагностике межкишечных абсцессов может оказать ультразвуковое исследование.
Симптомы
В то время как острый перитонит проявляется ярко выраженной симптоматикой и требует немедленной медицинской помощи, при хроническом клиническая картина практически всегда слабая, стертая. Симптомы возникают из-за воспалительного процесса в брюшной полости, скопления жидкости, образования спаек и нарушения работы внутренних органов, интоксикации в результате попадания в кровь веществ, образующихся в процессе воспаления и гибели тканей.
Основные проявления хронического перитонита:
- дискомфорт и боли в области живота, которые периодически усиливаются;
- вздутие, увеличение размеров живота;
- общая слабость, повышенная утомляемость;
- постоянное небольшое повышение температуры тела — обычно до 37,5° C;
- повышенная потливость;
- потеря веса;
- проблемы со стулом, мочеиспусканиями.
Чаще всего больной не может точно сказать, когда у него началось заболевание, потому что симптомы нарастают постепенно.
При экссудативной форме хронического перитонита развивается асцит — в брюшной полости скапливается жидкость. В норме ее быть не должно — на поверхности брюшины присутствует лишь небольшое количество смазки, чтобы обеспечить свободное скольжение внутренних органов.
Поначалу, пока объем жидкости небольшой, она не вызывает никаких симптомов и может быть обнаружена только во время ультразвукового исследования. Постепенно становится заметным увеличение живота, возникают нарушения стула, дефекации, беспокоят частые отрыжки, изжога, боли в животе. Появляются отеки на ногах. Когда жидкости много, она ограничивает движения диафрагмы, и это приводит к одышке.
При адгезивной (спаечной) форме хронического перитонита между листками брюшины формируются сращения — спайки. Они деформируют внутренние органы и нарушают их работу. Собственно, это в основном и вызывает симптоматику. В финале может развиться картина кишечной непроходимости, задержка мочеиспусканий, у женщин исчезают месячные.
Туберкулезный перитонит когда-то был ведущей формой хронических перитонитов. В настоящее время он встречается редко. Он может протекать в разных формах:
- экссудативной — когда в брюшной полости образуется большое количество жидкости;
- сухой — когда формируются бугры, напоминающие опухоли;
- язвенно-гнойной — когда в брюшной полости формируются многочисленные спайки, а между ними находятся очаги творожистого распада тканей.
Канцероматоз брюшины — довольно распространенное явление при онкологических заболеваниях на поздней стадии. При этом злокачественные клетки распространяются по поверхности брюшины. Они нарушают всасывание жидкости, и у больного развивается асцит. Также скоплению жидкости в брюшной полости способствуют поражения лимфатических узлов и печени. Канцероматоз брюшины и асцит у онкологических больных сильно ухудшают прогноз. Например, при колоректальном раке, осложнившемся этими состояниями, средняя выживаемость без лечения составляет всего 5 месяцев, а на фоне паллиативной терапии — 12 месяцев.
Прогноз
Во многом прогноз перитонита зависит от того, насколько оперативно удалось диагностировать болезнь и провести операцию. На смертность от инфекции влияет как возраст пациента, так и наличие иных заболеваний: поражение печени, почек или наличие злокачественных образований.
Известно, что летальность при третьей фазе перитонита уже при неспособности органов брюшной полости поддерживать свои функции составляет 80–90%. Если вовремя обратиться за помощью, то операция, проведенная оперативно в первые несколько часов, спасает жизни людей в 90% случаев. С каждым следующим днем промедления процент выздоровления уменьшается в два раза
Поэтому так важно обращать внимание на первые симптомы инфекции (боль в животе, слабость, сухость во рту, повышение температуры), ни в коем случае не пить обезболивающие и немедленно обратиться за помощью к врачу
Операция при перитоните
Когда нужна операция при перитоните?
Целями оперативного вмешательства при перитоните являются:
- устранение экссудата (жидкость, выделяющаяся из кровеносных сосудов при воспалении) и инфицированных тканей;
- резекция или изолирование источника инфекции;
- декомпрессия (освобождение от жидкости и газов) желудочно-кишечного тракта;
- санация брюшной полости.
Этапами операции при воспалении серозного покрова брюшины являются:
- предоперационная подготовка;
- обеспечение доступа;
- устранение или отграничение очага инфекции;
- промывание брюшной полости;
- декомпрессия кишечника;
- дренирование (создание условий для постоянного оттока содержимого) брюшной полости;
- ушивание раны.
Подготовка к операции
Этапами подготовительной терапии пациента являются:
- внутривенное вливание препаратов;
- опорожнение желудочно-кишечного тракта;
- анестезия.
Медикаментозная подготовка пациентаЦелями внутривенного влияния являются:
- Восполнение объема циркулирующей крови.
- Коррекция нарушений центрального и периферического кровообращения.
- Обеспечение необходимой концентрации антибиотиков в тканях для меньшего распространения инфекции и профилактики септического шока. При выраженном синдроме полиорганной недостаточности и нестабильном кровообращении пациенту проводится искусственная вентиляция легких.
Очищение желудочно-кишечного трактаАнестезияРазрез при проведении операцииразрез, который проводится по белой линии живота, от нижнего конца грудины к лобкуУдаление или отграничение причины перитонитааппендикс или желчный пузырьметоды выведения наружу тонкой или ободочной кишкисоединение двух полых органовОчищение брюшной полостивещество, которое образуется при свертывании кровиДекомпрессия кишечникавывод части тонкой кишки наружу через отверстие в брюшной стенкесозданное искусственным путем отверстие и выведенное на переднюю стенку брюшной областиОчищение брюшной полостивведение через катетер специальных препаратов в брюшную полость и ее удаление спустя некоторое времяЗашивание хирургической раныВариантами ушивания операционного разреза являются:
- Наложение сплошного шва без дренажей – этот способ используется при несильном уровне распространения инфекции, когда отсутствует риск возникновения абсцессов. В таких случаях расчет идет на то, что организм может самостоятельно справиться с инфекционным процессом при помощи антибиотиков.
- Зашивание разреза с пассивным дренированием – дренажи используются для оттока экссудата и ввода антибиотиков.
- Сближение краев раны – используется при установке дренажей у брюшной стенки для промывания брюшины и вывода гноя.
- Открытый способ – применяется при наличии большого количества гноя или обширного воспаления тканей брюшной стенки. При таком методе вывод экссудата проводится через открытую рану, которая прикрывается тампонами.
Послеоперационный период
Направлениями послеоперационной терапии являются:
- прием антибиотиков для снижения количества вредных микробов в организме;
- проведение лечебных мероприятий, направленных на детоксикацию организма;
- коррекция метаболических нарушений;
- восстановление функциональности кишечника.
Причины бактериальных перитонитов
Причинами бактериальных вторичных перитонитов являются:
- воспаление червеобразного отростка;
- прободение язвы желудка или двенадцатиперстной кишки;
- воспаление женских половых органов;
- патологии кишечника и желчных путей;
- травмы живота.
Воспаление женских половых органов
Патологиями женских внутренних половых органов, которые могут стать причиной перитонита, являются:
- сальпингит – воспаление маточных труб;
- сальпингоофорит – воспаление маточных труб и яичников;
- пиосальпинкс – скопление гноя в маточных трубах;
- разрыв кисты яичника;
- разрыв маточной трубы.
матки
Патологии кишечника и желчных путей
перфорации язв или непроходимости кишечникахолециститахПатологиями кишечника и желчных путей, которые могут стать причиной перитонита, являются:
- непроходимость кишечника;
- дивертикулы кишечника;
- прободение язв при болезни Крона;
- перфорация язв при колитах;
- холециститы;
- желчекаменная болезнь.
энтероколитахв желчи содержатся желчные кислоты
Профилактика дисбактериоза после перитонита
дисбактериозауменьшение полезных и увеличение вредных бактерий в кишечникеПравилами питания, которые помогут восстановить микрофлору кишечника, являются:
- Отказ или снижение потребления всех видов сахара и его заменителей (мед, кленовый сироп, кукурузный сироп, глюкоза, фруктоза, мальтоза, сорбит, сахароза).
- Исключение продуктов, приготовленных с использованием процессов ферментации (пиво, вино, сидр, имбирный эль).
- Минимальное потребление пищевых изделий, которые могут содержать дрожжи и плесень (сыры, уксус, маринады, хлебобулочные изделия, изюм, квас).
- Исключение блюд, в состав которых входят красители, ароматизаторы, усилители вкуса. Большая концентрация этих элементов находится в фаст-фуде.
- Употребление тушеной моркови и свеклы. В состав этих овощей входит пектин – вещество, которое обладает сорбирующим (всасывающим) свойством и способствует выводу токсинов из организма.
- Включение в меню молочных и молочнокислых продуктов (кефир, творог, йогурт, кумыс, молоко). Следует отметить, что пользу организму в борьбе с дисбактериозом приносят кисломолочные продукты, срок которых не превышает 1 дня. По истечении 24 часов в кефире и твороге развиваются сапрофитные бактерии, которые угнетают функцию кишечника и могут вызвать запоры.
- Употребление продуктов, обогащенных лактобактериями и бифидобактериями. Такими элементами обогащены такие кисломолочные продукты как бифидок, биокефир, кисломолочный лактобактерин.
- Внесение в меню слизистых супов и каш, приготовленных из гречневой или овсяной крупы. Эти блюда улучшают работу кишечники и препятствуют поносам.
Возбудители бактериальных перитонитов
микрофлора Микроорганизмы, которые могут стать причиной перитонита
| Специфическая флора | Неспецифическая флора | |
|
||
|
|
|
| В 50 – 60 процентах случаев перитонита наблюдаются микробные ассоциации. Они представлены одновременно 2 или 3 возбудителями. Чаще всего это кишечная палочка и стафилококк, а также анаэробная неклостридиальная флора. |
Лечение заболевания
Лечение (или эутаназия) должны рассматриваться только после того, как установлен окончательный диагноз или вероятность инфекционного перитонита очень высока. Если установлен диагноз FIP, то прогноз всегда фатальный. Средняя выживаемость составляет примерно 9 дней при выпотной форме, при сухой в редких случаях продолжительность жизни может быть значительно выше.
Иногда поступают сообщения о «выздоровевших» кошках, но ни одного задокументированного случае с тщательно проведенной диагностикой и лабораторным подтверждением доложено не было. Иногда кошки выживают в течение нескольких месяцев после постановки клинического диагноза, но достоверно неясно, связано ли это с лечением.
Поскольку инфекционный перитонит кошек вызывается воспалительным ответом и нарушением нормального клеточного иммунитета на FcoV, поддерживающее лечение имеет целью подавление иммунной и воспалительной реакции, обычно с помощью кортикостероидов. Дополнительно проводится симптоматическая терапия, направленная на улучшение качества жизни животного.
На сегодняшний день, однако, не имеется контролируемых исследований, которые доказали бы полезный эффект терапии стероидами.
Также проводились исследования по лечению кошек с использованием интерферона-омега, но не было получено положительных данных по сравнению с плацебо.
Цены на услуги
Первичный приём гинеколога + УЗИ (оценка жалоб, сбор анамнеза, осмотр на гинекологическом кресле, УЗИ малого таза, консультация)
Первичный прием – обращение к врачу конкретной специальности в первый раз.
1500 ₽
Повторный приём гинеколога
700 ₽
УЗИ малого таза у женщин (полость матки, яичники)
1300 ₽
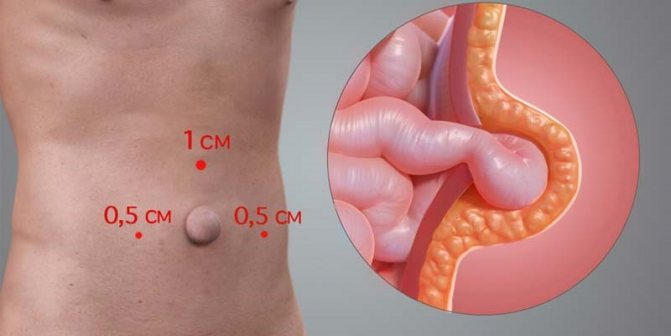
Для понимания возникновения спаек брюшины необходимо знать строение брюшины: гистологическое строение брюшины довольно сложно, она включает ряд морфологически разных слоев, неоднородного строения. Самым поверхностным слоем является мезотелий — в физиологических условиях происходит непрерывная смена клеток мезотелия. В брюшной полости всегда имеется жидкость, которая выделяется в определенных участках брюшины путем ультрафильтрации из сосудов.
Благодаря движениям диафрагмы и перистальтики жидкость свободно передвигается в брюшной полости и попадает в участки брюшины, где она всасывается. Наличие жидкости в брюшной полости в значительной степени облегчает перистальтические движения кишечника и устраняет трение между серозными оболочками органов брюшной полости.
Методы диагностики
Из-за слабо выраженных симптомов хронический перитонит бывает сложно диагностировать
При этом важно не только выявить данное состояние, но и разобраться в его причинах. Во время первичного приема врач должен правильно собрать анамнез, оценить симптомы, тщательно осмотреть больного — это помогает направить диагностический поиск в нужное русло и назначить необходимые методы диагностики
Базовое обследование при подозрении на хронический перитонит обычно включает:
- Общеклинический анализ крови. В нем обнаруживаются признаки воспалительного процесса: увеличение количества лейкоцитов со сдвигом лейкоцитарной формулы влево, увеличение СОЭ.
- УЗИ, КТ и МРТ брюшной полости помогают обнаружить очаги поражения во внутренних органах, инфильтраты, скопление жидкости и другие патологические изменения.
- Диагностическая лапароскопия — осмотр брюшины специальным инструментом с миниатюрной видеокамерой (лапароскопом) через прокол в брюшной стенке.
- Иногда, если другие методы не помогают до конца разобраться в ситуации, выполняют диагностическую лапаротомию — разрез на брюшной стенке. Обычно, когда хирург разберется в ситуации, эта диагностическая операция сразу переходит в лечебную.
В зависимости от причины хронического перитонита, могут быть назначены и другие исследования.
Врачи в клинике Медицина 24/7 всегда назначают обследование в объеме, который объективно необходим в конкретном случае. Цель наших специалистов — максимально быстро установить точный, достоверный диагноз и сразу начать лечение в соответствии с современными международными стандартами.
Как выглядит острое течение перитонита
Классическая картина острого течения перитонита сопровождается резкой болью в животе, которая постоянно усиливается, тошнотой и неутихающей рвотой, прогрессирующей лихорадкой. Кроме того, при пальпации больной ощущает значительную болезненность передней стенки живота, её сильную напряжённость. Спустя некоторое время при остром течении наступает так называемый синдром мнимого благополучия (временное затишье), когда наступает частичный паралич болевых рецепторов, из-за чего боль несколько утихает. Однако через 2-3 часа болевой синдром возвращается с ещё большей силой.
Проявления у детей
Развитие перитонита у детей также характеризуется некоторыми нетипичными признаками. Например, острый болевой синдром у ребёнка – скорее исключение, чем правило. Детский организм находится в стадии формирования, поэтому обычно перитонит начинается с общего ухудшения самочувствия, и, в целом, симптоматика не так ярко выражена, как у взрослых. Если патология начинается после травмы, аппендицита или инфекционного поражения, у детей наблюдается:
- общая слабость и вялость;
- ухудшение аппетита;
- плаксивость и капризность;
- нарушения сна, бессонница;
- повышение температуры;
- расстройство стула (чаще запор, чем понос);
- вздутие живота;
- боль внизу живота;
- сухость кожи, жажда.
Что касается первичной формы перитонита, быстро проходящая реактивная фаза протекает аналогично, после чего наступает токсическая стадия с такими признаками:
- сильно повышенная температура (до 40 градусов);
- боли в нижней части живота;
- тошнота и частая рвота;
- жидкий стул;
- ломота в теле, боли в мышцах;
- побледнение кожных покровов;
- язык сухой, обложенный белым налётом.
При разлитом перитоните у ребёнка наблюдаются выраженные неприятные ощущения справа в подвздошной области, повышение температуры до 37,5-38 градусов, слабость, ломота в теле, боли в суставах.
Аппендикулярный перитонит сопровождается инфекционно-воспалительным синдромом, а также признаками абдоминального поражения:
- разлитой болью в животе без чёткой локализации;
- напряжением мышц передней стенки живота;
- ощущением скопления жидкости в брюшине;
- нарушением сна;
- повышением температуры тела;
- частой рвотой неутихающего характера;
- потерей веса;
- желтушностью кожи и склер;
- гипоксией;
- подавленностью общего состояния, вялостью и слабостью.
Оперативное лечение спаечной болезни
Лечение является весьма трудной задачей — никогда нельзя быть уверенным в том, что лапаротомия, произведенная при спаечной болезни будет последней для больного и ликвидирует процесс, вызвавший спаечный процесс. Поэтому всегда стоит продумать целесообразность той или иной операции, составить четкий план на основании клинического обследования. Лишь в экстренных случаях надо отказаться от этой схемы. Вопрос о припаянности петель тонкой кишки к рубцу остается открытым. Поэтому при лапаротомии старый рубец иссекать не следует — разрез делают отступив от рубца на 2-3 см.
При разделении спаек кишок целесообразно использовать гидравлическую препаровку новокаином. Десерозированные участки стенок кишок необходимо тщательно ушивать. Припаянные участки сальника пересекать между наложенными лигатурами. В тех случаях, когда кишечные петли образуют очень спаенные конгломераты, и разделить их не представляется возможным необходимо наложить обходной анастомоз между приводящим отделом кишки и отводящим (как бы шунитровать), поскольку разделение этого конгломерата займет массу времени, а во-вторых вызовет дополнительную травму брюшину. Перед решением о плановом оперативном вмешательстве больные требуют качественного рентгенологического обследования. Во время операция освобождение кишечных петель из спаек довольно сложная задача, на которую по мнению Нобля уходит около 90% времени операции. В 1937 году Ноблем была предложена операция, которая получила названии энтеропликации кишки по Ноблю.
Сущность операции заключается в том, что после разделения спаек петли кишок укладывались горизонтально или вертикально и в зоне брыжеечного края сшивались между собой непрерывной нитью. Таким образом петли кишок были фиксированы в определенном положении, в дальнейшем они срастались между собой
Рецидивы кишечной непроходимости наблюдались после операции — 12-15%, поэтому к этой операции относились осторожно. Кроме того сшивание кишечных петель отнимает много времени, затем петли начинают хуже перистальтировать.
В 1960 году данный принцип операции был модифицирован Чальдсом и Филлипсом, которые предложили производить энтеропликацию не путем сшивания кишечных петель, а путем прошивания длинной иглой брыжейки тонкой кишки. Операция этим способом дает лучшую перистальтику, и дает более легкий послеоперационный период. Кроме того на эту операцию затрачивают меньше времени.
В 1956 году Уайтом и в 1960 году Дедером была предложена фиксация петель кишок эластичной трубкой, введеной в просвет кишки путем энтеростомии. Дедерер предлагал выполнять микрогастростому, через которую вводил на все протяжение тонкой кишки длинную трубку со множеством отверстий. Этот метод очень не плох в связи с тем что трубка являлась каркасом для петель кишок и петли были фиксированы и срастались в функционально выгодном положении. Но вскрытие полости желудка (Дедерер) или кишки (Уайтом) было неблагоприятно в отношении инфицирования брюшной полости. Однако при операциях по поводу кишечной непроходимости трубку проводят трансназально доводя ее практически до илеоцекального угла.
Трубка фиксируется к крылу носа, в дальнейшем по этой трубке не период пареза кишок отводят содержимое кишечника, в эту трубку можно вводить питательные вещества. Но в основном ее удаляют через несколько дней после операции, после надежного восстановления перистальтики, так как долгое удаление кишечного содержимого может вызвать электролитные
Лечение
Главной задачей при лечении перитонита является незамедлительное выявление и устранение причины его возникновения.
После подтверждения диагноза оперативное лечение должно быть применено не позднее чем через 2–4 часа после госпитализации больного в хирургический стационар.
В случаях, когда исключить наличие перитонита не удается, оперативное лечение проводится в течение 6–8 часов.
Проведение оперативного лечения в первые часы развития перитонита дает положительный результат в 90% случаев, в течение первых суток – 50%, спустя 3 дня – всего лишь 10%.
Оперативное лечение не проводится в случае категорического отказа пациента от операции, агонального или предагонального состояния пациента. В подобных случаях проводится симптоматическое лечение, предусматривающее антибактериальную и дезинтоксикационную терапию.
Крайне важное значение в исходе лечения больных отводится максимально раннему (до оперативного лечения) назначению адекватной дозировки антибактериальных фармпрепаратов широкого спектра действия, чтобы добиться отграничения очага воспаления. Проводится медикаментозная профилактика образования стресс-язв, нутритивная поддержка (парентеральное или зондовое питание), иммунозаместительная терапия
Проводится медикаментозная профилактика образования стресс-язв, нутритивная поддержка (парентеральное или зондовое питание), иммунозаместительная терапия.
Лечение перитонита
Лечение перитонита – всегда хирургическое. Выполняется санация брюшной полости и удаление или изоляция источника воспаления. Доступ обычно – лапаротомический, брюшину промывают физиологическим раствором и устанавливают дренажи. После операции проводится антибактериальная и инфузионная терапия, в некоторых случаях иммунокоррекция. Антибиотики назначаются широкого спектра действия (цефалоспорины, аминогликозиды). Когда воспаление устранено, необходимо восстановить нормальное функционирование кишечника, для чего используются антихолинэстеразные препараты, физиотерапия.