Пиелонефрит
Содержание:
- Признаки хронического пиелонефрита
- Какими препаратами лечить пиелонефрит?
- Online-консультации врачей
- Лечение острого и хронического пиелонефрита
- 2.Причины
- Диагностика почечной колики
- Online-консультации врачей
- Ультразвуковая диагностика рака почек
- ЛЕЧЕНИЕ ГЛОМЕРУЛОНЕФРИТА ПРИ БЕРЕМЕННОСТИ:
- Симптомы хронического пиелонефрита
- Диагностика пиелонефрита
- Пиелонефрит
- Симптомы пиелонефрита
- Хронический пиелонефрит: симптомы у женщин
- Другие заболевания из группы Болезни мочеполовой системы:
Признаки хронического пиелонефрита
По данным статистики пиелонефрит в хронической форме встречается в 60–65% случаев. В 20–30% случаев он возникает как результат не до конца вылеченного воспаления почек.
Особенности хронической формы болезни:
— Длительное течение (более 3 месяцев и несколько лет)
— Минимальная выраженность проявлений и смазанность клинической картины воспаления почек
— Чередование периодов обострения и ремиссии.
— Постепенное снижение почечной функции (которое является не менее опасным), чем быстрое развитие всех симптомов при острой форме пиелонефрита.
Если в течение 3 месяцев не наступило полного излечения, можно говорить о том, что заболевание перетекло в хроническую форму. В связи с его бактериальной природой, пиелонефрит не проходит самостоятельно и требует обязательного медикаментозного лечения.
Проявления заболевания зависят от локализации и распространённости воспалительного процесса, от того, одна или две почки вовлечены в процесс, от наличия сопутствующих заболеваний и инфекций, от присутствия или отсутствия нарушений оттока мочи.
Пиелонефрит может протекать много лет, распространяясь на все ткани почки. Во время обострения симптомы бывают ярко выражены (боли в пояснице, повышение температуры, общая слабость и нарушенное мочеиспускание), а в период ремиссии могут быть вообще незаметны.
Какими препаратами лечить пиелонефрит?
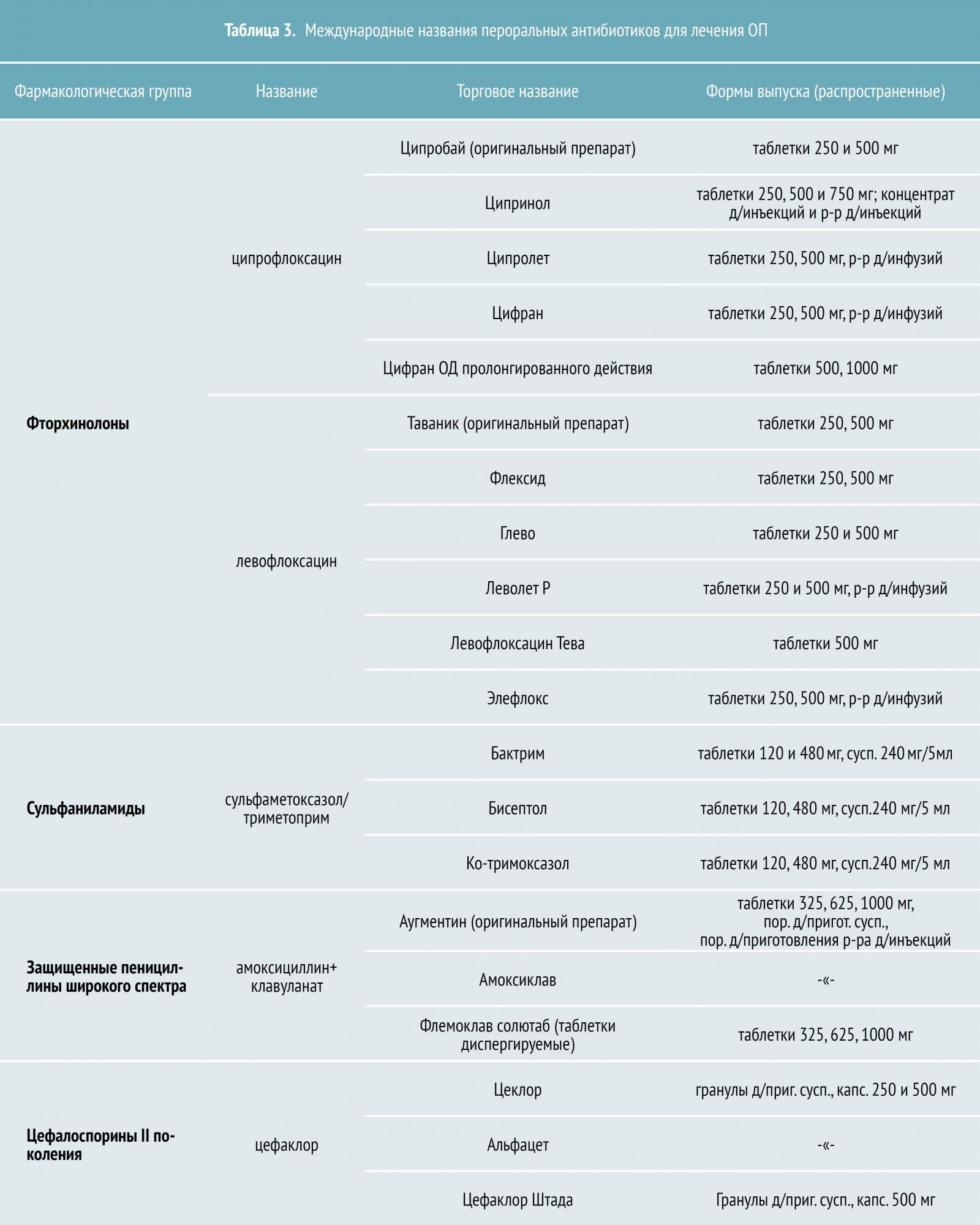
В лечение любых разновидностей пиелонефита весомое место занимают консервативные методики, среди которых и назначение медикаментов. Незаменимыми оказываются антибиотики, ведь в преобладающем числе случаев к течению пиелонефрита имеет отношение воздействие микробов бактериальной природы.
Антибиотики подбираются с учетом чувствительности микрофлоры, выявленной в ходе исследования мочи, предпочтение отдается препаратам широкого спектра действия. Еще одним важным принципом лечения является частая смена антибактериальных средств, для воспрепятствования развития устойчивости возбудителя к ним
Немаловажно, чтобы препараты не претерпевали изменений в процессе воздействия и не отражались своей токсичностью на состоянии почек. Это могут быть:
- Амоксиклав
- Аугментин
- Цефазолин
- Ципрофлоксацин
- Цифран
Высокой эффективностью по отношению к возбудителям пиелонефрита отличаются парентеральные и пероральные фторхинолоны.
Наряду с антибиотиками используются препараты налидиксовой кислоты (например, Нитроксолин), нитрофураны (Фурагин, Фурадонин), растворимые сульфаниламиды (например, Бисептол). Патогенетическим воздействием отличаются препараты, подобные Тренталу и Венорутону.
Назначение витаминов (преимущественно В6, С, Е) и Метилурацила позволяет повысить защитные свойства организма в его борьбе с возбудителем заболевания. При комплексном лечении больных с пиелонефритом позитивно зарекомендовал себя Простатилен — он отличается сильно выраженными иммуномодулирующими и восстанавливающими микроциркуляцию свойствами.
Online-консультации врачей
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация гастроэнтеролога |
| Консультация ортопеда-травматолога |
| Консультация эндокринолога |
| Консультация детского невролога |
| Консультация дерматолога |
| Консультация невролога |
| Консультация сосудистого хирурга |
| Консультация нейрохирурга |
| Консультация онколога-маммолога |
| Консультация гинеколога |
| Консультация маммолога |
| Консультация аллерголога |
| Консультация диетолога-нутрициониста |
| Консультация офтальмолога (окулиста) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Лечение острого и хронического пиелонефрита
Первые врачебные действия, без которых невозможно эффективное лечение острого пиелонефрита, направляются на восстановление оттока мочи. Лечебные манипуляции предусматривают введение катетера или стента в почечную лоханку для вывода гноя и ликвидации застойных явлений. В отдельных случаях проводится удаление камней, блокирующих выход мочи, аденомы и другие мероприятия по ситуации. Инфузионное обеспечение организма водой путем внутривенного введения лекарственных растворов позволяет быстро снять интоксикацию.
Следующий этап – активная антибактериальная и противовоспалительная терапия. Программа лечения острого пиелонефрита разрабатывается индивидуально с учетом формы и особенностей течения заболевания, состояния, пола и возраста больного
При поборе лекарственных препаратов берутся во внимание результаты анализа на бакпосев, так как чувствительность разных видов болезнетворных агентов к антибиотикам неодинакова
Для медикаментозного лечения пиелонефрита используются
- Пенициллин.
- Сульфаметоксазол.
- Левофлоксацин.
- Цефотаксим.
- Триметоприм.
- Цефаклор и другие.
Лечение острого пиелонефрита с применением антибиотиков, анальгетиков, Фурадонина для восстановления нормальной работы почек занимает примерно 14 дней. После завершения курса могут быть назначены антигистаминные препараты – Супрастин, Тавегил, Димедрол.
Лечение хронического пиелонефрита антибиотиками и нестероидными противовоспалительными средствами в основном осуществляется в домашних условиях. Действие лекарств дополняется физиотерапевтическими процедурами, диетой, здоровым образом жизни, соблюдением рекомендаций доктора. Для нормализации давления в период обострения назначается Резерпин, Адельфан или Кристепин.
2.Причины
Причиной развития пиелонефрита является проникновение в почечные структуры патогенных бактериальных культур. Спектр возможных возбудителей широк: кишечная палочка (выявляется наиболее часто), стафилококки, энтерококки, синегнойная палочка и пр. При длительной, мощной и/или многоэтапной антибиотической терапии, а тем более – при бесконтрольном самолечении антибиотиками, многообразная бактериальная микрофлора в организме может оказаться настолько подавленной, что активизируются ее извечные и очень опасные конкуренты – грибковые культуры, которые также могут стать одной из причин пиелонефрита.
В большинстве случаев бактериологический анализ выявляет не одного, а целый комплекс возбудителей.
В почки патогенные микроорганизмы либо попадают по стенкам мочевыводящего тракта (восходящая инфекция), либо заносятся с током крови из других очагов (гематогенный путь инфицирования). При этом как самостоятельное заболевание пиелонефрит встречается достаточно редко: обычно он осложняет течение других заболеваний, так или иначе нарушающих эвакуацию мочи и обусловливающих, таким образом, благоприятный для бактерий застой.
Диагностика почечной колики
Перед тем, как начать лечение почечной колики, наши специалисты проводят комплексную диагностику, которая позволяет правильно поставить диагноз и дифференцировать данный синдром от ряда других состояний:
- Межрёберная невралгия;
- Острый аппендицит;
- Перекрут яичка;
- Внематочная беременность;
- Воспаление желчного пузыря;
- Воспаление поджелудочной железы в острой форме;
- Воспаление яичка и его придатка;
- Расслаивающая аневризма аорты.
Ярко выраженная болевая симптоматика является причиной для обращения за медицинской помощью. По сути, оказать первую помощь в данном случае может врач любой специальности — однако, поскольку синдром нужно отличить от ряда других, лучше всего обращаться к . Врачи этой специальности наиболее компетентны в диагностике и лечении почечной колики. Сама по себе диагностика включает следующее:
- Физикальный осмотр;
- Опрос и сбор анамнеза;
- УЗИ;
- Экскреторная урография;
- Рентгенография;
- Общий анализ мочи;
- .
Online-консультации врачей
| Консультация нейрохирурга |
| Консультация специалиста по лазерной косметологии |
| Консультация гастроэнтеролога |
| Консультация психолога |
| Консультация диетолога-нутрициониста |
| Консультация инфекциониста |
| Консультация общих вопросов |
| Консультация нарколога |
| Консультация неонатолога |
| Консультация эндоскописта |
| Консультация анестезиолога |
| Консультация детского невролога |
| Консультация специалиста по лечению за рубежом |
| Консультация доктора-УЗИ |
| Консультация нефролога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Ультразвуковая диагностика рака почек
УЗИ почек и надпочечников не только помогает диагностировать различные заболевания этих органов, но и дифференцировать их между собой. Как сказано выше, симптомы рака почки часто схожи с признаками пиелонефрита. Ультразвуковое исследование позволяет разграничить эти патологии без инвазивных вмешательств. Существует несколько форм почечного рака, ультразвуковые признаки которых отличаются.
Солидный рак
УЗ-признаком солидной формы рака является обнаружение в области почки однородного гипо- или изоэхогенного образования. Солидная опухоль обычно растет «наружу». Определяется неровный внешний контур, нередко имеются участки кальцификации (отложение солей кальция). С помощью допплеровского картирования (разновидность УЗИ) можно определить кровоток опухоли, который усилен в центре и ослаблен по периферии образования.
Инфильтративный рак
Инфильтрирующая опухоль прорастает внутрь почечных синусов. Она имеет однородную структуру и сниженную эхогенность. По мере роста приобретает неоднородную структуру вследствие появления очагов кровоизлияний. Чашечно-лоханочная система может быть расширенной. Вследствие инфильтративного роста такая форма рака почек раньше дает симптомы, поэтому диагностируется на более ранних стадиях, чем солидные опухоли.
Мультикистозный рак
В почке обнаруживается анэхогенное (т.е. темное на картинке) образование, которое часто имеет внутренние перегородки. Может быть принято за многокамерную кисту.
Рак стенки кисты
На ранней стадии в почках при УЗИ обнаруживают кисту с плотными стенками. По мере роста раковой опухоли на стенке кисты начинает определяться гипоэхогенное образование, состоящее из нескольких кистозных полостей, заполненных гипоэхогенным содержимым (некротические массы). Необходима дифференциальная диагностика с гематомой надпочечников, полученной в результате травмы.
Карцинома лоханки
На ранней стадии в чашечно-лоханочной системе определяется образование с однородной структурой и сниженной эхогенностью. Постепенно структура теряет однородность, опухоль прорастает в ткани мочевого пузыря и уретры.
СТАДИИ РАКА ПОЧКИ
ЛЕЧЕНИЕ ГЛОМЕРУЛОНЕФРИТА ПРИ БЕРЕМЕННОСТИ:
Беременные, больные гломерулонефритом, должны соблюдать режим, который позволял бы проводить дневной отдых в постели. Большая роль в лечении гломерулонефрита отводится диете. Основное требование заключается в ограничении поваренной соли и жидкости (при остром нефрите до 3 г соли в сутки; по мере ликвидации отеков потребление соли можно несколько увеличить). Количество выпитой жидкости, вводимое парентерально, должно соответствовать диурезу, выделенному накануне, плюс 700 мл жидкости, теряемой внепочечным путем. Во время беременности не рекомендуется ограничивать потребление белка, что советуют больным гломерулонефритом. Для нормального развития плода оправдана диета, содержащая повышенное количество белка (120—160 г в сутки). При беременности применяется только симптоматическое лечение, в этиологической терапии нет необходимости, поскольку острый гломерулонефрит возникает редко. А если течение гломерулонефрита легкое, латентные беременные вообще не нуждаются в лекарственной терапии.
Лекарственное лечение почечной симптоматической гипертензии производится прежде всего антагонистами кальция, бета-адреноблокаторами, диуретиками, альфа-адреноблокаторами. У беременных женщин с этой же целью возможно применять физиотерапию: гальванизацию зоны “воротника” (у больных с эмоциональной неустойчивостью, повышенной раздражительностью, невротическими реакциями) или эндоназальный электрофорез. Ультразвук на область почек в импульсном режиме излучения обладает выраженным вазотропным влиянием (расширяет сосуды) и оказывает противовоспалительное, десенсибилизирующее действие
Эти методы позволяют снизить дозы гипотензивных средств, что немаловажно во время беременности. У беременных с гломерулонефритом, несмотря на протеинурию, гиповолемии обычно нет
Для лечения отеков у беременных могут быть использованы диуретические препараты.
Непременно следует уделять внимание лечению анемии у беременных, больных гломерулонефритом, назначаются препараты железа, витамины группы В, фолиевая кислота, хотя данная терапия не всегда эффективна, более надежно переливание эритроцитной массы. При лечении хронического гломерулонефрита также используются антиагреганты: теоникол по 0,15 г 3 раза в сутки, трентал по 0,1 г 3 раза в сутки, курантил по 0,05 г 4 раза в сутки или никошпан по 1 таблетке 3 раза в день
Может применяться гепарин по 20 000 ЕД в сутки подкожно. Назначая терапию, нужно помнить, что непрямые антикоагулянты противопоказаны беременным и родильницам, поскольку могут вызвать у плода и новорожденного геморрагический синдром, снижение уровня протромбина и смерть
При лечении хронического гломерулонефрита также используются антиагреганты: теоникол по 0,15 г 3 раза в сутки, трентал по 0,1 г 3 раза в сутки, курантил по 0,05 г 4 раза в сутки или никошпан по 1 таблетке 3 раза в день. Может применяться гепарин по 20 000 ЕД в сутки подкожно. Назначая терапию, нужно помнить, что непрямые антикоагулянты противопоказаны беременным и родильницам, поскольку могут вызвать у плода и новорожденного геморрагический синдром, снижение уровня протромбина и смерть.
Имеются данные о хороших результатах в лечении хронического гломерулонефрита у беременных фитотерапии (череда, тысячелистник, фиалка трехцветная, смородина черная, толокнянка, земляника).
Лечение очагового нефрита предусматривает в первую очередь терапию основного заболевания антибиотиками, диету с ограничением поваренной соли (до 5 г в сутки) и назначение легкоусвояемых углеводов, а также витаминов С и Р.
Основное, о чем помнят врачи акушеры-гинекологи о развитии у беременных с гломерулонефритом осложнений беременности, чаще всего нарушения маточно-плацентарной гемодинамики. В связи с этим патогенетически обосновано применение препаратов, нормализующих тромбоцитарно-эндотелиальное взаимодействие и улучшающих как маточно-плацентарный, так и почечный кровоток. В качестве такого препарата используется аспирин в дозе 45 мг/кг при сроке с 28 по 38 неделю, с 12—19 неделю. Совместно с аспирином рекомендуют применение курантила, способного повышать выработку простациклина, уменьшающего коагуляционную способность крови.
Симптомы хронического пиелонефрита
Симптоматика хронического пиелонефрита в период обострения похожа на клиническую картину острой формы заболевания с незначительными отличиями. Часто болезнь маскируется под другие воспалительные процессы мочевыводящих путей: цистит, уретрит, атаку мочекаменной болезни.
Только детальное исследование выявляет хронический пиелонефрит. Симптомы, возникающие при обострении, можно разделить на местные и общие.
Местные:
- боли в пояснице, животе, возникающие в покое;
- полиурия в начале заболевания и олигоурия при возникновении почечной недостаточности;
- никтурия;
- дизурические явления (боли, жжение при мочеиспускании, учащение позывов на мочеиспускание).
Общие:
- слабость, утомляемость;
- тошнота, рвота;
- отсутствие аппетита;
- лихорадка, незначительное повышение температуры, субфебрилитет, ознобы;
- кожный зуд, головные боли, изменение цвета кожи.
Кожный зуд, изменение цвета кожи, анемия, артериальная гипертензия возникают при наличии нефросклероза и хронической почечной недостаточности.
Нередко заболевание протекает бессимптомно. Единственный способ выявить заболевание — провести общий анализ мочи и анализ мочи по Нечипоренко, Аддис-Каковскому. К сожалению, клиническим исследованием мочи часто пренебрегают и врачи, и пациенты. Бессимптомная бактериурия и пиурия у таких пациентов являются единственными признаками, позволяющими заподозрить хронический пиелонефрит. Симптомы почечной недостаточности у таких больных, возникающие на фоне видимого здоровья, являются основанием для детального обследования, выявляющего заболевание.
Диагностика пиелонефрита
Острый пиелонефрит характеризуется классической триадой признаков:
- Боль в поясничной области.
- Лихорадка с высокой температурой.
- Характерные изменения анализа мочи.
Пациенты жалуются на общую слабость, «разбитость», головную боль, жажду, тошноту или рвоту, учащенное мочеиспускание.
Помимо клинического осмотра, диагностика пиелонефрита включает:
- Клинический анализ мочи (обнаруживаются множественные лейкоциты, возможна примесь белка и различная по интенсивности примесь крови).
- Биохимический анализ мочи.
- Посев мочи с определением чувствительности к антибиотикам.
- УЗИ почек, допплерография.
- Урография, экскреторная урография (рентген с контрастированием).
- КТ и МРТ почек (оценка разрушения ткани почек, степени нарушения кровобращения, выраженности нарушения оттока мочи по мочевым путям и др.)
Пиелонефрит
Пиелонефрит – воспаление почек с вовлечением в воспалительный процесс почечной паренхимы, чашечек и лоханки. Возбудителями чаще всего становятся бактерии – кишечная палочка, энтерококки, протей, стафилококки и синегнойная палочка. Микробы могут проникать в почки восходящим путем из нижних отделов мочеполового тракта, а также попадать в них с кровью из отдаленных инфекционных очагов (например, из кариозных очагов, воспаленных миндалин).
По течению различают две основные формы пиелонефрита – острую и хроническую. Для острого воспаления характерны признаки общей интоксикации и местные симптомы:
- слабость;
- головная боль;
- снижение работоспособности;
- повышение температуры;
- боль в пояснице обычно ноющего характера;
- учащение мочеиспускания;
- необычный цвет мочи, появление неприятного запаха.
Хронический пиелонефрит во время обострения проявляется практически теми же симптомами, что и острый пиелонефрит. Со временем присоединяются признаки хронической недостаточности почек – анемия, отечность, хроническая интоксикация, повышение артериального давления.
Симптомы пиелонефрита
В зависимости от течения заболевания клинические проявления могут варьироваться.
- При острой форме у пациента внезапно повышается температура, возникают боли в поясничной области,которые могут отдавать в паховую область и переднюю поверхность бедра.
- Может появиться головная боль и общая слабость, что связано с проявлением интоксикации.
- Помимо этого, при остром пиелонефрите могут возникать отеки, а также может быть повышение артериального давления.
- В общем анализе мочи наблюдается возрастание уровня лейкоцитов, что является первым признаком начала острого воспалительного процесса. Реже встречаются в анализе мочи эритроциты, белок, цилиндры.
- В общем анализе крови регистрируются изменения воспалительного характера, в частности, лейкоцитоз.
При хроническом пиелонефрите наблюдается сочетание следующих симптомов, выраженность которых зависит от степени тяжести заболевания:
- Болевой синдром. Как правило, он является характерным для фазы активного воспаления, в то время как в течение латентного воспаления может полностью отсутствовать. Боль умеренной выраженности локализуется в поясничной области, а также в области боковых флангов живота. Обычно при первичном пиелонефрите болевой синдром наблюдается с обеих сторон, при вторичном – односторонний. Боль не зависит от положения тела. Может присутствовать симптом покалачивания в области поясницы (возникновение болезненности).
- Часто аналогом боли может быть чувство зябкости в поясничной области.
- Интоксикационный синдром. Проявляется слабостью и познабливанием при сохранении нормальной температуры тела. В вечернее время может быть лихорадка. Значительное повышение температуры наблюдается лишь у 20% пациентов.
- Отечный синдром. Как правило, оечность возникает в утренние часы в области лица.
- Синдром артериальной гипертензии. Развивается в среднем у 50-75% больных, чаще отмечается в период обострений.
- Синдром нарушенного ритма отделения мочи. Для хронического пиелонефрита характерна никтурия (выделения большей части суточного объема мочи в ночное время) и поллакиурия (учащенное мочеиспускание).
- Анемия, возникновение которой связано с угнетением выработки эритропоэтического фактора в почках за счет воспалительного процесса.
- Изменения в общем анализе мочи носят непостоянный характер, выражаются в низком удельном весе мочи при отсутствии обострения, бактериурии и лейкоцитурии в период обострения заболевания.
При любой степени тяжести заболевания необходимо незамедлительно обратиться к врачу нефрологу за помощью, так как хронический пиелонефрит, особенно при наличии частых осложнений и отсутствии противорецидивного лечения, может привести к многочисленным осложнениям, среди которых основными являются следующие:
- артериальная гипертензия почечного происхождения
- хроническая почечная недостаточность.
Хронический пиелонефрит: симптомы у женщин
Классическая клиническая картина хронического воспаления мочевыделительной системы включает такие симптомы48:
- повышение температуры тела (37,1-38°С);
- быстрая утомляемость, слабость;
- тошнота, рвота;
- сухость и изменение цвета кожи;
- отсутствие аппетита;
- озноб;
- боль в области поясницы;
- нарушение мочеиспускания.
Выделяют несколько фаз течения заболевания (зависит от активности воспалительного процесса)33:
- Активная. Клиническая картина активной фазы идентична острому пиелонефриту. В анализе крови обнаруживаются признаки воспаления, а в моче – бактерии и лейкоциты. При отсутствии лечения активное воспаление становится латентным.
- Латентная. В клинической картине отсутствуют признаки хронического пиелонефрита у женщин либо проявляются очень скудно. Может присутствовать слабость, снижение работоспособности, отсутствие аппетита, дискомфорт в области поясницы. Признаки интоксикации обычно минимальные.
- Ремиссия. На этом этапе проявления заболевания отсутствуют, при этом наблюдаются признаки клинического выздоровления.
Обострение хронического пиелонефрита может случаться с разной частотой. При этом длительное течение воспалительного процесса приводит к постепенному рубцеванию почечных тканей, нарушению функций органа. На поздних стадиях в клинической картине наблюдаются такие симптомы обострения хронического пиелонефрита у женщин, как полиурия (выделение мочи до 3 л/сут.), сухость во рту, постоянная жажда.33
Клиническая картина заболевания часто приобретает признаки амилоидоза, гипоплазии, туберкулеза почек, интерстициального нефрита, некротического папиллита, гломерулонефрита
Поэтому важно дифференцировать обострение пиелонефрита с этими заболеваниями.48
Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внематочная беременность |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
| Кольпит |
| Миеломная нефропатия |
| Миома матки |
| Мочеполовые свищи |
| Нарушения полового развития девочек |
| Наследственные нефропатии |
| Недержание мочи у женщин |
| Некроз миоматозного узла |
| Неправильные положения половых органов |
| Нефрокальциноз |
| Нефропатия беременных |
| Нефротический синдром |
| Нефротический синдром первичный и вторичный |
| Обостренные урологические заболевания |
| Олигурия и анурия |
| Опухолевидные образования придатков матки |
| Опухоли и опухолевидные образования яичников |
| Опухоли стромы полового тяжа (гормонально-активные) |
| Опущение и выпадение (пролапс) матки и влагалища |
| Острая почечная недостаточность |
| Острый гломерулонефрит |
| Острый гломерулонефрит (ОГН) |
| Острый диффузный гломерулонефрит |
| Острый нефритический синдром |
| Острый пиелонефрит |
| Острый пиелонефрит |
| Отсутствие полового развития у девочек |
| Очаговый нефрит |
| Параовариальные кисты |
| Перекрут ножки опухолей придатков матки |
| Перекрут яичка |
| Пиелонефрит |
| Пиелонефрит |
| подострый гломерунефрит |
| Подострый диффузный гломерулокефрит |
| Подслизистая (субмукозная) миома матки |
| Поликистоз почек |
| Поражение почек при миеломной болезни |
| Поражение почек при подагре |
| Пороки развития половых органов |
| Постгистерэктомический синдром |
| Постменопауза |
| Почечнокаменная болезнь |
| Предменструальный синдром |
| Простая вирильная форма адреногенитального синдрома |
| Прямокишечно-влагалищные свищи травматического генеза |
| Психогенная аменорея |
| Радиационные нефропатии |
| Рак шейки матки |
| Рак эндометрия |
| Рак яичников |
| Реноваскулярная гипертензия |
| Саркома матки |
| Сертоли |
| Синдром истощения яичников |
| Синдром поликистозных яичников |
| Синдром после тотальной овариэктомии |
| Синдром приобретенного иммунодефицита (СПИД) у женщин |
| Синдром резистентных яичников |
| Тератобластома |
| Тератома |
| Травмы половых органов у девочек |
| Трихомониаз |
| Туберкулез мочеполовых органов |
| Урогенитальные инфекции у девочек |
| Урогенитальный хламидиоз |
| Феохромоцитома |
| Хроническая почечная недостаточность |
| Хронический гломерулонефрит |
| Хронический гломерулонефрит (ХГН) |
| Хронический диффузный гломерулонефрит |
| Хронический интерстициальный нефрит |
| Хронический пиелонефрит |
| Эндометриоз (эндометриоидная болезнь) |
| Ювенильные маточные кровотечения |