Пяточная шпора — симптомы и лечение
Содержание:
- Клиническая картина
- К каким докторам следует обращаться если у Вас Диффузный (эозинофильный) фасциит:
- Лечение
- Эксперимент
- Лечение Фиброзита (фасциитов и апоневрозитов):
- Реабилитация
- Диагностика плантарного фасциита (пяточной шпоры)
- Лечение плантарного фасциита методом УВТ
- Реабилитация
- Как бороться с подошвенным фасциитом?
- Что провоцирует / Причины Диффузного (эозинофильного) фасциита:
- Что такое Диффузный (эозинофильный) фасциит —
- Подошвенный фасциит — как лечить
- Online-консультации врачей
- Диагностика Фиброзита (фасциитов и апоневрозитов):
- Как проходит процедура лечения плантарного фасциита методом УВТ
- Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
- Оперативное лечение
- Контрольный анализ на трипер после терапии
Клиническая картина
Пациенты с пяточной шпорой жалуются на боль при первых шагах утром, после длительного сидения за столом или за рулем — так называемые «стартовые боли». Боль ощущается в пятке и может быть довольно сильной (рис. 1).
Часто улучшение наступает после первых шагов или растягивания мышц голени и фасции стопы. Однако, как правило, боль возвращаться в течение дня, особенно если пациент много ходит или стоит. Жгучая боль не является типичной для плантарного фасциита и может возникать при раздражении нерва (например, неврит Бакстера).
Основные причины развития плантарного фасциита:
- возраст
- недавнее увеличение уровня физической активности (например, новая программа бега)
- работа, требующая длительного стояния на ногах
- увеличение веса
- скованные (ригидные) икроножные мышцы
При клиническом осмотре наиболее часто боль локализуется по внутренней поверхности пятки с подошвенной поверхности стопы. Также боль возникает при непосредственном надавливании (пальпации) на указанную область. Скованность мышц голени также является частым симптомом. Симптомы могут обостриться, если потянуть пальцы стопы на себя, тем самым растянув подошвенную фасцию (см. рис. 3). Существует связь между плоскостопием и развитием плантарного фасциита, однако данное заболевание может развиться при любом типе стопы.
Плантарный фасциит является наиболее частой причиной боли в пятках, но есть и другие, менее распространенные причины:
- болевой синдром, связанный с перегрузкой пятки
- атрофия мягких тканей стопы
- защемление первой ветви латерального подошвенного нерва (нерв Бакстера)
- синдром тарзального канала
- стрессовый перелом пяточной кости
- воспаление надкостницы
- воспаление, вызванное серонегативным артритом
К каким докторам следует обращаться если у Вас Диффузный (эозинофильный) фасциит:
Ревматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Диффузного (эозинофильного) фасциита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение
Лечение пяточной шпоры может быть консервативным и оперативным. У 90 % пациентов с подошвенный фасцитом (пяточной шпорой) консервативное лечение дает эффект в течение 10 месяцев.
К консервативным методам лечения относятся:
Медикаментозное лечение включает применение препаратов группы НПВС (ибупрофен, вольтарен, напроксен), которые могут применяться как внутрь в виде таблеток, так и местно, в виде мазей, гелей с содержанием НПВС. В некоторых случаях возможно применение инъекций кортикостероидов, что позволяет быстро снять воспалительный процесс. Кортикостероид может быть введен в подошвенную фасцию, что позволяет уменьшить воспаление и боль. Но повторные инъекции стероида могут привести к разрыву фасции, и поэтому применение стероидов должно иметь четкие показания.
Экстракорпоральная ударно-волновая терапия (ЭУВТ). Во время этой процедуры мощные импульсы звуковой волны позволяют раздробить депозиты кальция в пяточной шпоре и стимулируют процесс регенерации в подошвенной фасции.
Процедура УВТ в некоторых случаях помогает избежать оперативного лечения.
Физиотерапия (лазеротерапия, электрофорез, криотерапия) позволяют значительно снизить воспалительный процесс в подошвенной фасции и уменьшить боль.
Ортопедические изделия. Существуют различные изделия, позволяющие уменьшить нагрузку на стопу, особенно эффективно действуют подпяточники, изготовленные из силикона, которые значительно уменьшают нагрузку на пяточную кость и плантарную фасцию.
ЛФК. Упражнения, направленные на укрепление мышц стопы, достаточно эффективны при лечении пяточной шпоры и подошвенного фасцита в комплексе с другими методами лечения.
Эксперимент
Для эксперимента набрали 48 пациентов с подошвенным фасциитом, подтвержденным методом ультрасонографии. Испытуемых разделили на две группы: одна тренировалась с высокой силовой нагрузкой, вторая растягивала подошвенную фасцию. Кроме того, обе группы получили короткий информационный лист пациента и гелевые подпяточники. По мнению исследователей, одним из ключевых моментов успешного лечения подошвенного фасциита является просвещение пациента. Потому информационный листок охватывал данные о подошвенном фасциите, рекомендации по управлению болью, советы о том, как изменить физическую активность, как медленно вернуться к спорту и как использовать гелевые вкладыши.
Пациентам давали следующие рекомендации:
Важно, чтобы вы полностью выполнили упражнения, назначенные физиотерапевтом. Начинать бегать можно только когда боли в стопе не будут проявлять себя как минимум 4 недели, и вы сможете свободно пройти с утра прогулочным шагом 10 километров
При ношении обуви необходимо использовать гелевые вкладыши.
Важно продолжать выполнять упражнения, даже когда боль исчезнет. Это минимизирует риск возобновления болевых ощущений.
Допустимо ощущать незначительную боль в ходе выполнения упражнения, но обязательно сообщите физиотерапевту, если болевые ощущения усилятся во время тренировки или спустя 24 часа.
Важно выполнять упражнения в четком соответствии с инструкцией. Если у вас есть вопросы касательно методики, обратитесь к информационному листку.
Максимально сократите или вовсе исключите упражнения, которые провоцируют боль в стопе. Если вы все же хотите выполнять подобные упражнения, будьте аккуратны и не торопитесь. Обратитесь к совету №2, который поможет понять, когда вы готовы к бегу.
Протокол растяжения плантарной фасции был идентичен протоколу Digiovanni (2003). Пациентам было поручено выполнять это упражнение сидя, положив пораженную ногу на колено другой ноги. Затем, используя руку с пораженной стороны, нужно было положить пальцы рук на основание пальцев ног снизу стопы (дистально по отношению плюснефаланговым суставам) и потянуть их по направлению к голени, пока не почувствуется натяжение свода стопы. Было дано указание прощупывать подошвенную фасцию во время растяжения, чтобы обеспечить должное натяжение в ходе выполнения упражнения. Как и в протоколе Digiovanni, пациентам было поручено выполнять подобный стрейчинг 10 раз в течение 10 секунд, три раза в день.
Силовая тренировка с высокой нагрузкой состояла из подъемов пятки (каждой по отдельности) с полотенцем, подложенным под пальцы стоп, чтобы дополнительно активировать механизм лебедки.
Полотенце складывалось индивидуально и подкладывалось под пальцы каждого испытуемого таким образом, чтобы они были максимально дорсально согнуты, когда пятка достигает наивысшей точки при подъеме. Пациентам было поручено выполнять упражнения через день в течение трех месяцев. Каждое поднятие пятки состояло из трехсекундной концентрической фазы (подъем) и трехсекундной эксцентрической (опускание) с 2-секундной изометрической паузой в верхней точке подъема. По ходу выполнения упражнения с высокой нагрузкой наблюдался медленный прогресс, как сообщал ранее Kongsgaard и соавт.
Программа началась с 12 максимальных повторений (МП) в три подхода. Через две недели нагрузку повысили, используя рюкзак с книгами и уменьшив количество МП до 10, одновременно увеличив число подходов до четырех. Через четыре недели испытуемым было поручено выполнить 8 максимальных повторений в пять подходов, причем продолжали добавлять книги в рюкзак по мере увеличения силовой выносливости.
Ключевым клиническим моментом является то, что подъем должен выполняться медленно, чтобы снизить риск резкого появления симптомов.
Лечение Фиброзита (фасциитов и апоневрозитов):
Показаны терапия нестероидными противовоспалительными препаратами в высоких дозах в течение 1-2 мес, физиотерапевтические процедуры, массаж, лечебная гимнастика; при поражении позвоночника используют вытяжение и механотерапию.
Выбор лечения требует от врача большого умения. Необходима настойчивость со стороны врача и больного. Противовоспалительные средства (салицилаты, пиразолоновые препараты) обычно мало снижают болевые ощущения. Тем не менее при обострении заболевания салицилаты в больших дозах намного улучшают состояние больных.
В комплексное лечение следует широко включать физиотерапию: ультрафиолетовое облучение, элекрофорез новокаина, магнито- и озокеритотерапию, грязевые аппликации, радоновые и сероводородные ванны, массаж, лечебную гимнастику. Рекомендуются также холодовое обертывание, продолжительное мышечное вытяжение, которые способствуют регенерации мышечных волокон и тормозят форсирование вторичных мышечных контрактур. В тех случаях, когда фиброзит связан с поражением позвоночника, показаны вытяжение, массаж, механотерапия.
Реабилитация
Восстановительный период после удаления шпоры длится 10-14 дней, но убедиться в результативности и эффективности операции можно будет только через несколько месяцев.
Прооперированную ногу разрешено частично нагружать практически сразу после вмешательства, но во избежание затягивания процесса заживления необходимо с осторожностью подходить к выбору нагрузки. Чтобы не было нагноения раны, лечащий врач осматривает и перевязывает ее по запланированному графику
После удаления пяточной шпоры обязательным условием для успешной реабилитации становится ношение обуви с ортопедическими стельками (с целью разгрузки стопы). Для укрепления связок и мышц рекомендуются занятия лечебной гимнастикой, массаж. Комплексную программу поможет подобрать в индивидуальном порядке лечащий врач.
Диагностика плантарного фасциита (пяточной шпоры)
Как правило, основной признак появившейся пяточной шпоры — жгучая боль в нижней или задней части пятки, на нее трудно наступить. Боль бывает вызвана давлением костного нароста на воспаленные мягкие ткани. Причем ее сила и характер не зависят от величины и формы нароста: нередко крупные и острые не ощущаются, а небольшие и плоские оказываются очень болезненными.
Человек, страдающий шпорой, старается не наступать т пятку, что в дальнейшем может вызвать нарушение функций голеностопного сустава. А когда больному приходится щадить обе пятки, походка его становится скользящей, напоминает движения лыжника.
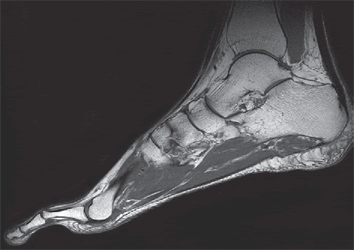
МРТ стопы при плантарном фасциите (пяточной шпоре).
При появлении боли во время ходьбы надо обязательно обратиться за консультацией к врачу, который не только поставит правильный диагноз, но и назначит необходимое лечение.

Лечение плантарного фасциита методом УВТ
В нашей клинике в составе комплексного лечения плантарного фасциита успешно используется фокусированная и радиальная ударно-волновая терапия. Согласно многочисленным научным публикациям последнего времени, и нашей практике работы с плантарным фасциитом и пяточной шпорой, — метод УВТ отлично зарекомендовал себя в лечении, давая очень хороший результат, по сравнению с консервативными методами лечения.
Пациент, посещающий нашу клинику в первый раз, проходит первичный прием ортопеда-травматолога. Диагноз выставляется на основании жалоб, клинической картины заболевания. Для подтверждения диагноза выполняется УЗИ и МРТ стоп: определяется утолщение фасции в области пяточной кости свыше 4 мм, ее неоднородная структура. Назначается курс процедур УВТ, обычно от 6 до 10 процедур с интервалом от 4 до 7 дней. Интервал между процедурами индивидуален и может быть сокращен в случае отсутствия побочных эффектов и хорошей переносимости процедур. Длительность процедуры – 15-30 мин. (в отдельных случаях более).
Реабилитация
У большинства пациентов сложилось мнение, что главный этап лечения — операция, после которой немедленно наступает выздоровление. Операция — часть пути. Не менее важный этап реабилитация. Ведь даже филигранно выполненная, операция или процедура будет испорчена недобросовестной реабилитацией или полным её отсутствием.
Полноценный курс реабилитации, проведённый в специализированном центре или амбулаторно под руководством врача восстановительного лечения нивелирует послеоперационные осложнения
Планируя операцию или иные манипуляции, важно уточнить у доктора, сколько времени занимает послеоперационный период и через какое время вы сможете вернутся к привычной жизни
Попросите у хирурга или у реабилитолога печатные материалы или посмотрите видеоролики о реабилитации на нашем сайте.
Как бороться с подошвенным фасциитом?
Медикаментозное лечение. Если боль сохраняется более трех недель, и другие методы ее облегчить не помогают, лучше не тянуть и обратиться к врачу, чтобы он подобрал оптимальное лечение. Без рецепта можно попробовать снять болевые ощущения и снизить воспалительный процесс при помощи ибупрофена.
Растяжка и еще раз растяжка. В данном случае крайне необходимо каждый день, а желательно два раза в день выполнять комплекс растягивающих упражнений для икр, лодыжек и ступней. Причем желательно заниматься их растяжкой и без проблем с ногами – с целью их избежать.
Холод. Как и в случае с другими травмами, при подошвенном фасциите можно попробовать снять воспаление льдом. Лучший способ сделать это — катать бутылку с замороженной водой туда-сюда стопой около 10 минут, несколько раз в день.
Массаж. Похожий метод. Только катать регулярно рекомендуется теннисный мяч или валик из пенки (туристический коврик из мягкого полиуретана).

Подобрать удобную обувь или купить ортопедические стельки.
Ваша стопа сейчас нуждается в дополнительной амортизации и правильном распределении нагрузки. Откажитесь – хотя бы на время лечения — от обуви на тонкой плоской подошве или на высоком каблуке и сделайте выбор в пользу кроссовок или специальной ортопедической обуви на амортизирующей подошве. Кстати, кроссовки сейчас в моде.
И еще один важный совет: даже дома не ходите босиком, носите удобную обувь на небольшом каблуке (2-3 см).
Тренировки: что предпочесть?
Закономерно встает вопрос, раз нагружать больную ногу не стоит, и надо дать ей отдохнуть, то нужно ли тренироваться? Ответ — да! Как мы уже неоднократно писали, физические упражнения улучшают кровоснабжение и доступ кислорода ко всем тканям. А это значит, что тренировки способствуют восстановительным процессам в тканях. Просто необходимо скорректировать свои тренировки и подобрать правильную нагрузку.
Сделайте выбор в пользу плавания, водной аэробики, пилатеса и йоги. Особенно йоги! Хорошая проработанная растяжка всего тела – это то, что вам сейчас нужно. Единственное, по состоянию, возможно стоит отказаться от некоторых асан, которые дают сильную нагрузку на пятку, например от «позы воина».
Категорически следует избегать бега, прыжков, степ-аэробики, спортивной ходьбы. И после того, как вы излечите фасциит, все эти виды нагрузки вводить в свой режим можно очень медленно, постепенно, аккуратно, чтобы не навредить.
Берегите себя, будьте здоровы и активны!
Что провоцирует / Причины Диффузного (эозинофильного) фасциита:
Этиология и патогенез заболевания изучены недостаточно. В качестве провоцирующих факторов фигурируют чрезмерное охлаждение, физическое перенапряжение, например, ношение тяжестей, спортивные перетренировки, травмы. Реже Д(Э)Ф развивается после острой инфекции или аллергической реакции. Возможно, играет роль генетическое предрасположение. Например, М. Thibierge отмечает в семьях больных случаи очаговой склеродермии, РА, сахарного диабета.
Среди механизмов развития Д(Э)Ф значительное внимание уделяется иммунным нарушениям, что проявляется гипергамма глобулинемией и повышением содержания иммуноглобулинов, особенно IgG, циркулирующих иммунных комплексов и развитием иммунного по своей сути воспаления в глубокой фасции и близлежащих тканях. S
J. Wasserman и соавт. предложили оригинальную гипотезу патогенеза ЭФ, в соответствии с которой начальным звеном является антигенная альтерация наиболее пораженных при болезни тканей, включая мышцы, в результате чрезмерной физической нагрузки или другой причины с поступлением в очаг поражения эозинофилов, возможно, обусловленным лимфокинной и иммунокомплексной или специфической эозинофильной активностью. Привлеченные в пораженные ткани фагоциты стимулируют развитие воспаления и фиброза, представляющих основные клинические проявления болезни. Интересна также концепция G. Solomon и соавт., в основу которой положено преимущественное нарушение клеточного иммунитета, вовлечение субпопуляции Тлимфоцитов, обладающих Н2рецепторами. Авторы получили удовлетворительный эффект от применения циметидина, являющегося антагонистом Н2рецепторов. Следовательно, вопросы этиологии патогенеза ЭФ еще не решены, однако особенностью болезни является избыточная эозинофилотаксическая активность, определяющаяся у большинства больных, а также нарушение функции Тсупрес соров. Различные взаимоотношения основных патогенетических процессов определяют клинические особенности течения Д(Э)Ф.
Что такое Диффузный (эозинофильный) фасциит —
Диффузный (эозинофильный) фасциитД(Э)Ф-системное заболевание соединительной ткани с преимущественным поражением глубокой фасции (воспаление с исходом в фиброз), подкожной клетчатки и подлежащих мышц и дермы, сопровождающееся эозинофилией и гипергаммаглобулинемией. ЭФ был выделен в 1975 г. L. Е. Shulman из системной склеродермии как склеродер моподобный синдром.
Эпидемиология
Д(Э)Ф не изучен изза относительной редкости заболевания. Очевидно широкое распространение заболевания, поскольку по данным литературы известно более 100 наблюдений за больными из различных стран мира. В нашей стране первое описание ЭФ относится к 1978 г., всего описано 15 случаев. Среди заболевших ЭФ преобладают мужчины среднего возраста, но болеют дети и пожилые люди.
Патоморфология
Изучена достаточно хорошо благодаря исследованию биоптата кожи, подлежащих тканей и мышц. Эпидермис и верхние слои дермы обычно нормальные, иногда утолщены, отечны. В глубоких слоях дермы и в подкожной клетчатке по соединительнотканным прослойкам обнаруживаются периваскулярные гистиоцитарные инфильтраты с включением отдельных эозинофилов и развитием фиброза. Особенно значительные изменения обнаруживаются в фасции — она утолщена во много раз по сравнению с нормой, инфильтрирована большим количеством лимфоцитов и гистиоцитов с примесью плазматических клеток и эозинофилов. В фасции определяются фибрино идные изменения коллагеновых волокон вплоть до фибриноид ного некроза. В последующем в фасции развивается фиброз. Соединительнотканные прослойки с выраженными признаками воспалительной инфильтрации; иногда наблюдаются признаки повреждения мышечных волокон. В поздних стадиях болезни, при преобладании процессов склероза в пораженных тканях, дифференциальная диагностика с ССД затруднена.
Подошвенный фасциит — как лечить
Наиболее эффективным лечением подошвенного фасциита является отдых. Если домашние средства не помогают, врач может рекомендовать дополнительное лечение. Большинство методов лечения нехирургические, но врач может рекомендовать операцию, если другие методы лечения не помогают в течение года.
Ортопедическое лечение
Ортез — это устройство, которое помогает при проблемах с опорно-двигательным аппаратом. Ношение поддерживающей обуви и использование ортопедических изделий, таких как мягкие вставки и опоры для пятки, может помочь при подошвенном фасциите. Они уменьшают давление на стопу при стоянии или ходьбе.
Ночная шина
Люди обычно спят с расслабленными ногами. В этом положении пятка расслабляется, что подтягивает подошвенную фасцию. Это может привести к напряжению икроножных мышц, что усиливает боль в своде стопы. Люди могут применять ночную шину, чтобы держать ногу согнутой ночью.
Лечебная физкультура (ЛФК)
ЛФК может помочь растянуть мышцы, чтобы улучшить диапазон движений и уменьшить боль. Массаж также может уменьшить как боль, так и воспаление.
Противовоспалительные средства
Кортизон является противовоспалительным препаратом. Инъекции кортизона в ткани могут уменьшить боль и воспаление. Однако лучше ограничить количество инъекций, чтобы свести к минимуму риск возникновения побочных эффектов.
Ударно-волновая терапия
Экстракорпоральная терапия ударной волны может помочь в лечении подошвенного фасциита. Данный метод лечения имеет низкий риск, но необходимы дополнительные исследования, чтобы подтвердить, является ли она эффективной.
Операция
Если ни один из этих методов лечения не помогает, врач может рекомендовать операцию. Операция по поводу подошвенного фасциита может иметь осложнения, такие как боль или повреждение нерва. Существует два основных варианта операции:
- Икроножная мышца удлиняется для увеличения амплитуды движений в голеностопном суставе, уменьшая нагрузку на подошвенную фасцию. Хирург будет использовать либо открытый метод, либо минимально инвазивную операцию, что может сократить время восстановления.
- Освобождение подошвенной фасции включает разрез в подошвенной фасции, чтобы уменьшить напряжение. Эту процедуру чаще назначают людям с хорошим диапазоном движений в голеностопном суставе.
Если боль продолжается и домашние средства не помогают, необходимо обратиться к врачу. Игнорирование подошвенного фасциита может привести к постоянной боли и возможному повреждению структур стопы. Врач расспросит о симптомах и истории болезни, а также об образе жизни, которые могли способствовать этой проблеме. Затем врач осмотрит стопу, чтобы найти признаки подошвенного фасциита. Они могут включать в себя:
- болезненность перед пяточной костью;
- боль, которая усиливается при сгибании стопы и надавливании на подошвенную фасцию;
- ограниченная амплитуда движений в голеностопном суставе.
После постановки диагноза врач может рекомендовать варианты лечения.
Статья по теме: Подошвенный фасциит — лечение в домашних условиях.
Online-консультации врачей
| Консультация психиатра |
| Консультация семейного доктора |
| Консультация кардиолога |
| Консультация оториноларинголога |
| Консультация инфекциониста |
| Консультация нарколога |
| Консультация косметолога |
| Консультация массажиста |
| Консультация сосудистого хирурга |
| Консультация психоневролога |
| Консультация сексолога |
| Консультация иммунолога |
| Консультация ортопеда-травматолога |
| Консультация детского психолога |
| Консультация специалиста в области лечения стволовыми клетками |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Диагностика Фиброзита (фасциитов и апоневрозитов):
При рентгенографии можно обнаружить уплотнение или обызвествление фасции или апоневроза. Лабораторные признаки воспалительного процесса отсутствуют, но могут быть данные, указывающие на поражение мышц (выделение креатинина с мочой, повышенная активность мышечных ферментов — альдолазы, аминотрансферазы, креатинфосфокиназы).
Диагноз фасциитов и апоневрозитов ставят при появлении скованности пораженного участка фасции и множественных болезненных узелков, апоневрозитов — значительного и прогрессирующего уплотнения ладонного и подошвенного апоневрозов с образованием контрактур.
Большую ценность представляет биопсия пораженного участка с морфологическим исследованием биопсированной ткани. Дифференцируют фасцииты преимущественно от заболеваний мышц, при которых наблюдается резкое усиление болей при напряжении соответствующей мышцы и изменение ее тонуса. Однако необходимо помнить, что поражение мышц и фасций часто сочетается. Фиброзные узелки при фасциитах нужно отличать от воспалительных поражений подкожной жировой ткани (целлулалгий и панникулитов), которые расположены более поверхностно и имеют эластическую консистенцию.
Фасциит широкой фасции бедра развивается в результате травмы или профессиональной микротравматизации наружной поверхности бедра (у носильщиков, столяров и др.). Проявляется спонтанными болями и болезненным узелковым уплотнением в области латеральной поверхности бедра. Боли усиливаются при разгибании и отведении бедра. При движениях бедра иногда слышится щелканье (скольжение измененной фасции по поверхности трохантера).
Фасциит поясничной фасции (поясничный фибромиозит) характеризуется наличием плотных болезненных узелков в поясничной области и часто сопровождает хронический люмбаго.
Как проходит процедура лечения плантарного фасциита методом УВТ
Сама процедура выполняется комбинированно с использованием фокусированного и радиального аппликаторов. Радиальная ударная волна чаще всего применяется в начале процедуры. Радиальный аппликатор оказывает воздействие на ткани, расположенные на небольшой глубине и приводит к множеству полезных долгосрочных «тканевых» эффектов (уменьшение воспаления, прорастание капилляров, приток стволовых клеток и т.д.). Данные эффекты проявляются не сразу, а по прошествии достаточно большого срока – от 3-х недель, и развиваются на протяжении нескольких месяцев, приводя к глубокой регенерации ткани.
Плантарный фасциит связан с изначальной фундаментальной причиной — воспалением подошвенной (плантарной) фасции, которая крепится непосредственно к пяточной кости. Боль и ощущение стянутости, а затем и возникновение пяточной шпоры – последствия воспаления фасции. Поэтому лечение плантарного фасциита предполагает комплексную работу не только с подошвенной фасцией но и с самим костным разрастанием. Для работы с подошвенной фасцией нами, как правило, используется фокусированная волна. При воздействии на костное разрастание в нашей практике, используется радиальная волна, так как оно расположено близко к поверхности тела и волна свободно доходит до него.
Фокусированная волна проникает глубоко в ткани, доставая до медиальной поверхности пяточного бугра, где расположены области боли, и вызывая разрыхляющий и обезболивающий эффект. Врач должен найти место наибольшей боли и навести на него фокусное пятно аппликатора аппарата под разными углами, равномерно обработав область боли. От опыта и профессионализма врача зависит эффект от процедуры. Часто воздействие выполняется не только в местах крепления плантарной фасции, но и по всему анатомическому региону, включая голень. Это приводит к уменьшению болей и увеличению диапазона движения уже после первой процедуры. У фокусированной волны эффект как правило, мгновенный, и нарастающий с каждой процедурой, а у радиальной волны эффект отложенный, ощутимый начиная с 3-й недели и далее. При проведении процедур в нашей клинике мы иногда допускаем возникновение умеренных болевых ощущений при проведении процедуры, что должно восприниматься как благо, и признак эффективности при проведении процедуры.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
| Cиндром Шарпа |
| Алкаптонурия и охронотическая артропатия |
| Аллергический (эозинофильный) гранулематозный ангиит (синдром Черджа-Штрауса) |
| Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) |
| Артропатия при гемохроматозе |
| Болезнь Бехтерева (анкилозирующии спондилоартрит) |
| Болезнь Кавасаки (слизистокожножелезистыи синдром) |
| Болезнь Кашина-Бека |
| Болезнь Такаясу |
| Болезнь Уипла |
| Бруцеллезный артрит |
| Внесуставный ревматизм |
| Геморрагический васкулит |
| Геморрагический васкулит (болезнь Шенлейна — Геноха) |
| Гигантоклеточный артериит |
| Гидроксиапатитная артропатия |
| Гипертрофическая легочная остеоартропатия (болезнь Мари — Бамбергера) |
| Гонококковый артрит |
| Гранулематоз Вегенера |
| Дерматомиозит (ПМ) |
| Дерматомиозит (полимиозит) |
| Дисплазия тазобедренного сустава |
| Дисплазия тазобедренных суставов |
| Зоб |
| Иерсиниозный артрит |
| Интермиттирующий гидрартроз (перемежающаяся водянка сустава) |
| Инфекционный (пиогенный) артрит |
| Иценко — Кушинга болезнь |
| Лаймовская болезнь |
| Локтевой стилоидит |
| Межпозвонковый остеохондроз и спондилез |
| Миотендинит |
| Множественные дизостозы |
| Множественный ретикулогистиоцитоз |
| Мраморная болезнь |
| Невралгия позвоночного нерва |
| Нейроэндокринная акромегалия |
| Облитерирующий тромбангиит (болезнь Бюргера) |
| Опухоль верхушки легкого |
| Остеоартроз |
| Остеопойкилия |
| Острый инфекционный артрит |
| Палиндромный ревматизм |
| Периартрит |
| Периодическая болезнь |
| Пигментный виллезанодулярный синовит (синовит геморрагический) |
| Пирофосфатная артропатия |
| Плексит плечевого сустава |
| Пневмокониоз |
| Подагра |
| Пояснично-крестцовый плексит |
| Псориатический артрит |
| Реактивный артрит (артропатия) |
| Ревматизм |
| Ревматическая полимиалгия |
| Ревматоидный артрит |
| Рецидивирующий полихондрит |
| Саркоидоз |
| Синдром (болезнь) Рейтера |
| Синдром Барре — Льеу |
| Синдром Бехчета |
| Синдром Гудпасчера |
| Синдром запястного канала |
| Синдром Марфана |
| Синдром тарзального канала |
| Синдром Титце |
| Синдром Фелти |
| Синдром Шегрена |
| Синдром Элерса — Данло |
| Синовиома |
| Сирингомиелия |
| Системная красная волчанка |
| Системная красная волчанка (СКВ) |
| Системная склеродермия |
| Сифилитический артрит |
| Смешанная криоглобулинемия (криоглобулинемическая пурпура) |
| Смешанное заболевание соединительной ткани |
| Сывороточная и лекарственная болезнь |
| Тендовагинит |
| Туберкулез позвоночника |
| Туберкулезный полиартрит |
| Узелковый полиартериит |
| Фиброзит (фасцииты и апоневрозиты) |
| Хондродисплазия |
| Хондроматоз суставов |
| Шейный плексит |
Оперативное лечение
Около 90% пациентов вылечиваются консервативно в течение 3-6 месяцев. Оперативное лечения показано пациентам с хроническими симптомами, сохраняющимися после проведения полноценного курса консервативного лечения, через 6-9 месяцев после окончания терапии.
Хирургическое вмешательство может включать в себя эндоскопическую или открытую частичную подошвенную фасциэктомию, операции на мышцах голени и ахилловом сухожилии.
Частичная подошвенная фасциэктомия: включает в себя удаление поврежденного участка подошвенной фасции, эндоскопически или через небольшой разрез. После операции следует 6-недельный период относительного покоя. Несмотря на то, что данная процедура показала хорошие результаты, это может увеличить риск разрыва подошвенной фасции, что приводит к глубокому деформирующему плоскостопию и развитию негативных симптомов.
Операции на икроножных мышцах и ахилловом сухожилии (так называемая операция Страйера или операция Вульпиуса): в последнее время появилось несколько исследований, которые предполагают, что удлинение икроножной мышцы поможет устранить симптомы, связанные с плантарным фасциитом. Данная операция предусматривает создание разреза в нижней части икры, для того, чтобы освободить сухожилие икроножной мышцы в том месте, где оно переходит в ахиллово сухожилие. После операции пациентам необходим относительный покой в течение шести недель. Может возникнуть остаточная слабость в мышцах голени, которая обычно проходит в течение 6-12 месяцев.
Контрольный анализ на трипер после терапии
Некоторые пациенты считают, что мазки берут только для первичной диагностики трипера.
Это не так.
После лечения лабораторные тесты тоже необходимы.
Они позволяют понять, излечился ли пациент от гонококковой инфекции, или ему нужен повторный курс терапии.
Контроль проводится на второй и четырнадцатый день после прекращения антибиотикотерапии.
Если оба раза получены отрицательные результаты, дальнейшее наблюдение за пациентом не требуется.
Рецидивы инфекции в таком случае невозможны.
Но существует вероятность повторного заражения трипером.
Поэтому важно пролечивать всех половых партнеров пациента, а не только его самого. Для подтверждения излеченности не рекомендуется использования микроскопического исследования
Для подтверждения излеченности не рекомендуется использования микроскопического исследования.
Потому что оно обладает низкой чувствительностью.
Особенно при отсутствии клинических признаков воспаления.
Бактериоскопия выявляет гонококков только в тех случаях, когда их очень много.
А после лечения, даже если полного выздоровления не происходит, популяция бактерий в любом случае снижается.
Поэтому контроль осуществляется одним из двух способов:
- чаще с использованием ПЦР;
- реже с помощью посева на трипер.
Посев может назначаться для контроля излеченности длительно протекающих или осложненных форм заболевания.