Тахикардия: симптомы и лечение
Содержание:
- Как вылечиться
- Квалифицированная помощь при сердечной недостаточности в клинике CBCP
- Диагностика и лечение
- Методы лечения ишемической болезни сердца
- Причины сердечно-сосудистых заболеваний у женщин
- Причины гипертиреоза
- Симптомы сердечно-сосудистых заболеваний
- Что делать, чтобы меньше нервничать
- Разновидности заболеваний репродуктивной системы
- Лечение гипертиреоза
- Симптомы
- Лечение сердечной недостаточности
- Симптомы стенокардии
- Лечение симптомов сердечной недостаточности
Как вылечиться
Если болезнь имеет психосоматическую природу, то у человека страдает и душа, и тело. Психика создает некий порочный круг: наличие заболевания приводит к возникновению чувства беспомощности, а беспомощность и чувство незащищенность, в свою очередь, приводят к прогрессированию и обострению болезни. Чтобы вылечиться потребуется принимать лекарственные средства, предписанные специалистами, но, прежде всего, нужно научиться не просто противостоять жизненным трудностям, а использовать активную стратегию по их преодолению.
Справиться с подобной проблемой без помощи психотерапевта достаточно сложно, ведь психологическая работа должна одновременно решать две задачи:
Понять собственный организм
Психосоматическими проявлениями он пытается привлечь ваше внимание. Психика может провоцировать некоторые симптомы, потому что вы давно не отдыхали
Боль в животе может возникать перед неприятной встречей и т.д.
Построение новой стратегии, направленной на принятие изменений, которые неизбежно появятся после исцеления.
Если отказаться от психотерапевтического лечения в пользу медикаментозной терапии, то решить проблему не получится. Скорее всего, тщательное обследование не выявит нарушений в работе организма, но плохое самочувствие останется.
Квалифицированная помощь при сердечной недостаточности в клинике CBCP
При малейших подозрениях на данное заболевание пройдите диагностику работы сердца и сосудов. Современные диагностические методы позволяют определить истинную причину заболевания, чтобы своевременно блокировать дальнейшее его развитие.
Клиника CBCP располагает новейшим оборудованием экспертного класса для диагностики всех видов данного заболевания. Опытные, квалифицированные кардиологи проконсультируют вас и дадут рекомендации, как лечить сердечную недостаточность.
Записывайтесь на прием прямо сейчас на сайте или в рабочее время по телефону: +7 (495) 640-57-56.
Диагностика и лечение
Современная тактика лечения таких больных состоит в немедленной доставке в больницу, где есть возможность выполнить экстренное стентирование коронарной артерии, в которой произошла катастрофа. Действовать надо немедленно: около половины тех, кто умирает от инфаркта миокарда, умирает в первый час после появления первых его признаков.
Нестабильную стенокардию отличает от инфаркта миокарда обратимость поражения миокарда: при инфаркте часть миокарда, снабжаемого кровью из пораженной артерии отмирает и замещается рубцовой тканью, при нестабильной стенокардии этого не происходит.
При инфаркте миокарда имеются характерные изменения электрокардиограммы, рост, а затем снижение уровня нескольких белков — маркеров некроза миокарда, нарушения сократимости нескольких сегментов левого желудочка по данным эхокардиографии.
Для переднего инфаркта миокарда свойственны свои осложнения, для нижнего — свои. Так, при переднем инфаркте миокарда существенно чаще встречается кардиогенный шок, перикардит (так называемый эпистенокардитический перикардит), разрыв левого желудочка, ложные и истинные аневризмы левого желудочка, динамическая обструкция левого желудочка, блокада левой ножки пучка Гиса. Для нижнего инфаркта свойственны преходящие нарушения атриовентрикулярной проводимости, митральная недостаточность, разрыв межжелудочковой перегородки, поражение правого желудочка.
После периода госпитализации проводится реабилитация: вырабатывается режим физических нагрузок, назначаются препараты для постоянного приема. Все, кто перенес инфаркт миокарда, должны в отсутствие противопоказаний постоянно принимать минимум четыре препарата: бета-адреноблокатор (например, метопролол, бисопролол, надолол), антиагрегант (чаще всего — аспирин), статин (например, аторвастатин, розувастатин) и ингибитор АПФ (эналаприл, лизиноприл и другие). Перед выпиской из стационара или сразу после нее необходимо провести нагрузочный тест (желательно — стресс-эхокардиографию) и решить вопрос о целесообразности коронарной ангиографии.
Методы лечения ишемической болезни сердца
Лечение ИБС имеет целью нормализацию кровоснабжения сердечной мышцы, снижение риска инфаркта миокарда, уменьшение частоты и интенсивности приступов стенокардии. Своевременно начатое адекватное лечение ишемической болезни сердца позволит улучшить качество жизни больного и сохранить жизнь на многие годы.
Немедикаментозные методы лечения
Немедикаментозные методы лечения ИБС включают в себя отказ от курения, снижение веса, изменение образа жизни, контроль физической нагрузки (физическая активность обязательно должна присутствовать, но при этом строго дозироваться), диету (исключение продуктов, увеличивающих риск развития заболевания).
Медикаментозное лечение
Если Вам поставили диагноз ИБС, следует всегда под рукой иметь нитроглицерин. Данный препарат имеет сосудорасширяющее действие и способен в короткий срок купировать приступы стенокардии.
Также на основе данных лабораторных и инструментальных исследований врач может назначить другие препараты: антиагреганты, бета-адреноблокаторы, статины и ингибиторы ангиотензинпревращающего фермента, антикоагулянты и другие.
Хирургическое лечение
При необходимости на основании данных обследования (прежде всего, коронарографии), выбирается предпочтительный метод хирургического лечения. Могут быть применены эндоваскулярное лечение (баллонная ангиопластика и стентирование) и коронарное шунтирование.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Причины сердечно-сосудистых заболеваний у женщин
Некоторые из факторов риска сердечно-сосудистых заболеваний среди женщин включают в себя:
- высокое артериальное давление
- высокий уровень холестерина
- диабет
- курение сигарет
- сидячий образ жизни
- ожирение
- семейная история
Но даже для женщин, которые не имеют перечисленных выше факторов риска, существуют меры, которые необходимо принять, чтобы гарантировать, что они ведут здоровый образ жизни сердца.
К счастью, существуют меры, которые все женщины могут принимать, чтобы снизить риск сердечных заболеваний. Некоторые из этих мер включают в себя:
- Здоровая пища, богатая фруктами, овощами и цельными злаками и с низким содержанием насыщенных жиров, холестерина, соли и добавленных сахаров
- Отказ от курения
- Управление стрессом
- Выполнение упражнений
- Терапия аспирином для тех, кто в ней нуждается
- Контроль артериального давления и уровня холестерина в крови
Научная статья по теме: Женщины, проходящие лечение от бесплодия, входят в группу риска развития сердечной недостаточности.
Причины гипертиреоза
К дисфункции щитовидной железы приводит ряд эндокринных заболеваний, таких как:
- Болезнь Грейвса (Базедова, Базедова-Грейвса). Синдром носит аутоиммунный характер. В организме вырабатываются антитела, которые стимулирую щитовидную железу на выработку избыточного количества гормона Т4;
- Узловой зоб, токсическая аденома. Перечисленные патологии сопровождаются формированием доброкачественных узлов в тканях железы. Образования начинают вырабатывать гормоны и вызывают гипертиреоз. Врачи пока не могут сказать точно, почему одни аденомы синтезируют Т4, а другие – нет;
- Тиреоидит. Воспалительный процесс разрушает клетки щитовидки. Гормоны попадают в кровь и вызывают гипертиреоз. Возможен аутоиммунный характер тиреоидитов. В организме вырабатываются антитела против рецепторов ТТГ. Клетки вызывают активный рост и воспаление щитовидной железы.
Заболеванию наиболее подвержены люди с наследственной предрасположенностью к эндокринным патологиям. Симптомы гипертиреоза щитовидной железы чаще наблюдаются у женщин, чем у мужчин. На развитие заболевания также влияет экологическая обстановка, хронический йододефицит, стрессы.
Симптомы сердечно-сосудистых заболеваний
Болезни сердца и сосудов на начальных стадиях зачастую протекают бессимптомно и могут манифестировать остро – проявлениями инфаркта или инсульта. Дебюту (или обострению хронической патологии) часто предшествует нервное потрясение, переутомление, физические нагрузки, переедание. Большинство сердечных патологий сопровождается сердечной недостаточностью.
Симптомы заболеваний сердца:
-
Острая сердечная недостаточность – холодный пот, резкий упадок сил, выраженное удушье, кашель с выделением пены (признак отёка лёгких), синюшность кожных покровов (цианоз)
-
Хроническая сердечная недостаточность — быстрая утомляемость, плохая переносимость физических нагрузок, одышка, удушье, сухой кашель (иногда кровохарканье), , скудное мочеиспускание, отёки, асцит.
-
Инфаркт миокарда – острая боль в груди, отдающая в левое плечо, верхнюю часть спины, шею, подбородок (иногда интенсивная боль в животе); одышка, сильная слабость, холодный пот; ощущение беспокойства, страха смерти.
-
Ревмокардит – повышенная потливость, лихорадка, признаки сердечной недостаточности.
-
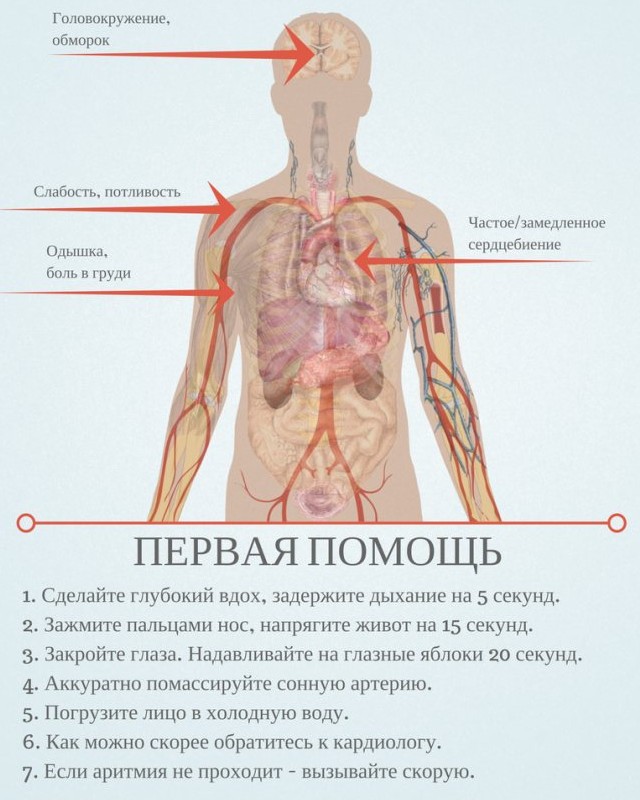
Сердечная аритмия – сердцебиение, ощущение «замирания» сердца, головокружение, обморок, проявления сердечной недостаточности.
Признаки сосудистых патологий:
-
Артериальная гипертония – тяжесть, боль, пульсация в области затылка; вялость, головокружение, шум в ушах, тошнота; ощущение «мушек» перед глазами.
-
Инсульт — может начинаться постепенно, с ослабления мышечного тонуса, онемения отдельных зон лица, конечностей. Затем вялость и потеря чувствительности усиливаются до пареза, области поражения расширяются. Могут развиваться нарушения слуха, зрения, речи, координации движений. Общемозговые симптомы – тошнота, рвота, спутанность сознания, кома.
-
Хроническое нарушение мозгового кровообращения – приступы (транзиторные ишемические атаки) сопровождаются более выраженными признаками артериальной гипертензии, преходящими нарушениями речи, слуха, зрения, памяти, шаткостью походки, обмороками. Симптоматика исчезает в течение суток.
-
Патологии периферических артерий, сопровождающиеся ишемией (тромбоэмболия, облитерирующий тромбангиит и атеросклероз) – острая, нестерпимая боль, преходящая хромота, сухость кожи, изменение её оттенка (сначала бледный, по мере прогрессирования — багровый), появление плохо заживающих язв.
-
Тромбоз глубоких вен – ощущение распирающей боли в пораженной конечности, отёк, синюшность кожи, видимая сосудистая сетка.
-
ТЭЛА – может сочетать признаки сердечной недостаточности, инсульта. Другие симптомы – повышение температуры, боль в правом подреберье, кожные высыпания.
ССЗ в острой форме требуют экстренной медицинской помощи, интенсивной терапии. При подозрении на эти патологии следует немедленно вызвать скорую помощь.
Что делать, чтобы меньше нервничать
Чтобы предотвратить развитие психосоматики нужно научиться расслабляться. Существуют методики, способные помочь в этом:
- дыхательная гимнастика;
- релаксация;
- самовнушение. Позитивный внутренний монолог поможет поверить в свои силы;
- анализ сложившейся ситуации, попытки найти ей рациональное объяснение и поиск аргументов, подтверждающих собственную правоту;
- методики самоутверждения помогут выйти из стрессовой ситуации с наименьшими потерями;
- аутогенные тренировки и многое другое.
Старайтесь не отказывать себе в маленьких радостях, выделите время на отдых, прогулки на свежем воздухе и на занятия любимым делом. Кому-то поможет преодолеть стресс поход в театр, кто-то любит ухаживать за комнатными растениями или проводить время с домашними питомцами. Можно вышивать, рисовать, читать книги, играть в шахматы. Нормализовать психическое состояние помогут занятия йогой, танцами или различными видами спорта
Важно найти занятие, которое приносит радость
Но преодоление стресса не всегда является решением имеющейся проблемы. Для сохранения душевного и физического здоровья нужно выявить и осознать причину своих переживаний, после чего выработать новую стратегию поведения. И вот здесь без помощи специалистов не обойтись.
Разновидности заболеваний репродуктивной системы
У каждого вида заболеваний репродуктивной системы женщины есть своя первопричина. Источником патологии может стать инфекция, передающаяся от человека к человеку во время полового контакта; воспалительные процессы в области малого таза; различные виды опухолей, как доброкачественных, так и злокачественных; сбой в работе эндокринной системы, т.е. гормональный дисбаланс.
Среди гормонозависимых заболеваний у женщин наиболее часто встречаются:
Дисфункции яичников — обобщенное название для целого ряда патологических изменений в яичниках, вызванных нарушениями их гормональной функции, эндокринными расстройствами и воспалительными процессами.
Миома матки — доброкачественное новообразование в мышечных слоях матки. Развивается она в стенках самой матки или ее шейке, и по размерам бывает от пары миллиметров до нескольких сантиметров.
Синдром поликистозных яичников (СПКЯ) — гормональное женское заболевание. Для него характерно увеличение яичников в размерах и наличие на них многочисленных маленьких пузырьков с жидкостью, которые называются кистами.
Аденомиоз — внутреннее слизистое покрытие матки (эндометрий) прорастает в мышечные ткани, что становится причиной длительных, болезненных менструаций, маточных кровотечений, коричневатых выделений между месячными, болезненных ощущений во время секса.
Эндометриоз — прорастание клеток эндометрия внутрь мышечной ткани матки и за ее пределы. Поражаются органы малого таза (яичники, маточные трубы, мочевой пузырь), брюшная полость и даже грудная клетка.
Из воспалительных заболеваний женской репродуктивной системы наиболее распространенные:
Воспалительные процессы в придатках (сальпингоофорит, аднексит) — развивается вследствии поражения придатков и яичников различного рода инфекциями.
Эрозия шейки матки — язвенные поражения слизистой шейки матки, возникающее из-за травм, половых инфекций, гормональных сбоев.
Кольпит или вагинит — воспаление слизистого покрытия влагалища, имеющее инфекционную и неинфекционную природу.
Бартолинит — гнойно-воспалительное поражение бартолиновых желез. Чаще всего возникает вследствие заражения патогенными микробами, передающимися половым путем.
Эндометрит — воспалительный процесс в матке, которому подвергается ее внутренний слой — эндометрий.
Также к воспалительным заболеваниям относятся и цистит, цервицит, оофорит, пельвиоперитонит и пр.
Инфекционными заболеваниями женской репродуктивной системы считаются: трихомониаз, уреаплазмоз, микоплазмоз, генитальный герпес, гарднереллез, гонорея, цитомегаловирус и др.
Лечение гипертиреоза
Подход к терапии зависит от причины гипертиреоза, возраста и состояния пациента.
Консервативные методы лечения:
Препараты радиоактивного йода. Изотопы накапливаются в тканях щитовидной железы, подавляя компенсаторные механизмы. Орган уменьшается в размерах, симптомы гипертиреоза постепенно ослабевают. Лечение занимает несколько месяцев
Важно, что радиоактивный йод подавляет функцию железы, поэтому со временем у пациента может развиться гипотиреоз, который восполняется гормонозаместительной терапией.
Антитиреоидные препараты. Лекарства подавляют выработку гормонов щитовидной железой
Симптомы уменьшаются через несколько недель после приема препаратов в правильно рассчитанной дозировке. Курс лечения составляет до 1 года и дольше. В некоторых случаях гипертиреоз излечивается полностью, иногда возникают рецидивы. Важно, что антитиреоидные препараты могут вызывать аллергию, индивидуальную непереносимость, могут снижать иммунитет. Воздействием данной группы лекарств обуславливают нарушения в работе печени. Принимать препараты можно только под контролем врача.
Симптоматическое лечение. В зависимости от тяжести проявлений гипертиреоза врач может назначить лекарства для снижения артериального давления, поддержания сердечного ритма и т. д. Симптоматическое лечение продолжают до улучшения общего самочувствия пациента.
В случае тяжелого гипертиреоза, сопровождающегося значительным увеличением щитовидной железы, множественными новообразованиями в функциональной ткани, а также при медуллярном раке показано хирургическое вмешательство. Врач частично или полностью удаляет эндокринный орган. После операции пациенту подбирают дозировку гормонов, которые принимают пожизненно.
Симптомы
Вопрос симптоматики очень сложный. На первых стадиях у болезни обычно нет проявлений. А когда начинают проявляться симптомы и признаки рака сердца, их легко перепутать с признаками других заболеваний. Поэтому нередко пациенты обращаются за помощью на поздних стадиях или даже умирают, так и не узнав, что у них был такой диагноз (внезапная смерть). К возможным симптомам болезни относят:
- кашель;
- боли в суставах и лихорадку;
- синий окрас пальцев при нажатии на них;
- отеки разных частей тела: ног, живота, лица;
- вздутие вен;
- затрудненное дыхание, одышка, усталость;
- головокружения, обмороки;
- учащенное сердцебиение, нерегулярный сердечный ритм;
- ощущение кома в груди, боли «ползущего» характера;
- шум в ушах.
Проблемы с сердцем постоянно усиливаются, наращиваются — а самочувствие пациента ухудшается
Далеко необязательно, что даже при наличии перечисленных признаков речь идет о симптоматике рака сердца — кардиологи могут диагностировать совершенно другую проблему, но сходить на консультацию и провести диагностику очень важно.
Лечение сердечной недостаточности
От сердечной недостаточности нет лекарства, но можно облегчить ее симптомы и замедлить прогрессирование. Одна из целей — предотвратить острые приступы, при которых симптомы резко ухудшаются и требуется госпитализация. Многие лекарства были разработаны для усиления сердечных сокращений, снижения артериального давления, регулирования сердцебиения и удаления жидкости из организма.
Большинство людей с диагнозом сердечная недостаточность принимают несколько препаратов, часто те же самые, что используются для лечения гипертонии. Схема, вероятно, будет включать ингибитор ангиотензин-превращающего фермента (АПФ) или блокатор рецепторов ангиотензина для расслабления кровеносных сосудов и уменьшения задержки воды и соли; бета-блокатор для замедления пульса; и мочегонное средство для вывода лишней жидкости. Иногда добавляют другое сосудорасширяющее средство (ингибитор АПФ также является сосудорасширяющим средством), чтобы расширить кровеносные сосуды и улучшить кровоток. Люди с пороком клапана могут также принимать антикоагулянты для предотвращения образования тромбов.
Одним из препаратов, используемых для улучшения сердечных сокращений, является дигоксин, разновидность наперстянки. Дигоксин действительно снижает потребность в госпитализации, но он связан с более высокой частотой нерегулярных сердечных сокращений (аритмий), и женщины, по-видимому, более чувствительны к его побочным эффектам, чем мужчины. Женщины, принимающие дигоксин, должны внимательно следить за уровнем в крови, чтобы снизить вероятность проблем.
Все чаще медицинские устройства и хирургические процедуры помогают в лечении сердечной недостаточности. Замена клапана — это вариант для женщин на ранней стадии сердечной недостаточности, связанной с клапаном. Также может помочь устранение обструкции в артериях с помощью операции аортокоронарного шунтирования или ангиопластики. К устройствам, которые могут помочь в лечении сердечной недостаточности, относятся имплантируемые кардиостимуляторы, регулирующие сердечный ритм, и кардиовертеры-дефибрилляторы, которые могут корректировать неустойчивую частоту сердечных сокращений или восстанавливать остановленное сердце.
Симптомы стенокардии
Из этой статьи вы узнаете: описание стенокардии напряжения второго функционального класса, что это за болезнь. Причины ее развития, симптомы и методы лечения.
В народе стенокардию нередко именуют «грудной жабой». Такое определение очень точно описывает характер болей во время приступа: у человека возникает ощущение, что его «что-то давит» прямо внутри грудной клетки.
Врачи выделяют стенокардию покоя и напряжения.
Для первой характерно спонтанное возникновение приступов при отсутствии физической нагрузки. Боль может появиться даже у сидячего или лежачего человека. Этот вид болезни является конечным этапом развития стенокардии напряжения. Он существенно ограничивает трудоспособность и снижает качество жизни больного человека.
Особенность стенокардии напряжения – это появление загрудинной боли исключительно после выполнения физической работы. В зависимости от тяжести нагрузки, способной спровоцировать приступ, выделяют четыре функциональные класса (ФК) болезни.
Такое распределение помогает врачам очень точно описывать тяжесть заболевания в своей документации. Для стенокардии напряжения 2 ФК характерно появление приступа после ходьбы на расстояние 500 метров или подымания на 1 лестничный пролет.
У данной патологии есть ряд характерных симптомов:
- резкая боль в груди длительностью 3-5 минут;
- иррадиация («прострел») боли в левое плечо или руку;
- интенсивная одышка, чувство нехватки воздуха;
- резкая слабость и потребность в отдыхе;
- появление холодного пота и сильного страха.
Боль при стенокардии напряжения может иметь сдавливающий, колющий, жгущий или режущий характер. Она может распространяться в другие части тела, сбивая с толку человека и врачей. Возможные места иррадиации стенокардитической боли: левая лопатка, нижняя челюсть, живот, позвоночник, шея и даже ухо.
Иногда болевые ощущения бывают насколько сильными, что провоцируют появление тошноты и даже рвоты. Если приступ стенокардии возник впервые – человек может прийти в жуткий ужас и начать бояться за свою жизнь.
Самый распространенный вариант болевого приступа имеет четкие границы по времени. Длительность около пяти минут. Хорошо справляется с болью нитроглицерин. Также необходимо прекратить любое физическое напряжение.
Нужно знать, что стенокардия имеет не только болевой синдром. Временами это могут быть приступы слабости, нехватка воздуха, даже кашель. При стандартных симптомах боль бывает сжимающей и давящей, с жжением и тяжестью, от слабой до очень сильной.
Периодически приступы сопровождаются одышкой, перебоями, паническими мыслями и холодным потом.
Проявления стенокардии напряжения варьируют от неопределенного дискомфорта за грудиной до интенсивной и нарастающей боли в области сердца. Классический приступ стенокардии напряжения длится в среднем около 2-5 мин.
, имеет четкое начало и окончание, купируется вслед за прекращением действия провоцирующего фактора или приемом нитроглицерина. Боль при стенокардии напряжения обычно локализуется за грудиной или в эпигастрии, иррадиирует в челюсть, лопатку, левую руку, шею.
Приступ стенокардии напряжения может сопровождаться внезапной слабостью, одышкой, тахикардией, аритмиями, холодным потом, повышением или снижением АД. В период между приступами физическое состояние и самочувствие пациента обычно нормальное.
По локализации боли выделяют следующие формы стенокардии напряжения: загрудинно-болевую, прекардиальную, леворучную, леволопаточную, нижнечелюстную, верхнепозвоночную, ушную, гортанно-глоточную, абдоминальную.
Частота возникновение приступов при стенокардии напряжения различна – от нескольких в день до разовых эпизодов с промежутками в несколько недель или месяцев. При развитии достаточного коллатерального коронарного кровотока возможно уменьшение числа приступов или их исчезновение (например, при сопутствующем заболевании, ограничивающем активность больного). В дальнейшем к стенокардии напряжения может присоединиться стенокардия покоя.
Стенокардия напряжения сопровождается следующими типичными симптомами:
- болезненные ощущения за грудиной;
- боли, иррадиирущие в район левой лопатки или в левую руку;
- нетипично, но иногда боль может отдавать в челюсть.
Дополнительными симптомами стенокардии напряжения могут быть следующие проявления:
- отдышка;
- невозможность сделать полноценный вдох;
- аритмии, изменения сердечного ритма;
- потливость холодного характера;
- чувство страха.
Если приступ не удается снять нитроглицерином, а продолжается он уже более получаса, то необходимо срочно вызывать скорую помощь. Чаще всего подобные проявления свидетельствуют об инфаркте миокарда.
Лечение симптомов сердечной недостаточности
Лечение хронической сердечной недостаточности занимает немалое время, а многие препараты (диуретики, гликозиды, ингибиторы, бета-блокаторы) назначают пациенту пожизненно. В основном действие препаратов направлено на снятие симптомов болезни и облегчения пациенту жизни. В частности проводится лечение одышки при сердечной недостаточности, снимается отечность конечностей, нормализуется давление.
При остром течении болезни, кроме лекарств, применяют хирургические методы. Цель лечения – устранить причины, которые привели к заболеванию: сужение коронарной артерии, последствия инфаркта миокарда. При тяжелых патологических изменениях сердечных тканей пациенту имплантируют дефибриллятор.