Доброкачественные опухоли
Содержание:
- Что такое полипы кишечника?
- Осложнения
- ДЛЯ КАКИХ ПОЛИПОВ ИСПОЛЬЗУЕТСЯ ПРОВЕДЕНИЕ ХИРУРГИЧЕСКОЙ ОПЕРАЦИИ
- Дифференциальная диагностика
- Дополнительные методы дифференциальной диагностики полипов толстой кишки
- УЗИ ПРИ РАССЛОЕНИЕ АОРТЫ БРЮШНОЙ ПОЛОСТИ
- Причины возникновения, течение и исход заболевания
- Как проводится диагностика полипов?
- Воспалительные полипы
- СИМПТОМЫ ПОЛИПОЗА
- Виды полипов прямой кишки
- Полипэктомия
- Прогноз при полипах прямой кишки
- Диагностика
- Диагностика и лечение полипов желудка и кишечника
- Этиология и патогенез.
- Ювенильные полипы и полипы Пейтца-Егерса
- 2.Причины
- Профилактика полипов
- Что такое полип толстой кишки?
- Симптомы
- Заключение
Что такое полипы кишечника?
Полипы кишечника — это небольшие доброкачественные новообразования, которые бессимптомно растут на его внутренней (слизистой) оболочке. Чаще всего встречаются полипы толстого отдела кишечника. Это довольно распространенное заболевание, поражающее 15-20% людей. Размер полипов обычно меньше 1 см, но может достигать нескольких сантиметров. Они растут в одиночку или группами. Некоторые внешне выглядят как небольшие шишечки, другие имеют толстую или тонкую ножку с уплотнением в форме гриба или кисти винограда.
Сами полипы – доброкачественные образования, которые редко ухудшают самочувствие человека. Но они могут трансформироваться в злокачественные, плохо поддающиеся лечению опухоли. Поэтому при выявлении полипов их рекомендуют удалять.
Диагноз «полипы кишечника» могут поставить людям любого возраста, пола, расы. Несколько чаще обнаруживают у мужчин, а наиболее характерный возраст пациентов – 50 лет и старше. Люди негроидной расы более склонны к образованию полипов и их злокачественным перерождениям, чем европеоиды.
Осложнения
• Крупные полипы могут перекрывать просвет кишки и вызвать смертельно опасное состояние – острую непроходимость кишечника.
• Кровотечения при ворсинчатых наростах способствуют развитию малокровия.
• Секреция слизи аденоматозными опухолями приводит к обезвоживанию организма и симптомам гипокалиемии:___• повышенная утомляемость;___• мышечная слабость вплоть до развития параличей;___• нарушения ритма сердца.
• Связанный с фиброзными образованиями воспалительный процесс истощает организм и может осложниться гнойным воспалением параректальной клетчатки и сепсисом.
• Аденоматозные и ворсинчатые полипы неизбежно переходят в рак прямой кишки через 5-15 лет после своего возникновения. Лечение онкологии прямой кишки нередко подразумевает «жизнь с калоприемником» и мучительные курсы химиотерапии. Высокая смертность связана с ранними метастазами в печень, в таких случаях прогноз становится безнадежным.
ДЛЯ КАКИХ ПОЛИПОВ ИСПОЛЬЗУЕТСЯ ПРОВЕДЕНИЕ ХИРУРГИЧЕСКОЙ ОПЕРАЦИИ
К сожалению, удалить полипы в толстой кишке посредством применения щадящей малоинвазивной методики можно далеко не всегда. В том случае, если размер новообразования превышает два сантиметра в диаметре, пациенту может быть показано проведение классического хирургического вмешательства. В большинстве случаев операция сопряжена с рядом рисков для пациента, в числе которых вероятность развития кровотечений, рецидивов. Именно по указанной причине рекомендуется своевременно посещать специалиста для проведения профилактических осмотров, задачей которых является выявление полипов на ранних стадиях образования.
Дифференциальная диагностика
Несколько факторов должно быть оценено при решении вопроса о природе полиповидного образования (неопластическая или не неопластическая) и оценке возможности его злокачественного характера. Кроме того, необходимо дифференцировать эпителиальные и подслизистые опухоли толстой кишки.
Аденомы могут располагаться как на ножке, так и широком основании.
Ножку обычно формирую медленно растущие аденомы, расположенные на активно перестальтирующих участках толстой кишки . Ножка при доброкачественных аденомах чаще всего достаточно тонкая, головка округлой формы красного цвета. Аденома может иметь дольчатое строение, что, однако не указывает на ее злокачественный характер. Рак в аденоме ограниченный слизистой практически не меняет ее внешний вид. Микроскопически тубулярная аденома на более чем 80 % состоит из извитых железистых трубочек с многочисленными разветвлениями.
Ножка имеет гистологическое строение соответствующее нормальной слизистой т.к. образуется в результате тянущего воздействия полипа на слизистую в области его основания.
Дополнительные методы дифференциальной диагностики полипов толстой кишки
Как было сказано выше дифференциальная диагностика неопластических и неопластических полипов, а также ранних случаев карциномы достаточно сложна, особенно при маленьких размерах образования. Для улучшения такой диагностики S. Kudo et al. предложил методику эндоскопической диагностики возможного морфологического строения опухоли на основе рисунка ямок желез . Выделяют 5 типов картины ямок желез (рис. 8), с явной корреляцией между ними и морфологической структурой образования .
Первый тип, характеризующийся круглыми, правильно расположенными ямками практически одинакового размера является признаком неизмененной слизистой оболочки. Второй тип (регулярно расположенные ямки больших размеров и «звездчатой» или «луковичной» формы) в 69, 4 % случаев встречается при гиперпластических, а в 30, 5 % аденоматозных полипах. Третий тип (S) — компактно расположенные маленькие округлые ямки в 86, 3 это аденомы, а 12, 3 % карциномы. Третий тип (L) — большие, вытянутые ямки — аденомы в 92, 7 % и карциномы в 4, 2 %. Четвертый тип — ямки по типу ветвей или извилин — в 74, 9 % наблюдений это аденомы (чаще железисто-ворсинчатые), а в остальных карциномы. Пятый тип — с частичным или полным нарушением структуры ямок — карцинома в 93,3 % случаев и аденома в 6,7 %.
УЗИ ПРИ РАССЛОЕНИЕ АОРТЫ БРЮШНОЙ ПОЛОСТИ
Расслаивающая аневризма аорты — это состояние, когда имеется распространяющаяся интрамуральная гематома фактически рассекает ее по всей длине, с отхождением интимы и, в отдельных эпизодах, часть среднего слоя — медии. Как следствие при расслоении аорты образуется дефект или разрыв в интиме аорты сопутствует слабости аортальной стенки. В этот момент кровь скачкообразно идет под медиальный слой, разделяя интиму от адвентицию. Этот канал называется «ложным просветом». Часть крови в ложном просвете прорвать стенку и сообщиться с истинным просветом в любом месте по ходу диссекции, образовав фенестрацию. Большинство типов расслоения аорты будет происходить по одному из трех видов:
- расслоение начинается в корне аорты с возможным продлением на дугу, нисходящую аорту и брюшную аорту;
- на уровне левой подключичной артерии, с расширением в нисходящую часть аорты или брюшную аорту; и
- только на уровне восходящей аорты.
Около 70% диссекций на эхографии находятся в восходящей аорте, от 10% до 20% в дуги аорты, а 20% — в брюшной аорте. Чаще всего, разрыв стенки будет распространяться дистально в аорте, до подвздошных сосудов, хотя расширение в проксимальном направлении также может произойти.
Артериальная гипертензия почти всегда связано с расслоением аорты. Возраст большинства пациентов колеблется от 50 до 70 лет, с более высокой распространенностью у мужчин, чем женщин. В возрасте до 40 лет, заболеваемость у мужчин и женщин равна. У женщин, по данным УЗИ, 50% расслоений происходят во время беременности (гормональный дисбаланс, связанная с беременностью гипертония, склероз и некроз медиального слоя и vasa vasorum все вместе вносят свой вклад.) Без лечения, расслаивающая аорты может привести к смерти, если она затрудняет приток крови к мозгу или разрыв настолько велик, что объемы кровопотери происходят катастрофически стремительно.
Клинические данные за расслоение аорты перед проведением УЗИ
Наиболее типичным проявлением является внезапное начало тяжелых, разрывающих болей в груди с иррадиацией в руки, шею, или спину. Обморок возникает у небольшого процента пациентов. Сложность симптоматики будет зависеть от размера расширения, расслоения, конкретных участков аорты и расположение внешнего разрыва, если это присутствует. Если поражены сонные артерии, то это может привести к гемиплегии. При участии подключичных и подвздошных сосудов появляется снижение или отсутствие пульса в руке или ноге.
Местоположение боли может быть подсказкой о месте расслоения. Если болевые центры в переднем отделе грудной клетки, то обычно присутствует проксимальное расслоение, а сильные боли в межлопаточной области чаще происходят с вовлечением дистальных отделов аорты. Однако, большинство пациентов с дистальной диссекцией аорты имеют боли в спине. Окклюзия висцеральных артерий может проявляться болью в животе.
Результаты ультразвукового исследования брюшного отдела аорты. При острой аортальной диссекции, время имеет существенное значение и, следовательно, магнитно-резонансная томография (МРТ) и контрастная КТ для оценки аортальной диссекции не всегда применимы. В стабилизированном пациента с подозрением на диссекцию, УЗИ может быть легко выполнено. При этом необходимо проводить как эхокардиографию, так и ультразвуковую диагностику брюшной аорты. Размер аорты может быть несколько увеличены, но это еще не обязательно расслаивающая аневризма. На ультразвуковом исследовании классическими признаками при визуализации, является нахождение лоскута на месте расслоения. Эхогенная мембрана интимы в аорте или подвздошных артериях может быть видна, и она свободно может двигаться с артериальной пульсацией на УЗИ, если истинный и ложный просвет проходимы. Однако, если мембрана толстая или просвет тромбирован, то она может не двигаться.
Цветовое допплеровское картирование может продемонстрировать медленный поток в обе стороны от истинного к ложному просвету. Поток по скорости меньше или идет ретроградно в ложном просвете. Врач УЗИ должен искать наличие мембраны интимы с сопутствующими тромбами в подвздошных, почечных и верхней брыжеечной артериях.
При псевдодиссекции на цветном допплере демонстрируется турбулентный поток крови, что указывает на наличие гипоэхогенного тромба вблизи внешнего края аорты с его эхогенным слоистым строением. При это при псевдоаневризме не видно лоскута интимы.
Причины аортальной диссекции
- Артериальная гипертензия (70% до 90%)
- Синдром Марфана (16%)
- Беременность
- Приобретенные или врожденные аортальные стенозы
- Коарктация аорты
- Травма
- Ятрогенные причины (катетеризация сердца, замена аортального клапана)
Причины возникновения, течение и исход заболевания
На сегодняшний день не существует единой этиологической теории появления полипов прямой кишки.
- воспалительные процессы;
- эмбриональные причины (формирование слизистой толстого кишечника в период внутриутробного развития ребенка);
- нарушение восстановительных процессов в эпителиальной ткани после воспаления;
- вирусы и вирусоподобные тельца.
Значительная роль в формировании и развитии полипов отводится воспалительной теории, согласно которой полипы – это результат хронических воспалительных процессов слизистой оболочки толстого кишечника (колит, энтероколиты, язвенный проктосигмоидит).
Как проводится диагностика полипов?
Перед тем, как назначить лечение полипов в прямой кишке, в обязательном порядке проводится их диагностика. Нередко их выявляют случайно во время эндоскопического обследования по поводу других заболеваний, поводом к которым стала примесь кровь в каловых массах или болевая симптоматика в нижней части живота. Для диагностики используют разные методики:
| Методика | Описание |
| Пальпация прямой кишки | Охватывает её на длину в десять сантиметров и проводится перед ректороманоскопией с целью оценки проходимости канала, сфинктера, слизистой, патологического отделяемого. Она позволяет выявить полип и провести его пальпацию. |
| Ректороманоскопия | Направлена на проведение визуального осмотра слизистой прямой кишки путём введения в неё ректоскопа. Она позволяет провести осмотр на глубину в 30 см, осмотреть и оценить анатомические структуры кишечника и непосредственно полип, а также взять его образец для гистологического исследования. |
| Рентгенография | Проводится намного реже чем ректороманоскопия, как правило, если она затруднена. Предусматривает введение контрастного вещества в кишечную полость и её просвечивание рентгеновскими лучами с созданием прицельных и обзорных снимков, позволяющих выявить полип. |
| Лабораторные тесты |
Вышеперечисленное позволяет определить причины появления или последствия развития полипов. |
Воспалительные полипы
Представляют собой очаг воспаления. Часто имеют место при неспецифическом язвенном колите.
Их размеры и внешний вид могут широко варьировать. Мы наблюдали образование воспалительного полипа в области маточно-кишечного и кишечно-пузырного свищей. Они могут образовываться в области наложения кишечных анастомозов. Большое их количество при воспалительных заболеваниях кишечника может создать трудности в дифференциальной диагностике с диффузным семейным полипозом. Морфологически образование представлено различным сочетанием грануляционной ткани и регенераторным эпителием.
СИМПТОМЫ ПОЛИПОЗА
На первичных этапах развития полип кишечника крайне редко провоцирует появление беспокоящих симптомов, что существенно осложняет своевременную диагностику. В целом же можно выделить ряд признаков, которые косвенно указывают на появление в кишечнике патологических новообразований:
- Внутренние кровотечения. Нередко пациентов беспокоит появление небольшого количества крови в каловых массах. Обильные кровотечения при полипах развиваются крайне редко и являются, скорее, исключением.
- Нарушение процессов пищеварения. Крупные полипы могут стать причиной непроходимости кишечника, вздутия, повышенного метеоризма, постоянных запоров.
- Болезненные ощущения в абдоминальной области. Приведенный симптом носит исключительный характер, рассматривать его в качестве признака, указывающего именно на полипоз, нельзя.
При появлении любого из симптомов, приведенных выше, рекомендуется немедленно обратиться в клинику для проведения эндоскопического обследования толстого кишечника. При наличии показаний операция – полипэктомия позволит избавиться от патологии и предупредить возможные негативные для здоровья пациента последствия.
Виды полипов прямой кишки
Полипы прямой кишки бывают единичными и множественными. Также различаются по структуре.
Различают следующие виды полипов:
- Фиброзные полипы состоят преимущественно из соединительной ткани и образуются на тех участках слизистой, которые были подвержены частым воспалениям. Фиброзный полип нередко подвержен нагноению и воспалению, но редко перерождается в злокачественное образование.
- Аденоматозный полип вырастает в диаметре до 2-3 см, крепится на подвижной ножке. Аденоматозный полип содержит в себе железистую ткань. Этот вид полипа чаще других может преобразоваться в раковую опухоль. Выявление этого полипа считается началом предракового состояния.
- Ворсинчатый полип бывает вытянутой или круглой формы, имеет бархатистую поверхность, которая состоит из множества ворсинок. Он мягкий, быстро травмируется и тоже может стать злокачественным.
- Множественные полипы, чаще всего бывают смешанного вида – ворсинчато-железистые или слизисто-кистозные.
- Диффузный полипоз, представляет собой разрастание большой группы полипов, которые растянулись по всей поверхности кишки, и не дают продвигаться уже переработанной пище.
Полипэктомия
Новообразования таят в себе опасность превращения в злокачественную опухоль, поэтому подлежат удалению. При условии обнаружения одиночного полипа размером менее 0,5 см может быть применена выжидательная тактика – такой полип можно наблюдать в динамике, выполняя эндоскопическое исследование не реже 1 раза в год, что позволит предотвратить развитие осложнений. Во всех остальных случаях проведение полипэктомии является необходимой мерой.
Полипэктомия при эндоскопическом исследовании — 15 000 — 40 000 руб.
5-15 минут
(продолжительность процедуры)
1-3 дня
Операция по удалению полипов из желудка и кишечника (полипэктомия) — достаточно распространенное хирургическое вмешательство. Процедура, на первый взгляд, несложная и малоинвазивная, ведь она проводится с использованием эндоскопического оборудования, то есть без разрезов.
Однако, несмотря на всю кажущуюся простоту манипуляции, удаление полипов имеет целый ряд важных нюансов, от которых зависит дальнейший прогноз заболевания. Если пациентами данная процедура переносится достаточно легко и с минимальным восстановительным периодом, то от врача требуется большой практический опыт выполнения диагностических и хирургических процедур. Значение имеет и тип используемого эндоскопического оборудования.
При обнаружении полипов врачи-эндоскописты клиники ЦЭЛТ могут произвести полипэктомию во время эндоскопического обследования при условии, что размер полипа не будет превышать 10 мм. Если же опухоль окажется больших размеров, операция откладывается и выполняется уже после проведения дополнительных обследований. При необходимости для решения вопроса об объеме вмешательства предварительно выполняется биопсия образования для гистологического исследования.
Показания
- полиповидное образование желудка или толстой кишки более 5 мм;
- полиповидное образование менее 5 мм, подозрительный на злокачественное образование.
Противопоказания
- нарушение свертываемости крови;
- острый воспалительный процесс желудочно-кишечного тракта;
- острые инфекционные заболевания;
- критическое состояние пациента.
Прогноз при полипах прямой кишки
При своевременном обнаружении и удалении полипов полное выздоровление больного вполне вероятно. Однако в некоторых случаях не удается предотвратить рецидив болезни. Зачастую случаются такие рецидивы через несколько лет после удаления полипов. Чтобы предупредить возвращение патологического процесса через год после операции проводят колоноскопию. Кроме того, больному желательно каждые пару лет проходить эндоскопическое обследование. Стоит отметить, что большую роль в развитии рака играет размер и количество новообразований. Поэтому крупные множественные полипы больше всего подвержены озлокачествлению. Наиболее опасным видом полипов прямой кишки считается диффузный, который чаще всего перерождается в рак.
Диагностика
Ведущую роль в диагностике играют так называемые скрининговые методы – колоноскопия или ректороманоскопия, лабораторные анализы кала. Это методики, которое используются для обследования внешне здорового человека на предмет наличия опасных заболеваний, в данном случае – рака кишечника:
- Колоноскопия – инвазивный метод диагностики, заключающаяся в осмотре полости толстой кишки при помощи гибкого эндоскопа (рис. 2). Ректороманоскопия представляет собой вариант исследования, при котором проводится осмотр только сигмовидной и прямой кишки.
- КТ-колонография или виртуальная колоноскопия. Вариант компьютерной томографии, при котором помимо предварительной очистки кишечника, человек выпивает рентгеноконтрастное вещество. Это позволяет четко визуализировать внутреннюю структуру кишечника.
- Биопсия. Метод лабораторной диагностики, при котором изучается характер образцов полипов, взятых во время ректороманоскопии. Это позволяет провести дифференциацию между доброкачественными новообразованиями и раком.
- Анализ кала. Чаще всего позволяет выявить визуально незаметные примеси крови в каловых массах (проба Грегерсена).
Диагностика и лечение полипов желудка и кишечника
Самым эффективным видом диагностики при исследовании полипов желудка и кишечника является эндоскопический метод, позволяющий установить размер, форму, локализацию образования, выполнить прицельную биопсию и определить тактику лечения.
Биопсия полипа желудка и кишечника позволяет определить клеточный состав новообразования. Положительное заключение при биопсии желудка и кишечника является окончательным. При отрицательном заключении при наличии косвенных признаков опухолевого процесса и подозрениях врача-эндоскописта биопсию полипов желудка и кишечника могут провести повторно. Только на основании результатов биопсии решается вопрос о необходимости оперативного вмешательства. Основным методом лечения полипов желудка и кишечника является эндоскопическая полипэктомия. Это малоинвазивная операция, которая проводится без вскрытия полостей.
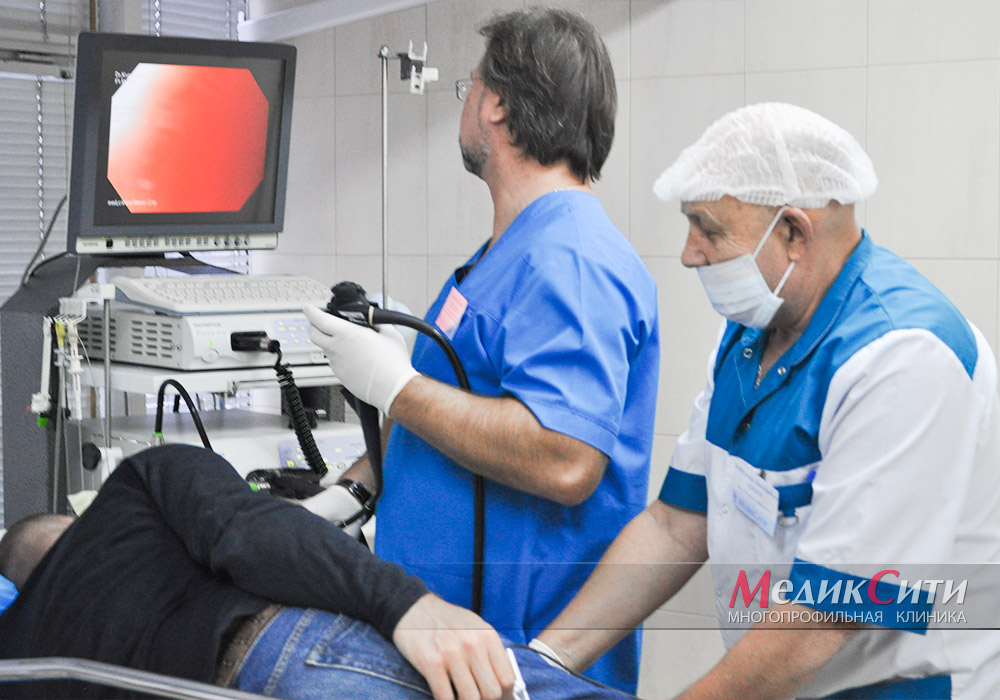
1
Эндоскопический метод – основный вид диагностики при исследовании полипов желудка и кишечника

2
Эндоскопическая полипэктомия полипа толстой кишки на длинной ножке

3
Эндоскопическая полипэктомия полипа толстой кишки

4
Эндоскопическая полипэктомия полипа толстой кишки
Этиология и патогенез.
Этим суждениям близка химическая теория, которая сводит причину возникновения опухоли к мутагенному воздействию ряда экзо- и эндогенных химических веществ (канцерогенов) на клетку кишечного эпителия, среди которых наиболее активными считаются полициклические ароматические углеводороды, ароматические амины и амиды, нитросоединения, офлатоксины, а также метаболиты триптофана и тирозина. Канцерогенные вещества (бензпирен) могут образовываться и при нерациональной термической обработке пищевых продуктов, копчении мяса, рыбы. В результате их воздействия на геном клетки происходят точечные мутации, транслокации, что приводит к превращению клеточных протоонкогенов в активные онкогены. Последние, запуская синтез онкопротеинов, трансформируют клетку в опухолевую.
У больных с хроническими воспалительными заболеваниями толстой кишки, особенно с язвенным колитом, частота рака толстой кишки значительно выше, чем в общей популяции. На степень риска развития рака влияют длительность и клиническое течение заболевания. По данным литературы, риск возникновения рака толстой кишки при длительности заболевания до 5 лет составил от 0 до 5 %, до 15 лет — 1,4—12 %, до 20 лет — 5,2-30 %, особенно высок риск у страдающих язвенным колитом в течение 30 лет и более — 8,7—50 %. При болезни Крона толстой кишки также возрастает риск развития злокачественной опухоли, однако частота заболевания ниже, чем при язвенном колите, и колеблется в пределах от 0,4—2,4 до 4—26,6 %.
Колоректальные полипы достоверно увеличивают риск возникновения злокачественной опухоли. Индекс малигнизации одиночных полипов составляет 2—4 %, множественных (более 2) — 20 %, ворсинчатых образований — до 40 %. Полипы толстой кишки относительно редко встречаются в молодом возрасте, но у лиц старшего возраста наблюдаются достаточно часто. Наиболее точно о частоте полипов толстой кишки можно судить по результатам патолого-анатомических вскрытий. По данным литературы, частота выявления полипов при аутопсиях для экономически развитых стран составляет в среднем около 30 %. По данным ГНЦК, частота обнаружения полипов толстой кишки составила в среднем 30—32 % при вскрытиях больных, умерших от причин, не связанных с заболеваниями толстой кишки.
Определенную роль в патогенезе рака толстой кишки играет наследственность. Лица первой степени родства с больными колоректальным раком имеют высокую степень риска развития злокачественной опухоли. К факторам риска следует относить как злокачественные опухоли толстой кишки, так и наличие злокачественных опухолей других органов. Такие наследственные болезни, как семейный диффузный полипоз, синдром Гарднера, синдром Тюрко, сопровождаются высоким риском развития рака толстой кишки. Если не удалять у таких больных полипы толстой кишки или саму кишку, то почти у всех из них развивается рак, иногда появляется сразу несколько злокачественных опухолей.
Семейный раковый синдром, передающийся по аутосомальному доминантному типу, проявляется множественными аденокарциномами ободочной кишки. Почти у трети таких больных в возрасте старше 50 лет развивается колоректальный рак.
Рак толстой кишки развивается в соответствии с основными законами роста и распространения злокачественных опухолей, т. е. относительная автономность и нерегулируемость роста опухоли, утрата органо- и гистотипичного строения, уменьшение дифференцировки ткани. В то же время имеются и свои особенности. Так, рост и распространение рака толстой кишки происходят относительно медленнее, чем, например, рака желудка. Более длительный период опухоль находится в пределах органа, не распространяясь в глубине стенки кишки более чем на 2—3 см от видимой границы. Медленный рост опухоли нередко сопровождается местным воспалительным процессом, переходящим на соседние органы и ткани. В пределах воспалительного инфильтрата в соседние органы постоянно прорастают раковые комплексы, что способствует появлению так называемых местнораспространенных опухолей без отдаленного метастазирования.
В свою очередь отдаленное метастазирование так же имеет свои особенности. Наиболее часто поражаются лимфатические узлы и (гематогенно) печень, хотя наблюдаются поражения и других органов, в частности легкого.
Особенностью рака толстой кишки является довольно часто встречающийся его мультицентрический рост и возникновение одновременно (синхронно) или последовательно (метахронно) нескольких опухолей как в толстой кишке, так и в других органах.
Ювенильные полипы и полипы Пейтца-Егерса
Ювенильные полипы встречаются преимущественно у детей и подростков. Чаще они одиночные, на ножке и с головкой сферической формы, имеют ярко-красный цвет и иногда эрозированную верхушку. Дольчатыми ювенильные полипы не бывают. В среде морфологов существуют противоречия в вопросе о природе таких полипов, ряд авторов рассматривает их как гамартромные, другие указывают на их близость к аденоматозным полипам. Морфологически выявляются железы неправильной формы с кистозными расширениями, содержащими муцин, высланные кубическим эпителием. Строма таких полипов отечна, содержит расширенные сосуды и воспалительные клетки. Считается, что ювенильные полипы не малигнезируется.
Полипы Пейтца-Егерса могут, как иметь ножку, так и располагаться на широком основании, часто дольчатые и имеют белесоватую окраску. Их отличительной морфологической чертой является наличие исходящих из мышечной пластинки слизистой ветвящихся гладкомышечных пучков.
2.Причины
Прямой и непосредственной причиной образования каловых камней считаются те или иные нарушения гидробаланса в толстокишечной среде. Имеется в виду повышенная всасываемость воды стенками, склонность к запорам, гипотония или атония кишечника (слабая перистальтика неизбежно приводит к застойным явлениям и резко затрудняет пассаж кишечного содержимого). Факторами риска могут выступать определенные врожденные анатомические аномалии в строении кишечника (мегаколон, «лишние петли», болезнь Гиршпрунга и пр.), паркинсонический синдром и болезнь Паркинсона, а также сидячий образ жизни, общая гиподинамия, диетологические перекосы в сторону жирной пищи, отсутствие навыка и сформированной потребности к регулярному опорожнению кишечника (последний фактор практически гарантирует стойкую тенденцию к запорам, начиная с определенного возраста).
Каловые камни представляют собой плотные обезвоженные (слежавшиеся порой действительно до каменной твердости) сгустки кала, которые, судя по данным микроскопических исследований на срезах, могут формироваться вокруг частичек непереваренной пищи, плодово-ягодных косточек, кусочков орехов, случайно проглоченных мелких инородных объектов.
Описаны случаи, когда такими центральными «ядрами» становились таблетки, принятые, по-видимому, с нарушением инструкции и потому не растворившиеся должным образом. Есть данные о том, что образованию каловых масс способствует регулярный прием пероральных антацидных «обволакивающих» гелей в больших дозах, поскольку такие препараты содержат нерастворимые компоненты. При наличии хронических воспалений с многолетним течением, фиброзом и сформированными свищевыми сообщениями камни в толстый кишечник могут попадать даже из мочевых и желчевыводящих путей, хотя настолько запущенная картина встречается достаточно редко.
Профилактика полипов
Профилактика полипов кишечника — не менее необходимый комплекс мероприятий, чем их лечение. Особенно тщательно соблюдать ниже приведенные правила рекомендуется людям, попадающим в группу риска развития патологии, тем, чьи родственники сталкивались с доброкачественными или злокачественными новообразованиями кишечника.
В профилактических целях необходимо:
- придерживаться здорового рациона с уклоном на » средиземноморскую диету» — это преобладание морепродуктов, грубой растительной клетчатки, свежих овощей и фруктов, растительных жиров, молочных и кисломолочных продуктов;
- ограничить потребление алкогольных и слабоалкогольных напитков, табакокурения;
- избегать гиповитаминозов и дефицита минералов, особенно опасен недостаток кальция, селена, витаминов С, D и Е, бета-каротина;
- своевременно и эффективно лечить запоры и прочие проблемы ЖКТ;
- вести активный образ жизни, избегать гиподинамии и лишнего веса;
- будучи в группе риска с приближением зрелого возраста, не пренебрегать плановыми профилактическими обследованиями кишечника.
Что такое полип толстой кишки?
Полипы толстой кишки — это небольшие наросты ткани, которые выступают из слизистой оболочки толстой кишки. Полипы толстой кишки обычно бывают двух форм: плоские и на ножке. У человека может быть один или несколько полипов, распространяющихся по всей толстой или прямой кишке. Полипы могут варьировать по размеру, от пары миллиметров до нескольких сантиметров.
Полипы встречаются довольно часто у мужчин и пожилых людей. Большинство полипов не являются злокачественными или доброкачественными. Однако некоторые полипы могут озлокачествляться или становиться раковыми. Полипы зачастую не проявляются симптомами. Во многих случаях выявляют полипы только во время медицинского осмотра или колоноскопии. Однако в редких случаях полипы могут вызвать:
- кровь в стуле в виде красных полос или черного стула
- красную кровь на туалетной бумаге или нижнем белье
- боль в животе
- запор, если полип очень большой
- диарею
- анемию из за внутреннего кровотечения
Симптомы
Для полипов прямой кишки характерно бессимптомное течение. В типичных случаях образования обнаруживают случайно во время обследований, которые были назначены с профилактической целью или по поводу диагностики другого заболевания
Симптомы появляются при значительных размерах наростов, а также при множественном полипозе.
• Образования, состоящие из фиброзной ткани, склонны к воспалительным реакциям, которые проявляются признаками проктита: частые болезненные позывы к дефекации, послабление стула, слизь и гной на поверхности кала.
• Аденоматозные (железистые) полипы выделяют в просвет кишки много слизи, которая может провоцировать послабление стула.
• Ворсинчатые образования часто кровоточат, поэтому возможно выделение крови с калом.
• Произрастающие на длинной ножке наросты могут «выпадать» из анального отверстия, привлекая к себе внимание пациентов
Заключение
Удаление полипов прямой кишки в нашей больнице – это ежедневная практика. Для диагностики и оперативных вмешательств используется новейшая эндоскопическая аппаратура.
Эндоскопическое отделение ГКБ №31 сотрудничает с японскими специалистами. Регулярно проводятся международные семинары в области диагностических процедур и оперативных вмешательств, проводимых методом эндоскопии.
Операции могут осуществляться как амбулаторно, так и в режиме стационара кратковременного пребывания. Лечение организовано таким образом, чтобы минимизировать сроки пребывания в больнице.
Не откладывайте посещение проктолога со дня на день. Чем раньше вы начнете лечение, тем легче оно будет! Доверьте свое здоровье профессионалам.
Запишитесь к нашим специалистам на приём
Вы можете записаться на платный прием к врачу по телефону консультативно-диагностического центра +7 (499) 936-99-89, или заполнив представленную форму.
Условия оказания платных услуг можно узнать здесь
Записаться на приём по полису ОМС и направлению Вы можете по телефону +7 (499) 936-99-71.
Запись на платный приём