Признаки и ощущения овуляции у женщины
Содержание:
- Лечение ановуляции
- По каким признакам можно определить отсутствие овуляции?
- Популярные вопросы
- Прислушайтесь к своему организму – каковы симптомы овуляции?
- Немного физиологии
- Базальная термометрия
- Лечение нарушений овуляции
- Причины нерегулярного цикла
- Другие признаки
- Как можно определить выход яйцеклетки
- Ановуляция
- 2 дпп тест
- Признаки диастаза мышц живота
- Один раз в месяц
- Причина номер 1 – молочница!
Лечение ановуляции
Можно ли вылечить ановуляцию, решает врач гинеколог-эндокринолог, который занимается подобными патологиями. Перед доктором ставятся две важнейшие задачи:
- как лечить собственно ановуляцию и восстановить цикл;
- как помочь женщине забеременеть (индукция беременности). Ановуляция и беременность не исключают друг друга.
Для стимуляции созревания и выхода яйцеклетки существует несколько методов.
Медикаментозное лечение ановуляции
Как лечить ановуляцию медикаментозно? Терапию начинают со следующих групп препаратов:
Кломифена цитрат, которыйсвязывается с эстрогеновыми рецепторами, стимулируя выработку ФСГ и ЛГ гипофизом и вызывает рост фолликула в яичнике. Если у женщины отсутствуют месячные, то проводят формирование цикла с помощью прогестинов, например, дюфастона в течение 5-12 дней. При приеме кломифена в 5-8% случаев возможны многоплодные беременности.
Ингибиторы ароматазы временно снижают уровень эстрогенов, стимулируют выработку ФСГ. Назначают анастрозол или летрозол в течение 5 дней, начиная с любого дня при ановуляции. Возможна гиперстимуляция яичников и развитие более чем одного фолликула.
Препараты, повышающие чувствительность к инсулину. Инсулинорезистентность часто сопутствует синдрому поликистозных яичников и не всегда поддается лечению кломифеном. В этом случае возможно использование метформина в течение 4-6 месяцев.
Гонадотропины, содержащие ФСГ и ЛГ. Эти препараты вводят инъекционно. Гонадотропины показаны в случаях, когда гипофиз вырабатывает недостаточное количество собственных гормонов. Лечение начинают со 2 дня цикла в течение 7-12 дней с коррекцией дозы по данным уровня эстрогена и УЗИ-мониторинга яичников.
Хорионический гонадотропин человека (ХГЧ). По своему строению сходен с ЛГ, поэтому введение ХГЧ имитирует естественный выброс ЛГ и вызывает овуляцию. Часто используется вместе с введением гонадотропинов или ингибиторов ароматазы, овуляция обычно происходит через 36 ч после инъекции.
Бромокриптин и каберголин используют при избыточной выработке пролактина гипофизом. Излишнее количество пролактина тормозит высвобождение ФСГ и ЛГ, что приводит к отсутствию роста доминантного фолликула. Бромокриптин снижает высокий уровень пролактина в 90% случаев, его назначают ежедневно, а каберголин — дважды в неделю.
Гонадотропин-рилизинг-гормон (гонадолиберин). В норме этот гормон гипоталамуса регулирует выброс гипофизом ЛГ и ФСГ, выделяется он ритмично, 1 раз в полтора часа. В лечебных целях с помощью специальной помпы вводят небольшие дозы гормона подкожно или внутривенно, имитируя естественный ритм выработки.
Аналоги гонадтропин-рилизинг гормона — искусственно синтезированные вещества часто имеют длительный период действия (депо-формы) и вводятся инъекционно (лейпролерин, трипторелин, нафарелин, гозелерин). Препараты не могут простовоспроизводить естественный ритм выброса женскихгормонов, поэтому сначала происходит повышение уровня ФСГ и ЛГ, а затем при длительном применении возникает угнетение выработки половых гормонов.
По каким признакам можно определить отсутствие овуляции?
Обратите внимание, эти признаки не обязательно указывают на отсутствие овуляции!
-
- Предменструальный синдром проходит «как-то не так»
- Аменорея (отсутствие месячных) в течение нескольких месяцев.
- Нерегулярный менструальный цикл
- Нетипично длительная и обильная менструация.
- Если вы составляете график базальной температуры – в цикле без овуляции скорее всего не будет «всплеска» температуры в середине цикла (для овуляции характерно снижение температуры перед ней и повышение сразу после).
- При нарушениях гормонального фона возможно ожирение, оволосение по мужскому типу, угри.
Популярные вопросы
Здравствуйте. У меня цистит на ранней стадии, стала принимать лекарства, появились творожные, я бы даже сказала, жидкие выделения, с чем это может быть связано? Никакой боли, раздражения нет, дискомфорта тоже. Забеспокоилась о появлении выделений…
Здравствуйте! Цистит- это воспалительное заболевание, вызванное специфическими или неспецифическими микроорганизмами. Инфекционный фактор при этом может распространяться не только в мочевыделительной системе , но и в половой. Поэтому появились выделения из половых путей. Для успешного лечения обратитесь ко врачу и определите инфекцию. Это позволит назначить рациональное лечение.На данном этапе можно воспользоваться гелем Гинокомфорт с маслом чайного дерева. В составе лекарственные травы, бисаболол, что оказывает противовоспалительный эффект, а молочная кислота восполнит баланс рН среды и лактобактерий. Гель применяют по 1 дозе 1 раз в день 7- 14 дней.
Здравствуйте, у меня хронический цистит по диагнозу. Рецидивы каждый год. Сдавала мочу. Были повышены лейкоциты 10-12. Сейчас анализы бакпосева и мочи идеальные. Узи мочевого пузыря и почек тоже ничего не выявлено. Пролечилась «Монуралом» (2 пакета), затем норфолаксицином (10 дней). Острая боль ушла, а походы в туалет зуд, жжение тянущая боль после опорожнения остались. И до рецидива были частые мочеиспускания, такое чувство, что мочевой пузырь постоянно наполнен даже после мочеиспускания. Подскажите, какие анализы нужно сдать и как они называются. Если сдавать в частной лаборатории, какие более узкие исследования пройти и к каким врачам обратиться? Что нужно пройти обязательно? Собиралась забеременеть… И как поддержать организм до сдачи анализов, чтобы острые боли не возвратились? Пью сейчас фурадонин, сборы, цистон, фитолизин. Заранее, спасибо.
Здравствуйте! Это заболевание мочевыделительной системы, поэтому обследование и лечение и реабилитацию перед планированием беременности следует проходить у уролога.
Здравствуйте! Принимаю от цистита параллельно Фурамаг и Канефрон, вопрос, можно ли при месячных принимать Канефрон? Насколько мне известно, любисток не рекомендуют при маточных кровотечениях, а он входит в состав Канефрона, в противопоказаниях ничего не написано, но решила лучше спросить специалиста, заранее спасибо за ответ!
Здравствуйте! В препарате Канефрон имеет место сочетание нескольких лекарственных трав в терапевтических дозах, поэтому увеличения объёма менструаций или маточного кровотечения не произойдет. Препарат можно принимать в период менструаций.
Добрый день, Оксана Анатольевна! Замучили циститы после ПА, дискомфорт (раздражение) во время и после ПА, флора условно-патогенная, результаты цистоскопии хорошие. Какой гель лучше использовать?
Здравствуйте! Посткоитальные циститы чаще всего развиваются из-за недостатка увлажнения половых органов и микротравмирования слизистых. Порекомендую в качестве лубриканта и профилактического средства использовать перед контактом гель Гинокомфорт с экстрактом мальвы. Кратность и длительность применения не ограничены.
Прислушайтесь к своему организму – каковы симптомы овуляции?
Чаще всего овуляция происходит в середине цикла, однако многое зависит от гормонального фона и индивидуальных особенностей организма женщины. Зачатие возможно не только в этот период, но и за несколько дней до, а также в течение нескольких дней после овуляции. Это связано с тем, что сперматозоиды могут сохранять свою активность в половых путях женщины некоторое время.
Признаки, которые могут указывать на овуляцию:
- тянущая боль внизу живота;
- изменение характера выделений (они становятся более густыми и вязкими);
- повышенная чувствительность молочных желез;
- усиление полового влечения;
- обострение обоняния и изменение вкусовых предпочтений.
Помимо этого женщину может беспокоить вздутие живота и легкая болезненность в области кишечника
Важно помнить, что если боль внизу живота резкая или острая, это может свидетельствовать о нарушении целостности яичника (при этом состоянии необходима срочная медицинская помощь). Любые симптомы и признаки всегда субъективны, поэтому для точного определения лучше дополнительно пользоваться другими методами
Немного физиологии
В течение первых 1—2 лет после начала менструаций устанавливается регулярный менструальный цикл, а вместе с ним и регулярные овуляции, которые сопровождают женщину до периода перименопаузы. Первым днем цикла считается первый день менструального кровотечения, нормальный цикл составляет 21—35 дней, наиболее часто встречается цикл 28—30 дней, длительность кровянистых выделений 3—5 дней. При регулярном 28—30-дневном цикле овуляция происходит практически ежемесячно, без овуляции проходит не более 1—2 циклов в год. Чем более длительный или короткий менструальный цикл, тем больше вероятность ановуляторных циклов, в которых яйцеклетка не выходит из яичника.
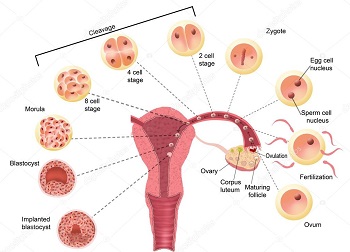
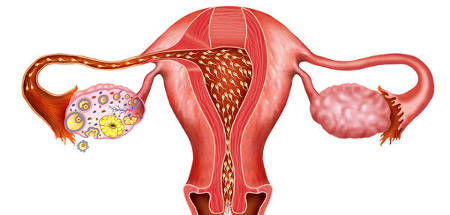
Рассмотрим подробно, что происходит в женском организме в течение одного цикла. В первые дни менструации уровень женских гормонов в крови наиболее низкий. Чтобы его поднять, со стороны высшей нервной системы в гипофиз поступает сигнал к стимуляции яичников и начинается активная выработка фолликулостимулирующего гормона (ФСГ). Под его воздействием в яичниках происходит рост нескольких фолликулов, один из которых станет доминантным – лидирующим, его размер будет наибольшим, и в нем созреет полноценная яйцеклетка.
В процессе своего роста фолликул является, с одной стороны, гормонопродуцирующим органом, а с другой – питательной средой для растущей яйцеклетки и будущего зародыша. Уровень эстрогенов, вырабатываемых растущим фолликулом, нарастает сначала медленно, постепенно, а потом резко. В ответ на это быстрое повышение концентрации эстрадиола в гипофизе происходит преовуляторный выброс лютеинезирующего гормона (ЛГ), что провоцирует разрыв созревшего фолликула и выход яйцеклетки в брюшную полость. Этот процесс и называется овуляцией.
В брюшной полости яйцеклетка захватывается фимбриями маточной трубы, и впоследствии в трубе происходит оплодотворение. А на месте бывшего доминантного фолликула под воздействием все того же ЛГ образуется новый гормонопродуцирующий орган, который называется желтое тело. По сути это те же самые клетки, но в них начинают работать другие ферментные системы. Желтое тело вырабатывает прогестерон и частично эстрадиол в течение 13—14 дней и готовит матку (в основном ее внутреннюю слизистую оболочку) к имплантации – внедрению в нее плодного яйца. Если беременность наступила, то от зародыша в кровь матери начинает поступать вещество, которое называется хорионический гонадотропин (ХГЧ). На определении концентрации этого вещества в крови или моче женщины основаны тесты ранней диагностики беременности. Этот гормон заставляет желтое тело работать гораздо дольше, чем 13—14 дней, фактически это обеспечивает гормональную поддержку беременности в течение почти всего первого триместра. Если беременность не наступила, то желтое тело подвергается обратному развитию, уровень гормонов в крови падает и начинается отторжение слизистой оболочки полости матки – менструация.
При регулярном 28-дневном цикле овуляция происходит на 13—14-й дни цикла, и вероятность зачатия наиболее высока именно в эти дни, они составляет около 33%. Но если бы зачатие могло произойти только в один день в месяц, шансы на зачатие в каждом цикле были бы очень малы. К счастью, природа гораздо мудрее, поэтому жизнеспособность и оплодотворяющая способность сперматозоидов в женском организме в период овуляции, то есть при высокой концентрации эстрогенов, сохраняется до двух, а по некоторым данным — и до девяти суток, а способность яйцеклетки к зачатию – до 24—36 часов. Соответственно, потенциально «благоприятными» становятся 2—3 дня, предшествующие овуляции, и 1—2 дня после овуляции, то есть при регулярном 28—30- дневном цикле это примерно 10—17-й дни цикла. В этот период половые контакты рекомендуются с интервалом не чаще 1 раза в 36 часов, потому что за меньшее время в сперме не успевает накопиться необходимая для зачатия концентрация сперматозоидов.
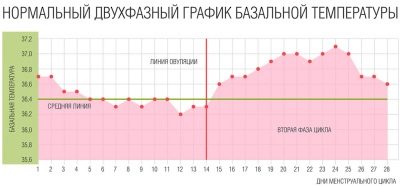
Базальная термометрия
Базальная (или базисная) – это температура тела в состоянии покоя. Измерять её нужно сразу после сна, до любой активности – во рту, ректально или вагинально.
Принцип этого метода в следующем: ежедневно в течение цикла измерять БТ и заносить показатели в график. Каждая точка соответствует дню цикла. Далее нужно соединить все точки между собой и получится базальная кривая.
Какие нормы БТ до овуляции и после неё?
В первую половину цикла, пока созревает яйцеклетка, в организме преобладает эстроген. Он обеспечивает развитие доминантного фолликула и рост маточного эндометрия. БТ в этот период низкая, в среднем от 36,2 до 36,8 °C.
Метод измерения базальной температуры – как по графику понять овуляцию
После разрыва фолликула (овуляции) на его месте формируется жёлтое тело, которое начинает активное производство прогестерона – гормона беременности. Этот гормон повышает среднюю БТ на 0,3-0,5 °C. Если вы заметили, что показатели поползли вверх, выше обычных норм первой фазы цикла, значит яйцеклетка уже вышла.
Какая базальная температура перед овуляцией
Вот единственный признак, по которому можно предположить, что в ближайшие 6–36 часов будет разрыв фолликула – БТ падает на 0,2–0,3 °C по сравнению со средними величинами первой фазы. Это называется передовуляционное западение базальной температуры. Вот так оно выглядит на графике:
В чём недостаток метода?
Часто бывает, что предовуляционного падения БТ нет. Показатели просто остаются на обычном низком уровне. В этом случае вы никак не сможете предугадать скорое наступление овуляции (за исключением счастливиц с регулярным циклом день в день, об этом я расскажу в последней главе).
Таким образом, получается, что можно только подтвердить факт произошедшей овуляции, потому что начался рост прогестерона и увеличение БТ.
На этом графике нет падения базальной температуры, понять, что на ДЦ произошёл выход яйцеклетки можно только по росту показателей со следующего дня, то есть по факту.
Кому не стоит начинать замерять БТ
Для ведения графика базальной температуры необходимо хорошо высыпаться (3–6 часов непрерывного сна). Кроме того, нужно вставать с утра в одно и то же время (± 30 мин.). Базальная термометрия вам не совершенно не подойдёт, если ваша жизнь связана с этим:
- дежурствами;
- регулярной ночной активностью;
- или вы обычно несколько раз за ночь встаёте в туалет.
Второе, если у вас маленький ребёнок и вы не можете крепко или надолго уснуть – это тоже отобразится на показателях БТ.
Третье, если вы принимаете любые гормональные препараты, не имеет смысла делать замеры, базисная температура изменяется под действием любых гормонов.
Запомните(!) Для правильной постройки графика очень важна регулярность и соблюдение одних и тех же условий измерения. Тогда график будет показательным и вам будет проще поймать овуляцию.
Обязательные условия измерения БТ
Чтобы снять точные, не искажённые внешними факторами показатели, необходимо:
- Просыпаться в одно и то же время, после 3–6 часов непрерывного сна.
- С вечера встряхнуть термометр, подготовить его вблизи кровати вместе с мобильным телефоном (чтобы следить за временем и подсветить шкалу). Постараться двигаться как можно меньше – излишняя активность разогревает тело и искажает действительные показатели.
- Если вы выбрали измерение во рту, то держать нужно под языком 8 минут. При ректальном или вагинальном способе – 5 минут. О плюсах и минусах каждого из этих способов читайте в этом материале.
- После процедуры сразу запишите показания, так как спросонья всё легко забывается.
И напоследок, если что-то пошло не так и где-то были отклонения при измерении – сделайте пометку в графике типа: «плохо спала», «проснулась на час позднее», «ОРВИ» и т. д. Очень много факторов влияет на базальную температуру. Вам нужно их знать и учитывать при расшифровке графика, вполне вероятны резкие скачки БТ и ваши пометки и наблюдения отлично помогут объяснить их.
Зачем в графике БТ отмечать дополнительные параметры?
Если просмотреть несколько вариантов онлайн-графиков, вы наверняка заметите внизу пустое дополнительные отметки:
- лекарства;
- выделения;
- боли;
- болезнь;
- тест на овуляцию;
- ПА;
- тест на беременность;
- боль в груди;
- алкоголь и т. д.
Одни примечания нужны для того, чтобы обнаружить, что могло потенциально исказить БТ в более высокую сторону, а другие, чтобы проследить закономерности до, во время и после овуляции.
Например, вы каждый месяц отмечаете боли внизу живота, выделения типа яичный белок в период овуляции или боль в груди сразу после неё. В будущем, даже когда вы прекратите измерять БТ – знакомые симптомы и наблюдения подскажут вам о наступлении самого благоприятного периода для зачатия.
Лечение нарушений овуляции
Выбор методов лечения зависит от того, что именно послужило причиной возникновения нарушений процессов овуляции, и проводится только после комплексного обследования.
Иногда для восстановления овуляторной функции достаточно внести некоторые изменения в образ жизни: нормализировать массу тела, исключить стрессовый фактор. Но если выявлены гормональные нарушения, понадобится медикаментозная терапия. Овуляция может быть индуцирована с помощью нестероидных препаратов-антиэстрогенов, гонадотропных гормонов, инсулиновых сенситайзеров, а также хирургическим воздействием на яичники (обычно применяется при поликистозе). Стимуляция овуляции проводится под постоянным УЗИ-мониторингом процесса: когда фолликулы достигают нужных размеров, вводится хорионический гонадотропин, запускающий овуляцию. Следует учитывать, что беременность, наступившая после гормонального лечения нарушений овуляции, в 10-30% случаев может быть многоплодной, и заблаговременно подготовиться к двойной ответственности – и радости тоже!
Эксперт Оксана МОРОЗОВА, акушер-гинеколог, заведующая подразделением ISIDA Левобережная
При обращении пациентки с нарушениями менструального цикла, сначала нужно определить, когда это началось. Если менструации были нерегулярными всегда или никогда не начинались, речь может идти о хромосомных аномалиях или врожденных пороках развития половой системы. На некоторые вопросы поможет ответить УЗИ, другие потребуют обследования на хромосомный набор и консультации генетика. Если же менструации были регулярными и вдруг произошли нарушения, причины иные. Это может быть разовая ситуация, связанная с ОРВИ, отравлением, сильным стрессом, ведь интоксикация организма и выброс стрессовых гормонов могут сбивать менструальные «настройки». В этих случаях исследования не понадобятся, все восстановится, когда жизнь женщины наладится.
Если нарушения цикла повторяющиеся, в первую очередь, мы проверяем работу щитовидной железы. Ее заболевания могут проявляться посредством нарушения менструального цикла, а после к ним присоединяются и другие проблемы – анемия, ожирение, выпадение волос и др. Также причина может быть связана с избытком гормона пролактина. Но, прежде чем назначать гормональные исследования, нужно побеседовать с пациенткой, провести осмотр, сделать УЗИ – с его помощью можно обнаружить полип в полости матки, кисту яичника, наконец, определить, происходила ли овуляция.
Ановуляторные циклы время от времени – явление нормальное. Так, у женщины в 20 лет из 12 циклов один может быть ановуляторным, а в 40 лет – уже половина. Свои нормативы есть не только у каждого возраста, но и у конкретной женщины – все индивидуально: начало месячных, менопауза, количество фолликулов в яичниках. У пациентки 45-47 лет нарушения менструального цикла могут свидетельствовать о начале менопаузы (в среднем она происходит в 49 лет). Если это не снижает качество жизни, в коррекции нет необходимости. Но если планируется беременность, УЗИ-маркеры и гормональные тесты помогают выяснить, возможна ли она.
Причины нерегулярного цикла
Организм женщины – достаточно хрупкая вещь, и на колебания менструального цикла может влиять множество факторов.
Стрессы
Самой распространенной причиной нарушения цикла в большинстве случаев являются стрессы. Проблемы на работе, дома, постоянный недостаток сна, и даже сильное переутомление в длительном периоде — и вот организм в стрессе, и происходит сбой цикла.
Заболевания
Инфекционные и неинфекционные заболевания внутренних органов, как в половой сфере, так и в других, также способно стать причиной нерегулярного цикла
Поэтому очень важно перед планированием беременности сделать полное обследование организма – оно может выявить скрытые болезни, и, возможно, нормализовать цикл
Резкие колебания веса
Слишком резкие колебания веса ведут к перестройке организма, и половая система тоже не остается в стороне. Поэтому, если женщина планирует похудеть, следует помнить, что это может отразиться на менструальном цикле.
Гормональный сбой
Причинами гормонального сбоя могут быть как вышеназванные причины, так и заболевания щитовидной железы. В случае гормонального сбоя не рекомендуется планировать беременность пока гормональный фон не придет в норму.
Другие признаки
Если эти симптомы возникают у каждой женщины, хотя и с некоторыми различиями, существуют дополнительные симптомы, которые наблюдаются только у некоторых. Признаки овуляции могут отличаться, ведь женский организм индивидуален.
Какие ощущения может чувствовать женщина:
- Проявляется овуляторная боль — боль в правой или левой части живота (может также появиться внизу живота), вызванная разрывом фолликула. Может ощущаться несколько секунд, а может сохраняться в течение нескольких часов и даже дней. У некоторых женщин во время овуляции болит грудь, могут быть кровянистые выделения, отек половых губ, увеличение либидо, а иногда наблюдается улучшения состояния волос и кожи.
- Скудные следы крови из влагалища. Такие выделения могут длиться от нескольких часов до 4-х дней.
- Может проявляться гиперчувствительность сосков. Этот симптом связан с повышенным уровнем эстрогена в организме.
- Изменения в шейке матки. В «плодородные дни» шейка мягкая и наклонена вперед . Этот признак сможет заметить любой гинеколог при осмотре влагалища.
- Кроме того, есть женщины, которые до и во время овуляции замечают появление акне. Прыщи перед овуляцией часто наблюдаются у подростков. Иногда выход яйцеклетки приводит к тому, что женщина становится более чувствительна к запахам.

Как можно определить выход яйцеклетки
Как определить благоприятные для зачатия дни, какие признаки овуляции могут в этом помочь — об этом задумываются многие женщины. Одни полагаются на свои ощущения, другие используют методики определения овуляции, а врачи применяют лабораторные анализы и УЗИ.
Проблема в том, что симптомы овуляции не всегда заметны, даже если женщина прислушивается к своему организму, анализирует возникающие ощущения. Методики, применяющиеся в домашних условиях, также не обладают высокой точностью. Поэтому определить время выхода яйцеклетки, можно только если присутствуют несколько симптомов, или при проведении ультразвукового исследования.
Ановуляция
Если женщина долгое время не может забеременеть, причиной этого может быть отсутствие овуляции или ановуляция. Такое состояние не всегда является патологией. В норме в репродуктивном периоде встречаются ановуляторные циклы.
Пока организм молодой, фертильность высокая, яйцеклетка созревает в каждом менструальном цикле и шанс забеременеть очень высокий. С возрастом количество ановуляторных циклов увеличивается, яичники как бы «отдыхают». После 29—30 лет уже большая часть циклов становятся ановуляторными. Поэтому забеременеть становится труднее.
Ановуляция может быть и при различных заболеваниях, например, при поликистозе яичников, когда фолликул не разрывается, а постепенно превращается в кисту. При своевременном обнаружении патологии, которая возникает из-за нарушений в гормональном фоне, возможно эффективное консервативное лечение в виде стимуляции овуляции медикаментозными средствами.
При поликистозе мелкие кисты вызывают вялотекущий воспалительный процесс, вследствие чего оболочка яичника утолщается, склерозируется и даже стимуляция больше не может помочь. Кроме того, кисты сдавливают фолликулярные ткани и приводят к гибели первичных фолликулов. В таком случае может помочь оперативное лечение, при котором склерозированную оболочку рассекают, перфорируют, увеличивая шансы фолликулу прорваться.
2 дпп тест
Специалисты рекомендуют делать тест на беременность, начиная с 14-го дня после трансфера диплоидной клетки. Для определения успешности процедуры ЭКО проводится лабораторный анализ крови. С его помощью определяют концентрацию хорионического гонадотропина человека (ХГЧ) в плазме. Этот гормон продуцируется зиготой, поэтому высокая его концентрация в крови свидетельствует о наступлении беременности.
«Домашние» тесты также реагируют на сывороточный уровень ХГЧ, однако с их помощью невозможно точно определить количественную концентрацию гормонов. Для разработки дальнейшей тактики ведения беременности специалист должен точно знать активность продукции ХЧГ зиготой.
О чем свидетельствуют показатели ХГЧ:
- до 25 мЕд/мл – эмбрион не имплантировался или погиб;
- 50-70 мЕд/мл – беременность наступила, но требует коррекции поддерживающей гормональной терапии;
- до 150 мЕд/мл – нормальное течение беременности;
- свыше 200 мЕд/мл – многоплодие или аномальное развитие эмбриона.
Определить местоположение плода в полости матки можно с помощью УЗИ, но только на 20-25 день после успешного оплодотворения. При недостаточном развитии физиологических процессов тактика ведения беременности изменяется.
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
- болевые ощущения в позвоночнике, пояснице;
- нарушения осанки;
- повышенная утомляемость;
- дисфункция желудочно-кишечного тракта, которая сопровождается изжогой, отрыжкой, болями, запорами, метеоризмом.
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
- птоза, опущения внутренних органов;
- кишечной непроходимости;
- недержания мочи;
- почечных колик;
- чувства тяжести в ногах во время ходьбы;
- атрофии мускулатуры в области живота.
Один раз в месяц
Стоит помнить, что овуляция проходит только один раз в месяц в определенный день менструального цикла женщины
Знать этот день очень важно для всех, планирующих беременность или желающих ее избежать. Происходит это в середине цикла обычно в один и тот же день. Однако не стоит ловить этот момент с точностью до секунды
Жизнеспособность яйцеклетки сохраняется около суток, а сперматозоидов и того больше
Однако не стоит ловить этот момент с точностью до секунды. Жизнеспособность яйцеклетки сохраняется около суток, а сперматозоидов и того больше.
Четко определить день овуляции можно, если у женщины установился регулярный цикл длинною в 28 дней. Тогда ее овуляция произойдет на 14-ый день цикла. Но такое встречается редко, поэтому существуют следующие способы определения дня овуляции:
- Измерение базальной температуры тела каждое утро. Делать это необходимо каждый день прямо лежа к постели. Данные измерений заносятся в дневник, и по их динамике определяется оптимальный день для зачатия. Правда, эти изменения происходят в пределах нескольких десятых градуса. Перед овуляцией за пару дней температура понижается на 2-3 десятые градуса, в день выхода яйцеклетки она резко повышается. Такие измерения стоит производить хотя бы 2 месяца подряд, чтобы определить в какой день цикла происходит овуляция.
- Календарь менструального цикла. Этот календарь следует вести постоянно каждой девушке. Только тогда она будет знать всю картину своего женского здоровья. Да и врачу из женской консультации будет легче вести лечение, если вдруг возникнут проблемы, или определить сроки родов при наступлении беременности. Напомним еще раз, что овуляция происходит в один и тот же день цикла в середине. Зная точно продолжительность цикла и его регулярность, этот день можно определить по календарю.
- Экспресс-тест на определение овуляции можно купить в аптеке. Использовать его очень просто, все подробно описано в инструкции. Как и тест на беременность, он основан на анализе мочи женщины и определяет наступление овуляции по повышенному содержанию лютеинизирующего гормона.
- Ультразвуковое исследование яичников. Его может назначить врач. Проводят сразу несколько исследований с определенным интервалом. Обычно это делают 3 или 4 раза. Врач наблюдает за фолликулами на поверхности яичников. При этом методе можно определить доминантный фолликул и проследить его рост и созревание яйцеклетки.
Существуют и другие лабораторные исследования, определяющие день овуляции. Но они достаточно сложны и могут быть назначены только лечащим врачом.
Но многие женщины, которые находятся в ладах со своим организмом и чувствуют все изменения, происходящие в нем, способны не просто определять нужный день, но и даже чувствовать этот процесс физически. У овуляции есть несколько симптомов. Прежде всего, это ноющие и тянущие боли внизу живота, вызванные ростом фолликула. Перед овуляцией цервикальная слизь выделяется больше и становится прозрачной, как сырой яичный белок. В обычные дни выделения этой жидкости минимальны или совсем отсутствуют, и она сама более вязкая и липкая.
О предстоящей овуляции свидетельствует и повышенное либидо у женщин, в этот период их желания, как никогда ярко выражены. Вообще в этот период женщина чувствует себя особенно хорошо, ее кожа выглядит потрясающе, настроение на максимуме. Все это результат воздействия бушующих гормонов в женском организме.
Стоит отметить, что бывают случаи, когда у одной женщины происходило 2 овуляции за 1 цикл. При этом созревали 2 яйцеклетки и выходили в фаллопиевы трубы, но с перерывом в 2 дня. Врачи утверждают, что это является результатом сбоя в работе яичников или гормонального сбоя в организме женщины. Оплодотворены при этом могут быть обе созревшие клетки, и тогда наступит 2 беременности, точнее беременность двойняшками. Но чаще всего живой остается только одна оплодотворенная яйцеклетка, вторая просто погибает.
Специалисты выделяют позднюю и раннюю овуляции, когда яйцеклетка выходит на 2 дня раньше или, наоборот, на 2 дня позже определенного дня. В этом случае не стоит сразу бить тревогу. Возможно, что просто день овуляции был определен не совсем точно. Нужно еще раз проследить все процессы в организме дамы в следующем цикле и определить дату овуляции точнее.
Причина номер 1 – молочница!
Чаще всего зуд после полового акта провоцирует молочница (кандидоз). Заболевание представляет собой грибковую инфекцию, которая появляется при патологическом увеличении условно-патогенных грибов рода Candida. Эти микроорганизмы присутствуют в биоценозе организма каждого здорового человека, однако активное размножение и свое патогенное действие они проявляют в период общего снижения иммунитета, при проблемах с гормональным фоном, после приема антибиотиков. Характерной особенностью молочницы являются частые рецидивы (до нескольких раз в год).
Активно размножаясь на поверхности слизистой влагалища, микроорганизмы вызывают ее воспаление. Половой акт провоцирует раздражение воспаленной слизистой и приводит к более острому проявлению боли, зуда или жжения во влагалище.
 Почему возникает жжение во влагалище?
Почему возникает жжение во влагалище?
Как выявить молочницу? Существует несколько верных признаков кандидоза, которые может выявить у себя женщина, отмечающая зуд после близости с половым партнером:
- творожистые выделения с кисловатым запахом, которые могут стать более обильными после полового акта;
- частый зуд в области влагалища, который может провоцироваться не только сексом, но и обычными гигиеническими средствами;
- возможны болевые ощущения при половом акте или при мочеиспускании.
Для лечения молочницы и устранения зуда после полового акта необходимо обратиться к врачу. Сегодня существует множество высокоэффективных противогрибковых препаратов, действующих местно. Курс лечения, как правило, не превышает 10-14 дней. Однако для профилактики рецидива курс лечения должен назначаться обоим половым партерам, а после завершения лечения рекомендован курс восстановительной терапии.