Прокальцитонин
Содержание:
Описание
Прокальцитонин (РСТ) – это сложный гликопротеин, показатель системного воспалительного процесса в организме, превосходит по чувствительности и специфичности маркеры воспаления — С-реактивный белок и интерлейкин-6. При бактериальных
инфекциях уровень прокальцитонина значительно увеличивается. РСТ является предшественником гормона щитовидной железы-кальцитонина.
При наличии местных системных воспалений прокальцитонин образуется, не только в щитовидной железе, но и в клетках РЭС (ретикуло-эндотелиальная структуры). Главными активаторами данных процессов считаются медиаторы белкового происхождения (цитокины)
— TNF-a, IL-6, а также ЛПС (липосахариды) грамотрицательных бактерий.
В норме содержание в крови РСТ крайне невысокое. Количество прокальцитонина у совершенно здорового человека составляет менее 0,5 мкг/л. Концентрация гликопротеина незначительно поднимается при наличии у пациента аллергии, вирусных, грибковых заболеваний,
аутоиммунных отклонений, при этом уровень РСТ достигает более 0,5 мкг/л. При ожогах, осложненных гнойно-септических заболеваниях, при наличии злокачественных опухолей в легких и щитовидной железе содержание РСТ поднимается выше 10-20 мкг/л. Характерно,
что чем сложнее инфекция, тем выше значение прокальцитонина.
Прокальцитонин — 2 500
руб.
Сроки выполнения:
1 рабочий день
Показания к назначению анализа:
- Для ранней диагностики инфекционных осложений:
- у хирургических пациентов;
- в отделениях неотложной и интенсивной терапии;
- после трансплантации;
- у пациентов на искусственной вентиляции легких;
- при заболеванияних неясного происхождения.
- Оценка состояния больных сепсисом
- Для оценки эффективности терапии септических проявлений после приема антибиотиков.
- При лечении множественных ожогов.
- При агранулоцитозе.
Материал для исследования
сыворотка венозной, артериальной крови
Подготовка к исследованию
Исследование на прокальцитонин часто проводится в экстренных ситуациях и специальная подготовка не проводится.
В случаях проведения плановой диагностики, забор крови рекомендуется выполнять в утреннее время натощак. Желательно в день, накануне сдачи анализа, отказаться от физических нагрузок и употребления алкоголя, а также избежать эмоционального напряжения.
Ферритин: маркер цитокинового шторма
Также в «ковидный пакет» входит анализ на сывороточный ферритин. В рекламе написано, что он «указывает на возможное развитие аутоиммунных осложнений». «Не только аутоиммунных. Он подтверждает более тяжелое течение заболевания и необходимость назначения серьезных препаратов», — комментирует Марьяна Селюк.
«Высокие уровни этого белка могут говорить о развитии воспалительного процесса и возможности цитокинового шторма», — говорит Олег Назар, врач-иммунолог высшей категории, доцент кафедры клинической, лабораторной иммунологии и аллергологии НМАПО им. Шупика.
Во время этого шторма иммунная система бьет не только по вирусу, но и по своим клеткам и тканям. И чтобы снизить ее активность, например, назначают гормональные препараты. «Но их нужно принимать только на этапе цитокинового шторма, а не для его профилактики», — предупреждает Марьяна Селюк.
Если у вас легкое течение коронавируса, которое сопровождается обычными простудными симптомами, смысла делать анализ на ферритин нет, уверены эксперты. Он нужен только при тяжелой форме заболевания. «Как и анализ на интерликин-6. Его назначают на этапе, когда уже подозреваем цитокиновый шторм. Амбулаторным пациентам с легким течением его вообще не имеет смысла делать», — уверена Марьяна Селюк.
Анализ на С-реактивный белок (СРБ)
Что это такое. Анализ венозной крови, при котором в образце определяют концентрацию С-реактивного белка. Это исследование точнее указывает на воспаление, чем СОЭ, потому что С-реактивный белок появляется в крови исключительно при воспалении.
Как это работает. Печень вырабатывает С-реактивный белок в ответ на призыв иммунных клеток, которые столкнулись с какой-то проблемой — от бактериальной или вирусной инфекции до раковых клеток. При встрече с мертвыми или умирающими клетками белок связывается с ними и запускает еще один защитные механизм — активирует систему комплемента. Это означает, что в норме в крови СРБ или вообще нет, или очень мало. А если появляется — значит, где-то точно идет воспаление.
Зачем назначают. Хотя СРБ — более надежный маркер воспаления, чем СОЭ, сам факт его наличия в крови ничего не говорит о причинах воспаления, поэтому для диагностики он не подходит. Как правило, анализ назначают для уточнения диагноза или для контроля лечения: например, если у больного COVID-19 уровень СРБ больше 10 мг/л, то это, наряду с другими признаками, может говорить о среднетяжелом течении болезни.
«СРБ — показатель более точный, чем СОЭ, — говорит другой специалист клиники Москвы — он отражает степень выраженности именно бактериального воспаления. Если у пациента высокие лейкоциты и высокий СРБ, это достоверно говорит о том, что у него бактериальная инфекция, которую нужно лечить антибиотиками».
При пневмонии показатель СРБ будет отражать степень поражения легких. Норма — от 0 до 6. Если у человека обычная простуда, он будет в пределах 10-12. Но если СРБ, например, в пределах 100-300, речь, скорее всего, идет о серьезной пневмонии.
«Если у человека подтверждается пневмония на рентгене или КТ, по мере выздоровления СРБ будет падать, — объясняет другой врач. — При этом бывают клинические состояния, когда у человека, который недавно перенес коронавирусную болезнь, сохраняется остаточная температура в пределах 37,1-37,2°С. Если СРБ при этом нормальный, это говорит о том, что на самом деле пациент выздоровел. А если СРБ высокий — человека нужно долечивать».
Резюме
Марьяна Селюк, подводя итог, рассказала медицинский анекдот. «Приходит пациент к врачу с папкой анализов. При этом все анализы в пределах нормы. И спрашивает: «Доктор, что бы вы могли сказать?» На что тот отвечает: «У вас много денег и свободного времени».
Не бегите в первые дни заболевания в лабораторию. Будьте всегда на связи с врачом, которому доверяете. Не назначайте сами себе анализы, купившись на «пакеты» и прочие маркетинговые уловки. Благодаря этому сохраните не только свои деньги, но и нервы.
Подпишитесь на ежедневную еmail-рассылку от создателей газеты номер 1 в Украине
Каждый вечер в вашей почте самое важное, эксклюзивное и полезное. Подписаться
Прокальцитониновый тест
Что это такое. Анализ крови, при котором в образце определяют концентрацию белка прокальцитонина. Это исследование точнее, чем СОЭ и СРБ, потому что с высокой степенью вероятности подтверждает, что воспаление вызвали именно болезнетворные бактерии, а не другие причины. Однако стоит прокальцитониновый тест дороже, чем другие исследования, так что врачи обычно начинают с более простых и бюджетных тестов. При этом тест не позволяет понять, какие именно бактерии вызывают воспалительную реакцию.
Как это работает. В норме прокальцитонина в крови практически нет. Однако в ответ на вторжение бактерий почти все клетки тела начинают усиленно создавать этот белое, так что его уровень в крови резко повышается. Скорее всего, уровень прокальцитонина в крови растет в ответ на бактериальные яды, которые они выделяют в процессе жизнедеятельности — так что при вирусной инфекции, травмах и атаке паразитических грибков уровень прокальцитонина повышается совсем немного.
Пока исследователи не совсем понимают, какую роль играет прокальцитонин в противобактериальной обороне. Но сам факт повышения позволяет использовать уровень прокальцитонина в крови в качестве достаточно надежного маркера бактериальной инфекции.
Зачем назначают. Чтобы надежно отличить бактериальную инфекцию от вирусной. Например. при обычной, неосложненной коронавирусной болезни уровень прокальцитонина в крови находится в пределах нормы.
Если концентрация прокальцитонина вырастает, значит, к вирусной инфекции присоединилась бактериальная, и настала пора назначать антибиотики. Прокальцитониновый тест применяют для контроля за состоянием пациентов, которые лечатся в больнице — например, при тяжелой форме COVID-19.
«Прокальцитонин в амбулаторной практике используют редко, — рассказывает другой специалист. — В моду он вошел недавно, с началом эпидемии коронавирусной болезни. Считается, что он предсказывает ее тяжелое течение. Но на самом деле этот тест пришел из реаниматологии — он указывает на сепсис, то есть на заражение крови. Самостоятельно этот тест делать не нужно».
Как подготовиться. Людям, которые лечатся дома, прокальцитониновый тест практически не назначают. Но в целом правила подготовки такие же, как при СОЭ и СРБ.
Как понять результат анализа. Появление прокальцитонина в крови — всегда недобрый знак, даже если уровень белка поднялся незначительно. Умеренно повышенный уровень прокальцитонина — от 0,15 до 2 нг/мл — у взрослых людей может говорить о местной легкой или среднетяжелой бактериальной инфекции, аутоиммунной реакции или тяжелой почечной недостаточности. Если уровень прокальцитонина поднимается выше 2 нг/мл, речь идет о бактериальном заражении крови, то есть сепсисе, тяжелой бактериальной инфекции вроде менингита, или о раковой опухоли щитовидной железы.
Интерпретация результатов
- Нормальные показатели — уровень прокальцитонина ниже 0,5 мкг/л. Такая концентрация наблюдается у здоровых пациентов, когда в организме нет воспалительных и инфекционных процессов.
- Незначительное повышение гликопротеина бывает при гайморитах, ОРЗ, ангинах, панкреатитах, , при бактериальных инфекциях, при воспалительных процессах и пр.
- Выше нормы – уровень РСТ превышает 10 мкг/л. Повышенный уровень сигнализирует о высокой вероятности развития осложненных инфекций и сепсиса. Чем тяжелее инфекция, тем больше концентрация прокальцитонина.
Обратите внимание, что при повышенных значениях прокальцитонина, пациенту необходимо повторно сдать анализ спустя 6-24 часов. Если при этом значение РСТ не увеличется, то можно исключить риск сепсиса и искать другие причины, которые
спровоцировали высокие значения
При наличии локальных поражений, показатели РСТ поднимаются незначительно. Отметка достигает повышенных показателей, когда пациент находится в тяжелом состоянии, есть сепсис и другие генерализованные инфекции. Кроме данного анализа, проводятся дополнительные
исследования и тестирования.
Сразу после обширных травм, ожогов, оперативных вмешательств показатели прокальцитонина всегда высокие. Они снижаются в течение 2-7 суток, что свидетельствует о стабилизации состояния. Если концентрация не падает, то необходимо оценить эффективность
лечебной терапии. Повышенный уровень может быть зарегистрирован у злостных курильщиков, при наличии хронических бронхитов и других болезней органов дыхания.
- Аллергочип ImmunoCAP, ISAC
- Липопротеин (a) (Lipoprotein (a), Lp(a))
Вирус или бактерия? Покажут анализ крови и прокальцитонин
Общий анализ крови позволяет оценить степень воспаления и какого происхождения заболевание — вирусного или бактериального, отмечает врач-терапевт высшей категории, профессор кафедры терапии Украинской военно-медицинской академии Марьяна Селюк. Делать общий анализ крови или нет и когда, зависит от степени течения заболевания.
«Если вы нормально переносите температуру и другие симптомы, если содержание кислорода у вас в норме, то бежать в лабораторию в первые три дня болезни не стоит, — говорит Марьяна Селюк. — Если же на четвертый день нет положительной динамики и даже, наоборот, наблюдается ухудшение, тогда нужно обязательно обратиться к своему лечащему врачу, и он, с большой долей вероятности, направит вас на общий анализ крови. Если содержание лейкоцитов падает, а лимфоцитов растет, это говорит в пользу вирусного фактора. И только при высоком лейкоцитозе и СОЭ мы можем приблизительно сказать, что присоединилась бактериальная инфекция. Кстати, согласно последнему протоколу лечения коронавируса, бактериальные осложнения при коронавирусе бывают всего в 10–15% случаев».
«Для Covid-19 характерно уменьшение количества лимфоцитов, в отличие от других вирусных инфекций», — уточняет врач-кардиолог, профессор, д. м. н. Екатерина Амосова.
Общий анализ крови с развернутой формулой имеет смысл делать и на второй недели заболевания, если вдруг после видимого улучшения человека снова начинает лихорадить, считает врач-инфекционист медцентра «Мама-врач» Евгений Щербина. Но полностью полагаться на его показания не стоит.
«При легких формах бактериальной инфекции анализ крови может вообще не меняться. Или меняться через три дня примерно», — говорит эксперт.
Так как данным общего анализа стопроцентной веры нет, его нужно сдавать вместе с анализом на прокальцитонин. «Считается, что если его показатель больше 0,5, это значит, что с большей долей вероятности у больного бактериальная пневмония», — комментирует Евгений Щербина. «А вот С-реактивный белок может быть значительно повышен и при исключительно вирусной пневмонии с тяжелым течением, поэтому по одному нему судить, есть ли бактериальная инфекция, сложно», — говорит Марьяна Селюк. По мнению Екатерины Амосовой, это сделать невозможно.
Итак, если вы считаете деньги, во-первых, в первые три дня болезни при ее легком и среднем течении не бегите сдавать общий анализ крови. Если же на четвертый день нет улучшения, покажитесь врачу. Если он назначит общий анализ крови, делайте его сразу с прокальцитонином.
Один общий анализ не даст достоверной картины, а значит, деньги будут выброшены на ветер. С-реактивный белок имеет смысл сдавать только в комплексе с этими анализами. Сам по себе он не покажет, есть ли бактериальная инфекция или нет.
Анализ на С-реактивный белок (СРБ)
Что это такое. Анализ венозной крови, при котором в образце определяют концентрацию С-реактивного белка. Это исследование точнее указывает на воспаление, чем СОЭ, потому что С-реактивный белок появляется в крови исключительно при воспалении.
Как это работает. Печень вырабатывает С-реактивный белок в ответ на призыв иммунных клеток, которые столкнулись с какой-то проблемой — от бактериальной или вирусной инфекции до раковых клеток. При встрече с мертвыми или умирающими клетками белок связывается с ними и запускает еще один защитные механизм — активирует систему комплемента. Это означает, что в норме в крови СРБ или вообще нет, или очень мало. А если появляется — значит, где-то точно идет воспаление.
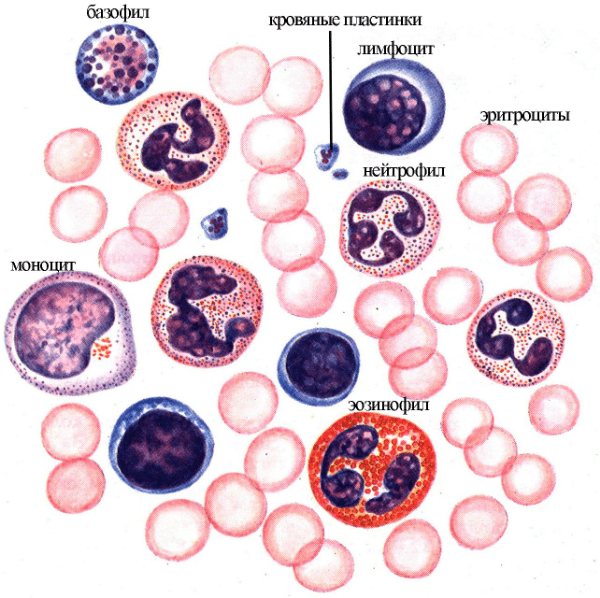
Лейкоциты (белые клетки крови)
Белые кровяные тельца или белые клетки крови, которые также называют ами, составляют вместе с тромбоцитами у здоровых людей лишь 1 % всех клеток крови. Нормальным считается уровень от 5.000 до 8.000 лейкоцитов в микролитре крови.
Лейкоциты отвечают за имунную защиту организма. Они распознают „чужаков“, например, , ы или грибы, и обезвреживают их. Если есть , количество лейкоцитов может сильно вырасти за короткое время. Благодаря этому организм быстро начинает бороться с возбудителями болезни.
Лейкоциты делят на разные группы в зависимости от их внешнего вида, от места, в котором они выросли, и от того, как именно они работают. Самую большую группу (от 60 до 70 %) составляют так называемые ы; от 20 до 30 % — ы и от 2 до 6 % — ы („клетки-пожиратели“).
Эти три вида клеток по-разному борются с возбудителями болезней, одновременно дополняя работу друг друга. Только благодаря тому, что они работают согласованно, организм обеспечивается оптимальной защитой от инфекций. Если количество белых клеток крови снижается, или они не могут работать нормально, например, при лейкозе, то защита организма от „чужаков“ (бактерий, вирусов, грибов) больше не может быть эффективной. Тогда организм начинает подхватывать разные инфекции.
Общее количество лейкоцитов измеряется в анализе крови . Характеристики различных типов белых кровяных клеток и их процентуальное соотношение могут исследоваться в так называемом дифференциальном анализе крови ().
Гранулоциты
Гранулоциты отвечают прежде всего за защиту организма от бактерий . Также они защищают от ов, грибов и паразитов (например, глистов). А называются они так потому, что в их клеточой жидкости есть зёрнышки (гранулы). В том месте, где появляется , они моментально накапливаются в большом количестве и становятся „первым эшелоном“, который отражает атаку возбудителей болезни.
Гранулоциты являются так называемыми фагоцитами. Они захватывают проникшего в организм противника и перевариваюи его (фагоцитоз). Таким же образом они очищают организм от мёртвых клеток. Кроме того, гранулоциты отвечают за работу с аллергическими и воспалительными реакциями, и с образованием гноя.
Уровень гранулоцитов в крови имеет в лечении онкологических болезней очень важное значение. Если во время лечения их количество становится меньше, чем 500 — 1.000 в 1 микролитре крови, то, как правило, очень сильно возрастает опасность инфекционных заражений даже от таких возбудителей, которые обычно вообще не опасны для здорового человека
Лимфоциты
Лимфоциты – это белые клетки крови, 70 % которых находится в тканях лимфатической системы. К таким тканям относятся, например, , селезёнка, глоточные миндалины (гланды) и .
Группы лимфоузлов находятся под челюстями, в подмышечных впадинах, на затылке, в области паха и в нижней части живота. Селезёнка – это орган, который находится слева в верхней части живота под рёбрами; вилочковая железа – небольшой орган за грудиной. Кроме того, лимфоциты находятся в лимфе. Лимфа – это бесцветная водянистая жидкость в лимфатических сосудах. Она, как и кровь, охватывает своей разветвлённой весь организм
Лимфоциты играют главную защитную роль в иммунной системе, так как они способны целенаправленно распознавать и уничтожать возбудителей болезней. Например, они играют важную роль при ной инфекции. Лимфоциты „организовывают“ работу ов, производя в организме так называемые . Атитела – это маленькие белковые молекулы, которые прицепляются к возбудителям болезни и таким образом помечают их как „врагов“ для фагоцитов.
Лимфоциты распознают и уничтожают клетки организма, поражённые вирусом, а также раковые клетки, и запоминают тех возбудителей болезни, с которыми они уже контактировали. Специалисты различают ы и ы, которые отличаются по своим иммунологическим характеристикам, а также выделяют некоторые другие, более редкие подгруппы лимфоцитов.
Моноциты
Моноциты – это клетки крови, которые уходят в ткани и там начинают работать как „крупные фагоциты“ (макрофаги), поглощая возбудителей болезней, инородные тела и умершие клетки, и зачищая от них организм. Кроме того часть поглощённых и переваренных организмов они презентируют на своей поверхности и таким образом активируют лимфоциты на иммунную защиту.
Антинуклеарные антитела (АНА)
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
1
Исследование крови на АЦЦП
2
Анализ крови на С-реактивный белок
3
Исследование крови на АЦЦП
Когда необходим анализ крови на антинуклеарные антитела
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
- полимиозит;
- дерматомиозит;
- системная красная волчанка;
- смешанное заболевание соединительной ткани;
- склеродермия;
- синдром и болезнь Шегрена;
- синдром Рейно;
- аутоиммунный гепатит
Как выполняется тест на антинуклеарные антитела
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Что обозначают данные теста
Антинуклеарные антитела (другое название — антинуклеарный фактор) указывают на наличие какого-то аутоиммунного нарушения, однако не указывают точно на болезнь, вызвавшую его, поскольку тест на АНА является скрининговым исследованием. Цель любого скрининга – выявить людей с повышенным риском того или иного заболевания.
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
- гомогенная окраска — может быть при любом аутоиммунном заболевании;
- пятнистая или крапчатая окраска может быть при системной красной волчанки, склеродермии, синдроме Шегрена, ревматоидном артрите, полимиозите и смешанном заболевании соединительной ткани;
- периферическая окраска – характерна для системной красной волчанки;
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.