Рак гортани
Содержание:
- Диагностика рака гортани
- Филиалы и отделения, в которых лечат рак гортани
- Степень дифференциации (G)
- Причины рака гортани
- Профилактика Рака гортани:
- Симптомы рака горла и прогноз заболевания
- Стадии заболевания
- Факторы риска
- Причины возникновения рака гортани
- Почему могут появляться: причины возникновения гемангиомы у новорожденного ребенка
- Симптомы
- Лечение рака шеи
- Как определить наличие рака гортани?
- Лечение рака гортани и горла
- Что показывает кт гортани и горла
- Причины рака горла
- Рак гортани
- Какие боли ощущаются
Диагностика рака гортани
1. Сбор жалоб и анамнеза
2. Пальпация шеи: определяют конфигурацию гортани, симптом крепитации, последовательно пальпируют все зоны возможного регионарного метастазирования.
3. Непрямая ларингоскопия.
4. Фиброларингоскопия с флуоресцентной диагностикой (по показаниям)
5. Рентгенологическая томография гортани
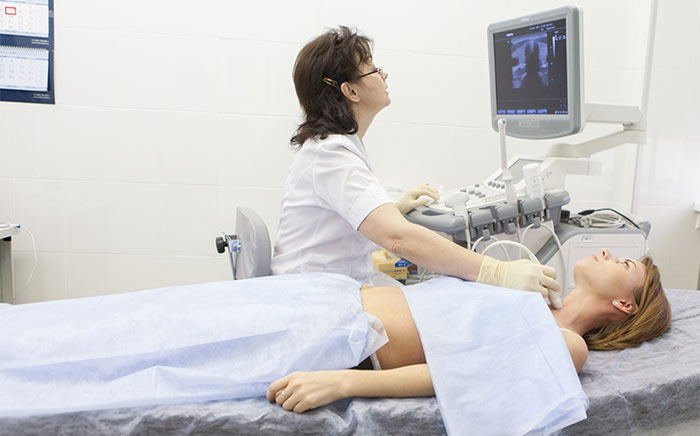
6. Ультразвуковое исследование шеи, печени
7. Биопсия опухоли гортани с последующим гистологическим исследованием
8. Рентгенологическое исследование органов грудной клетки
9. КТ и/или МРТ при местно-распространенных опухолях
Дополнительные методы
1. Стробоскопия
2. Пункция лимфатических узлов шеи с последующим цитологическим исследованием (при подозрении на метастатическое поражение)
3. Эзофагоскопия, рентгенография пищевода с контрастированием (при подозрении на распространение опухоли на пищевод)
4. Компьютерная томография органов грудной клетки (при подозрении на метастатическое поражение легких)
5. Компьютерная томография органов брюшной полости (при подозрении на метастатическое поражение печени)
6. Сцинтиграфия костей (при подозрении на метастатическое поражение)
7. Позитронно-эмиссионная томография (при III-IV стадиях процесса, по показаниям)
Филиалы и отделения, в которых лечат рак гортани
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
1. Отделение микрохирургии МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий — д.м.н. ПОЛЯКОВ Андрей Павлович
тел.: +7(495) 150-11-22
2. Отдел лучевого и хирургического лечения заболеваний головы и шеи МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России г. Обнинск, Калужской области
Заведующий — к.м.н. СЕВРЮКОВ Феликс Евгеньевич
тел.: +7 (484) 399-31-30
Степень дифференциации (G)
При описании данных типов рака врачи также пользуются понятием «степень дифференциации» (G), указывающим на степень сходства раковых клеток со здоровыми клетками при изучении фрагмента опухоли под микроскопом.
Специалисты сравнивают злокачественную ткань со здоровой тканью. В последней обычно содержится множество клеток различных типов, сгруппированных вместе. Если рак схож со здоровой тканью и содержит различные группы клеток, он называется дифференцированным, или низкозлокачественным. Если раковая ткань сильно отличается от здоровой, опухоль называют низкодифференцированной, или высокозлокачественной. Степень дифференциации новообразования позволяет врачам предугадать, насколько быстро рак будет распространяться. В целом, чем выше степень дифференциации (и, соответственно, чем ниже злокачественность), тем благоприятнее прогноз.
- GX: Невозможно установить степень дифференциации.
- G1: Клетки опухоли очень похожи на здоровую ткань (высокая дифференциация).
- G2: Клетки умеренно дифференцированы.
- G3: Клетки опухоли не похожи на здоровую ткань (низкая дифференциация).
Причины рака гортани
Факторы, повышающие риск развития рака гортани
- Самый главный – курение. Среди курильщиков, особенно злостных, эта злокачественная опухоль встречается намного чаще, чем среди некурящих. Табачный дым содержит большое количество канцерогенов – веществ, которые взаимодействуют с клетками слизистой оболочки гортани, повреждают генетический аппарат и клеточную мембрану, провоцируют мутации, приводящие к образованию опухоли. Дым вызывает повреждение слизистой оболочки, угнетает защитные механизмы: иммунитет не может обеспечить своевременное уничтожение раковых клеток.
- Неблагоприятная экология. Среди жителей городов с развитой промышленностью рак гортани встречается в 1,5 – 2 раза чаще, чем среди деревенских жителей.
- Частое употребление алкоголя. Часть этилового спирта попадает в верхние отделы гортани, вызывает раздражение и повреждение слизистой оболочки. Постоянные усиленные процессы регенерации являются почвой для развития злокачественной опухоли. Сочетание табачного дыма и алкоголя существенно усиливает риски.
- Профессиональные вредности: контакт с парами вредных веществ, работа в условиях повышенной запыленности воздуха, высоких температур.
- Особенно выраженное негативное влияние на гортань оказывают агрессивные химические вещества: бензол, компоненты табачного дыма, сажа, нефтепродукты, фенольные смолы.
- Хронический ларингит – воспалительный процесс в гортани.
- Частое употребление горячей, острой пищи.
- Предраковые заболевания гортани.
Профилактика Рака гортани:
Прекращение курения резко снижает риск развития не только рака гортани, но и рака легких, рта, губы, поджелудочной железы, мочевого пузыря и пищевода. Кроме того, прекращение курения снижает риск развития опухолей головы и шеи у больных, страдающих раком гортани. Отказ от употребления алкоголя, так как при сочетании курения с выраженным употреблением алкоголя риск развития рака гортани становится еще выше
Лица, занятые в производстве серной кислоты, никеля, асбеста, обязательно должны соблюдать ряд профессиональных предосторожностей для профилактики рака гортани
Важно регулярное проведение профилактических осмотров и своевременное обращение за профессиональной и специализированной медицинской помощью при появлении тревожных симптомов. Регулярное врачебное наблюдение и лечение потенциально предраковых заболеваний/состояний
Симптомы рака горла и прогноз заболевания
Симптомы заболевания, напрямую связаны со стадией онкологического процесса, так как при разной распространенности и локализации новообразования симптомы могут, так сказать, варьировать. Но, тем не менее можно выделить общую симптоматику, которая непосредственна связана с раком горла (гортани).
К симптомам относятся:
- изменение звучания голоса (сип, хрип);
- трудность и боли при глотании;
- боли в горле без видимых на то причин;
- кровавое кровохарканье;
- увеличение лимфоузлов;
- чувство присутствия инородного предмета в горле;
- одышка;
- кашель;
- неприятный запах изо рта
- боли в ушах или зубах при этом возможно даже выпадение зубов;
- усталость и угнетенность;
- ухудшение аппетита и снижение в весе;
- головные боли.
Фото начальной стадии рака горла, дает возможность показать изменения эпителия гортани при появлении аномальных клеток. Чаще всего, на данном этапе образование не более 2-3 см. Также, симптоматика может определяться местом нахождения образования.
Расположение в средней части гортани сопровождается изменением тембра голоса, до полной его потери. Нахождение в других зонах вызывает наиболее позднее выражение признаков, что ведет к несвоевременному обнаружению образования. При болях в горле, длящихся более двух недель, необходимо тщательно обследоваться.
Прогноз на начальных этапах заболевания, и даже на первых двух стадиях благоприятный, составляет порядка 80-95 %. Высокое значение оказывают возраст и совокупное состояние организма, в том числе и психическое
Также немаловажно пройти курс полной реабилитации после лечения и соблюдать рекомендации доктора по избеганию рецидивов
Стадии заболевания
Отличается стадирование опухоли с внутриклеточными включениями ДНК вируса папилломы человека 16 типа (16HPV) и без него.
При отрицательных по вирусу новообразованиях всё просто:
- 1 стадия — местное образование до 2 см, без метастазов в лимфоузлах;
- 2 ст. — опухоль менее 4 см и лимфатический коллектор без признаков рака;
- 3 ст. — новообразование более 4 см с «чистыми» лимфоузлами или меньше и есть узел до 3 см;
- 4 ст. предполагает либо любого размера первичная опухоль с отдалёнными метастазами, либо очень распространенное поражение ротоглотки с большим конгломератом лимфоузлов на той же стороне, либо не очень крупный раковый узел с лимфоузлами на противоположной стороне шеи.
При стадировании папилломавирусного рака в 1 и 2 стадиях возможны метастатические лимфоузлы, а 4 стадия — только с отдалёнными метастазами при любой опухоли и лимфоузлах.

Факторы риска
Помимо вышеперечисленных к факторам риска можно отнести:
- нехватку витаминов группы В и А, которые также могут стать причинами возникновению рака горла;
- слабую иммунную систему, врожденные заболевания или ВИЧ инфицированные;
- мужчины, работающие в местах скопления химических веществ или постоянный контакт с вредными химическими элементами. К ним можно отнести древесную пыль, краски, лаки и др.
- афроамериканцев.
Если человек:
- употребляет в большом количестве соленое мясо;
- не следит за гигиеной ротовой полости;
- часто дышит воздухом с высоким содержанием асбестовой или угольной пыли;
- обладает рядом генетических предрасположенностей к этому заболеванию,
- то они могут стать тоже оказаться в риске заболевания рака гортани.
, ,
Причины возникновения рака гортани
Как и любой другой вид рака, причиной возникновения рака гортани является злокачественные трансформации ранее нормальных клеток. Специалисты выделяют следующие факторы, которые могут спровоцировать данный процесс образования злокачественных клеток: злоупотребление алкоголем, табакокурение, присутствие различных хронических воспалительных заболеваний (включая ларинготрахеит, сифилис, фарингит и ларингит), работа, связанная с вредными факторами (работа с никелем, асбестом и серной кислотой). Однако самым опасным фактором было и остается сочетание влияния на ткани гортани алкоголя и табака. Последнее может вызвать как образование доброкачественных опухолей, так и рака гортани, рака языка или щеки.
Следует также сказать, что рак гортани может развиваться как результат злокачественной трансформации доброкачественной опухоли гортани, а также вследствие лейкоплакии гортани. Иногда рак гортани — это следствие распространившегося опухолевого процесса.
Почему могут появляться: причины возникновения гемангиомы у новорожденного ребенка
До сих пор ученые не могут точно ответить на вопрос, какие причины вызывают развитие гемангиомы в период внутриутробного роста.
Специалисты отрицают вероятность влияния наследственного фактора, поэтому предположение о генетической предрасположенности, которое выдвигалось ранее, сегодня полностью опровергаются.
Тем не менее, существуют определенные факторы, которые теоретически могут оказывать влияние на возникновение, формирование и развитие сосудистой системы и вызывать сбои в этих процессах. К таким факторам можно отнести:
- вредные привычки матери во время беременности;
- возраст женщины больше 32 лет (особенно если роды первые);
- перенесенные инфекционные заболевания;
- прием некоторых лекарственных средств с высокой степенью токсичности;
- обилие в рационе продуктов с синтетическими добавками (усилителями вкуса, консервантами, ароматизаторами, красителями);
- плохая экологическая обстановка в районе проживания матери;
- несовпадение резус-факторов матери и плода;
- эндокринные заболевания, сопровождающиеся гормональными нарушениями.
Гемангиомы чаще всего встречаются у недоношенных детей или младенцев, родившихся с низкой массой тела и другими признаками отставания в физическом развитии.
Способствовать преждевременному рождению могут эмоциональные потрясения, повышенные физические нагрузки, хронические заболевания матери. Многоплодная беременность — еще один фактор, влияющий на темпы роста и внутриутробного развития.
Важно! Некоторые врачи полагают, что значение имеет также пол ребенка. Специалисты не могут объяснить, почему так происходит, но давно замечено, что девочки страдают данной патологией в 3 раза чаще по сравнению с мальчиками при прочих равных показателях.
Симптомы
Гемангиома у новорожденных обычно обнаруживается в первые дни, реже недели жизни. Обычно новообразования локализуются на волосистой части головы, лице (на носу, щеках, веках), слизистых оболочках ротовой полости, половых органов, на верхней части туловища, верхних и нижних конечностях. Реже гемангиомы формируются во внутренних органах и костях.
Гемангиома у новорожденных представляет собой плоское или возвышающееся над поверхностью кожи бугристо-узловатое или кавернозное новообразование, цветом от бледно-розового до бордового с цианотичным оттенком, размером от 1 мм до 10 см в диаметре, а иногда и более. Для поверхностных гемангиом характерна температурная асимметрия: сосудистая опухоль на ощупь более высокой температуры, чем окружающие ткани.

Так выглядит капиллярная гемангиома
Капиллярная гемангиома глаза формируется в виде ограниченного разрастания ярко-красного цвета. Опухоль возвышается над поверхностью кожи, во время плача или крика ребенка увеличивается в размере, при надавливании бледнеет. Капиллярная гемангиома глаза обычно возникает на верхнем веке, может распространяться на орбиту. В случае регрессии новообразования не его месте остается пятно гипопигментации или рубец.
Кавернозная гемангиома у новорожденных имеет мягкую структуру. Чаще всего она локализуется на кожных покровах, но может также формироваться в органах с обильным кровоснабжением (головной мозг, легкие, печень, селезенка, почки, надпочечники). Как правило, при внутренней локализации кавернозная гемангиома протекает бессимптомно, обнаруживаясь либо случайно при обследовании по другому поводу или при развитии кровотечения, причиной которого, как правило, служит травма. Кровотечение из внутренней гемангиомы может принимать угрожающий жизни характер.
Кавернозная гемангиома у новорожденного
Комбинированные гемангиомы имеют признаки как капиллярных, так и кавернозных, кожную и подкожную части. Клинические проявления зависят от преобладания капиллярного или кавернозного компонента.

Смешанная форма гемангиомы характеризуется сложным строением и включает элементы сосудистой и других (лимфоидной, соединительной, нервной) тканей. Внешний вид и консистенция таких новообразований зависят от входящих в их состав компонентов.
Самопроизвольная регрессия гемангиомы начинается с возникновения в центре новообразования бледно окрашенных участков, которые постепенно распространяются к периферии опухоли. Регрессирует опухоль в течение нескольких лет.
Лечение рака шеи
Выбор метода лечения раковой опухоли шеи напрямую зависит от стадии новообразования. Если опухоль на первой стадии, применяется оперативное вмешательство и метод лучевой терапии. Чаще всего блучают не только злокачественное образование, но и лимфатические узлы с двух сторон шеи, так как больше 20 процентов раковых опухолей могут дать метастазы на лимфатические узлы.
Опухоли, которые растут наружу, лучше всего поддаются лечению, чем те, что распространяются в окружающие ткани, образуют язвы или твердые по структуре. Если злокачественная опухоль шеи вросла в мышцу, хрящ или кость, вероятность полного выздоровления крайне мала. Если в организме распространяются метастазы, человек может прожить максимум до двух лет. Раковая опухоль, которая образуется по ходу нерва, вызывает боль, онемение и паралич, очень опасна и трудно поддается лечению.
Опухоли шеи лечатся несколькими методами, которые используются отдельно и в сочетании:
- хирургическое вмешательство — применяется в тяжелых случаях поражений, больному удаляют не только первичный очаг опухоли, но и лимфатические узлы с метастазами;
- метод облучения — удаляет опухоль на ранних стадиях, может давать побочные эффекты в виде сухости во рту, изменения вкуса, возникновения атрофического глоссита;
- химиотерапия – данный метод используется на самой последней стадии развития опухоли, когда операция уже невозможна, чтобы облегчить страдания больного. Дает множество побочных эффектов.
На ранних стадиях опухоли в шее и глотке могут применять эндоскопический доступ. В случае, если образование небольших размеров, ограничена капсулой и расположена на поверхности слизистой, используют крио или лазерную деструкцию, фотодинамическое лечение. Это самые щадящие методы терапии. После проведенной операции из-за расположения опухоли пациенту часто может понадобиться пластика в области шеи. Сочетание методов лучевой и химиотерапии применяют с целью устранения боли и улучшения самочувствия больного, когда раковую опухоль нельзя удалить оперативно.
Лечение раковых опухолей всегда дает побочные эффекты. После проведения операции может нарушаться процесс глотания и речи, поэтому пациенту нужен курс по восстановлению. Метода облучения часто вызывает изменения кожи, выпадение волос и зуд, шрамы, нарушение вкуса и сухость во рту, иногда могут пострадать и здоровые ткани. Химиотерапия часто вызывает тошноту, рвоту, временное облысение, воспаление слизистой оболочки желудка. Так же этот метод может привести к уменьшению числа эритроцитов и лейкоцитов и снижению иммунитета. После лечения побочные эффекты как правило должны исчезнуть.
Профилактика опухолей шеи заключается в исключении курения и вредной пищи, проведения необходимых мер по защите на вредном производстве, а так же в своевременном лечении инфекционных заболеваний.
Как определить наличие рака гортани?
Методов диагностики рака горла достаточно много. Однако перед более глубокими исследованиями каждый пациент должен пройти визуальный осмотр у специалиста и пальпацию шеи. Важную роль при постановке диагноза играют жалобы больного, по ним можно понять локализацию опухоли и стадию развития
Все это важно для того, чтобы специалист мог спрогнозировать последующее развитие опухоли.
Если пациент ощущает мешающий комок в горле и болезненные ощущения при глотании, то опухоль может находиться в вестибулярной зоне гортани.
Когда эти симптомы дополняет боль в ухе, то можно предположить, что новообразование находится на летеральной стенке горла с одной стороны. Деформация голоса говорит о патологии голосового отдела.
Так, по различным симптомам можно установить точное место поражения.
Следующий информативный метод – это пальпация шеи, которая позволяет:
- оценить конфигурация и объем новообразования;
- определить смещение ее относительно соседних тканей;
- посредством прислушивания к дыханию и голосу пациента не упустить возможные симптомы стеноза и дисфонии. Больному необходима детальная пальпация лимфатических узлов.
Рак гортани может метастазировать на все лимфатические узлы. Чтобы поставить окончательный диагноз, следует провести еще общее медицинские обследование.
Лечение рака гортани и горла
Основные цели лечения при раке гортани: удаление первичной опухоли и метастазов в ближайшие лимфоузлы, восстановлений дыхательной и голосовой функций. Чем ранее выявлено злокачественное образование, тем скорее можно добиться полного излечения, комбинируя операцию с лучевой терапией и химиотерапией.
Лечение при раке среднего отдела:
- Лучевая терапия (35-50 Гр) с последующим увеличением дозы до 55-60 Гр
- После лучевой терапии — операция (резекция опухоли) на ранних стадиях
- На поздних стадиях: лучевая терапия с последующей ларингэктомией
Лечение при раке надскладочного отдела:
- На ранних стадиях: лучевая терапия и оперативное вмешательство
- На поздних стадиях: химиотерапия, лучевая терапия и оперативное вмешательство
Лечение при раке подскладочного отдела:
- Лучевая терапия при раке гортани подскладочной локализации в дозе 40 Гр
- Оперативное вмешательство с протезированием гортани
- На поздних стадиях лучевая терапия не показана
Что показывает кт гортани и горла
КТ-признаки опухоли гортани:
Наличие объемного образования мягкотканной плотности (+30…+60 единиц Хаунсфилда) над голосовыми складками, на складках или под ними
При раке надскладочного отдела возможна инвазия опухоли в грушевидные синусы, распространение в преднадгортанниковую жировую клетчатку
При раке голосовых складок важно оценить вовлечение в процесс передней комиссуры и перстнечерпаловидных суставов
При раке подскладочного отдела нужно оценить степень распространения опухоли вниз (в трахею)

Как выглядит рак горла, фото КТ среза. Хорошо виден объемный процесс, вызывающий разрушение хряща (справа) и сужение просвета гортани. Необходимо тщательно проанализировать результаты КТ, чтобы не ошибиться со стадией заболевания.
Причины рака горла
Основную причину, оказывающую влияние на возникновение аномальных клеток, современная медицина не знает. Однако существует набор факторов, увеличивающих вероятность появления рака гортани:
заболевание в большей части поражает мужчин нежелиженщин;
иммунодефицит;
хронические заболевания верхних дыхательных путей;
хронический зоб;
курение, вследствие термического действия на гортань, плюс высокое содержание канцерогенов;
потребление напитков содержащих спирт, который оказывает поверхностный ожог эпителиальной ткани;
возраст более 60 лет;
работа на опасном производстве, будь то асбест, никель,сера;
пренебрежение гигиеной ротовой полости;
наследственность;
пациенты, которые ранее перенесли какой либо вид онкологии;
некачественные продукты питания либо недостаточный объем в пищевом рационе витаминов и микроэлементов;
наоборот, излишнее употребление в пищу соленого, копченого и жареного;
большое внимание уделяется вирусу Эпштейна-Барра — это фактор, являющийся причиной инфекционного мононуклеоза.
Рак гортани
Рак гортани в классификации онкологических образований относят к раку головы и шеи, т.к. имеют много общего в симптоматике и последствиях для организма, методах лечения, способах восстановления и реабилитации.
Причины и факторы риска.
Любой рак развивается в результате изменений изначально нормальных клеток. Нарушения в ДНК приводят к тому, что клетки начинают очень быстро расти и делиться, что приводит к образованию опухоли.
Точно установить причину этого пока не удалось. Однако известны некоторые факторы, которые увеличивают риск развития опухолей головы и шеи.
Прежде всего, к ним относят курение и злоупотребление алкоголем. Если человек курит, то вероятность заболеть раком гортани, глотки, дна полости рта и т.д. у него выше, чем у некурящего. Имеет значение наследственность: наличие заболевания у ближайших кровных родственников (родители, братья, сестры или дети) увеличивает риск развития опухолей головы и шеи в 2 раза.
Спровоцировать возникновение опухоли могут также некоторые заболевания, особенно вирусно-инфекционные – поражение вирусом папилломы человека, герпеса, которые протекают в виде хронических воспалительных заболеваний, таких как ларингит, трахеит, фарингит.
Важное значение имеет контакт с канцерогенными факторами, а так же работа на вредных производствах (при длительном контакте с асбестом, угольной и древесной пылью, никелем, серной кислотой, формальдегидом и изопропиловым спиртом, радиоактивными веществами). Злокачественные опухоли гортани занимают до 60% всех случаев онкологических заболеваний головы и шеи и чаще всего встречаются у мужчин преимущественно старше 40 лет
Злокачественные опухоли гортани занимают до 60% всех случаев онкологических заболеваний головы и шеи и чаще всего встречаются у мужчин преимущественно старше 40 лет.
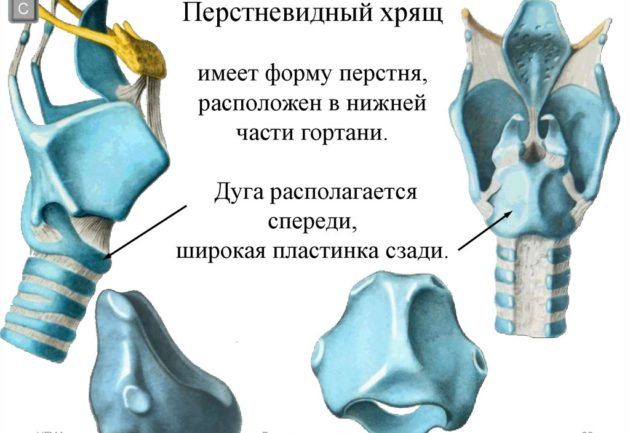
Гортань – часть верхнего отдела дыхательных путей, через которые воздух поступает в легкие. Именно в гортани находятся голосовая щель и голосовые связки, благодаря которым мы говорим. Гортань имеет несколько основных функций: дыхательная, защитная, голосообразующая, разделительная.
Симптомы рака гортани:
— изменение голоса – один из первых признаков рака средней части гортани;
— охриплость или осиплость носит постоянный характер (голос не улучшается) и обычно не сопровождается никакими простудными явлениями;
— трудности или болезненность при глотании, жалобы на наличие инородного тела в горле, и эти симптомы постепенно нарастают (такие признаки характерны для рака верхней части гортани);
— одышка при нагрузке и затрудненное дыхание (характерно при опухолях нижней части гортани или для распространенного процесса).
Пациенты могут отмечать также боли, иногда отдающие в ухо или приводящие к отказу от еды, припухлость шеи с одной стороны или с двух, кашель, в некоторых случаях приступообразный, с небольшим количеством слизистой мокроты или прожилками крови в отделяемом. Ухудшение самочувствия может быть обусловлено повышенной утомляемостью, головными болями, нарушением сна, истощением.
Очень важно показаться лор-врачу при появлении самых первых симптомов. Нельзя откладывать осмотр специалистом если осиплость голоса продолжается более трех недель, если не проходит одышка или затруднено дыхание, если нарушено глотание.
Лечение рака гортани.
Для лечения рака головы и шеи разработано много видов операций. Существуют радикальные операции, при которых органы (например, гортань) удаляются полностью. Если есть возможность, врачи стараются провести органосберегающую операцию. В этих случаях восстановить пострадавшие функции (речь, жевание, глотание) гораздо легче.
Если опухоль располагается в гортани или предлежащих с ней тканях, может потребоваться удаление всей гортани или ее части (полная ли частичная ларингоэктомия). Такая операция влияет на речеобразованиие.
Нередко после операции в полости рта и области шеи пациент не может дышать самостоятельно. Тогда проводится трахеостомирование – в трахее делается отверстие, которое становится альтернативным путем для поступления воздуха в легкие. В это отверстие устанавливается специальная трубка – канюля, трахеотомическая трубка. Трахеостома позволяет пациенту дышать самостоятельно, жить полноценной жизнью и не быть прикованным к кровати. Тысячи людей сегодня во всем мире живут с трахеостомой.
Какие боли ощущаются
На поздних стадиях боль не могут снять даже анестетики.
В процессе роста новообразования больной испытывает боль при проглатывании пищи или даже слюны. Неприятные ощущения настолько велики, что пропадает желание употреблять питание, в результате чего снижается масса тела.
Болевой синдром проявляется в ушах, что объясняется взаимосвязью внутреннего уха с глоткой. Нередко больной чувствует зубную боль, но данный признак никакого отношения к стоматологии не имеет.
При раке горла тяжело переносится и проход еды по пищеводу. А на поздних стадиях заболевания болевой синдром настолько сильный, что анестетики не справляются со своей задачей.
В выделяемых мокротах на определённом этапе наблюдается кровь в виде сгустка или нитей. Но помимо прочего может возникнуть такое осложнение, как кровотечение, которое появляется в процессе распада новообразования из поражённых сосудов. Во время сна высока вероятность удушья из-за попадания крови в дыхательные пути.