Раскрытие шейки матки на 1 или 2 пальца перед родами
Содержание:
- Правда и ложь о лечении деформаций шейки матки
- Краткая характеристика родов
- ИЦН
- Вакуум-экстракция плода
- Признаки
- Основные фазы течения схваток
- Лечение легкой дисплазии шейки матки
- Способы раскрытия шейки матки в роддоме
- Также в разделе
- Как правильно дышать при родах: фазы родов и их особенности
- Симптомы
- Степень раскрытия шейки матки
- Что чувствует женщина при деформации шейки матки
- Потуги, рождение ребенка и плаценты
Правда и ложь о лечении деформаций шейки матки
Гинекологи клиники Диана прокомментировали распространенные утверждения о методах лечения деформаций шейки матки и разделили их на правду и домыслы.
“Если патология не беспокоит, ее можно не лечить”. Это миф!
Деформация шейки матки сопровождается выворачиванием внутренней слизистой оболочки шеечного канала наружу — в область влагалища. Как результат, различия микрофлоры и рН-среды (кислотности) приводят к повреждениям тканей шейки и повышению риска инфицирования — микробы легко проникают внутрь тканей через трещины и эрозию. Если лечение не начать вовремя, женщина столкнется с острыми инфекционно-воспалительными заболеваниями.
Кроме того, послеродовые травмы и разрывы шейки при заживлении преобразуются в рубцы. Шрамы препятствуют нормальному продвижению сперматозоидов, снижая вероятность зачатия. Также рубцовые образования и эрозии при деформации шейки матки способны перерождаться в онкологию. В связи с рисками для здоровья женщины лечение деформаций шейки — обязательная мера.
“Лечение деформации шейки матки требует операции”. Это правда!
Таблетки и физиотерапевтические процедуры не в состоянии вернуть шейке нормальное физиологическое состояние. Чтобы восстановить ее первоначальное положение, удаляют травмированный участок и восстанавливают нормальную анатомию органа.
Добиться этого можно только оперативным вмешательством, которое проводится классическим хирургическим или малоинвазивным методами. При этом современные методы удаления участков деформации шейки легче переносятся пациентками и не требуют длительного послеоперационного восстановления.
“Классические хирургические операции устарели, и их всегда лучше заменить аппаратными методами”. Это миф!
Современные аппаратные методики — стандарт безопасности для женщины. Эти методы также называют деструктивными, так как они основаны не на вырезании тканей, а на их разрушении — током, кислотой, лазером.
Тем не менее, гинекологи по-прежнему проводят классическую хирургическую операцию, если требуется взять ткани на гистологическое исследование, исключающее или подтверждающее онкологию.
Кроме того, только классическая пластика шейки матки вернет нормальное состояние и положение сильно видоизмененному органу. Деструктивные же способы — приоритетное решение для лечения первичных изменений — например, небольших рубцов.
“Радиоволновая конизация шейки матки — безопасный способ лечения деформаций”. Это правда!
Иссечение поврежденных тканей шейки матки радиоволновым ножом позволяет одновременно избавиться от деформаций и рубцов и предотвратить дальнейшее разрастание соединительных тканей.
Достигается такая результативность воздействием радиоволнового излучения на ткани шейки. Во время процедуры клетки роста, как и сосуды, прижигаются и спаиваются, исключая развитие кровотечений и дальнейшее деформирование органа.
Кроме результативности радиоволновой конизации шейки, преимущества метода заключаются также в безболезненности и безопасности методики. Вероятность развития осложнений после использования радиоволнового ножа минимальна, а период восстановления длится несколько дней.
“Лазерная коррекция деформации шейки матки приводит к бесплодию”. Это миф!
В интернете размещено множество нелепых комментариев относительно лазерного способа лечения. На самом деле эта методика безопасна и эффективна при устранении небольших участков деформированной шейки. В этом случае лазерный луч направленно воздействует на места повреждений, испаряя рубцы и не задевая здоровые ткани.
“После лечения деформации шейки матки беременность невозможна”. Это миф!
Если операцию по устранению деформаций шейки матки проводит опытный гинеколог, удается добиться полного восстановления физиологии и функциональной активности слизистых оболочек. Это позволяет пациентке беременеть и вынашивать детей.
Врачи гинекологического отделения клиники Диана готовы выполнить комплекс мер по лечению деформации шейки матки, гарантируя для пациентки безопасность и сохранение детородной функции.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Краткая характеристика родов
Если роды происходят обычным естественным путем, они физиологичны и нормальны. Если же ребенка извлекали хирургическим методом через кесарево сечение, с применением вакуума, щипцов и прочих вспомогательных инструментов, они называются оперативными.
Нормальные роды происходят на пределе 40 недель, плюс-минус 2 недели акушерского срока беременности. Если роды произошли раньше 28-37 недель, их называют преждевременными, при сроке больше 42 недель — запоздалыми, а плод — переношенным.
У первородок процесс родов длится от 7 до 12 часов, у повторнородящих — от 6 до 10 часов. Если роды завершились в течение 6 часов, они считаются быстрыми, менее 3 часов — стремительными, а более 12 часов — затяжными. Любые роды с отклонениями от физиологических сроков считаются патологическими.
ИЦН
К сожалению, не всегда раскрытие шейки случается в положенный срок. Иногда это происходит раньше. Данное явление называется истмико-цервикальная недостаточность (ИЦН). Она чрезвычайно опасна, так как может привести к преждевременным родам или выкидышу, поэтому женщине нужно обязательно оказать медицинскую помощь.
Что касается причин патологического процесса, то они обычно заключаются в следующем:
- неблагополучный акушерский анамнез: аборты, самопроизвольное прерывание беременности, преждевременные роды (особенно до 28 недели вынашивания);
- эрозия шейки матки;
- многоплодная беременность;
- изначальная слабость шейки;
- перенесенные травмы шейки матки: рождение слишком большого плода, разрывы во время прошлых родов, оперативные вмешательства на органе;
- сбои в работе эндокринных органов;
- преждевременное отслоение плаценты;
- инфекционные процессы и воспаления репродуктивных органов.
Беременным женщинам, которые попали в группу риска, врачи должны уделять особое внимание. Если во время предыдущих беременностей у пациентки была ИЦН, то она ни в коем случае не должна этого скрывать
Такие женщины входят в группу повышенного риска.
Вакуум-экстракция плода
Вакуум-экстракцию плода было предложено в 1954 Маитзиготом как альтернативу акушерских щипцов для уменьшения количества осложнений оперативного родоразрешения. В течение вакуум-экстракции внутричерепное давление меньше, чем при наложении акушерских щипцов, головка плода движется без опасности травматизации родовых путей матери.
Вакуум-экстрактор состоит из дискообразной чашки диаметром 5-8 см, которая накладывается на кожу головки плода параллельно оси таза и в которой создается вакуум. Показания вакуум-экстрактора такие же, как и для наложения акушерских щипцов. Вакуум-экстрактор не следует накладывать, если местонахождение головки слишком высоко, и позиция плода не определена.
Подготовка к операции такая, как и при других влагалищных хирургических вмешательствах. Чашку вводят боковой поверхностью в прямом диаметре выхода таза правой рукой, затем возвращают ее в поперечный размер, прижимают к головке плода ближе к малому родничка и начинают тракции синхронно с маточными сокращениями и потугами вдоль оси таза согласно биомеханизму родов. После прорезывания теменных бугров чашку снимают, головку плода выводят с помощью ручных приемов. Длительность вакуум-экстракции не должна превышать 30 мин. Осложнениями вакуум-экстракции является повреждение кожи головки плода и кефалогематома.
Дискуссии по степени безопасности различных видов оперативного родоразрешения продолжаются, но исследования свидетельствуют об отсутствии достоверных различий в последствиях для плода при применении акушерских щипцов и вакуум-экстрактора.
Признаки
У многих пациенток ИЦН абсолютно никак не проявляется.
Если же признаки раскрытия шейки матки при беременности имеют место, то они будут отличаться в зависимости от того, на каком сроке вынашивания начался патологический процесс. Так, в первом триместре на патологию может указать кровомазание, которое не сочетается с болью, однако иногда может сопровождаться легкими дискомфортными ощущениями.
Если же раскрытие шейки произошло после 18-20 недели вынашивания, то в этом случае уже происходит гибель эмбриона и дальнейший выкидыш. В это время у женщины появляются кровянистые выделения из половых путей, возникают неприятные ощущения внизу живота (могут отдавать в поясницу). Некоторые пациентки в это время жалуются на сильные тянущие боли в нижней части брюшной полости и в пояснице, которая сочетается с диареей и позывами к рвоте.
Проблема усугубляется еще и тем, что даже у женщин, которые регулярно ходят на консультации к врачу, ИЦН не всегда обнаруживается вовремя. Это связано с тем, что медики не всегда проводят классический осмотр, чтобы снизить риск инфицирования.
Однако и при обследовании заподозрить наличие патологического процесса можно не всегда. Если специалист обнаружит преждевременное размягчение шейки матки и уменьшение ее длины – он должен обязательно назначить дополнительное обследование. В большинстве случаев это УЗИ.
Основные фазы течения схваток
Лечение легкой дисплазии шейки матки
В зависимости от состояния клеток слизистой врач делает выбор в пользу нехирургического (медикаментозного) или хирургического лечения. Понятно, что при наличии онкологии решение всегда в пользу хирургии. Но на ранней стадии ситуацию можно исправить более щадящим способом.
Консервативный метод (медикаментозное лечение)
Если изменения эпителия незначительны (1 степень дисплазии), проводится нехирургическое лечение, включающее в себя:
- прием иммуностимуляторов, капельницы;
- препараты с антибактериальным действием: чтобы профилактировать развитие воспаления, врач в индивидуальном порядке подбирает для пациентки антибактериальные лекарственные средства. Прием антибиотиков обязателен для эффективного и максимально быстрого лечения!
- витамины и минералы для восстановления здорового баланса;
- гормональную терапию (по показаниям);
- лекарства, восстанавливающие здоровый баланс микрофлоры в области половых органов.
На время лечения может быть рекомендовано прекратить половую жизнь, не ходить в бассейн, сауну и схожие места. Подробные рекомендации вам даст доктор, поставив диагноз и утвердив план лечения.
Хирургический метод
При необходимости врач делает выбор в пользу хирургического вмешательства. Если заболевание находится на 3 стадии развития (3 степень дисплазии), если есть атипичные (предраковые) клетки, проводится удаление очага патологии или полное удаление шейки матки. Операция может быть проведена следующими способами:
- фотодинамика;
- лазерное удаление;
- радиоволновая деструкция;
- криодеструкция;
- диатермокоагуляция.
Метод хирургического лечения определяет врач или консилиум докторов.
Народные методы
Существует ряд народных способов лечения дисплазии шейки матки. Мы просим вас оставаться современными людьми и не рисковать своим здоровьем! Слабовыраженную дисплазию можно легко вылечить с помощью лекарств, а трата времени на народные способы может привести к развитию заболевания и возникновению онкологии. Цените себя, свое здоровье и время!
Способы раскрытия шейки матки в роддоме
Если раскрытие не происходит к 40-й неделе беременности, применяют стимуляцию матки. Процедура должна происходить в роддоме под наблюдением врачей. К основным методам относится медикаментозная терапия. Использование различных средств может привести к полному раскрытию через 5–7 часов после применения. Чаще всего применяются:
- Миропристон. Способствует увеличению сократительной активности стенок матки. Разрешено употреблять по 1 таблетке в сутки.
- Окситоцин. Представляет собой раствор для внутримышечных инъекций. Стимулирует раскрытие.
- Но-Шпа (подробнее в статье: зачем перед родами назначают препарат «Но-шпа»?). Является сильным спазмолитиком, расслабляет мышцы, снижает их тонус, что способствует быстрому раскрытию. Принимается по 2–3 таблетки в сутки.
- Папаверин. Используется в виде таблеток и инъекций. Действие направлено на снижение тонуса мышц. Дозировка определяется индивидуально с учетом состояния родовых путей.
Другие способы стимуляции в роддоме:
- свечи и гели с простагладином – вводятся во влагалище, роды начнутся через несколько часов после введения (есть противопоказания);
- палочки ламинарии (смотрите на фото) – специальные палочки помещаются в шейку, благодаря набуханию они увеличивают просвет, кроме того, в них содержатся вещества, которые подготавливают шейку к прохождению ребенка;
- ручное воздействие – при гинекологическом осмотре врач расширяет орган пальцами;
- амниотомия – прокол плодного пузыря с помощью специального приспособления.
Также в разделе
| Интимные инфекции Высокая температура, чрезмерное потоотделение, прием антибиотиков, несоблюдение интимной гигиены во время длительных поездок, пользование общественными… | |
| Оперативные влагалищные роды Оперативное влагалищное родоразрешение включает применение акушерских щипцов, вакуум-экстракцию или в очень редких случаях, плодоразрушающие операции…. | |
| Инфекционные осложнения после родов Инфекционные осложнения, возникающие в процессе родов или в ближайшие дни после них связаны с недостаточными санитарно-гигиеническими нормами процесса родов, с… | |
|
Задержка полового развития Задержка полового развития может иметь церебральную, конституциональную и яичниковую формы. Причинами задержки полового развития центрального генеза могут… |
|
| Эрозия. Прижигать нельзя подождать В списке болезней, подход к которым принципиально отличается в отечественной и зарубежной медицине, помимо всего прочего, значится эрозия шейки матки…. | |
| Истинная эрозия шейки матки Истинная эрозия представляет собой дефект многослойного плоского эпителия на влагалищной порции шейки матки. Считается, что истинная эрозия возникает в… | |
| Апоплексия яичника Апоплексия яичника (apoplexia ovarii) определяется как внезапно наступившее кровоизлияние в яичник при разрыве сосудов фолликула, стромы яичника, фолликулярной… | |
| Уреаплазмоз Уреаплазмоз — болезнь мочеполовой системы из класса ЗППП (заболеваний, передающихся половым путем), которой подвержены как мужчины, так и женщины…. | |
| Пременопауза и постменопауза Пременопауза и постменопауза соответствуют переходу от репродуктивного периода жизни женщины к пострепродуктивному с потерей детородной и угасанием… | |
| Выльвовагиниты у девочек Воспалительные заболевания половых органов занимают 1-е место в структуре гинекологической патологии девочек от 1 года до 8 лет, составляя около 65% всех… |
Как правильно дышать при родах: фазы родов и их особенности
В каждый период родов должен быть определенный тип дыхания — ведь дыхание, которое было в начале схваток, на вряд ли поможет вам, когда схватки увеличатся. Выделяют несколько фаз родов, у каждой из которых свои особенности.
Первая фаза — латентная
Первые схватки, как правило, совсем легкие — многие их даже не замечают, а если и обращают внимание, то продолжают заниматься чем- то. В этот период на дыхание можно не обращаться внимание
Но чуть позже, когда шейка матки начнет раскрываться, схватки станут ощутимы — с этого момента нужно применять обезболивающее дыхание. Боли повторяются через разные промежутки времени.
Врачи условно называют дыхание в этот момент — качание на волнах. Если вы чувствуете, что схватка приближается, сделайте глубокий вдох носом, а после этого долгий выдох, но уже губами. Благодаря этому организм сможет насытиться кислородом, а роженица может ощущать покалывание в кончиках пальчиков. Не стоит пугаться, так как это нормально.
Вторая фаза — активная
В активную фазу схватки станут ощущаться чаще, давление на низ усилится — все потому, что шейка матки раскрывается, а головка малыша начинает опускаться в низ. Предыдущий тип дыхания, к сожалению, уже не поможет — на помощь маме придет учащенное дыхание в самый пик схваток. Когда схватка только началась, дышите также, как и в первой фазе, после того как она достигнет пика — начните применять короткое дыхание, иначе «по-собачьи», открыв рот. В конце схватки нужно вновь вернуться к глубокому и медленному дыханию.
На данном этапе важна роль мужа, он может массировать вам живот и поясницу, а в промежутках, когда схваток нет, будет вас отвлекать. Не нужно ожидать новой боли и зажиматься, это отрицательно скажется и на малыше, и на вас.
Очень важно принять правильную позу. Например, обопритесь руками обо что-нибудь и слегка наклонитесь вперед, или встаньте на четвереньки
Мышцы живота смогут разгрузиться, а боль слегка отступит.
Большинство врачей убеждены, что не стоит кричать во время схваток. В момент крика, дыхание, скорее всего, собьется. Но бывает и так, что от крика многим роженицам становится немного легче, в данном случае можно вспомнить поговорку: «если нельзя, но очень хочется — то можно». Поэтому если хочется, кричите, но правильно — глубоко вдохните, а на выдохе крикните.
Третья фаза — переходная
Переходная фаза возникает перед потугами, головка к этому моменту уже опустилась вниз, но шейка еще не открыта до конца. Именно в этот момент схватки сильные и болезненные, очень хочется потужиться, но делать этого нельзя — может произойти разрыв влагалища или матки.
Что нужно делать в этом случае? Важно чтобы дыхание было частым и поверхностным, рот открыт, высовывать язык не нужно, так как может захотеться воды, а пить нельзя. Это позволит направить все силы на мышцы брюшного пресса
Обязательно смените позу — встаньте на четвереньки, а таз слегка приподнимите вверх. Возможно, вы почувствуете, что переходная фаза может быть ускорена, сядьте на четвереньки, а колени широко разведите.
Четвертая фаза — изгнание плода
Боль полностью уйдет, но от вас зависит, как скоро малыш появиться на свет, поэтому придется приложить максимум усилий. Распространенная ошибка большинства женщин — все усилия направляются в глаза и голову, но не в промежность. От таких действий малыш не сможет родиться, а в глазах полопаются сосуды.
Важно тужиться правильно. Перед приближающейся схваткой нужно набрать много воздуха, подбородок сильно прижать к груди, руками постараться обхватить колени — при потуге выдохнуть воздух до конца
За одну схватку нужно проделать такое действие три раза.
Как только головка покажется, нужно переходить на поверхностное дыхание и ни в коем случае не тужиться. Врач повернет малыша, чтобы на следующей потуге он смог родиться.
Через некоторое время родится послед — для этого придется слегка потужиться.
Как видно можно сделать процесс родов немного легче — вам нужно лишь правильно дышать, а также помнить о том, что природа все знает сама, а вы не должны ей противиться. Просто расслабьтесь и прислушивайтесь к своему организму и ощущениям.
Симптомы
Через сколько начнутся первые симптомы? Обычно беременные женщины раскрытие шейки матки не замечают, хотя при поступлении в роддом раскрытие матки может быть от одного до двух сантиметров.
Это показывается как признак физически зрелой беременной женщины. Нечасто подмечается потягивание или чувство покалывания или тяжести.
Выделение слизистой пробки – это основной симптом начала родовой деятельности. Опасно находиться дома или в пути в роддом при выделении околоплодной жидкости, вам срочно нужно госпитализироваться в роддом.
Роды могут задерживаться на шесть или восемь часов – тогда надо проводить стимуляцию раскрытия шейки матки. Если не произвести стимуляцию раскрытия, то пребывающий плод без околоплодной жидкости может привести к чрезвычайным последствиям. Может присоединиться инфекция или начаться гипоксия у плода, а так возможна гибель плоди и в редких случаях матери.
Раскрытие может носить патологический характер, обычно никаких симптомов не замечают, но врач может выявить патологию на тридцатой недели беременности. Оказать нужные профилактические и лечебные меры по устранению патологии.
Сколько длятся симптомы
Время зависит от первородящей или повторнородящей беременной женщины. В первом случает раскрытие достигается через восемь или десять часов. Во втором случае раскрытие шейки матки доходит на шестой или седьмой час с момента начала родового процесса.
Степень раскрытия шейки матки
Будущая мама часто заадется вопросами: при каком раскрытии шейки матки начинаются роды? раскрытие 1 палец через сколько ждать роды? раскрытие 2 пальца через сколько начнутся роды? На начальном этапе родов раскрытие шейки матки приходит на 2 сантиметра, а к началу второго этапа родов раскрытие шейки матки должно составлять от шести до восьми сантиметров. И на третьем этапе родов раскрытие шейки матки составляет от восьми до двенадцати сантиметров.
- Если раскрытие на полпальца шейки матки – врач не может продвинуть целый палец в просвет матки, значит шейка матки считается не зрелой.
- Раскрытие шейки матки на 1 палец или раскрытие шейки матки на 2 пальца – если врач акушер-гинеколог может продвинуть хоть один палец, значит матка считается зрелой и готова к родовому процессу.
Что чувствует женщина при деформации шейки матки
На вывернутую слизистую влияет кислая среда влагалища, из-за этого возникает воспаление, эрозия, образуются влагалищно-шеечные свищи. Присоединяется истмико-цервикальная недостаточность — ткани становятся слабыми и во время следующей беременности не могут удержать плод. При грубой деформации зачатие невозможно из-за затруднения проникновения спермиев в маточную полость.
Ткани цервикального канала, в обычном состоянии покрытые защитной слизью, остаются незащищенными: создаются «ворота» для инфекций. Микробы легко проникают в матку из влагалища, провоцируя цервицит и эндометрит. Признаки инфицирования — сбои менструального цикла, боли внизу живота и в области поясницы, обильные дурно пахнущие выделения, раздражающие слизистую половых органов.
Деформация, укорочение шеечной части матки, грубые швы вызывают боль при половом акте. Сужение цервикального канала приводит к задержке менструальной крови в маточной полости и новым воспалительным процессам.
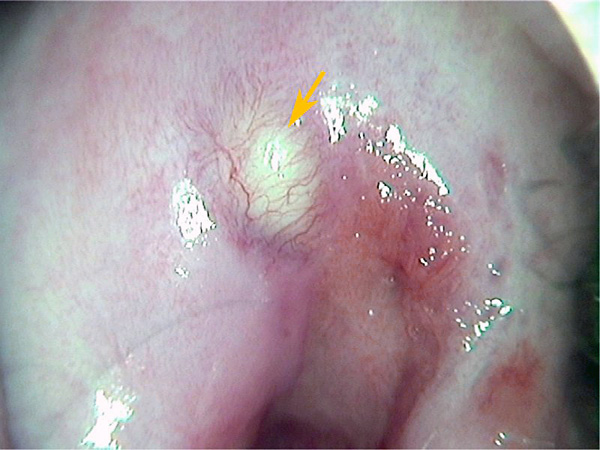
Доктор определяет рубцовые изменения шейки, вызванные послеродовыми разрывами, при влагалищном осмотре и кольпоскопии. В гинекологических зеркалах видны грубые швы и вывернутые участки слизистой.
Потуги, рождение ребенка и плаценты
Как только шейка матки полностью раскрыта, ребенок начинает продвижение по родовому каналу. В этот момент схватки происходят реже, чтобы вы успели отдохнуть между ними. Многие мамы считают, что этот период, несмотря на то что он основной — именно сейчас малыш появится на свет, — переносится легче. Другим необходимость тужиться кажется не самой приятной.
Матка сокращается, и ребенок ощущает давление. С каждой потугой он продвигается по родовому каналу. Сейчас вам не нужно специально ничего делать, вы просто тужитесь с каждой схваткой, стараясь максимально расслабиться в перерывах. Однако во многих больницах врачи просят будущую маму тужиться специально: тут все индивидуально, потому стоит заранее обсудить с доктором, как лучше себя вести, и выбрать тот способ, который вам ближе.
Если вам сделали эпидуральную анестезию, вы не ощущаете сокращения матки так явно, то здесь стоит довериться врачу, который будет говорить вам, когда тужиться.
Само рождение малыша может быть быстрым, особенно если это не первые ваши вагинальные роды, или медленным. С каждой схваткой ребенок будет все ближе к выходу из родового канала.
В этот момент женщине часто хочется поменять позу, чтобы найти самую удобную, однако не всегда в больнице есть такая возможность.
Наконец, когда очередная схватка закончится, головка малыша (как правило, ребенок рождается именно головкой вперед, хотя это вовсе не обязательно) постепенно покажется и совсем скоро появится на свет.
Сейчас будущей маме хочется тужиться еще сильнее, и с каждой схваткой головку видно все лучше, а мышцы промежности растягиваются и может ощущаться жжение в этой области (между анусом и влагалищем).
В это время врач подскажет вам, когда тужиться меньше или остановиться, чтобы головка малыша могла выйти из вагины
Важно постараться позволить головке проходить медленно и плавно, чтобы не произошло разрыва промежности.
Как только головка появляется на свет, врач проверяет, не опутала ли пуповина шею малыша. Если так получилось, то пуповину постараются убрать с шеи или разрежут в случае необходимости.
Затем врач подскажет, когда нужно тужиться, чтобы ребенок плавно вышел из родового канала.
Как только малыш родится, его высушат полотенцем, удалят изо рта и носа лишнюю слизь. Если есть возможность, врач положит вашего сына или дочь к вам на грудь, чтобы вы могли полюбоваться своим сокровищем. Вас накроют одеялом: сейчас новорожденному нужно тепло.
Врач перережет пуповину, а вас будут переполнять эмоции и огромное облегчение от того, что роды закончились. И хотя вы очень устанете, спать вам в этот момент, возможно, даже не захочется.
Как долго продолжается второй период родов? От нескольких минут до нескольких часов. Без эпидуральной анестезии, как правило, этот этап занимает около часа для женщины, рожающей впервые, и около 20 минут, если это не первые роды.
Осталось совсем немного. Спустя всего несколько минут после рождения малыша схватки начинаются снова. Первые несколько схваток отделяют плаценту от стенок матки. Врач подскажет, когда нужно тужиться. Как правило, плацента рождается после одной схватки, это не больно и занимает 5 – 10 минут.