Синдром байуотерса
Содержание:
3.2. Общее содержание ПМП при сдавливании
1. Наложить стерильные повязки на раны и ссадины.
2. Уменьшить развитие отёка конечности и интоксикацию организма.С целью предупреждения отека конечности и попадания продуктов распада собственных тканей в кровь (токсемия) на поврежденные участки (конечности) накладывают жгуты или тугие спиральные бинтовые повязки.Если у пострадавшего холодные, синюшного цвета, сильно повреждённые конечности, на них накладывают жгут выше места сдавливания. Это приостановит всасывание токсических веществ из раздавленных мягких тканей в кровяное русло. Жгут надо накладывать не очень туго, только чтобы сдавить вены, по которым будет оттекать от конечности кровь с продуктами распада, а не артерии (по ним должна по-прежнему подаваться организму свежая кровь с кислородом).В случае, когда конечности тёплые на ощупь и повреждены не сильно, на них накладывают тугую бинтовую повязку. Бинтуют от периферии к центру (от стопы к бедру). Тем самым сдавливают поверхностные вены и значительно уменьшают отток крови от поврежденной конечности.
3. Принять меры к восстановлению кислотно-щелочного баланса и выведению токсинов из организма.С первых же минут оказания ПМП, ещё до освобождения из завала, пострадавшему дают горячий чай, кофе, обильное питьё с добавлением пищевой соды по 2-4 г на приём (до 20-40 г в сутки). Сода способствует восстановлению кислотно-щелочного равновесия внутренней среды организма, а обильное питьё – раннему выведению токсических веществ с мочой через почки. Пить надо давать столько, сколько пострадавший захочет и сможет выпить.
4. Ввести обезболивающие, седативные и сердечно-сосудистые препараты.Для обезболивания – промедол, омнопон, морфин, анальгин. При отсутствии противоболевых медикаментозных средств пострадавшему принять внутрь 50 г водки.
5. Освободить конечность от сдавливания.Только после того, как пострадавшего напоили и ему наложили жгут (тугую бинтовую повязку), можно освобождать придавленную конечность.
6. Провести иммобилизацию пострадавшего (повреждённой конечности).Иммобилизация проводится даже при отсутствии признаков перелома. Это мероприятие позволит в какой-то мере снизить болевые ощущения, а также кровоток в повреждённой конечности (организме), что уменьшит интоксикацию.
7. Транспортирование пострадавшего в лечебное учреждение.Транспортировать следует в горизонтальном положении.
8. Охлаждение пораженной конечности всеми доступными средствами.При наличии такой возможности осуществляется на этапе эвакуации. Позволяет снизить проявления СДС за счёт снижения кровотока в повреждённой конечности.
Случай из практики
В результате автомобильной катастрофы 21-летний молодой мужчина провел 10 часов, будучи зажатым в поврежденном автомобиле. Он был доставлен в больницу города Низва (Оман), находясь в полном сознании . Осмотр показал, что грудная клетка, брюшная полость, спина и таз не были повреждены. В то же время наблюдался отек правого плеча, правая верхняя конечность была обездвижена. Рентгеновское исследование выявило перелом правой ключицы.
Также отмечался отек правой нижней конечности, кожный покров поврежден не был. На левой ноге был диффузный отек, затрагивавший голень и бедро, а также глубокие ссадины. Обе ноги были практически неподвижны в голеностопных суставах, отмечались нарушения чувствительности в области голеней. Допплерографическое исследование показало нарушение венозного кровотока в стопе и голени. Дальнейшее наблюдение выявило быстрое накопление креатинина, миоглобина, калия в сыворотке крови, а также миоглобинурию.
Проводилась инфузионная терапия: физиологический раствор, глюкоза, бикарбонат натрия. Несмотря на это у пациента развилась анурия, а уровень калия в крови продолжал повышаться. Пострадавшему назначили гемодиализ и провели фасциотомию левого бедра и голени, в результате которой обнаружили, что часть бедренных мышц некротизирована. На 7-й день лечения в мазке из раны были обнаружены грамотрицательные бактерии – E.coli и бактерии рода Proteus. Пациенту назначили адекватную антибиотикотерапию, рана регулярно обрабатывалась антисептиками. Состояние пациента прогрессивно ухудшалось. Несмотря на прием антибиотиков, развилась бактериальная септицемия, в связи с чем была рекомендована ампутация левой ноги, от которой пациент и его семья отказались. Ими было принято решение продолжить лечение за границей, где пострадавший скончался от тяжелого сепсиса через три дня после прибытия.
Клиническое течение
Клиническое течение Травматического токсикоза разделяют на 3 периода: ранний (до 3-го дня) с преобладанием явлений шока; промежуточный (с 3-го до 8—12-го дня) с преобладанием острой почечной недостаточности; поздний (с 8— 12-го дня до 1—2 мес.), или период выздоровления, с преобладанием местных симптомов.
Ранний период характеризуется признаками гиповолемического травматического шока. Пострадавшие жалуются на боли и невозможность движений в поврежденной конечности, слабость, тошноту, жажду. Поврежденная конечность начинает быстро отекать, объем ее увеличивается, ткани приобретают деревянистую плотность вследствие отека мышц и резкого напряжения мышечно-фасциальных футляров. На коже в зоне раздавливания видны кровоизлияния, ссадины, пузыри, наполненные серозной или геморрагической жидкостью. Движения в суставах невозможны из-за болей, обусловленных повреждением мышц и нервных стволов. Чувствительность в зоне повреждения и в дистальных отделах конечности утрачена. Пульсация сосудов в дистальных отделах конечности ослабевает по мере нарастания отека, сдавления сосудов и спазма их. АД снижается в зависимости от тяжести и длительности раздавливания. Отмечается сгущение крови: повышены гематокрит и содержание гемоглобина, уменьшен объем циркулирующей крови, увеличено число эритроцитов и лейкоцитов. В крови резко повышено содержание K+, P+, миоглобина (миоглобинемия). Начальный алкалоз сменяется ацидозом (см. Кислотно-щелочное равновесие). Постепенно повышается содержание мочевины и креатинина в крови. Выявляются признаки выраженной гиперкоагуляции и начальные признаки диссеминированного внутрисосудистого свертывания крови (см. Геморрагические диатезы). Количество выделяемой мочи резко уменьшается с самого начала болезни, составляя 50—300 мл в сутки. Моча приобретает лаково-красную окраску, обусловленную выделением миоглобина и гемоглобина, поступающих в кровоток из раздавленных мышц. Позднее моча становится темно-бурой. В моче много белка (6—12 промилле), а в осадке — цилиндров и цилиндроподобных буроватых лентовидных образований, похожих на слепки извитых канальцев. Они содержат с лущенный эпителий, глыбки аморфного миоглобина, кристаллы гаматина.
Правильное лечение позволяет вывести больного из тяжелого состояния. При несвоевременном и неполноценном лечении пострадавшие погибают уже в раннем периоде от острой сердечно-сосудистой недостаточности (см.) и интоксикации (см.).
В промежуточном периоде, после ликвидации явлений шока, состояние больных постепенно улучшается. Боли несколько стихают, АД нормализуется или несколько повышается. Пульс учащен, температура тела обычно повышена до 37,5— 38,5°. По-прежнему имеется олигурия (см.) или анурия (см.). При исследовании крови обнаруживают гиперкалиемию (см.), гиперфосфатемию (см. Фосфатемия), гиперкоагуляцию, повышение содержания мочевины, остаточного азота и креатина. К 4—5-му дню появляются выраженные признаки уремии (см.), к-рая развивается и у тех больных, у к-рых в раннем периоде не было выраженных симптомов шока. При легком течении Т. т. острая почечная недостаточность выражена не столь резко и нередко проходит под влиянием консервативного лечения. В зоне наибольшего раздавливания появляются очаги некроза кожи; отторжение некротизированных тканей приводит к образованию ран, инфицированию их, возможно возникновение флегмоны (см.).
Поздний период Травматического токсикоза характеризуется преобладанием местных симптомов над общими. Функция почек постепенно восстанавливается, нормализуется водно-электролитный баланс, полностью исчезает отек поврежденной конечности. На этом фоне выявляются атрофия мышц в зоне повреждения, тугоподвижность в суставах, контрактуры. В связи с развитием ишемического неврита, к-рый отмечается более чем у половины больных с повреждением верхних и примерно у V3 с повреждением нижних конечностей, появляются жгучие с каузалгическим оттенком боли.
Клиническая картина
Формы сдавления:
- лёгкая форма (сдавление сегмента конечности в течение 4-х часов)
- средняя форма (сдавление всей конечности 6 часов)
- тяжёлая форма (сдавление конечности 7—8 часов)
- крайне тяжёлая форма (обе конечности 6 часов)
После освобождения от сдавления, как правило, развивается шок. Начиная с 3—4-го дня, проявляются местные симптомы: плотный отёк, бледность, нарушение функции конечности и почечная недостаточность, олигурия, переходящая в анурию. Из-за того, что в первые дни заболевания симптомы не выражены, проводят малоэффективное запоздалое лечение.
Особой формой краш-синдрома является позиционное сдавление — сдавление части тела при длительном сне в состоянии алкогольного и наркотического опьянения или в бессознательном состоянии. Ранние симптомы стёрты, на 3—4-й день начинаются острые клинические проявления, развивается острая почечная недостаточность.
В клиническом течении травматического токсикоза различают 3 периода:
- период нарастания отека и сосудистой недостаточности, продолжающийся 1—3 дня;
- период острой почечной недостаточности, продолжающийся с 3-го по 9—12-й день;
- период выздоровления.
В первом периоде сразу после освобождения конечности от давления больные отмечают боль и невозможность движений конечности, слабость, тошноту. Общее состояние их может быть удовлетворительным, кожные покровы бледные, отмечаются небольшая тахикардия, артериальное давление в пределах нормы.
Однако быстро в течение нескольких часов нарастает отек раздавленной конечности, одновременно учащается пульс, снижается артериальное давление, повышается температура тела, кожные покровы становятся бледными, больной отмечает выраженную слабость, то есть развивается клиническая картина шока. При осмотре конечности сразу после извлечения пострадавшего из-под обломков определяются её бледность, множество ссадин, кровоподтеков. Отек конечности быстро нарастает, значительно увеличивается её объем, кожа приобретает неравномерную багрово-синюшную окраску, на ней появляются кровоизлияния, пузыри с серозным или серозно-геморрагическим содержимым. При пальпации ткани деревянистой плотности при надавливании пальцем на коже не остается вдавлений. Движения в суставах невозможны, попытки произвести их вызывают резкие боли. Пульсация периферических артерий (в дистальных отделах конечности) не определяется, все виды чувствительности утрачены. Очень быстро, иногда сразу же, уменьшается количество мочи, до 50—70 мл в сутки. Моча приобретает лаково-красную, а затем темно-бурую окраску, содержание белка высокое (600—1200 мг/л). При микроскопии осадка мочи определяется много эритроцитов, а также слепки канальцев, состоящие из миоглобина. Отмечается сгущение крови — увеличение содержания гемоглобина, эритроцитов и высокий гематокрит, прогрессирует азотемия.
Переход болезни в период острой почечной недостаточности характеризуется восстановлением кровообращения и прогрессированием почечной недостаточности. В этот период боли уменьшаются, артериальное давление становится нормальным, остается умеренная тахикардия— пульс соответствует температуре 37,5—38,5 °С. Несмотря на улучшение кровообращения, прогрессирует почечная недостаточность, нарастает олигоурия, переходящая в анурию, уровень мочевины высокий. При обширном поражении тканей лечение может быть неэффективным, в таких случаях на 5—7-й день развивается уремия, которая может привести к смерти больного.
При благоприятном течении заболевания и эффективности проводимого лечения наступает период выздоровления. Общее состояние больных улучшается, уменьшается азотемия, увеличивается количество мочи, в ней исчезают цилиндры и эритроциты. На фоне улучшения общего состояния появляются боли в конечности, которые могут носить выраженный жгучий характер, уменьшается отек конечности, восстанавливается чувствительность. При осмотре пораженной конечности определяются обширные участки некроза кожи, в рану выпирают некротизировавшиеся мышцы, которые имеют тусклый серый вид, могут отторгаться кусками, нарастает атрофия мышц, тугоподвижность в суставах.
История
Одно из первых описаний синдрома сделал французский хирург Кеню (Е. Quenu, 1918) во время Первой мировой войны: «Один французский офицер находился в убежище, когда в него попала граната. Во время взрыва бревно упало на его ноги и придавило их таким образом, что он не мог двигаться. Через довольно длительный промежуток времени спасательный отряд нашел раненого, причем было обнаружено, что обе ноги ниже того места, где лежало бревно, были темно-красного цвета. Раненый находился в хорошем состоянии и энергично направлял деятельность отряда по его спасению. Но едва только бревно было снято с ног, как немедленно развился шок, от которого он впоследствии и погиб».
В 1941 г., во время Второй мировой войны, британский ученый Байуотерс (Е. Bywaters), принимая участие в лечении жертв бомбардировок Лондона немецкой авиацией, изучил и выделил этот синдром в самостоятельную нозологическую единицу (он отмечался у 3,5 % пострадавших).
Симптомы (признаки)
Клиническая картина и течение заболевания. В развитии синдрома длительного раздавливания различают следующие периоды (стадии).
• Начальный период (до 3 сут) •• Жалобы на боль в области травмы, слабость, тошноту. В тяжёлых случаях — рвота, сильная головная боль, возможны депрессия, эйфория, нарушения восприятия и т.д. Кожные покровы бледные, в тяжёлых случаях — серого цвета •• ССС ••• АД и ЦВД обычно снижены, иногда значительно (АД — 60/30 мм рт.ст., показатели ЦВД отрицательны) ••• Тахикардия, аритмии ••• При освобождении травмированной конечности без предварительного наложения жгута в кровоток начинают поступать продукты распада тканей, что сопровождается резким ухудшением состояния пострадавшего, падением АД, потерей сознания, непроизвольной дефекацией и мочеиспусканием (турникетный шок) ••• Часто возникает асистолия. Причины — гиперкалиемия и метаболический ацидоз •• Другие органы и системы. Возможны отёк лёгких, энцефалопатии •• Местно. На коже — ссадины, пузыри с серозным и геморрагическим содержимым. Конечность холодная, кожные покровы синюшного цвета. Чувствительность и способность к активным движениям резко снижены или отсутствуют. В тяжёлых случаях развивается мышечная контрактура конечности. После устранения сдавливающего фактора быстро развивается плотный (субфасциальный) отёк конечности.
• Токсический период начинается с ухудшения состояния (обычно на 4–5 сут) в связи с интоксикацией и развитием ОПН •• Интоксикация на этой стадии обусловлена не только продуктами распада тканей, но и массивным поступлением в кровь бактериальных токсинов из области поражения и кишечника (вплоть до развития токсического гепатита и эндотоксинового шока) •• ОПН развивается после попадания в почки миоглобина из области поражения и его перехода в кислой среде почечных канальцев в нерастворимый солянокислый гематин. Кроме того, сам миоглобин способен вызвать некроз эпителия канальцев •• Клиническая картина ••• Жалобы остаются прежними, появляются боли в поясничной области. Больной заторможён, в тяжёлых случаях — потеря сознания (кома). Выраженные отёки, анасарка. Температура тела повышается до 40 °С, при развитии эндотоксинового шока может снижаться до 35 °С ••• ССС. Гемодинамика нестабильная, АД чаще снижено, значительно повышается ЦВД (до 20 см вод.ст.), тахикардия (до 140 в минуту). Различные формы аритмий из — за выраженной гиперкалиемии. Часто развиваются токсический миокардит и отёк лёгких ••• Другие органы и системы ••• ЖКТ. Диарея или паралитическая кишечная непроходимость ••• Почки. Некроз почечных канальцев, выраженная олигурия, вплоть до анурии ••• Данные анализов ••• Моча лаково — красного или бурого цвета (высокое содержание миоглобина и Hb), выраженная альбумин — и креатинурия ••• Кровь: анемия, лейкоцитоз со значительным сдвигом влево, гипопротеинемия, гиперкалиемия (до 20 ммоль/л), повышаются уровни креатинина до 800 мкмоль/л, мочевины до 40 ммоль/л, билирубина до 65 мкмоль/л, уровни трансфераз повышены более чем в 3 раза, нарушение свёртывающей системы крови (вплоть до развития ДВС) ••• Местно. Очаги некроза в местах сдавливания, нагноение ран и эрозированных поверхностей.
• Период поздних осложнений начинается с 20–30 дня болезни. При адекватном и своевременном лечении явления интоксикации, ОПН, сердечно — сосудистой недостаточности значительно уменьшаются. Основные проблемы данного этапа — различные осложнения (например, иммунодефицит, сепсис и т.д.) и местные изменения (например, атрофия жизнеспособных мышц конечности, контрактуры, нагноение ран).
Лечение
Правильно оказанная неотложная помощь позволит снизить риск развития осложнений и летального исхода при сдавливании. В дальнейшем мероприятия по восстановлению пострадавшего оказывают в условиях медицинского учреждения. Обязательно используют внутривенное введение растворов, нормализующих кислотно-щелочной баланс.
 Применяют обезболивающие.
Применяют обезболивающие.
Помощь также включает применение обезболивающих, поскольку на первых стадиях синдрома сдавливания пациент будет испытывать сильную боль. Также назначают средства для нейтрализации токсичных веществ и ускорения выведения продуктов распада. Применяют мочегонные препараты, очищают кровь.
Антибиотики в качества средства помощи используют нечасто, только если присоединилась инфекция. В особо тяжелых случаях, при которых происходит сильный некроз тканей, спасти конечность невозможно. Назначают хирургическое вмешательство и ампутируют руку или ногу.
Если человек оказался придавлен тяжелым предметом, риск сдавливания тканей будет высоким. Чем дольше пострадавший находится под обломками, тем выше вероятность развития осложнений. До прибытия бригады скорой нужно правильно оказать первую помощь. При корректных действиях можно избежать летального исхода и ампутации конечностей.
Тесты Коньково — Страница 18
Страница 18 из 82
Выберите один правильный ответ:
161. Укажите основной признак черепно-мозговой травмы
а) головные боли и головокружение
б) потеря больным сознания в момент травмы
в) тошнота, рвота после травмы
г) вялость, сонливость
Выберите один правильный ответ:
162. Неотложная помощь при подозрении на черепно-мозговую травму
а) уложить пострадавшего в положение полуоборота, холод на голову
б) оставить пострадавшего в удобном для него положении, холод на голову
в) придать положение пострадавшему сидя или полусидя, холод на голову
г) уложить пострадавшего, свесив его голову с носилок или кушетки, холод на голову
Выберите один правильный ответ:
163. Синдром длительного сдавления развивается примерно через
а) 40 минут непрерывного сдавления
б) не ранее чем, через1,5-2 часа непрерывного сдавления
в) 10-15 минут непрерывного сдавления
г) более чем, через 2 часа после непрерывного сдавления
Выберите один правильный ответ:
164. Миоглобин оседает:
а) в почках, блокируя почечные канальцы и приводя к анурии
б) в печени, блокируя процессы и приводя к аутоинтоксикации организма
в) в почках, что приводит к изменению цвета мочи
г) в поджелудочной железе
Выберите два правильных ответа:
165. После освобождения сдавленного участка от травмирующего фактора
а) происходит резкое усиление боли
б) нарастает отек сдавленного участка
в) происходит некоторое снижение интенсивности боли
г) происходит резкое усиление боли без нарастания отека сдавленного участка
Выберите один правильный ответ:
166. При развитии синдрома длительного сдавления возможно развитие
а) анурии
б) полиурии
в) ацетонурии
г) глюкозурии
Выберите три правильных ответа:
167. Углублению травматического шока способствует
а) кровопотеря
б) неправильная иммобилизация
в) травматичная транспортировка
г) обезболивание
Выберите три правильных ответа:
168. Тактика при травматическом шоке на догоспитальном этапе складывается из основных пунктов
а) при нарушениях дыхания и остановке сердца – сердечно-легочная реанимация
б) остановка наружного кровотечения
в) обезболивание, правильная иммобилизация
г) борьба с гиповолемией (введение полиглюкина, реополиглюкина и т.д.)
Выберите один правильный ответ:
169. Ядом называется
а) всякое вещество, которое, попав в организм человека, оказывает вредное воздействие на здоровье или приводит к смерти
б) химическое вещество, которое, попав в организм человека, оказывает вредное воздействие на здоровье или приводит к смерти
в) лекарственный препарат (или его дозировка), который, попав в организм человека, оказывает вредное воздействие на здоровье или приводит к смерти
г) всякое вещество, которое, попав в организм человека, приводит к смерти
Выберите три правильных ответа:
170. Пути проникновения яда в организм
а) с пищей, с водой
б) через дыхательные пути
в) через рану
г) с атмосферными осадками
<< Первая < Предыдущая 18 Следующая > Последняя >>
Профилактика
Ни один человек не застрахован от травм. С некоторыми организм справляется легко, другие требуют длительного лечения и восстановления.

Травмы при сдавливании тела или отдельных конечностей чаще всего люди получают при работе с механизмами, в подземных шахтах, авариях наземного транспорта, в случае взрыва домом от бытового газа. В других случаях это происходит по независящим от человека причинам, например, землетрясение, обрушение зданий, попадание под камнепад в горах.
Довольно часто травмирование органов возникает вследствие неправильного образа жизни. Пьянство, наркомания являются факторами, провоцирующими травматизм.
К профилактическим мерам относятся:
- соблюдение правил техники безопасности на производстве;
- неукоснительное соблюдение правил дорожного движения, обязательное применение ремней безопасности;
- избавление от вредных привычек и психологических зависимостей.
Первая помощь
Обезболивание проводится в самом начале до освобождения. При проведении первой помощи многое зависит от квалификации того, кто ее оказывает. Кто, не имеет специальной подготовки, мало чем сможет помочь для предотвращения тяжелых последствий.
А вот когда за дело берутся профессионалы, то прогноз значительно улучшается:
- Специалисты часто прибегают к наркотическим анальгетикам, обычно это «Промедол». Если он отсутствует, то подойдут такие препараты, как «Баралгин» и «Кеторолак». При выраженных отеках срезают одежду;
- В это же время пострадавшему вводится раствор гидрокарбоната натрия, хлорида кальция внутривенно и глюкокортикоиды. Они стабилизируют клеточные мембраны;
- После извлечения из-под обломков, на поврежденную конечность от основания пальцев накладывают эластичный бинт. Для этого нужно придать пострадавшему удобное положение для доступа со всех сторон. Жгут применяется, если компрессия длилась 15 часов и более или при сильном раздавливании и кровотечении. Поврежденное место необходимо охладить льдом, снегом или холодной бутылкой с водой;
- Потерпевшего нужно перенести подальше от места происшествия, на безопасное расстояние;
- Раны, выявленные при его осмотре, накрываются асептическими повязками. При открытом кровотечении требуется остановка давящей повязкой, причем это нужно сделать максимально быстро. Для этого необходимо наложить на рану несколько стерильных марлевых салфеток, поверх них — комок ваты. После зафиксировать все круговыми турами бинта;
- При наличии переломов накладывают шины или подручные материалы.
В случае невозможности начать внутривенную инфузию, нужно обеспечить больного большим количеством щелочной воды (раствор пищевой соды).Такие меры способен предпринять каждый, кто участвует в спасательных работах.
Причины ишемических поражений тканей
Основой патологических изменений при СДС является недостаточность кровообращения тканей, приводящая к их гипоксии, нарушению функции и гибели (некрозу).
Длительность гипоксии тканей не должна превышать период, по истечении которого при восстановлении адекватного кровоснабжения еще возможно сохранение их жизнеспособности. Продолжительность этого периода можно увеличить за счет снижения потребностей тканей в кислороде (например, при их охлаждении) или уменьшить при повышении этих потребностей (интенсивная мышечная работа).
Ткани имеют разную устойчивость к гипоксии – от нескольких минут (головной мозг, сердечная мышца) до нескольких часов (скелетные мышцы, кожа).
Масштабы ишемии могут быть разными и затрагивать весь организм, отдельные жизненно важные органы (головной мозг, сердце, почки) или иметь локальный характер при поражении органов и тканей, не имеющих жизненно важного значения (например, конечностей). В то же время даже локальная гипоксия может приводить как к местным, так и к общим осложнениям
Местные осложнения (некроз) приводят к локальной дисфункции. Общие осложнения связаны с цитолизом, высвобождением токсических продуктов и их поступлением в организм из очага ишемии (ишемический токсикоз), что может представлять непосредственную угрозу жизни.
Существует множество причин, способных вызвать необратимые ишемические нарушения в тканях. Среди них можно выделить те, которые наиболее характерны именно для условий ЧС:
- компрессионная травма, возникшая вследствие внешнего сдавления тканей (собственно синдром длительного сдавления);
- ранение магистрального сосуда с длительным нарушением кровотока в дистальных отделах;
- длительное нахождение кровоостанавливающего жгута на конечности с превышением максимально допустимого времени (турникетная травма);
- длительная неподвижность в неестественной позе с нарушением кровоснабжения (синдром позиционного сдавления);
- сдавление мышц конечности в неповрежденных фасциальных футлярах на фоне выраженного отека с нарушением их кровоснабжения (компартмент-синдром).
Сдавления конечностей возникают в мирной и военной обстановке при обвалах, автокатастрофах, крушениях поездов, землетрясениях, разрушениях зданий.
Наиболее часто СДС возникает в результате попадания пострадавших под завалы. При этом в локализации повреждений преобладает, как правило, сдавление конечностей (60 % всех случаев СДС развивается при поражении нижних конечностей и 20 % — верхних). Опыт ликвидации последствий ЧС последних 20 лет показал, что чаще всего СДС встречается при землетрясениях, когда доля таких пострадавших составляет до 30-33 % от их общего числа.
Вследствие длительного сдавления происходит нарушение кровообращения в тканях, доставки к ним питательных веществ и кислорода. В результате этого возникает омертвение тканей с выделением в организм ядовитых продуктов их жизнедеятельности (аутотоксинов). Сразу же после освобождения конечности от сдавления в кровь может поступить значительное количество токсинов. Состояние пострадавших при этом заметно ухудшается, вплоть до нарушения сердечной деятельности и дыхания. Особенно губительно действие ядовитых продуктов на нервную систему, почки и печень. Из-за нарушения функции почек выделение мочи резко уменьшается и далее прекращается. В тяжёлых случаях смерть может наступить в ближайшие 2-4 дня от нарушения функции почек, печени, сердечно-сосудистой системы.
В ближайшие часы после освобождения развивается отёк повреждённого сегмента конечности. Ткани становятся плотными на ощупь. Бледность кожи в последующем сменяется багрово-синей окраской с очагами мелких кровоизлияний. Появляются пузырьки со светлым или кровянистым содержимым. Кожа холодная, болевая чувствительность снижена. Пульсация артерий на периферических отделах конечности ослаблена или не определяется.
Лечение
В раннем периоде Т. т
лечение направлено на ликвидацию травматического гиповолемического шока, в промежуточном периоде — на преодоление острой почечной недостаточности, в позднем периоде основное внимание уделяют терапии местных нарушений (ран, контрактур, ограничения подвижности в суставах, травматических невритов). Противошоковые мероприятия заключаются в ликвидации гиповолемии: введении кровезамещающих жидкостей (см.) — полиглюкина, гемодеза, лактасола, 5% р-ра глюкозы; поддержании нормального уровня АД; коррекции кислотно-щелочного равновесия; парентеральном питании; устранении гиперкоакуляции (внутривенное введение гепарина); целесообразно введение трасилола, контрика л а или аналогичных препаратов, ингаляции кислорода
Благоприятное действие на почечную гемодинамику и распределение калия оказывает введение оксибутирата натрия (30—40 мг на 1 кг веса). После восстановления объема циркулирующей крови дальнейшую инфузионную терапию (см.) проводят с учетом потерь воды и электролитов под контролем почасового и суточного диуреза. Внутрь в течение 2 — 3 дней рекомендуется давать гидрокарбонат натрия по 2—4 г через каждые 4 часа для поддержания щелочной реакции мочи.
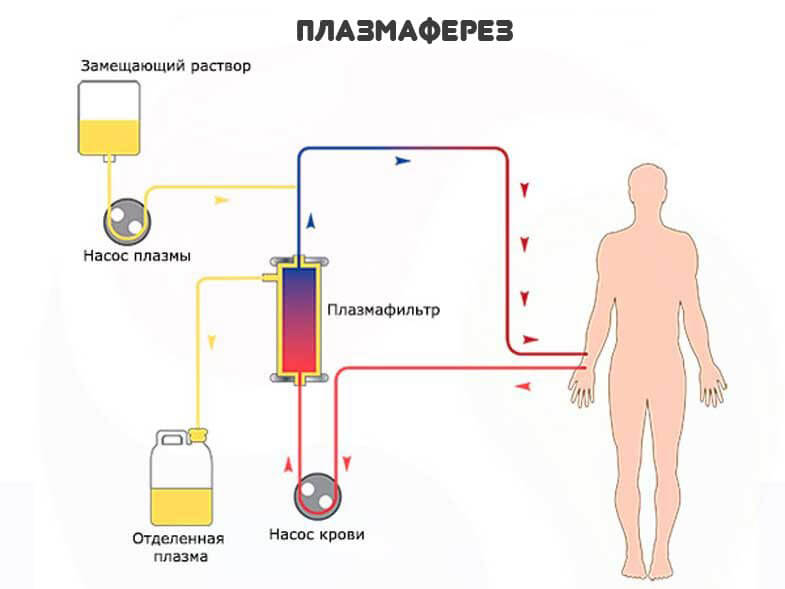
Попытки уменьшить поступление калия и токсических веществ в кровяное русло путем проведения регионарной перфузии (см.) поврежденной конечности недостаточно эффективны, т. к. поступление токсических продуктов продолжается в течение нескольких дней непрерывно. Более эффективна гемосорбция, при необходимости — многократная. При правильном подборе сорбентов можно снизить содержание в крови калия, фосфора и нек-рых токсических веществ. Полезно использование плазмафереза (см.) с управляемой гемодилюцией и стимулированием диуреза введением 10% раствора маннита. Паранефральная новокаиновая блокада (см.) малоэффективна.
Лампасные разрезы в области повреждения с целью уменьшения интоксикации за счет выделения отечной жидкости в повязку в наст, время применяют редко. Предпочтительнее рассечение фасций, обеспечивающее декомпрессию мышц и уменьшение их ишемии. Для предупреждения осложнений вводят антибиотики широкого спектра действия.
При появлении острой почечной недостаточности — резкой гиперкалиемии (более 7 мэкв/л), гипергидратации — показано применение гемодиализа (см.). Другие формы диализа при Т. т. неэффективны. Проводится также борьба с дыхательной недостаточностью (см.) и рациональное лечение ран (см. Раны, ранения). Для устранения туго-подвижности суставов и контрактур, а также лечения травматических невритов широко используют физиотерапию.
Раздавливание или длительная ишемия обеих конечностей в течение 6 час. в большинстве случаев смертельны. Летальность при Т. т. достигает 30% и более, особенно при тяжелой острой почечной недостаточности.
Из числа выздоровевших полное восстановление функции поврежденной конечности наступает примерно у 30% пострадавших, у остальных развиваются атрофия мышц, контрактуры, тугоподвижность суставов.
По своим последствиям аналогичен травматическому токсикозу синдром позиционного сдавления — многочасовая ишемия мышц вследствие длительного пребывания человека в вынужденном положении, нарушающем нормальное кровообращение в конечностях. Этот синдром наблюдается у лиц, находящихся в состоянии алкогольной интоксикации, при отравлении угарным газом или нек-рыми другими ядами.
Диагностика

Диагностику синдрома длительного сдавления схематично можно представить так:
- изучение клинических признаков патологии,
- получение сведений о пребывании пострадавшего под завалом,
- визуальный осмотр больного,
- физикальное обследование,
- направление клинического материала в биохимическую и микробиологическую лаборатории.
В клинике патологии преобладают признаки болевого синдрома, диспепсии, астении, депрессии. Во время осмотра специалисты выявляют бледность или синюшность кожи, ссадины и пузыри с серозно-геморрагическим содержимым в зоне поражения, очаги некроза, нагноение ран. При физикальном обследовании определяют снижение артериального давления, тахикардию, отеки, лихорадку, озноб. В поздней стадии – атрофия жизнеспособных мышц конечности и контрактуры.
Лабораторная диагностика включает:
- анализ мочи — повышение лейкоцитов, эритроцитов, концентрации солей, мочевины, миоглобина, плотности, креатина, присутствие цилиндров и белка, смещение рН в кислую сторону;
- общий анализ крови — анемия, лейкоцитоз, признаки сгущения крови, повышение уровня миоглобина,
- биохимия крови — активация печеночных трансаминаз, креатининемия, уремия, глюкоземия, билирубинемия, гиперкалиемия, гипопротеинемия, признаки ацидоза;
- микробиологическое исследование раневого отделяемого – клостридии и их ассоциации с синегнойной палочкой, кокковой флорой, бактериями кишечной группы, бактериодами.