Болезнь шегрена и синдром шегрена
Содержание:
- Причины
- Симптомы болезни Шегрена
- К каким докторам следует обращаться если у Вас Синдром Шегрена (синдром сухости) полости рта:
- Диагностика синдрома Шегрена
- Синдром хронической усталости
- Какими препаратами лечить синдром Шегрена?
- Диагностика синдрома Шегрена
- Причины синдрома Шегрена и меры профилактики
- Лечение болезни Шёгрена
- Лечение
- Лечение
- Классификация
- Диагностика и дифференциальный диагноз
- Патологическая анатомия
Причины
Специалисты не могут установить точные причины появления заболевания. Пути развития также до конца не установлены. Среди вероятных причин выделяется патологическая реакция со стороны иммунной системы. Привести к ней может ретровирус (некоторые виды герпеса, вирус Эпштейн-Барр, ВИЧ).
100% доказательств связи между воздействием вируса и развитием реакции нет. В результате происходящих изменений в слое эпителия иммунитет начинает воспринимать клетки, как чужеродные тела. Ответом является выработка характерного ответа.
Болезнь Шегрена диагностируется у 30% пациентов, как наследственная или семейная проблема. Опасность состоит в постепенном разрушении тканей пораженной железы. Проведенные исследования позволили сделать вывод о том, что для запуска изменений необходимы сочетания неблагоприятных факторов:
- иммунный ответ;
- стрессовая ситуация (реакция организма на негативное состояние);
- иммунная реакция, затрагивающая половые гормоны;
- иммунный контроль с помощью Т-лимфоцитов.
Запустить изменения могут генетические проблемы или вирусы. Врачи выделяют два типа заболевания:
- первичный;
- вторичный.
Симптомы болезни Шегрена
Нередко данное заболевание называют «сухой болезнью», так как практически в ста процентах случаев у больного перестают функционировать слюнные и слёзные железы, из-за чего слизистые пересыхают. Несколько реже перестают работать другие железы внешней секреции, из-за чего возникает сухость кожи. В результате отказа желез при пересыхании роговицы глаза может возникать конъюнктивит, в том числе и аллергический, а в ротовой полости возникают нарушения микрофлоры, разрушение зубов, пациенты могут испытывать дискомфорт при глотании и жевании. Из-за недостатка влаги в роговице глаза, может происходить отшелушивание верхних клеток эпителия, что в последствии приводит к ухудшению зрения. Также достаточно часто отмечается усталость, лихорадка с субфебрильной температурой, реже отмечаются артриты, невриты, пневмонии и увеличение лимфатических желез. Помимо этого к симптомам болезни Шегрена относят:
- Боли в суставах, отеки
- Боли в мышцах, слабость
- Поражение лёгких, почек и печени
- Нарушение чувствительности конечностей
- Причины возникновения болезни Шегрена
Досконально причины возникновения не известны, однако, при данном заболевании иммунитет организма действует против себя.
Ученые предполагают, что болезнь возникает как ответ на ротовирусные инфекции, однако, в предположения о этимологии заболевания также входят генетика, сильные стрессы на постоянной основе, эндокринные нарушения и так далее.
Диагностика и лечение болезни Шегрена
Самым основным методом диагностики является биохимический анализ крови, в котором выявляются иммуноглобулины. Помимо этого, используется тест Ширмера, благодаря которому выявляется функционирование слюнных желез. Также проводиться лучевая диагностика головы и шеи, которая позволяет опередить увеличение слюнных желез, а также увидеть их структуру, которая также является важным показателем в установлении диагноза.
Для постановки диагноза пациенту необходимо пройти комплексный осмотр, включающий стоматолога, офтальмолога и сдачу анализа крови на иммуноглобулины. У стоматолога больному придется пройти сиало- метрию и графию, а также сделать биопсию слюнных желез. У офтальмолога же проходят тесты Ширмера, проба Норна, окрашивание роговицы и конъюнктивы специальными красителями. После всех сделанных анализов и тестов, врачами делается вывод о наличии или отсутствии болезни Шегрена.
Болезнь Шегрена является хроническим заболеванием, однако, летальный исход от неё наступает только в случае, если в лёгкие больного попадает инфекция или в следствии почечной недостаточности, что случается только в запущенных случаях болезни.
Так как этиология заболевания неизвестна, то и специфического направленного лечения на сегодняшний день не существует. Вместо этого используется поддерживающее лечение, которое борется только с симптомами.
Изначально лечение болезни начинается с локального лечения сухости глаз и слизистой ротовой полости. Если пациент страдает от других появлений заболевания, то лечение назначения с учётом состояния симптома
Также важно уведомить врача о препаратах, которые могут вызывают сухость кожи и слизистых. При сильной сухости может назначаться гидроксихлорохил, при сильных мышечных болях используется метотрексат
 Если у вас возникли подозрения на болезнь Шегрена, то советуем вам сразу же обратиться к врачу с подобной проблемой. Если вовремя обнаружить проблему, то заболевание можно взять под контроль и резких негативных последствий для организма не будет. При своевременном начале лечения заболевание может уйти в ремиссию и не беспокоить пациента долгое время, при запоздалом же начале, последствия болезни могут значительно осложнить жизнь человека.
Если у вас возникли подозрения на болезнь Шегрена, то советуем вам сразу же обратиться к врачу с подобной проблемой. Если вовремя обнаружить проблему, то заболевание можно взять под контроль и резких негативных последствий для организма не будет. При своевременном начале лечения заболевание может уйти в ремиссию и не беспокоить пациента долгое время, при запоздалом же начале, последствия болезни могут значительно осложнить жизнь человека.
К каким докторам следует обращаться если у Вас Синдром Шегрена (синдром сухости) полости рта:
- Ревматолог
- Стоматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Синдрома Шегрена (синдрома сухости) полости рта, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Диагностика синдрома Шегрена
Ваш врач диагностирует синдром Шегрена с помощью:
- Изучения истории болезни. Поскольку сухость глаз и сухость во рту может возникать по многим причинам (включая прием множества распространенных лекарств, другие заболевания или предшествующее лечение, такое как облучение головы или шеи), вашему врачу требуется тщательный сбор анамнеза.
- Медицинский осмотр. Во время осмотра ваш врач проверит наличие клинических признаков синдрома Шегрена, таких как признаки сухости во рту или признаки других заболеваний соединительной ткани.
- Результаты клинических или лабораторных исследований. В зависимости от того, что ваш врач обнаружит во время анамнеза и осмотра, он или она может захотеть выполнить некоторые тесты, в том числе:
- Анализы крови для определения наличия антител, общих для синдрома Шегрена, в том числе антител против SSA и анти-SSB или ревматоидного фактора.
- Другие тесты могут выявить причины снижение выработки слезы и слюны.
- Биопсия слюнных желез и другие специализированные тесты также могут помочь подтвердить диагноз.
- дополнительные тесты, могут потребоваться для того, чтобы увидеть, затронуты ли другие части тела.
Синдром хронической усталости
Синдром хронической усталости (СХУ), или миалгический энцефаломиелит, диагностируют, если человек на протяжении полугода испытывает постоянную и необъяснимую усталость. Среди других его частых симптомов — снижение концентрации, головокружение при смене положения тела, головные боли, увеличенные лимфатические узлы и плохой сон.
СХУ встречается у 0,006% — 3% населения. Эта цифра зависит от используемых критериев диагностики. В Америке болезнь диагностирована у 2 млн человек. Женщины подвержены СХУ в два раза чаще, чем мужчины. Наиболее распространен у лиц старше 40 лет .
СХУ — загадочное расстройство, причины которого неизвестны. Последние исследования связывают его с изменениями в иммунной и адреналовой системах, особенностями режима сна и питания.
Некоторые врачи считают, что это инфекционное заболевание, однако другие связывают его с психологическим стрессом . Кроме того, есть исследования, которые свидетельствуют о существовании генетической предрасположенности к СХУ . Расстройство проявляется внезапно, нередко после другой болезни или психологического потрясения.
СХУ — редкое заболевание. Его симптомы очень похожи на проявления многих других болезней, поэтому часто люди ошибочно приписывают его себе. Точно диагностировать СХУ может лишь врач и только после обстоятельного медицинского обследования, в результате которого можно будет исключить остальные причины хронической усталости. Как отмечает Туровская, в России СХУ почти не известен, а при схожих симптомах чаще всего диагностируют депрессию, хронический болевой синдром или фибромиалгию.

Какими препаратами лечить синдром Шегрена?
В начальной стадии назанчают аминохинолиновые средства:
- плаквенил — 0,4 г в сутки; обычно сочетается с 5-10 мг преднизолона;
- делагил — 0,25 г в сутки; обычно сочетается с 5-10 мг преднизолона.
При системных поражениях:
- хлорбутин — 4-8 мг в сочетании с глюкокортикостероидами;
- циклофосфан — 200 мг внутримышечно 1-3 раза в неделю.
Лицам с кризисным течением болезни Шегрена с развитием генерализированного васкулита или при массивной лимфоплазмоцитарной инфильтрации органов и тканей:
- метилпреднизолон — 1000 мг на 1м2 поверхности тела внутривенно в 200 мл изотонического раствора натрия хлорида или 5% растворе глюкозы в течение 40-60 минут в течение 3 дней подряд;
- циклофосфан — 1000 мг на 1м2 поверхности тела сочетается с метилпреднизолоном на 2-й день.
Диагностика синдрома Шегрена
Тест Ширмера
При подозрении на синдром Шегрена, диагностика с использованием фильтровальной бумаги нередко становится первым тестом. Тест-полоска из фильтровальной бумаги помещается рядом с нижним конъюнктивальным мешком для измерения образования слез. Здоровые люди смачивают 15 мм или более бумаги через 5 минут. Положительный тест происходит, когда менее 5 мм полоски намокнет через 5 минут.
Ревматоидный фактор
RF присутствует у 52% пациентов с первичным синдромом Шегрена и у 98% пациентов с вторичным заболеванием, возникающим даже при отсутствии ревматоидного артрита. Наличие РФ было независимо связано с повышенным риском развития лимфомы у пациентов с первичным синдромом Шегрена.
Окрашивание
Роза бенгальская — это анилиновый краситель, который окрашивает эпителиальные поверхности с характерными для этой болезни изменениями. Окрашивание конъюнктивы можно обнаружить невооруженным глазом. Осмотр щелевой лампой проводится после окрашивания розовой бенгалией, чтобы обнаружить аномальное поглощение в роговице.
Окрашивание зеленым лиссамином действует аналогично, но вызывает меньше раздражения глаз. Окрашивание флуоресцеином можно использовать для выявления повреждений роговицы.
Тестирование слюны
Сиалометрия является хорошей мерой степени снижения кровотока в слюне и помогает установить ксеростомию, но полученные результаты не специфичны.
Причины синдрома Шегрена и меры профилактики
В настоящее время медицина не располагает точными данными о том, откуда берется синдром Шегрена. Это хроническое заболевание, которое преследует человека в течение всей жизни. В целом, болезнь могут спровоцировать:
-
стрессы для организма;
-
бесконтрольный прием медикаментов;
-
эмоциональные потрясения и перепады настроения;
-
гиперчувствительность организма к новым веществам и продуктам.
Неизвестно, как можно предотвратить синдром Шегрена. Меры профилактики направлены на то, чтобы уменьшить симптомы и снизить раздражение. Пациенту рекомендуется избегать определенных медикаментов, не употреблять напитки с кофеином и алкоголь. Также требуется избегать сухого воздуха и увлажнять помещение.
Наиболее частым последствием синдрома Шегрена являются кариес и пародонтоз, поэтому медики рекомендуют почаще посещать стоматолога.
Лечение болезни Шёгрена
Основной специалист, проводящий диагностику и лечение болезни Шёгрена — это ревматолог. Однако в процессе лечения нередко требуется помощь других узких специалистов, таких как стоматолог, офтальмолог, гинеколог, нефролог, пульмонолог и др.
В лечении болезни Шёгрена основное место занимает терапия гормональными и цитостатическими препаратами иммуносупрессивного действия.
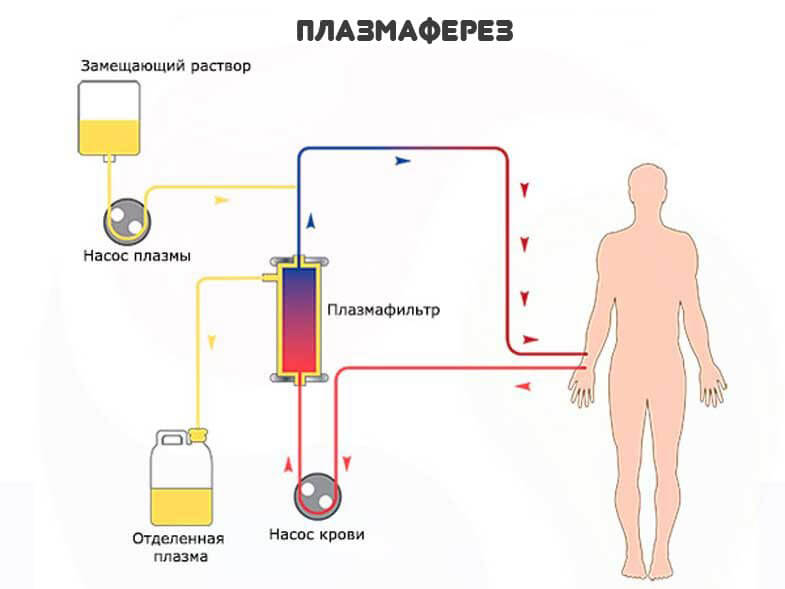
При язвенно-некротическом васкулите, гломерулонефрите, полиневрите и других системных поражениях при лечении болезни Шёгрена эффективен плазмаферез.
Рекомендуется проводить профилактику вторичных инфекций. Для устранения сухости глаз применяются искусственная слеза, промывание глаз растворами с антисептиками.
Также назначаются местные лекарственные аппликации для снятия воспаления околоушных желез и др.
Для уменьшения сухости рта можно применять искусственную слюну. Также хорошо помогают аппликации с облепиховым и шиповниковым маслами, которые способствуют регенерации слизистых полости рта. Для профилактики кариеса нужно наблюдение у стоматолога.
Также пациентам с болезнью Шёгрена может потребоваться консультация врача-гастроэнтеролога. Пациентам с секреторной недостаточностью желудка назначают длительную заместительную терапию соляной кислотой, натуральным желудочным соком, пациентам с недостаточностью поджелудочной железы показана ферментная терапия.
При отсутствии лечения Болезнь Шёгрена существенно снижает качество жизни. Оставленные без внимания патологические процессы могут вызвать осложнения, которые нередко приводят к инвалидности.
Лечение
Лечение сухого кератоконъюнктивита заключается в назначении заместительной терапии (инстилляции 0,5% раствора метилцеллюлозы, полиглюкина, солевых растворов, приготовляемых из 0,1 г гидрокарбоната натрия и 0,1 г хлорида натрия на 10 мл дистиллированной воды), глазных капель, содержащих витамины (катахром, раствор цитраля с рибофлавином), противовоспалительных капель (растворы цитраля, фурацилина, левомицетина и сульфацил-натрия), а также средств, уменьшающих дистрофию и улучшающих регенерацию эпителия конъюнктивы и роговицы (капли, приготовленные из донорской сыворотки, метилурациловая, солкосериловая и тиаминовая мази). Частота использования капель зависит от тяжести течения сухого кератоконъюнктивита. Имеются данные, указывающие на эффективность прижигания слезных протоков. При тяжелых формах кератоконъюнктивита для защиты конъюнктивы используются мягкие контактные линзы.
В комплексном лечении хронического паротита при Шегрена болезни применяют препараты, снижающие проницаемость протоков: глюконат кальция, аскорбиновую кислоту, новокаиновые блокады околоушных слюнных желез, а также аппликации 30% раствора димексида. Наиболее трудно поддается лечению ксеростомия. Для увлажнения полости рта применяют слабые солевые растворы. При начальных и умеренных формах ксеростомии положительный эффект наблюдается от полосканий 1 % раствором пилокарпина (1—3 капли), карамели с декамином и внутримышечных введений 0,5% раствора галантамина гидробромида. Использование масел (персикового, шиповника, облепихи), давая временное улучшение, в дальнейшем только усиливает сухость рта. При сухости слизистой оболочки носа применяют частые аппликации солевыми растворами. Использования масляных растворов следует избегать из-за возможности развития аспирационной пневмонии. Сухость влагалища уменьшается при регулярном смазывании йодисто-калиевым желе. В случае присоединения вторичной инфекции с развитием гнойного сиаладенита, афтозного или грибкового стоматита, синусита, отита, трахеобронхита, пневмонии применяются соответствующие химиотерапевтические средства. Имеются данные, указывающие на высокую эффективность кортикостероидов и особенно цитотоксических иммунодепрессантов в лечении поражений полости рта и глаз при Шегрена болезни, однако вопрос о применении этих препаратов в терапии поражения экзокринных желез пока не решен. Кортикостероиды (обычно преднизолон в начальной дозе 15—20 мг в день) или кортикостероиды в сочетании с иммунодепрессантами (обычно хлорбутин в начальной дозе 4—6 мг в день), как правило, назначают больным Шегрена болезнью при наличии «внежелезистых» (системных) проявлений. Лечение этими средствами проводится длительно, годами, с постепенным (по мере уменьшения выраженности клинических проявлений) снижением первоначальных доз и подбором поддерживающих. Имеются сообщения о хорошем эффекте применения кортикостероидов совместно с циклофосфаном или хлор-бутином при развитии интерстициального нефрита, лимфоплазмоцитарной инфильтрации легких, гломерулонефрита, криоглобулинемической пурпуры и полиневрита. При выраженном суставном синдроме и обострении паренхиматозного паротита показаны нестероидные противовоспалительные препараты в комплексе с кортикостероидами.
Лечение
В основе терапии лежит воздействие гормональными и цитостатическими препаратами:
- Преднизолон;
- Циклофосфамид;
- Хлорбутин.
Средства могут назначаться отдельно или прописываться комбинациями. Методы лечения:
- экстракорпоральная гемокоррекция (васкулит);
- плазмаферез;
- гемосорбции;
- промывание глаз антисептиками (сухость);
- проведение новокаиновой блокады;
- препараты Са (нормализация процессов слюноотделения);
- местные инстилляции Димексида (воспаление околоушных желез).
 Дополнительно применяются системные антибиотики и антимикотики. Если поражены органы пищеварения (секреторная недостаточность желудка), применяется длительная заместительная терапия с использованием соляной кислоты или натурального желудочного сока, назначается прием препарата Панкреатин.
Дополнительно применяются системные антибиотики и антимикотики. Если поражены органы пищеварения (секреторная недостаточность желудка), применяется длительная заместительная терапия с использованием соляной кислоты или натурального желудочного сока, назначается прием препарата Панкреатин.
Лечение народными средствами
Использование рецептов народной медицины является дополнением. В качестве основного способа лечения использовать растительные компоненты запрещено. Если отмечается поражение слизистой во рту, то для эффективного смягчения рекомендуется использовать в виде аппликаций состав из масла облепихи и шиповника. В результате процессы восстановления ускорятся в 2-3 раза, исчезнут или уменьшатся дискомфортные ощущения.
Классификация
Специалисты выделяют несколько форм заболевания:
- хроническая (течение медленное, клиническая картина невыраженная, первыми поражаются железы, нарушаются их функции);
- подострая (возникновение внезапное, появляется выраженное воспаление, повышается температура до 39-40 градусов, отмечаются поражения не только желез, но и внутренних органов).
Степени активности развития синдрома:
- высокая (симптомы паротита, присутствует клиническая картина кератита и конъюнктивита, также имеет место изменение состояния лимфатических узлов и гепатоспленомегалия);
- умеренная (воспалительная реакция выражена слабо, иммунный ответ средней выраженности, отмечается частичное разрушение ткани желез);
- минимальная (слабая) – в этом случае специалисты выделяют такие проявления, как склероз и дистрофию слюнных желез. В результате происходящих изменений пациент ощущает сильную сухость во рту.
Диагностика и дифференциальный диагноз
О первичном синдроме Шегрена необходимо предположить у пациентов с жалобами на продолжительную сухость во рту и глазах, при наличии антител против антигенов anti-SS-A или anti-SS-B или при позитивном результате гистоморфологического исследования слюнных желез.
Необходимо учитывать, что наличие антител против антигенов anti-SS-A или anti-SS-B не является специфическим проявлением синдрома Шегрена – они могут быть выявлены у пациентов с иными заболеваниями (к примеру при сифилисе) или даже у здоровых лиц.
Международные критерии подтверждения диагноза синдром Шегрена (Vitali C. et al., 2002):
- Офтальмологическая симптоматика (как минимум один из перечисленных):
- Ежедневная персистирующая сухость конъюнктивы глаз продолжительностью свыше 3-х мес.
- Рецидивирующее ощущение инородного тела или песка в глазах.
- Необходимость применения искусственной слезы более 3-х раз в день.
- Оральная симптоматика (как минимум один из перечисленных):
- Ежедневное ощущение сухости во рту продолжительностью не менее 3-х мес.
- Рецидивирующая или постоянная припухлость слюнных желез у взрослого пациента.
- Необходимость постоянного употребления жидкости при употреблении в пищу сухой еды.
- Позитивный результат хотя бы одного из перечисленных тестов:
- Тест Ширмера.
- Тест с бенгальским розовым или иными красителями, применяющимися в офтальмологической практике.
- Положительное морфогистологическое исследование слюнных желез.
- Поражения слюнных желез (положительный результат как минимум одного из ниже перечисленных тестов):
- Объем выделенной слюны без проведения стимуляции составляет менее 1,5 мл за 15 мин.
- Выявление диффузной сиалэктазии при проведении сиалографии околоушной слюнной железы.
- Медленное накопление слюны, сниженная ее концентрация, замедленная экскреция меченого элемента, подтвержденная проведением сцинтиграфии слюнных желез.
- Наличие антител против антигенов anti-SS-A или anti-SS-B.
Для верификации диагноза необходимо выявить 4 из 6-ти перечисленных критериев, одним из которых должен быть позитивный результат гистоморфологического исследования малой слюнной железы или позитивный тест на наличие антител, или наличие 3-х из 4-х объективных критериев (критерии 3, 4, 5, 6).
Вовлечение в патологический процесс слюнных желез при синдроме Шегрена необходимо дифференцировать от острого гнойного сиалоаденита, эпидемического паротита, туберкулеза, саркоидоза, лимфомы, сахарного диабета, гепатита C, ВИЧ-инфекции, последствий лучевого воздействия на область головы и шеи.
Поражение глаз при синдроме Шегрена приходится дифференцировать от аллергического конъюнктивита, блефарита, синдрома «сухого глаза», обусловленного нечастым морганием при продолжительном чтении или работе за компьютером, длительного применения диуретических и антихолинэстеразных фармсредств, красных угрей, при которых в 50 % случаев возникает зуд, жжение и покраснение конъюнктивы глаз.
Патологическая анатомия
Рис. 1. Микропрепарат малой слюнной железы нижней губы при поздней стадии болезни Шегрена: инфильтрация паренхимы железы плазматическими и лимфоидными клетками (1), пролиферация эпителиальных и миоэпителиальных клеток протока (2) с деформацией его просвета, образование на месте протока миоэпителиальных «островков» (3); окраска гематоксилин-эозином; X 300.
Основные изменения выявляются в слюнных и слезных железах. Характерна инфильтрация ткани желез лимфоидными, плазматическими и ретикулярными клетками (рис. 1). Строма желез обычно сохраняется, дольковая структура их не нарушена (это позволяет проводить дифференциальную диагностику с поражением желез при лимфомах). Отмечаются дистрофические изменения эпителиальных клеток, выстилающих протоки слюнных и слезных желез, в просветах протоков определяется уплотненный секрет. Протоки частично расширены. Наблюдается пролиферация корзинчатых (миоэпителиальных) клеток, что приводит к окклюзии протоков и образованию так называемых миоэпителиальных «островков». Встречаются также и эозинофильные лейкоцитарные инфильтраты, появление которых связано с присоединением вторичной инфекции. В поздних стадиях заболевания может наблюдаться полная атрофия ацинусов с замещением слюнных и слезных желез жировой тканью. Как правило, существует параллелизм между лимфоцитарной инфильтрацией и атрофией ацинусов, хотя иногда выраженная инфильтрация может сочетаться с почти нормальным состоянием ацинусов и, напротив, значительная атрофия ацинусов — с почти полным отсутствием лимфоцитарной инфильтрации. Аналогичные изменения обнаруживаются в железах слизистой оболочки носоглотки, бронхов, желудка, влагалища и потовых железах.