Субарахноидальное кровоизлияние
Содержание:
- Что провоцирует / Причины Субарахноидального кровоизлияния:
- Диагностика болезни
- С какими заболеваниями может быть связано
- Диагностика
- К каким докторам следует обращаться если у Вас Субарахноидальное кровоизлияние:
- Механизм развития
- Как вылечить инсульт: реабилитация
- К каким докторам обращаться, если у Вас субарахноидальное кровоизлияние
- Субарахноидальное кровоизлияние
- Причины появления кровоизлияния
- Описание болезни
- Способы лечения
- Лечение Субарахноидального кровоизлияния:
- Причины и факторы риска
- ЭТИОЛОГИЯ
- Лабораторно-инструментальные исследования
- Особенности заболевания
- Какими препаратами лечить субарахноидальное кровоизлияние?
- Диагностика
- Классификация тяжести состояний
Что провоцирует / Причины Субарахноидального кровоизлияния:
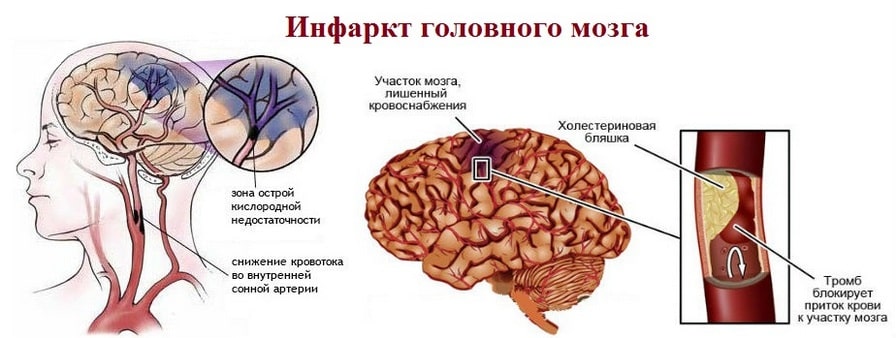
Спонтанное, или первичное, cубарахноидальное кровоизлияние обычно происходит от разрыва аневризмы поверхностных сосудов головного мозга. Реже оно бывает связано с атеросклеротической или микотической аневризмой, артериовенозной мальформацией или геморрагическим диатезом. При черепно-мозговой травме субарахноидальное кровоизлияние встречается часто, вместе с тем оно уступает по своему клиническому значению другим последствиям ушиба головного мозга.
Примерно в половине наблюдений причиной внутричерепного кровоизлияния являются аневризмы сосудов головного мозга. Они бывают врожденными и приобретенными. Внешне аневризма часто имеет мешотчатый вид, в котором различают шейку, тело и дно. Обычно диаметр сосудистого мешка колеблется от нескольких миллиметров до 2 см. Аневризмы более 2 см в диаметре считаются гигантскими. Встречаются одинаково часто у мужчин и женщин.
Разрывы аневризм обычно происходят в возрасте от 25 до 50 лет (примерно в 91% наблюдений). Неразорвавшиеся аневризмы встречаются у 7-8%, а бессимптомные — у 0,5% людей. Разрыв аневризмы почти всегда происходит в области ее дна, где под увеличением нередко можно увидеть точечные отверстия, прикрытые тромботическими массами. Излюбленная локализация аневризм — места деления сосудов I и II порядка на ветви. Самая частая локализация аневризм — супраклиноидный отдел внутренней сонной артерии (30-34%), передняя мозговая, передняя соединительная артерии — 28-30%, средняя мозговая артерия -16-20%, вертебрально-базилярная система – 5-15%. Множественные аневризмы встречаются в 20% наблюдений.
При субарахноидальном кровоизлиянии на 3-4-е сутки вследствие длительного спазма крупных артерий основания мозга развивается сравнительно диффузная ишемия мозга, что приводит к постгеморрагическим нарушениям когнитивных функций (заторможенности, деменции). Часто отмечаются вторичное повышение внутричерепного давления и усиление головной боли.
Диагностика болезни
Установить такой диагноз можно, проанализировав жалобы пациента, а также анамнез самого заболевания.
Для этого уточните следующие моменты:
- когда появились основные симптомы?
- Повлияло ли какое-либо событие на появление симптомов или симптомы возникли спонтанно?
- Злоупотребляют ли сигареты или алкоголь?
- Были ли у пациента когда-либо изменения артериального давления и принимал ли он лекарства?
После этого собеседования, когда можно определить основные симптомы, проводится неврологическое обследование. Это включает в себя оценку состояния сознания (его наличия и уровня) и выявление признаков любой неврологической дисфункции. Анализ крови поможет определить наличие симптомов нарушения свертываемости крови.
Люмбальная пункция может быть проведена как диагностическая процедура. Это пункция спинного мозга, особенно в его субарахноидальном пространстве, для получения нескольких миллиграммов спинномозговой жидкости. В связи с тем, что субарахноидальное пространство спинного и головного мозга взаимосвязано, оно может содержать остатки крови после ее экстравазации.
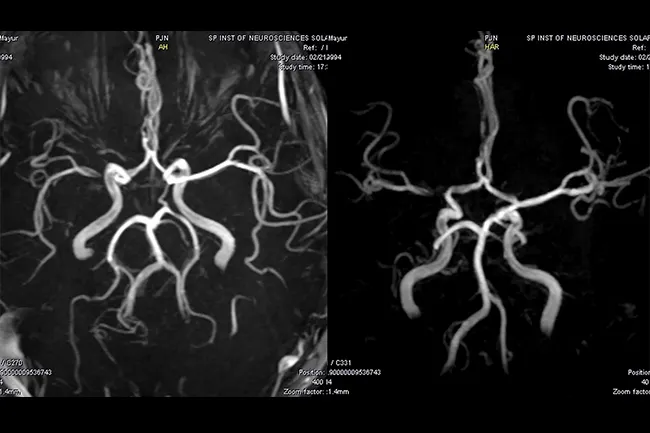
При подозрении на это заболевание пациентам часто назначают компьютерную томографию и магнитно-резонансную томографию. Они дают обзор строения отдельных слоев головного мозга, что позволяет определить не только расположение кровоизлияния, но и его объем.
В дополнение к вышеупомянутым диагностическим методам также могут использоваться транскраниальная допплерография и магнитно-резонансная ангиография.
С какими заболеваниями может быть связано
Заболевания, при которых возможно развитие субарахноидального кровоизлияния, представлены следующими:
- первичные сосудистые заболевания ЦНС:
- артериальные аневризмы церебральных сосудов;
- сосудистые мальформации ЦНС
- артериовенозные мальформации,
- каверномы,
- артериовенозные фистулы;
- аномалии сосудистой системы мозга
- болезнь Нисимото,
- расслаивающие аневризмы церебральных сосудов.
- вторичная сосудистая патология ЦНС:
- артериальная гипертензия;
- васкулиты;
- болезни крови;
- нарушение свертывающей системы крови (как следствие приема антикоагулянтов, антиагрегантов и прочих лекарств).
Диагностика
Часто сосудистые мальформации обнаруживаются случайно — при исследовании головного мозга по какому-либо иному поводу
Нередко сосудистые мальформации головного мозга выявляются случайно при проведении инструментальных обследований (КТ, МРТ и пр.) по поводу других заболеваний. Заподозрить присутствие этих образований врач может по жалобам больного на упорные головные боли, появление эпилептического приступа или очаговых симптомов.
Для выявления мальформаций сосудов головного мозга могут назначаться следующие исследования:
- ЭЭГ;
- РЭГ;
- Эхо-ЭГ;
- КТ;
- МРТ;
- церебральная ангиография;
- МР-ангиография;
- КТ сосудов.
Наиболее точными способами диагностики церебральных мальформаций являются КТ и МРТ головного мозга. При подозрении на разрыв образования более информативным методом исследования является МРТ.
Иногда при торпидном варианте заболевания данные КТ головного мозга остаются в норме. В таких случаях выявление мальформации возможно только при помощи церебральной ангиографии, МР-ангиографии или КТ сосудов. Эти исследования выполняются после введения контраста, который позволяет обнаруживать сосудистый конгломерат на снимках.
Обследование пациента дополняется анализами крови (общего, биохимического и коагулограммы). Для оценки влияния мальформации на органы зрения назначается консультация окулиста.
К каким докторам следует обращаться если у Вас Субарахноидальное кровоизлияние:
Нейрохирург
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Субарахноидального кровоизлияния, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Механизм развития
Чтобы понять суть патологического процесса, нужно усвоить некоторые анатомические сведения. Мозг и окружающие его ткани — не гомогенная структура. Она состоит из нескольких, говоря условно, «слоев».
Залегающий наиболее глубоко — это мягкая оболочка. Располагается к церебральным тканям особенно близко, кровоизлияния этой области быстро приводят к компрессии и гибели нейронов с развитием тяжелого неврологического дефицита.
Далее идет среднее, как раз субарахноидальное или паутинное пространство. Последняя — твердая оболочка. Прилегает к черепной коробке изнутри.
Подпаутинное кровоизлияние несет колоссальную опасность. Жидкая соединительная ткань выходит в пространство между двумя «слоями».
Образуется грубое скопление или гематома. Сгусток продавливает среднюю и мягкую оболочки, компрессирует мозг и окружающие структуры диффузно, то есть по всему своему диаметру.
Если своевременно не дренировать субарахноидальное пространство и не устранить гематому, начинается ишемия тканей мозга в результате сдавливания сосудов.
Это прямой путь ко вторичному некрозу церебральных структур. Итог гибели клеток — стойкий неврологический дефицит или смерть больного.
Субарахноидальные кровоизлияния считаются формой инсульта, но не всегда он имеет внутреннее, органическое происхождение. Нужно разбираться в причинах отдельно, в рамках диагностики.
Как вылечить инсульт: реабилитация
Даже если все медицинские мероприятия проведены максимально рано и были эффективными, могут оставаться определенные последствия заболевания, которые необходимо планомерно устранять на протяжении нескольких месяцев или лет.
В отсутствие грамотного восстановительного лечения и реабилитации возможны прогрессирующие изменения пораженной области с развитием необратимых последствий, частичной или полной инвалидности. К ним относятся:
- расстройства речи;
- параличи или парезы (частичный паралич);
- психические расстройства;
- нарушения когнитивных функций и снижение интеллекта.
В связи с этим вопрос, как лечить последствия инсульта, не менее важный, чем терапия в острой фазе.
Методы лечения и реабилитации разделяют на:
- медикаментозные;
- немедикаментозные.
Среди последних важна социальная и психологическая реабилитация пациента после перенесенного приступа, особенно при формировании необратимых последствий и полученной инвалидности.
На ранних и последующих стадиях реабилитации используют также физиотерапевтические методики, способствующие полноценному восстановлению при условии комплексного воздействия и соблюдения длительности курсов физиотерапии:
- магнитотерапия применяется с целью нормализации кровотока, состояния сосудистой стенки и текучести крови, на фоне лечения улучшается общее состояние и сон, уменьшаются головные боли и шум в ушах, стабилизируется артериальное давление;
- процедуры, способствующие восстановлению двигательных функций;
- электростимуляция мышц при постинсультной реабилитации (особенно с использованием обратной связи), начатая в раннем периоде, благоприятно сказывается на состоянии мышц и в последующем способствует быстрому восстановлению, особенно в сочетании с лечебной физкультурой и другими методиками физиотерапии (электрофорез, дарсонваль и пр.).
Чем лечат инсульт в стадии восстановления, решает врач, исходя из тяжести изначального состояния и динамики восстановления показателей. Обычно продолжается прием медикаментов, о которых было сказано ранее, с отменой диуретиков и дополнением терапии препаратами, улучшающими питание и деятельность нейронов (клеток).
Необходимы средства с антиоксидантным и антистрессовым эффектами, защищающие мозг от гипоксии, сводных радикалов и токсических продуктов обмена, витамины группы В, нейропротекторы. Проводится симптоматическая терапия, в зависимости от того, какие области пострадали и какие функции организма нарушены.
Задать вопрос врачу
Остались вопросы по теме «Лечение при инсульте»?Задайте их врачу и получите бесплатную консультацию.
К каким докторам обращаться, если у Вас субарахноидальное кровоизлияние
- Невролог
- Нейрохирург
- Реабилитолог
- Сосудистый хирург
Клинический диагноз субарахноидального кровоизлияния (на основе симптоматики и анамнеза нарушения) требует подтверждения инструментальными исследованиями. Наиболее надежным и в то же время доступным методом диагностики субарахноидального кровоизлияния считается люмбальная пункция. Больным в бессознательном состоянии люмбальная пункция все так же показана
однако должна проводиться крайне осторожно, поскольку присутствует риск дислокации мозга
При субарахноидальном кровоизлиянии полученный ликвор будет интенсивно окрашен кровью. Примесь крови в ликворе постепенно уменьшается, но сохраняется в течение 1-2 недель от начала болезни. В дальнейшем ликвор приобретает ксантохромную окраску.
В последние годы методом выбора в диагностике субарахноидального кровоизлияния часто становится компьютерная томография. КТ не только выявляет, но и оценивает распространенность крови в субарахноидальном пространстве, а значит, можно будет сделать заключение о наличии вентрикулярного или паренхиматозного компонентов кровоизлияния, отека и дислокации мозга, оценить состояние ликворной системы. Без этих данных правильное ведение больного с субарахноидальным кровоизлиянием на современном этапе развития нейрохирургии невозможно.
Иногда уже одной лишь компьютерной томографии бывает достаточно, чтобы установить или предположить причину кровоизлияния. Современные компьютерные томографы позволяют более чем с 95%-й точностью установить источник кровотечения
В то же время важно учитывать, что информативность метода прямо зависит от сроков развития кровоизлияния, поскольку рентгеноконтрастные свойства излившейся крови меняются со временем. Например, спустя неделю после субарахноидального кровоизлияния кровь в субарахноидальном пространстве обнаруживается в половине случаев
Потому при негативных данных КТ больным с клинической картиной субарахноидального кровоизлияния необходима диагностическая люмбальная пункция.
Диагностика субарахноидального кровоизлияния с помощью более прогрессивного метода МРТ оказывается менее точной, поскольку интенсивность сигнала характеризуется быстрыми изменениями, они обусловлены трансформацией молекул гемоглобина в излившейся крови. Однако при отсутствии КТ можно с успехом использовать МРТ не только для диагностики субарахноидального кровоизлияния, но и для определения источника кровотечения.
Субарахноидальное кровоизлияние
- Подробности
-
Опубликовано: 14.03.2016 14:45

Инсульты занимают второе место по смертности среди сердечно-сосудистых заболеваний в нашей стране. Не так давно среди разновидностей инсульта стали особо говорить о субарахноидальном кровоизлиянии (САК), отличая его от внутримозгового кровотечения.
Что такое субарахноидальное кровоизлияние
Как мы помним, инсульт – это острое нарушение мозгового кровообращения, которое в итоге приводит к поражению тех или иных областей головного мозга. А различаются инсульты причиной этого нарушения. Или, как говорят медики, этиологией. Самый распространенный инсульт – ишемический, который случается по причине закупорки сосудов головного мозга. Остальные инсульты – это кровоизлияния в результате разрыва сосудов. Около двадцати процентов подобных инсультов приводят к попаданию крови в ткани мозга, а реже – от одного до семи процентов случаев – кровь изливается в так называемое субарахноидальное пространство, полость между паутинной и мягкой мозговыми оболочками.
Симптомы субарахноидального кровоизлияния
Субарахноидальное кровоизлияние отличается симптомами от других видов инсульта.
Как правило, при САК главный и единственный симптом – острая резкая внезапная головная боль – «удар по голове». Кстати, чаще всего САК возникает при черепно-мозговых травмах, но это не наш случай. Если САК рассматривается как инсульт, оно происходит само по себе, без внешнего воздействия.
Другие симптомы – это судороги, кровоизлияние в глазное яблоко, отсутствие реакции зрачка на свет, нарушения сознания.
При САК очень важно быстро доставить пациента в специализированную клинику и сделать ему компьютерную томографию головы, тогда у нейрохирурга будет возможность исправить ситуацию
Что можно изменить?
Какие существуют факторы риска субарахноидального кровоизлияния? Они несколько отличаются от факторов риска других инсультов. Хотя бы тем, что чаще всего САК случается со сравнительно молодыми людьми. И часто – по их собственной вине:
- артериальная гипертензия (повышение давления на 7,5 миллиметров ртутного столба увеличивает риск ишемического инсульта вдвое);
- избыточная масса тела;
- черепно-мозговая травма;
- курение;
- хронический алкоголизм;
- однократный прием большого количества алкоголя;
- кокаиновая наркомания.
Как видите, для САК гораздо больше поведенческих факторов риска, на которые можно повлиять.
Самое важное!
Важно помнить, что субарахноидальное кровоизлияние – редкая, но очень опасная разновидность инсульта, однако именно ее легче всего предотвратить. Центр медицинской профилактики г-к Анапа
Центр медицинской профилактики г-к Анапа
Причины появления кровоизлияния
Эта патология имеет множество факторов, предрасполагающих к ее возникновению. Он разрывает аневризму, расположенную в головном мозге, что приводит к образованию гематомы между паутинной оболочкой и мягкими оболочками. Но к этому явлению в организме может привести и несколько других причин:
- Употребление алкоголя происходит регулярно или единовременно, но в больших количествах. Именно он вызывает образование выпирающей аневризмы, негативно воздействуя на стенки сосудов головного мозга.
- Наличие опухолей или инфекций в головном мозге.
- Прием некоторых лекарств, предназначенных для лечения других типов церебральных кровотечений.
- Риску также подвержены пациенты с сосудистыми аномалиями или различными заболеваниями крови.
Помимо перечисленных выше причин, которые могут спровоцировать кровотечение, есть люди, которые из-за своих привычек или увлечений подвержены риску.
Среди них необходимо обратить внимание на курильщиков, людей, часто употребляющих алкоголь, а также на тех, кто без надлежащего лечения страдает такими заболеваниями, как гипертония
Описание болезни
Субарахноидальное кровоизлияние является редкой причиной инсульта, когда кровь вытекает из кровеносных сосудов по поверхности мозга. Как и все инсульты, субарахноидальное кровотечение является неотложной медицинской ситуацией, которая требует немедленного лечения для предотвращения серьезных осложнений, повреждения мозга и смерти.
Субарахноидальное кровоизлияние называется так, потому что кровотечение происходит в артериях, проходящих под мембраной в мозге, называемой арахноидом, который находится чуть ниже поверхности черепа.
Три четверти субарахноидальных кровоизлияний вызваны разрывом аневризмы. Аневризма — это выпуклость в кровеносном сосуде, возникающая в результате слабости стенки кровеносного сосуда.
Во время субарахноидального кровоизлияния кровь повреждает ткани мозга. Сокращение кровоснабжения может также вызвать дальнейшее повреждение головного мозга, что приведет к нарушению или потере функции мозга и, возможно, к смерти.
Способы лечения
Лечение субарахноидального кровоизлияния предполагает ряд возможных и эффективных методов:
- Экстренная госпитализация пациента с постоянным наблюдением;
- гемостатическая терапия (прием кровоостанавливающих препаратов);
- искусственное снижение артериального давления при показаниях выше 220/110;
- прием препаратов, значительно уменьшающих спазм мозговых артерий;
- назначение препаратов, основной задачей которых является регенерация нервной ткани;
- полный и комплексный уход за лежачим пациентом в виде лечебной физкультуры, гигиенических процедур, дыхательной гимнастики;
- мероприятия, направленные на восстановление неврологических функций — ЛФК, занятия с логопедом;
- хирургическое вмешательство по удалению гематомы.
Все меры, принимаемые для лечения заболевания, направлены на устранение его причин и последствий и поддержание основных жизненных функций. Они могут включать контроль гемодинамики, уменьшение отека мозга и профилактику, направленную на предотвращение возникновения побочных эффектов и развития нарушений в других системах и органах.
Лечение Субарахноидального кровоизлияния:
Больному назначают строгий постельный режим с исключением любых физических и эмоциональных напряжений. Необходимо обеспечить достаточное поступление жидкости и питательных веществ. При возбуждении назначают диазепам, для уменьшения головной боли — ненаркотические анальгетики, кодеин.
Повторные люмбальные пункции для снижения внутричерепного давления проводят у тех пациентов, которым первая диагностическая люмбальная пункция приносила облегчение головной боли. При развитии острой гидроцефалии вводят дегидратирующие препараты, иногда дренируют желудочки, вплоть до наложения вентрикулоперитонеального шунта.
Коагулянты вводят только в первые 2 суток. Затем их введение нецелесообразно из-за развития нарушений микроциркуляции в головном мозгу вследствие длительного спазма крупных артерий основания мозга. В случаях ухудшения — нарастания общемозговых и очаговых симптомов на 3-5-й день с момента субарахноидального кровоизлияния и отсутствия в ликворе признаков повторного субарахноидального кровоизлияния — можно ввести небольшие дозы гепарина (по 5000 ЕД под кожу живота 2 раза в сут.) или фраксипарина.
Хирургическое лечение аневризм является основным методом и может проводиться в виде открытых операций или внутрисосудистых вмешательств. В 1931 г.английский нейрохирург Дот (Dott) впервые окутал аневризму мышцей, а в 1937 г. Дэнди (Dendy) клипировал шейку аневризмы специально разработанной самозажимающейся клипсой с благоприятным результатом. Первые операции по поводу артериальных аневризм в СНГ были выполнены в 1959 г. в Ленинграде профессором Б.А. Самотокиным, В.А.Хилько, а в Минске — Е.И.Злотником. Транскраниальное оперативное вмешательство проводят в первые 3 суток после разрыва аневризмы (острый период), если позволяет состояние больного. Если в этот период операции не произведена, то следующим сроком для оперативного вмешательства являются 5-я и последующие недели после разрыва аневризмы (холодный период).
В 1970-е годы проф. Ф.А. Сербиненко предложил новый метод лечения артериальных аневризм, получивший название внутрисосудистой баллонизации. Метод предполагает чрезкожную пункцию иглой внутренней или общей сонной артерии. Через эту иглу в сосуд вводят фторопластовый катетер со сбрасываемым баллоном на конце, который заводят в мешотчатую аневризму под контролем электронно-оптического преобразователя рентгеновского аппарата. После застывания введенного в баллон жидкого полимера (силикона) баллон сбрасывают и катетер извлекают. Данная методика позволяет выключить аневризму из кровообращения. Этот метод лечения получил широкое распространение во всех нейрохирургических клиниках мира.
В 1980-е годы предложена более совершенная методика внутрисосудистой окклюзии мешотчатых аневризм с помощью металлических спиралей — койлов.
У многих больных, перенесших субарахноидальное кровоизлияние и оперированных, может оставаться какой-либо неврологический дефицит. Ишемическое поражение мозга из-за реактивного спазма сосудов можно уменьшить своевременным применением гепарина и ранним применением антагониста кальция нимодипина внутрь по 90 мг каждые 4 часа. Если сохраняется оглушенность и спутанность сознания, задерживается восстановление движений, назначают глиатилин, ноотропные препараты, кортексин и другие пептиды. При вторичной сообщающейся гидроцефалии требуется шунтирование желудочковой системы мозга.
Прогноз. При первом кровоизлиянии из аневризмы летальность составляет около 60%, еще 15% больных гибнут при повторном разрыве в последующие несколько недель. После 6 мес. вероятность повторного разрыва составляет около 5% в год. В целом прогноз при церебральных аневризмах весьма серьезный. Он несколько лучше при кровотечениях из артериовенозных мальформаций и наиболее благоприятный в тех случаях, когда при церебральной панангиографии аневризма не выявлена, что свидетельствует о самостоятельном закрытии источника кровотечения (самоизлечение аневризмы).
Причины и факторы риска
САК возникает из-за нарушений целостности стенок артерий, которых проходят внутри черепа. Они находятся сверху на полушариях мозга или в его основании. Выделяют такие причины повреждения артерий:
- травматические поражения: черепно-мозговые травмы, при которых диагностируют ушиб головного мозга и повреждение артерий;
- спонтанные нарушения целостности стенок;
- разрывы аневризмов;
- разрывы артериовенозных мальформаций.
В большинстве случаев нетравматическое субарахноидальное кровоизлияние происходит из-за внезапного разрыва аневризмы в артериях мозга.К факторам риска специалисты относят:
- употребление алкогольных и наркотических средств;
- высокое артериальное давление;
- атеросклероз сосудов;
- инфекции, при которых повреждаются мозговые артерии (сифилис).
ЭТИОЛОГИЯ
Причины субарахноидального кровоизлияния многообразны, но наиболее часто оно бывает следствием разрыва аневризм церебральных сосудов, на его долю приходится 70-80% всех субарахноидальных кровоизлияний. Заболевания, при которых возможно развитие субарахноидального кровоизлияния, перечислены ниже .
• Первичные сосудистые заболевания ЦНС:- артериальные аневризмы церебральных сосудов;- сосудистые мальформации ЦНС (артерио-венозные мальформации, каверномы, артерио-венозные фистулы) ;- аномалии сосудистой системы мозга (болезнь Нисимото, расслаивающиеся аневризмы церебральных сосудов) .• Вторичная сосудистая патология ЦНС:- артериальная гипертензия;- васкулиты;- болезни крови;- нарушение свёртывающей системы крови при приёме антикоагулянтов, дезагрегантов, контрацептивов и других лекарственных препаратов.
Когда не удаётся установить этиологический фактор субарахноидального кровоизлияния, используют понятие «субарахноидальное кровоизлияние неясного генеза». На долю таких кровоизлияний приходится около 15%.
Лабораторно-инструментальные исследования
В установлении диагноза субарахноидального кровоизлияния помогают ликворологическое обследование, КТ, МРТ.
Исследование ликвора проводят в целях дифференциального диагноза между субарахноидальным кровоизлиянием и воспалительным процессом (менингит), кроме того, маленькие кровоизлияния КТ может не зафиксировать. Для того чтобы надёжно подтвердить или исключить ксантохромию (наиболее надёжный способ дифференцировать субарахноидальное кровоизлияние и травматическое подсачивание), спинномозговую пункцию нужно выполнять спустя 12 часов после внезапного возникновения головной боли (если нет подозрения на менингит).
При подтверждении диагноза субарахноидального кровоизлияния больному целесообразно провести тотальную ангиографию сосудов головного мозга в течение ближайших суток.
Особенности заболевания
Кровоизлияния в субарахноидальное пространство (щель между мозговыми оболочками) в большинстве случаев происходят спонтанно. Человек при этом чувствует внезапную головную боль и тошноту. У одних людей начинается рвота, другие теряют сознание.
Субарахноидальное кровоизлияние возникает из-за полного разрыва сосудов или частичного надрыва мозговой артерии. Причиной этого становятся различные патологические процессы, чаще всего — аневризмы (выпячивания стенок сосудов) и травматические поражения.
Кровь скапливается в районе базальных цистерн, поэтому заболевание можно назвать базальным субарахноидальным кровоизлиянием. Разрывы аневризмы приводят к тому, что кровь начинает поступать в спинномозговую жидкость. При этом наблюдается выраженный спазм артерий мозга, развивается его отек, и начинают гибнуть нейроны.
Какими препаратами лечить субарахноидальное кровоизлияние?
Для терапии отека мозга применяются осмодиуретики (15% маннитол) в сочетании с салуретиками (фуросемид). Для профилактики и терапии церебрального ангиоспазма и ишемии мозга применяют блокаторы кальциевых каналов (нимодипин) в таблетированной форме по 60 мг каждые 4 часа перорально. При возникновении артериальной гипотензии необходимо поддерживать нормоволемическое или умеренно гиперволемическое состояние, этого достигают инфузией коллоидных и кристаллоидных растворов.
Хирургическое лечение субарахноидального кровоизлияния более предпочтительно консервативной терапии, а потому назначаемые врачом медикаменты пациент принимает в условиях стационара под контролем специалистов. Дозировка и длительность курса определяется в индивидуальном порядке.
Диагностика
Обследование проводится в срочном порядке в рамках неврологического стационара. Транспортировка незамедлительная, чем раньше будет начата терапия, тем выше шансы на успешный исход.
Времени на долгие изыскания нет. Если больной в сознании его опрашивают на предмет жалоб. При обморочном или коматозном состоянии говорят с родственниками. Обязательна оценка базовых рефлексов.
Сразу после поступления врачи изыскивают возможность проведения МРТ-диагностики. Это основа, которая позволяет визуализировать ткани, обнаружить локализацию кровоизлияния, оценить размеры гематомы, также проработать тактику терапии и оперативный доступ, если есть показания для хирургического лечения.
Верификация проводится с помощью томографии, это ключевое мероприятие. Однако не всегда возможно установить диагноз даже столь чувствительным и информативным способом.
Тогда прибегают к спинномозговой пункции. Типичный признак неотложного состояния — кровь в жидкости. Затем проводятся мероприятия по стабилизации положения больного.
По окончании можно разобраться более детально.
Показаны такие методики:
- Исследование рефлексов (рутинное неврологическое). Дает информацию по сохранности высшей нервной деятельности.
- Повторная МРТ по показаниям.
- Опрос больного если он в сознании на предмет текущего самочувствия.
Обследование проводится в срочном порядке. От скорости выявления патологического процесса зависит вероятный исход. Обычно диагноз САК предполагается после рутинных мероприятий, МРТ расставляет все на свои места. Трудностей в выявлении нет кроме редких клинических случаев.
Классификация тяжести состояний
Врачи пользуются тремя методами, которые позволяют оценить серьезность поражения. При классификации по Хессу и Ханту выделяют 5 уровней:
- Бессимптомное течение или незначительные проявления в виде легкой головной боли и ригидности затылочных мышц. Выживаемость при этом состоянии – 70%.
- Средняя или сильная боль, выраженная ригидность мышц затылка, парез нервов черепа. Шансы выжить не превышают 60%.
- Неврологический дефицит в минимальных проявлениях, оглушение. Выживают лишь 50% пациентов.
- Сопорозное состояние, проявления среднего либо тяжелого гемипареза, вегетативные нарушения, признаки децеребрационной ригидности. Вероятность выжить не превышает 20%.
- Агония, глубокая кома, децеребрационная ригидность. В этом состоянии 90% пациентов умирают.

Шкала Фишера, модифицированная Клаассеном и его соавторами, основывается на результатах компьютерной томографии. По ней выделяют 4 степени поражения:
- Первый уровень присваивается тогда, когда кровоизлияние не визуализируется.
- О втором уровне речь идет в тех случаях, когда толщина поражения менее 1 мм.
- На третьем уровне толщина превышает 1 мм.
- Четвертый уровень САК диагностируется в тех случаях, когда визуализируются внутрижелудочковые кровоизлияния или их распространение на мозговую паренхиму, вне зависимости от толщины.
Всемирная федерация нейрохирургов использует шкалу комы Глазго и оценивает очаговый неврологический дефицит:
На 1 уровне неврологический дефицит отсутствует, по ШКГ 15 баллов.
Для присвоения 2 уровня по ШКГ должно быть от 13 до 14 балов и отсутствие неврологического дефицита.
При признаках поражения центральной или периферической нервной системы и 13-14 балов по ШКГ устанавливается 3 уровень.
По ШКГ установлено 7-12 балов, наличие очагового неврологического дефицита не важно.
По ШКГ присвоено меньше 7 балов.