Острые нарушения мозгового кровообращения (онмк)
Содержание:
Причины появления транзиторной ишемической атаки
ТИА может возникнуть в силу нескольких причин, от чего зависят и проявления этого заболевания.
- Одной из самых частых причин при этом является атеросклероз. При атеросклерозе поражаются сосуды всего организма, включая и сосуды головного мозга. На стенках сосудов скапливаются атеросклеротические отложения, которые могут препятствовать нормальному кровотоку и иногда на короткое время практически перекрывать его, что и вызывает ТИА. Отрываясь от стенок крупных сосудов, эти отложения попадают в более мелкие, что и вызывает это состояние.
- Другой причиной появления ТИА является артериальная гипертензия. Длительное течение вызывает появление микроангиопатии. Если артериальная гипертензия встречается в сочетании с атеросклерозом, это может значительно повысить риски ТИА.
- Ещё одной причиной появления транзиторной ишемической атаки является кардиогенная тромбоэмболия, которая может быть следствием разнообразных патологий, связанных с сердечно-сосудистой системой.
- Небольшой процент от всех случаев составляют различные заболевания, вызывающие какие-либо изменения или сопутствующие патологии сердечно-сосудистой системы.
Транзиторная ишемическая атака. Симптомы появления
Транзиторная ишемическая атака сопровождается выраженной симптоматикой, которую практически невозможно пропустить. Это заболевание прямо связано с работой головного мозга, поэтому симптоматика всегда связана с отделом головного мозга, кровоснабжение которого было нарушено. ТИА, произошедшая в вертебробазилярном бассейне, вызывает проблемы с вестибулярным аппаратом. При этом возможно появление нестойкой походки, появление головокружения, нарушение зрительной функции и прочие симптомы, обусловленные нарушением работы этого отдела мозга. При ишемической атаке в области каротидного бассейна может значительно снизиться острота зрения, появиться полная слепота и потеря чувствительности в конечностях с одной стороны, вплоть до появления судорог. Если поражается область с артериями, которые питают органы зрения, появляется преходящая слепота, которая чаще всего затрагивает один глаз, а именно половину его зрительной области.
Одним же из проявлений ТИА является транзиторная глобальная амнезия, при которой человек утрачивает кратковременную память. При этом человек склонен переспрашивать одно и то же, а также плохо ориентироваться в обстановке.
Транзиторная ишемическая атака. Диагностика и лечение
Транзиторная ишемическая атака диагностируется при помощи современных методов исследования, таких как компьютерная томография, магнитно-резонансная томография головного мозга, церебральная ангиография и другие. Выбор методов диагностики делается в зависимости от текущего состояния пациента и проявляющихся симптомов. После того, как была проведена детальная диагностика, назначается соответствующее лечение. В основном лечение состоит в возобновлении нормального кровообращения в сосудах головного мозга. Для этого используется целый ряд препаратов. Предпочтение же отдаётся препаратам, которые способствуют разжижению крови, чтобы облегчить её циркуляцию. Прямые антикоагулянты стараются при этом не назначать, чтобы не способствовать появлению осложнений, связанных с сильными кровотечениями. Также при этом используются нейрометаболические препараты, которые способствуют предотвращению повреждения нейронов.
ПРОСМОТРОВ:
289
Причины
Транзиторная атака развивается в силу множественных причин. Однако около 50% всех кризов возникают по вине атеросклеротического поражения сосудов. Болезнь приводит к ухудшению функционирования всей системы кровоснабжения. Бляшки закупоривают проход артерий, что провоцирует ишемию головного мозга.
Вероятность возникновения ТИА повышается, если человек страдает от гипертонии. Патанатомия выделяет другие причины развития ишемической атаки, среди которых:
- Эмболия сосудов, питающих сердце. Причиной становятся кардиологические патологии, в частности: аритмии, инфаркт миокарда, ревматизм, инфекционное воспаление сердечной мышцы, пороки сердца.
- Болезнь Такаясу, болезнь Хортона и другие ангиопатии.
- Облитерирующий эндартериит.
- Врожденные нарушения в строении сосудистого русла.
- Расслоение стенок магистральных артерий.
- Сахарный диабет.
- Остеохондроз шейного отдела позвоночника, при условии выраженной компрессии артерий.
- Прием гормональных препаратов.
- Мигрень.
- Болезнь Фабри.
- Злоупотребление спиртными напитками, курение.
- Ведение малоподвижного образа жизни.
- Ожирение.
У детей и подростков транзиторная ишемия диагностируется редко. Она случается при условии врожденных аномалий развития сосудов или на фоне порока сердца. Как правило, о таких нарушениях становится известно еще в период новорожденности.
Что показывает КТ при инсульте?
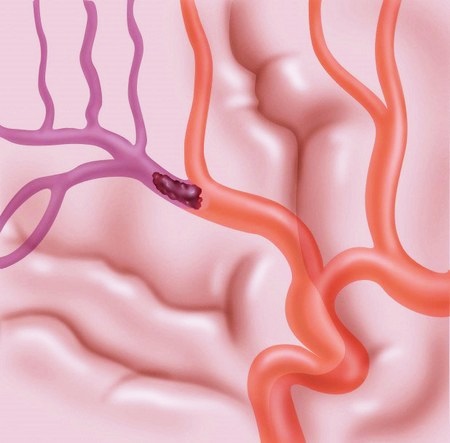
КТ при инсульте показывает очаги поражения, отвечающие за бассейн кровоснабжения мозговых артерий и патогенетические подтипы инсульта, а также признаки, связанные с кровоизлиянием в мозговую паренхиму, систему желудочков мозга, межоболочечные пространства.
По изменению плотности структур головного мозга определяют наличие гиподенсивных и гиперденсивных участков, характерных для ишемического и геморрагического инсульта соответственно. Врач-рентгенолог может не только определить вид и стадию инсульта, но и выявить причину ОНМК. На КТ можно увидеть повреждение тканей разной морфологии. Метод позволяет визуализировать сосуды и осмотреть их на предмет тромбов, стенозов, сдавливания опухолями.
Более того, КТ головного мозга позволяет оценить значение анатомического интракраниального резерва и плотности ствола головного мозга по шкале Хаунсфилда. Эти данные важны с прогностической точки зрения.
Значение анатомического интракраниального резерва измеряется на КТ (МСКТ) в аксиальной проекции и является взаимным соотношением таких параметров, как битемпоральное расстояние, ширина тенториального отверстия, диаметр большого затылочного отверстия.
В рамках исследований, проведенных Котовым М.А. — главным врачом центра КТ «Ами», кандидатом мед. наук, автором патентов РФ «Способ прогнозирования исхода ишемического инсульта головного мозга» и «Способ определения степени мозжечково-тенториального ущемления ствола головного мозга» — были подтверждены важные диагностические гипотезы и выявлено, что у пациентов со значением АИР 5,22 прогноз при инсульте наименее благоприятный. У таких пациентов диаметр затылочного отверстия менее 3,04 см, а плотность ствола головного мозга по шкале Хаунсфилда повышена.
Основных методов диагностики три: УЗДГ, КТ или МРТ. При инсульте необходимо оценить изменения в головном мозге и измерить интенсивность кровотока. Для последней задачи используют УЗДГ, для визуальной оценки всех остальных признаков — КТ или МРТ. Предпочтение отдается КТ, что объясняется суммарно более высокой информативностью и удобством проведения у пациентов в первые часы после ОНМК.
Однако, как мы уже отметили, ранние признаки ишемического инсульта визуализируются на КТ только через 4-5 часов. Ранний признак ишемического инсульта — сдавление корковых борозд — будет виден на КТ в случае цитотоксического отека, в результате которого происходит увеличение объема внутриклеточной жидкости, что приводит, в свою очередь, к набуханию извилин коры.
КТ показывает участки ишемии в головном мозге. По плотности тканей, а также по изменению плотности белого и серого вещества (измеряется по шкале Хаунсфилда, рассчитывается при компьютерной обработке КТ-сканов) устанавливают вид и стадию инсульта. Механика развития инсульта по стадиям следующая:
2 стадия инсульта
Нарастает цитотоксический отек мозга, наблюдается некротическая гибель вещества мозга (визуализируется участками затемнения). На КТ мы увидим, что плотность белого и серого вещества мозга снижается. При этом гибнут элементы нервной ткани, образуются макрофаги.
3 стадия инсульта
На 5-е сутки после инсульта начинаются процессы разрушения тканей мозга и реактивные изменения в сером веществе. Образуются новые сосуды и капилляры. Однако они нежизнеспособны и разрушаются. Если бы рассматривали их под микроскопом, то увидели бы кровоизлияния из этих сосудов. Плотность серого вещества мозга увеличивается («эффект затуманивания»). Наблюдается более заметное изменение плотности по шкале Хаунсфилда серого и белого вещества.
4 стадия инсульта
На 18-20 сутки признаки «эффекта затуманивания» уменьшаются. Показатели плотности серого вещества уменьшаются из-за отека мозга. По истечении 1-1,5 месяцев показатели плотности серого вещества сравниваются с белым веществом. Формируется глиомезодермальный рубец с полостью или кистозное новообразование.
Лакунарные инфаркты на КТ представляют собой небольшие зоны (от 5 до 10 мм) со сниженной плотностью ткани. В дальнейшем формируются псевдокисты (лакуны).
Симптомы
Транзиторная ишемическая атака приводит к тому, что у человека возникают неврологические симптомы. Они определяются тем, в каком именно месте случилось нарушение церебрального кровоснабжения, а именно:
- Поражение вертебробазилярного бассейна (вбб). У пострадавшего возникают проблемы с координацией, он начинает пошатываться во время ходьбы, может упасть на ровном месте. Больной указывает на головокружение, нечеткость зрения, двоение в глазах. Речь становится непонятной, утрачивается членораздельное произношение слов и внятность. Лицо немеет, может беспокоить тошнота или рвота.
- Поражение каротидного бассейна. Человек резко слепнет на один глаз, либо начинает очень плохо видеть. Конечности, находящиеся с противоположной стороны от пораженного участка головного мозга, перестают выполнять его команды. Их может сводить судорогой.
- Поражение артерий, питающих органы зрения. Человек слепнет на несколько секунд. Страдает чаще всего один глаз. Пациент указывает, что перед ним как будто захлопывается плотный навес. Иногда выпадает верхнее или нижнее поле зрения.
- Поражение артерий, питающих таламус, гиппокамп или орбитофронтальную кору. Больной теряет память, причем выпадают именно те события, которые происходили в недавнем прошлом. Воспоминания о давнишних событиях сохраняются нетронутыми. Амнезия может продолжаться от 30 минут до нескольких часов. Спустя указанный промежуток времени память полностью восстанавливается.
Практически все пациенты предъявляют жалобы на головную боль. Она может быть довольно интенсивной. Пропадают мигренеподобные симптомы так же внезапно, как и появились.
Ишемическая атака головного мозга различается по степени тяжести, которую определяют симптомы нарушения и их продолжительность. Приступ расценивают как легкий, если он длился около 10 минут. На среднетяжелый криз указывает сохранность симптомов в течение нескольких часов, но не более суток. Тяжелая ишемическая атака длится около 24 часов, а после ее завершения у человека остаются слабовыраженные клинические признаки органического поражения головного мозга.

Лечение
ТИА требует оказания медицинской помощи пострадавшему. Главная задача, которая встает перед специалистом – это устранение гипоксии тканей, восстановление церебрального кровотока и нормализация подачи питательных веществ в пораженный отдел головного мозга. При неосложненном течении криза лечение осуществляется в домашних условиях. Если имеется высокая вероятность развития инсульта, то больного помещают в стационар.
До приезда медиков человек должен лежать с приподнятой вверх головой. Его шею нужно освободить от всех элементов одежды, стесняющих дыхание. В квартире необходимо открыть окна для обеспечения доступа свежего воздуха.
После уточнения диагноза, врач приступает к терапии. Для нормализации тока крови больному показан прием антиагрегантов в виде Аспирина или Тиклопидина. Если транзиторная ишемия была спровоцирована эмболией сосудов, то пациенту показаны непрямые антикоагулянты.
Дальнейший алгоритм терапевтических мероприятий:
- Снижение артериального давления. Это позволяет избежать гипертонического криза и уменьшить вероятность развития инсульта.
- Улучшение показателей текучести крови. Для этого пациенту ставят капельницу с глюкозой и солевыми растворами.
- Нормализация церебрального кровотока. Препараты для достижения цели — Винпоцетин или Циннаризин.
- Профилактика гибели нервных клеток. Пациенту назначают лекарственные средства, которые защищают нейроны от влияния ишемии и улучшают метаболизм.
- Купирование симптомов ишемической атаки: избавление от рвоты и головной боли.
Если возникает угроза отека мозговых тканей, то показано использование Глицерина или Фуросемида.
После того, как острые симптомы будут устранены, больному назначают физиотерапевтические процедуры. К ним относятся: электросон, лечение микроволнами, массаж. Хорошим эффектом обладают лечебные ванны: радоновые или хвойные.
Так как вероятность перенести повторный приступ повышается при наличии патологии церебральных сосудов, пациенту может быть назначена операция. Современная хирургия предлагает выполнить стентирование, протезирование или микрошунтирование пораженных артерий. Процедуры являются малоинвазивными и не сопряжены с риском развития тяжелых осложнений. В то время как инсульт, возникающий у больных после ТИА, грозит не только инвалидностью, но и летальным исходом.
Вспомогательные методы лечения
К вспомогательным методам лечения относятся:
- Прием витаминных комплексов. В период реабилитации особенно полезны витамины группы В.
- Прием рыбьего жира. Если нет возможности получать Омега-3 из пищи, то прибегают к специальным добавкам.
- Соблюдение диеты. В меню упор делают на растительные продукты, отказываются от жирных блюд. Рекомендуется включать в рацион жирную рыбу и морскую капусту, как источник йода. Полностью исключают алкоголь, кофе и крепкий чай.
- Соблюдение адекватного питьевого режима. Это необходимо для поддержания нормальных реологических свойств крови.
К народным методам лечения можно прибегать только после консультации со специалистом
Важно, чтобы настойки лекарственных трав и растений не вступали во взаимодействие с препаратами, которые были назначены врачом. Для скорейшего восстановления после перенесенного криза возможен прием спиртовой настойки мускатного ореха, лекарственного донника, чеснока
Также в разделе
|
Влияние алкаголя на возникновение ишемической болезни сердца Л. И. Павлова Кандидат медицинских наук, ГНИЦ профилактической медицины МЗ РФ, Москва По данным зарубежных и отечественных авторов, за последние… |
|
| Роль вегетативной нервной системы в патологии желудочно-кишечного тракта Классическими работами И.П. Павлова показаны прочные механизмы связи двух важнейших жизнеобеспечивающих систем организма — нервной и пищеварительной. Доказана… | |
|
Бодибилдинг и потенция Бодибилдеры все импотенты. Слышали такое? Миф это или правда? Многое зависит от вида бодибилдинга. Эффект может оказаться совсем не таким, как вы ожидали…
Вы… |
|
|
Возможности терапии дисгормональной патологии молочных желез, сочетающейся с гинекологическими заболеваниями Овсянникова Т.В. Доброкачественные изменения молочных желез относятся к наиболее распространенным заболеваниям у женщин различных возрастных групп…. |
|
| Значимость факторов риска для смертности мужчин (проспективное эпидемиологическое исследование). Сердечно-сосудистые заболевания (ССЗ) и некоторые другие хронические неинфекционные заболевания (ХНИЗ) являются основной проблемой здравоохранения в… | |
|
Опыт применения циклоферона в терапии папилломавирусной инфекции Исаков В.А., Ермоленко Д.К., Гончаров С.Б., Ермоленко К.Д. Поражения кожи и слизистых, обусловленные вирусами папилломы человека (ВПЧ), известны человечеству… |
|
|
Процессы перекисного окисления липидов, активность ферментов антиоксидантной защиты и морфологические изменения тканей глазного яблока на фоне лечения Перфтораном Каримова М.Х., Бахритдинова Ф.А. Processes of peroxide lipid oxidation, activity of enzimes of antioxidant protection and morphological changes of eyeball tissues on the background of perftorane treatment M.H. Karimova, F.A. Bahritdinova Authors performed… |
|
| Вплив тривалої ангигіпертензивної монотерапії антагоністом рецепторів ангіотензину ІІ і бета-адреноблокатором на гіпертрофію та діастолічну функцію лівого шлуночка в пацієнтів з передгіпертензією. Передгіпертензія – артеріальний тиск (АТ) у межах 120–139/80–90 мм рт. ст. – стан, який передує розвитку артеріальної гіпертензії (АГ) 1-го ступеня. Він пов’язаний зі… | |
| Скрининг сердечно-сосудистой патологии и ассоциированных поведенческих факторов риска. Заболевания сердечно-сосудистой системы (гипертоническая болезнь, ишемическая болезнь сердца) — ведущая причина смерти в индустриально развитых странах, в том… | |
|
Использование биокомпозиционных материалов «Остеоматрикс» и «Биоматрикс» при хирургическом лечении воспалительных заболеваний пародонта Королева А.С. — врач-стоматолог, Давыдова В.В. — врач-стоматолог В течение трех лет мы проводили лоскутные операции по Видману — Нейману — Цешинскому с… |
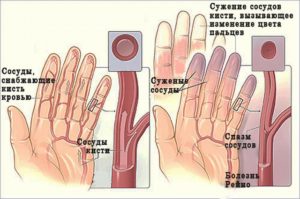
Симптомы ишемии головного мозга
Заболевание достаточно коварное и на ранних стадиях может проявлять себя симптомами, на которые человек едва обращает внимание или не связывает их с деятельностью головного мозга. К примеру, потеря внимания, резкие смены настроения, нарушения сна (бессонница или, наоборот, сонливость)
Чаще всего эти признаки списывают на рабочую усталость.
Однако позднее симптомы становятся явными и нарушают привычный ритм жизни человека.
-
Головокружение, тошнота.
-
Головные боли различной степени выраженности.
-
Забывчивость.
-
Ощущение холода в ступнях и ладонях.
-
Онемение конечностей.
Если на данном этапе не предпринять действий по устранению симптомов средствами медицины, заболевание будет быстро прогрессировать. Дальнейшие признаки уже невозможно игнорировать.
-
Временная потеря зрения (частично или полностью).
-
Проблемы с речью (несвязность, невнятность).
-
Головные боли до рвоты.
-
Бессонница.
-
Провалы в памяти.
-
Двигательные расстройства при ходьбе.
-
Нарушение ориентации во времени и пространстве.
Ситуация становится чрезвычайно опасной, так как при данных симптомах пациенту остается всего лишь один шаг до инсульта.
Лечение антиагрегантами
Действие антиагрегантов на течение транзиторных ишемических атак (ТИА, микроинсультов) и малых инсультов подвергается критике по тем же причинам, что и действие антикоагулянтов. Наиболее изученным препаратом, используемым с целью профилактики инсульта, является ацетилсалициловая кислота (аспирин). В ходе 8 рандомизированных исследований были испытаны один аспирин и аспирин в сочетании с другими антиагрегантами. Исследования показали, что один аспирин оказывает благоприятное действие, предотвращая развитие повторных транзиторных ишемических атак (ТИА, микроинсультов) и инсультов у больных, имеющих клиническую неврологическую симптоматику.
Снижая свёртываемость крови, антикоагулянты снижают риск появления тромбов, которые вызывают нарушение мозгового кровообращения.
В другой работе, в ходе которой больным проводилась рутинная ангиография артерий шеи и головного мозга, высказано предположение о том, что аспирин эффективен у тех больных, у которых транзиторная ишемическая атака (ТИА, микроинсульт) сочетаются с поражением внутренней сонной артерии, но не у пациентов, перенёсших единственную ТИА без признаков поражения сонной артерии, т. е. возможно обусловленную эмболией из сердца. Согласно данным этих исследований, наибольший эффект аспирина заключался в снижении степени риска развития инсульта за 3 года приблизительно с 19 до 12%. Последний показатель риска оказался существенно выше такового при операции эндартерэктомии.
Большинство специалистов считают, что аспирин способен помочь, но он не является альтернативным средством лечения при транзиторных ишемических атак (ТИА, микроинсультах), возникающих на фоне атеросклероза с тромбозом внутренней сонной артерии. Аспирин часто применяют в тех случаях, когда преходящие симптомы ишемии мозга возникают при выраженном сужении просвета (стенозе) каротидного сифона или при небольших степенях сужения просвета (стеноза) в начальном участке внутренней сонной артерии, каротидной сифоне или стволе средней мозговой артерии.
Существуют так же и теоретические предпосылки для того, чтобы избегать чрезмерного употребления аспирина пациентом с транзиторной ишемической атакой (ТИА, микроинсультом). Парадоксальным является то, что аспирин:
- замедляет (ингибирует) образование в тромбоцитах тромбоксана Аг, индуктора объединения (агрегации) тромбоцитов
- вазоконстрикторного простагландина
- подавляет синтез простациклина и простагландина, происходящего из эндотелиальных клеток и обладающего антиагрегационным и сосудорасширяющим действием
В низких дозах аспирин преимущественно ингибирует продукцию тромбоксана Аг, поэтому многие врачи рекомендуют его в малых дозах, составляющих 300 мг или менее в день.
Препарат дипиридамол действует посредством ингибирования тромбоцитарной фосфодиэстеразы, которая ответственна за расщепление циклического аденозинмонофосфата. Результирующее увеличение уровня циклической АМФ в тромбоцитах приводит к торможению объединения (агрегации) тромбоцитов. Однако не существует неопровержимых подтверждений того, что дипиридамол предупреждает повторное развитие транзиторных ишемических атак (ТИА, микроинсультов) и инсультов у больных с клинически проявляющимся атеросклерозом с тромбозом артерий шеи и головного мозга.
Препарат сульфинпиразон ингибирует реакцию активации в тромбоцитах и влияет на склеивание (адгезию) тромбоцитов к субэндотелиальной ткани артериальной стенки. Он пролонгирует выживаемость тромбоцитов у больных с протезами клапанов сердца. Нет данных, подтверждающих более высокую эффективность в профилактике транзиторных ишемических атак (ТИА, микроинсультов) и инсультов у сульфинпиразона и других антиагрегантов, например клофибрата и ибупрофена, по сравнению с аспирином, принимаемым в отдельности.
Прогноз
Если больному была оказана своевременная медицинская помощь, то симптомы ишемической атаки проходят бесследно. Человек быстро восстанавливается и возвращается к привычному образу жизни. Однако нужно помнить о том, что ТИА никогда не возникает сама по себе, а вероятность развития инсульта в ближайшее время остается высокой. Поэтому все пациенты, перенесшие эпизод ишемического криза, должны находиться на диспансерном учете.
Прогноз ухудшается при длительной атаке, с остаточными симптомами органического поражения головного мозга. Его можно считать неблагоприятным в том случае, когда у пациента имеются другие тяжелые патологии, например, атеросклероз, гипертоническая болезнь или сахарный диабет.
Как вылечить инсульт: реабилитация
Даже если все медицинские мероприятия проведены максимально рано и были эффективными, могут оставаться определенные последствия заболевания, которые необходимо планомерно устранять на протяжении нескольких месяцев или лет.
В отсутствие грамотного восстановительного лечения и реабилитации возможны прогрессирующие изменения пораженной области с развитием необратимых последствий, частичной или полной инвалидности. К ним относятся:
- расстройства речи;
- параличи или парезы (частичный паралич);
- психические расстройства;
- нарушения когнитивных функций и снижение интеллекта.
В связи с этим вопрос, как лечить последствия инсульта, не менее важный, чем терапия в острой фазе.
Методы лечения и реабилитации разделяют на:
- медикаментозные;
- немедикаментозные.
Среди последних важна социальная и психологическая реабилитация пациента после перенесенного приступа, особенно при формировании необратимых последствий и полученной инвалидности.
На ранних и последующих стадиях реабилитации используют также физиотерапевтические методики, способствующие полноценному восстановлению при условии комплексного воздействия и соблюдения длительности курсов физиотерапии:
- магнитотерапия применяется с целью нормализации кровотока, состояния сосудистой стенки и текучести крови, на фоне лечения улучшается общее состояние и сон, уменьшаются головные боли и шум в ушах, стабилизируется артериальное давление;
- процедуры, способствующие восстановлению двигательных функций;
- электростимуляция мышц при постинсультной реабилитации (особенно с использованием обратной связи), начатая в раннем периоде, благоприятно сказывается на состоянии мышц и в последующем способствует быстрому восстановлению, особенно в сочетании с лечебной физкультурой и другими методиками физиотерапии (электрофорез, дарсонваль и пр.).
Чем лечат инсульт в стадии восстановления, решает врач, исходя из тяжести изначального состояния и динамики восстановления показателей. Обычно продолжается прием медикаментов, о которых было сказано ранее, с отменой диуретиков и дополнением терапии препаратами, улучшающими питание и деятельность нейронов (клеток).
Необходимы средства с антиоксидантным и антистрессовым эффектами, защищающие мозг от гипоксии, сводных радикалов и токсических продуктов обмена, витамины группы В, нейропротекторы. Проводится симптоматическая терапия, в зависимости от того, какие области пострадали и какие функции организма нарушены.
Задать вопрос врачу
Остались вопросы по теме «Лечение при инсульте»?Задайте их врачу и получите бесплатную консультацию.