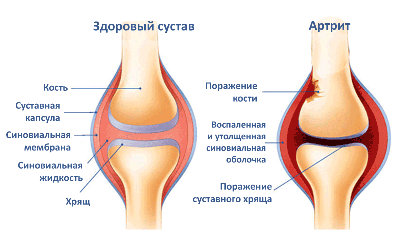
Ювенильный артрит
Содержание:
- Симптомы гнойного артрита
- Лечение артрита голеностопного сустава
- Лечение артрита
- Профилактика
- Диагностика
- Лечение ювенильного артрита
- Виды
- Лечение ювенильного артрита
- Факторы провоцирующие болезнь
- Общие клинические рекомендации
- Классификация болезни
- Использование лекарственных препаратов в лечении ювенильного артрита
- Причины развития ювенильного ревматоидного артрита
- Лечение ювенильного ревматоидного артрита
Симптомы гнойного артрита
Очень важно знать все проявления пиогенного артрита, так как от своевременности обращения за медицинской помощью зависит не только здоровье, но и жизнь больного.
Первые признаки
Острый гнойный артрит в большинстве случаев начинается внезапно, с высокой температуры тела, озноба, головной боли, недомогания. Одновременно появляется покраснение (гиперемия) и отек околосуставных тканей над пораженным суставом, сопровождающиеся сильными болями. Поражается обычно один сустав, чаще всего тазобедренный или коленный.
Подострое начало заболевания также встречается, но реже. Температура тела при этом нормальная или субфебрильная (слегка повышенная), из общих нарушений может беспокоить слабость и недомогание. Суставы отекают незначительно, но болевой синдром присутствует всегда. Особенно трудно заметить воспаление в тазобедренных и крестцово-подвздошных суставах. Часто процесс вначале носит асептический характер и только потом у же появляются явные симптомы нагноения.
Множественное поражение суставов встречается при наличии у больного хронического артрита, в первую очередь – ревматоидного (РА). Первичные проявления пиогенного артрита редко бывают выражены, так как больные принимают противовоспалительные препараты. У таких пациентов нагноения редко выявляются на ранних стадиях.
Все это признаки могут появиться после эндопротезирования – замены разрушенного сустава на искусственный. Нагноение может развиваться в первые 3 месяца после операции или в более поздний период при попадании инфекции в суставную полость с поверхности кожи или с током крови из отдаленных очагов.
Явные симптомы
Начавшийся пиогенный артрит самостоятельно не пройдет, он будет прогрессировать. Нарастают, как общие симптомы (лихорадка, интоксикация), так и местные: болевой синдром, покраснение и отечность над воспаленным суставом. Больной не может пошевелить конечностью и принимает вынужденное положение, позволяющее ему хоть как-то уменьшить боль. Если в этот период ему не будет оказана медицинская помощь, начнутся тяжелые осложнения.
У детей чаще всего поражаются тазобедренные суставы. Иногда артрит протекает остро, с выраженными общими и местными симптомами. Но достаточно часто ребенок просто ощущает боль в конечности при движении. Большой объем мягких тканей над тазобедренным суставом не позволяет сразу увидеть признаки воспаления.
Часто гнойный артрит проявляется только болью в конечности при движении
Когда обращаться к врачу
Гнойный артрит – это тяжелое, опасное для жизни заболевание, поэтому к врачу следует обращаться при появлении следующих симптомов:
- резкое повышение температуры тела в сочетании с покраснением, отеком и болями в области сустава;
- воспаление сустава после перенесенной травмы, даже незначительной; особенно, если процесс сначала имеет невыраженный характер (асептическое воспаление), а через некоторое время резко повышается температура, суставы опухают, появляется невыносимая боль (признаки нагноения);
- небольшое повышение или нормальная температура, усиление болей и воспаления в одном или нескольких суставах у больных хроническим артритом, особенно, РА;
- появление у ребенка непонятных, иногда не очень сильных болей в суставе при движении при отсутствии лихорадки и общих нарушений.
Лечение артрита голеностопного сустава
Как лечить артрит голеностопного сустава у того или иного пациента, решает врач. Основной задачей лечения артрита голеностопного сустава является устранение болевого синдрома и подавление прогрессирования заболевания. Во время ремиссии проводится реабилитация для восстановления функции голеностопа и стопы.
Индивидуально подобранное комплексное лечение артритов стопы и голеностопа включает в себя медикаментозную терапию, различные виды немедикаментозного лечения и народные средства.
Медикаментозная терапия
Препараты для лечения артрита голеностопа
Подбор лекарственных препаратов зависит от клинической формы артрита суставов стопы и голеностопа, особенностей его течения, наличия у пациента сопутствующих заболеваний.
Для устранения болей, воспаления и отека назначают лекарственные препараты из группы нестероидных противовоспалительных средств – НПВС (Диклофенак, Нимесулид, Ибупрофен и др.). В зависимости от выраженности симптомов лекарство назначается в виде инъекций (уколов), таблеток для приема внутрь, ректальных суппозиториев (по эффективности свечи не уступают инъекционному методу), наружных средств (гелей, кремов, мазей – эмульгель Вольтарен, гель Пенталгин).
При выраженной отечности и болях, не устраняющихся НПВС, назначают глюкокортикостероидные гормоны (ГКС). Их вводят короткими интенсивными курсами, что приводит к быстрому устранению отечности. Часто растворы ГКС вводят непосредственно в суставную полость.
Болевой синдром значительно усиливается за счет мышечного спазма. Чтобы его устранить, назначают миорелаксанты (Мидокалм). Для улучшения обмена веществ в хрящевой ткани применяют хондропротекторы (Хондроксид, Терафлекс, Дона). А для активизации общего обмена – витамины и минералы.
Артрит суставов стопы и голеностопа, в основе которого лежит аутоиммунный процесс, лечат лекарствами, подавляющими активность иммунной системы. Это препараты базисной терапии (Метотрексат, Сульфасалазин, Лефлуномид), а также препараты из группы биологических агентов, в состав которых входят антитела и цитокины (ритуксимаб — Мабтера, Реддитукс).
Если причиной артрита суставов стопы и голеностопа является инфекция, назначают антибиотики.
Немедикаментозные методы
Лечение артрита голеностопного сустава немедикаментозными методами включает:
- Иммобилизацию голеностопа и стопы при выраженных воспалительных процессах. В настоящее время с этой целью чаще всего назначают ношение ортезов – ортопедических устройств, фиксирующих голеностоп и стопу в определенном положении. Ортез эффективно снижает нагрузку на голеностоп, устраняет его дополнительное травмирование при ходьбе. Все это способствует восстановлению функции конечности.
- Физиотерапевтические процедуры – включаются в сосав комплексного лечения артрита на любой стадии. Электрофорез с анальгетиками и ГКС хорошо устраняет отек и боль, лазеро- и магнитотерапия способствуют восстановлению суставной функции.
- Лечебная физкультура (ЛФК) – назначается при лечении артрита стопы и голеностопа сразу после устранения сильных болей и отека, предупреждает развитие анкилозов. Комплекс упражнений назначается врачом и осваивается под контролем инструктора ЛФК. Результатом систематического выполнения упражнений является восстановление функции голеностопа.
- Массаж проводится на стадии ремиссии, улучшает кровообращение, способствует восстановлению суставных тканей.
- Рефлексотерапия (иглоукалывание, моксотерапия, точечный массаж) – отлично снимают воспаление, боль, восстанавливают работу голеностопа и стопы.
Ортез для иммобилизации голеностопного сустава и упражнения ЛФК для лечения артрита голеностопа
Народные методы
Лечение артрита стопы и голеностопа народными методами может входить в состав комплексного лечения по назначению врача:
- растирание; взбить белок одного яйца, добавить по чайной ложке сухой горчицы (без горки) и камфорного масла, 2 чайных ложки водки; смешать, хранить в холодильнике, втирать в область голеностопа и стопы на ночь;
- обезболивающие компрессы; кору вяза высушить, измельчить в порошок, добавить немного воды для получения кашицеобразной массы, выложить на салфетку, приложить к голеностопу, сверху прикрыть полиэтиленом, утеплить и оставить на ночь;
- обезболивающая мазь; смешать в равных объемах высушенные и растертые в порошок листья черной смородины, траву донника, корень одуванчика; 10 г смеси смешать с 40 г вазелина и использовать как обезболивающую мазь.
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Лечение артрита
Чем раньше побеспокоиться о лечении, тем весомее будет польза. Первые стадии артрита уже поражают суставы, и процесс при правильном лечении замедлить вполне реализуемо. Разработаны специальные упражнения ЛФК, их назначают в период улучшения, чтобы мышцы развивали гибкость. Также прописывают эффективные медикаментозные препараты.
Лечение артрита зависит от стадии и формы заболевания. Поэтому при первых признаках обязательно обращайтесь к специалисту и не занимайтесь самолечением.
Как лечить артрит без лекарств?
Уменьшение нагрузок на больные сочленения:
- подбор ортопедической обуви с удобной подошвой;
- снижение массы тела;
- использование наколенников, супинаторов, трости при ходьбе;
- комплекс лечебно-оздоровительной физкультуры, который можно выполнять в разных исходных положениях и в воде.
Гимнастика не должна причинять дискомфорта и вызывать болевых ощущений. Приседания и упражнения при согнутых коленях должны быть исключены. Рекомендуется посещение бассейна.
Физиотерапевтические процедуры:
- лечение теплом;
- магнитотерапия для суставов;
- ультразвук;
- массаж;
- водолечение;
- иглорефлексотерапия;
- лазеротерапия;
- электроимпульсная стимуляция мышц.
Для назначения любых физиотерапевтических процедур у пациента должны отсутствовать противопоказания. Больной должен навсегда избавиться от вредных привычек и употребления кофе в больших количествах.
Профилактика
О профилактике суставов необходимо заботиться людям, которые находятся в группе риска по своей профессиональной деятельности. А также пациентам:
- с наследственностью к артриту;
- перенесшим вирусные заболевания;
Снизить риск развития патологии можно, если придерживаться нескольких правил. Лечащий врач обязан рассказать о профилактических мерах, особенно лицам, достигшим преклонного возраста. Профилактика артрита суставов предусматривает:
- контролирование веса;
- избегание травм во время ходьбы, занятий спортом;
- защита суставов от чрезмерной нагрузки.
Если почувствовали возвращение боли, заметили покраснение и отек, обратитесь к врачу. Своевременное обращение за медицинской помощью предотвратит сильное разрушение суставов.
Диагностика
Помимо характерной клинической симптоматики, которая должна наблюдаться не менее трех месяцев подряд, характерны следующие изменения по данным лабораторных и инструментальных методов исследования:
- ОАК: выраженный лейкоцитоз с нейтрофильным сдвигом влево, значительное повышение СОЭ, гипохромная анемия, тромбоцитоз.
- Иммунный статус: повышение уровня СРБ, IgM и IgG в сыворотке крови.
- ЭКГ: признаки перегрузки отделов сердца и нарушения коронарного кровообращения
- УЗИ органов брюшной полости: гепатоспленомегалия, паренхиматозные изменения.
- ЭхоКГ: дилатация ЛЖ, снижение фракции выброса ЛЖ, недостаточность митрального, трехстворчатого клапанов, экссудативный перикардит.
- Рентгенография суставов: околосуставной остеопороз, периостальная костная пролиферация.
Лечение ювенильного артрита
Лечение патологии может осуществляться как амбулаторно, так и в стационаре.
Стационарное лечение требуется в ситуации, когда:
- существует подозрение на наличие заболевания, но диагноз еще не подтвержден;
- степень активности развития патологических процессов достигает среднего/высокого темпа;
- необходим контроль эффективности/безопасности применяемой терапии.
В ситуации, когда заболевание выявлено в раннем детстве (от 1 года до 4 лет), госпитализация – обязательна. Это обусловлено необходимостью скорейшего достижения ремиссии. В противном случае может наблюдаться задержка роста и развития ребенка.
Амбулаторное лечение используется в период ремиссии или низкой активности патологических процессов.
Физиотерапия, как метод лечения ювенильного артрита
Физиотерапевтические мероприятия проводятся параллельно приему медикаментозной терапии, а также в период ремиссии, для закрепления достигнутых результатов.
Ключевая цель физиотерапии – уменьшение воспалительных процессов в суставах, снижение болевого синдрома, а также активизация обменных процессов внутри суставных тканей.
Массаж, как метод лечения ювенильного артрита
Массаж является дополнительным средством борьбы с дегенеративно-дистрофическими процессами. Положительный эффект от процедуры ощутим на любой стадии заболевания.
Важно отметить, что сочетать массаж с физиотерапевтическими процедурами можно исключительно вне фазы обострения заболевания.
ЛФК при ювенильном артрите
Двигательная активность в виде ЛФК при ювенильном артрите – необходимый компонент лечения.
Комплекс упражнений должен быть подобран специалистом, с учетом стадии развития патологии, а также индивидуальных особенностей пациента.
Пренебрежение консультационными мероприятиями и советами лечащего врача могут привести к потере благоприятного эффекта терапии и усугублению состояния пациента.
Виды
Артрит делится, по локализации:
- моноартрит – заболевание артритом одного сустава;
- олигоартрит (две или три пораженных области);
- полиартрит – заболевание артритом больше 3 суставов.
По характеру происходящих изменений артриты делят на:
- воспалительные, для которых характерно наличие воспаления,
- дегенеративные, когда происходит сначала нарушение питания хряща, дистрофия, изменение внешнего вида пораженного сустава с последующей его деформацией.
Артрит может быть острым и хроническим:
- Острый артрит развивается стремительно, сопровождаясь резкой болью и воспалением в тканях, что проходят через 2-3 дня.
- Хронический артрит прогрессирует постепенно, медленно переходя в серьезное заболевание.
По причине происхождения заболевания:
- Инфекционный или гнойный артрит. Проявляется под воздействием определенной инфекции.
- Ревматоидный артрит. Формируется вследствие преобладания инфекционно-аллергических заболеваний. Этот вид является более опасным, нежели первый, так как зачастую перетекает в хроническое воспаление. Если ревматоидный артрит не лечить, то больной может столкнуться с проблемами сложности ходьбы.
- Ювенильный ревматоидный артрит. Этот вид преимущественно встречается у детей в возрасте до 16 лет. К сожалению, этиология заболевания является неизученной до настоящего времени, но имеет серьёзные последствия: трудности при ходьбе и инвалидизация детей.
- Реактивный. Реактивный артрит проявляется в основном вследствие изменения иммунитета у людей, имеющих наследственное расположение к недостаточной утилизации комплексов антиген. Реактивный артрит иногда становится последствием многих инфекций. Чаще всего он является следствием перенесенного энтероколита.
- Подагрический артрит. Поражается обычно один сустав, приступ боли развивается обычно ночью или в ранние утренние часы, при отсутствии лечения приступы повторяются чаще и длятся дольше, в крови повышен уровень мочевой кислоты.
- Остеоартрит. Суставы выходят из строя в течение нескольких лет. Характерный признак – хруст в пальцах рук или ног. Опасно тем, что может поразить позвоночник. Могут начинать отекать и болеть.
- Травматический. Проявляется при наличии открытых и закрытых травм суставов и в случае регулярно возникающих легких травм.
- Ревматизм – это хроническое заболевание соединительной ткани с преимущественным поражением сердца и суставов. Его этиология также не выяснена, как и причины развития ревматоидного артрита;
- Артроз — форма артрита, при которой поражаются сугубо суставы, и околосуставные ткани, не задевая при этом другие органы.
Лечение ювенильного артрита
Лечение ювенильного ревматоидного артрита комплексное, назначаются индивидуально подобранные лекарственные препараты и методы лечения:
- режим, диета;
- курсы лечебной физкультуры (ЛФК) и массажа;
- ортопедическая коррекция;
- медикаментозная терапия;
- народная медицина;
- физиотерапевтические процедуры;
- хирургическое лечение.
Двигательная активность и питание
В период обострения ювенильного ревматоидного артрита движения становятся ограниченными, но постепенно, по мере улучшения состояния ребенка, двигательная активность увеличивается. Назначаются курсы ЛФК, благоприятно воздействуют пешие прогулки, плавание, езда на велосипеде. Для предупреждения атрофии мышц врач дает рекомендации проводить курсы массажа.
Полноценное питание – основа правильного обмена веществ
Очень важно, чтобы в рационе ребенка было много молочных продуктов как источника кальция, а также продуктов, богатых витамином D для профилактики остеопороза
Ортопедическая коррекция
Для предупреждения деформации конечностей пациентам назначают ношение ортезов – приспособлений, удерживающих сустав в нужном положении. Ортезы носят по нескольку часов в день, снимая во время сеансов ЛФК и других видов двигательной активности.
Лечение ювенильного артрита
Медикаментозная терапия
Для уменьшения воспаления и боли в период обострения ювенильного артрита назначают нестероидные противовоспалительные препараты (НПВП – Нурофен, Нимесулид), которые снимают воспаление и боль. Если лекарства из группы НПВП не помогают, а воспаление и боли очень сильные, назначают глюкокортикоидные средства (ГКС — Бетаметазон). Их вводят в виде инъекций, капельниц, внутрисуставно. Эти препараты быстро снимают воспаление и боль, но дают много побочных эффектов, поэтому их назначают короткими курсами, а также стараются не назначать детям до 5 лет из-за риска подавления роста.
Следующая группа препаратов – иммунодепрессанты, назначается для подавления чрезмерной активности иммунитета. С этой целью применяют Метотрексат, Сульфасалазин, Лефлуномид, а также их комбинации. Эти препараты достаточно токсичны, поэтому лечение проводится под контролем лабораторных исследований крови.
В последние годы появились препараты нового вида, получившие название биологических агентов (Инфликсимаб, Ритуксимаб). В состав этих лекарств входят антитела, цитокины и другие активные вещества, оказывающие регулирующее действие на иммунную систему детского организма.
Народные средства
К народным средствам следует подходить с осторожностью, большинство из них имеют растительное происхождение и часто вызывают аллергические реакции. Для больных детей с повышенной активностью иммунной системы это нежелательно
Иногда врачи вводят народные средства в состав медикаментозной терапии с целью снижения степени лекарственной нагрузки.
Физиотерапевтические процедуры
Курсы физиотерапевтических процедур назначают для быстрого устранения воспаления и боли. Это электрофорез с лекарствами из групп НПВП и ГКС, ультрафиолетовое облучение, магнито- и лазеротерапия и др.
Хирургические операции
При запущенных формах ЮРА проводятся операции эндопротезирования (замены сустава на искусственный) и частичного иссечения чрезмерно разросшейся суставной капсулы.
Факторы провоцирующие болезнь
Этот вид болезни относят к идиопатической (первичной форме), этиология которого пока оставляет лишь знаки вопроса в головах ученых.
</p>
Точный диагноз установить очень тяжело – версии о том, что подросток болен ревматоидным артритом, формируются на ряде признаков, часть из которых подтверждается именно при этом типе болезни. Если симптомы остро проявляются в подростковом возрасте, то в большинстве случаев они отмечались и в период от 2 до 4 лет.
Причинами олигоартикулярного артрита у юношей и девушек могут быть:
- Физические перегрузки. Сюда входят занятия видами спорта, в которых предполагается систематическое поднятие тяжелых снарядов: штанги, гири. В суставах образуются микротрещины и смещения, и на фоне этих процессов происходит развитие болезни.
- Передача гена, располагающего к ревматоидному артриту, по наследству. Разрушение суставов может начаться неожиданно: у совершенно здорового, деятельного ребенка проявляются тревожные симптомы, характерные для ревматоидного артрита. Либо заболевание диагностируется в раннем возрасте, а после длительных периодов ремиссии (при условии грамотного лечения) деструктивные процессы вновь активизируются в возрасте 12-14 лет.
- Травмы суставов. Быстрое развитие олигоартикулярного артрита при травмировании суставов происходит, как правило, на фоне наследственной предрасположенности. Вместо того, чтобы «залатать брешь», иммунная система не ускоряет регенерацию поврежденных клеток, а активно избавляется от них.
- Гормональные сбои. В организме девушки активно вырабатывается эстроген – женский гормон, а у юноши в кровь поступает тестостерон. Если в результате внутреннего сбоя баланс гормонов нарушается – может развиться олигоартикулярный артрит.
Для этой идиопатической формы артрита характерно поражение крупных суставов: коленей, голеностопа (более подробно об артрите голеностопного сустава читайте тут).
Причем если у взрослых поражение суставов при ревматоидном артрите чаще происходит симметрично, то у подростков могут формироваться единичные очаги болезни.
В этом видео подробно рассказывается об артрите у детей младше 16 лет и о том, как избежать осложнений:
Общие клинические рекомендации
Артрит стопы и голеностопа – это прогрессирующее заболевание. Для предупреждения его рецидивов больной должен соблюдать следующие рекомендации:
- вести здоровый образ жизни, больше двигаться;
- регулярно выполнять упражнения ЛФК, заниматься плаванием;
- избегать тяжелых физических нагрузок, переохлаждений и стрессов;
- своевременно лечить все острые и хронические заболевания;
- отказаться от вредных привычек – курения и злоупотребления спиртным;
- проводить курсы профилактического лечения по назначению врача.
Профилактика
Чтобы избежать развития заболевания, генетически предрасположенные лица, а также лица, работа которых связана с повышенной нагрузкой на голеностопы, должны избегать провоцирующих факторов, способных стать триггером для развития заболевания. Это переохлаждения, вирусные инфекции, затяжные стрессы и высокие физические нагрузки.
Соблюдайте диету: откажитесь от жареных, жирных, острых блюд, сладостей и сдобы, питайтесь регулярно. В рационе должны быть: нежирные продукты животного происхождения, овощи и фрукты.
Если все же появились симптомы артрита стопы, то нужно немедленно обратиться к врачу.
Классификация болезни
Классификация ювенильного артрита у детей разной возрастной категории:
- Системный артрит сопровождается длительной лихорадкой (две недели и более) и дополнительными признаками (лимфаденопатия, кожная сыпь, серозит и др.).
- Олигоартрит – на протяжении шести месяцев наблюдается серьезное разрушение 1-4-х суставов.
- Псориатический артрит сопровождается псориазом и дополнительными признаками (дактилитом, изменениями ногтевой пластины).
- Артрит с энтезитом – чаще обнаруживают у мальчиков старше 8 лет.
- Полиартрит РФ– чаще диагностируют у девочек. Средний возраст развития болезни Полиартрит РФ – 3 года.
- Полиартрит РФ+ в большинстве случаев развивается у детей от 10 лет и старше. Признаки болезни аналогичны проявлениям ревматоидного артрита, протекающего у взрослых.
- Ювенильный ревматоидный артрит – деструктивное заболевание суставов, развивающееся у детей в возрасте до 16 лет. При отсутствии адекватного лечения приводит к инвалидности.
Использование лекарственных препаратов в лечении ювенильного артрита
Медикаментозное лечение подразумевает применение препаратов различных групп, каждое из которых способствует ускорению регенеративных процессов внутри сустава и восстановлению его функциональных возможностей.
ВАЖНО! Самолечение может стать причиной усугубления ситуации и запуска необратимых последствий. Прием препаратов должен осуществляться с учетом рекомендаций лечащего врача.
Хондропротекторы при лечении ювенильного артрита
Обогащают организм необходимыми компонентами, обеспечивающими возможность регенерации суставных тканей.
Препараты относятся к категории медикаментозных средств длительного действия и предполагают многомесячное применение.
Самым назначаемым принято считать «Структум».
Спазмолитики при лечении ювенильного артрита
Отличные помощники в борьбе с таким неприятным симптомом, как болевые ощущения.
Прием спазмолитиков позволяет избавиться от мышечной боли, обусловленной патологическим процессами, происходящими в суставных тканях.
Одним из самых эффективных препаратов этой группы является «Но-шпа».
Нестероидные противовоспалительные средства (НПВС) при лечении ювенильного артрита
Применение НПВС оказывает благоприятный эффект и помогает ускорить процессы восстановления. Действие препаратов направлено на избавление от болевых ощущений и улучшение общего самочувствия.
Длительность применения, дозировка и частота приема определяется врачом в соответствии с результатами диагностического или промежуточного обследования.
Наиболее эффективным препаратом представленного типа считается «Артрадол».
Причины развития ювенильного ревматоидного артрита
Доподлинно природа ЮРА не известна. Существует множество провоцирующих факторов, способных вызывать перестройку иммунной системы, среди которых выделяют:
- Вирусы и бактерии, имеющие схожие с соединительной тканью антигены, что ведет к перекрестной иммунной реакции. Другими словами, иммунная система продуцирует антитела, уничтожающие болезнетворные микроорганизмы, и в то же время, разрушающие соединительную ткань хрящей, сосудов, стромы органов.
- Переохлаждение, стресс и травмы могут приводить к избыточной активации иммунной системы и провоцировать повреждение органов.
- Наследственная предрасположенность имеет важную роль. Фактором риска является наличие любых аллергических или аутоиммунных заболеваний у родственников.
Таким образом, ювенильный ревматоидный артрит является полифакторным заболеванием. Имеющийся дефект иммунной системы является определяющим, однако без предрасполагающих факторов наследственные могут не реализоваться.
Лечение ювенильного ревматоидного артрита
Современная медицина использует преимущественно медикаментозные методы при лечении хронического детского артрита. Терапия делится на симптоматическую (борющуюся с проявлениями заболевания) и иммуносупрессивную (подавляющую аутоиммунную реакцию организма). Медикаментозная терапия призвана решить следующие задачи при лечении ювенильного ревматоидного артрита:
- подавить воспалительную активность;
- подавить аутоиммунную реакцию организма;
- ликвидировать суставный синдром и системные проявления;
- сохранить функциональную способность суставов;
- предотвратить или замедлить разрушение суставов, снизить инвалидизацию пациентов;
- добиться ремиссии и повысить качество жизни пациентов;
- минимизировать побочные эффекты от применения лекарственных препаратов во время терапии.
Для достижения этих целей применяются следующие лекарственные средства:
- нестероидные противовоспалительные препараты (НПВС): диклофенак, напроксен, нимесулид, мелоксикам;
- глюкокортикоиды: преднизолон, метилпреднизолон, бетаметазон, триамсинолон;
- иммуносупрессоры: метотрексат, циклоспорин А, сульфасалазин, лефлуномид, а также их сочетания;
- биологические агенты: инфликсимаб, ритуксимаб.
Все эти препараты характерны достаточно грубым и обширным вмешательством в работу организма. В связи с этим большинство из них обладают разнообразными и тяжелыми побочными эффектами. Ситуация усугубляется тем, что от приема иммунодепрессантов пациент, как правило, не в состоянии отказаться — это сразу же вызывает обострение заболевания (т.н. синдром отмены). В то же время постоянное применение иммунодепрессантов снижает общую защиту организма от инфекций и внешних воздействий. Другие методы лечения в большинстве случаев неэффективны, при тяжелых поражениях суставов, тугоподвижности или анкилозах применяется хирургическое вмешательство, чаще всего тотальное эндопротезирование.
Как видите, утешительного стандартные методы лечения болезни Стилла предлагают весьма мало. В лучшем случае они помогают избежать инвалидности, но цена этого очень высока. Есть ли другие способы лечения ювенильного ревматоидного артрита? До недавнего времени их не существовало. Тем не менее медицина не стоит на месте. Сегодня такие способы появились.