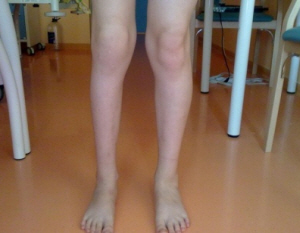
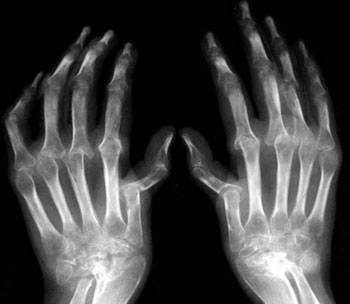
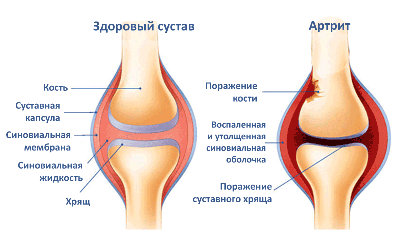
Посттравматический артрит
Содержание:
- Каково клиническое течение подагрического артрита?
- Какие лекарства применяют?
- Виды препаратов, которыми лечат пяточную шпору
- Удаление шпоры с помощью эндоскопа
- Особенности УВТ
- Анатомия стопы
- Как производится классическая операция
- Пластырь для лечения пяточной шпоры
- Прием и осмотр детей
- Профилактика пяточных шпор
- Массаж
- Какие болезни способствуют появлению пяточной шпоры
- Клинические методы лечения
- Причины подагры
- Как вылечить пяточную шпору?
- Вопросы
- Методы лечения пяточной шпоры
- Профилактика
- Изменения в хронических заболеваниях, которые должны насторожить и привести к хирургу
Каково клиническое течение подагрического артрита?
Для подагрического артрита характерно стадийное течение патологического процесса:
- I стадия. Бессимптомная гиперурикемия.
- II стадия. Острый подагрический артрит.
- III стадия. Период между приступами.
- IV стадия. Хроническая тофусная подагра. Кристаллы моноурата натрия откладываются подкожно, в синовиальные ткани или в субхондральной зоне костей.
I стадия. Бессимптомная, асимптоматическая гиперурикемия (продромальный период: диспептические явления, подавленное настроение, полиурия). Может быть психоэмоциональное возбуждение. Образно об этом писал T. Sydenham: «яркое солнце перед бурей».
Характерно:
1) повышение содержания мочевой кислоты в крови при отсутствии клинических признаков отложения кристаллов (то есть без артрита, тофусов, нефропатии или уратных камней). Гиперурикемия повышает риск развития подагры и нефролитиаза, однако во многих случаях подобных поражений нет.
2. Гиперурикозурия. Значительно повышает риск формирования уратных камней у лиц с экскрецией мочевой кислоты более 1000 мг/сут. У таких больных возможна острая обструкция мочевых путей — одна из форм острой почечной недостаточности, часто сопровождающая противоопухолевую химиотерапию. Другие лекарственные препараты, способствующие гиперурикозурии, представлены в табл. 7.
Высокая нагрузка пуриновыми основаниями приводит к внезапному повышению содержания мочевой кислоты в крови с последующим выпадением кристаллов в мочевых путях.
II стадия. Острый подагрический артрит. Поражение суставов является основным клиническим признаком подагры. Оно может проявляться острым подагрическим артритом, интермиттирующим артритом или хроническим артритом с отложением периартикулярных тофусов. Чаще эта первая манифестная форма подагры. Приступ развивается у большинства больных (80–90%) среднего или старческого возраста с предшествующей асимптоматической гиперурикемией в течение 20–30 лет.
Самостоятельное затихание воспалительного процесса в суставе при подагре определяется способностью фагоцитов переваривать кристаллы и выделять ряд антивоспалительных факторов, в частности трансформирующий фактор роста бета.
III стадия. Межприступный период. Выделение межприступного периода имеет принципиальное практическое значение, поскольку систематическое лечение в этот период позволяет не только предотвратить дальнейшее прогрессирование болезни, но и будет способствовать обратному развитию уже образовавшихся тофусов. Наступает после окончания первого приступа и может прерваться следующей острой атакой. Но и в межприступный период подагра продолжает прогрессировать. Лишь примерно у 7% больных после первого эпизода подагры повторных атак не отмечают.
Некоторые больные подагрой испытывают приступ лишь однажды в жизни, другие — многократно. Хотя между первым и вторым приступом иногда проходит 40 лет и более, у 75% больных второй приступ наблюдается в течение 2 лет после первого. В межприступный период боль в суставах не отмечается. Однако у 62% повторные приступы возникают в течение первого года болезни.
В типичных случаях в межприступный период пациенты не предъявляют жалоб, но если больной не получает лечения, то каждая последующая атака протекает тяжелее и межприступный период сокращается.
IV стадия (финальная). Хроническая тофусная подагра. При хронической подагре симптомы в пораженных суставах полностью не устраняются. Для этой формы заболевания характерно появление тофусов, хроническое течение артрита. Хронический подагрический артрит развивается в тех суставах, в которых ранее отмечалось несколько острых подагрических приступов, проходивших без остаточных явлений
Такое течение заболевания наблюдается как результат недостаточного лечения острых приступов или, что особенно важно, тактики лечения в межприступный период
Какие лекарства применяют?
При пяточной шпоре лекарства могут быть как в таблетках, так и в виде мазей:
-
Индометациновая мазь — применяется прямо на воспаленную область 2-3 раза в день. Длительность применения назначается специалистом;
-
Гель долобене — наносится тонким слоем на пораженный участок, а также на окружающую его зону. Применять следует 3-4 раза в сутки путем совершения массажных, «втирающих» движений.
-
«Пяточная шпора», препарат для лечения одноименного заболевания — относится к группе средств народной медицины, в его основе исключительно растительные компоненты;
-
Ибупрофен в таблетках — принимать следует в несколько приемов, дозировку назначает лечащий врач;
-
Индометацин в таблетках — принимать после еды 1-2 раза в сутки, необходимо обильно запивать водой.
Также страдающим подошвенным фасциитом рекомендуют делать компрессы с димексидом
Важно помнить о том, что препарат нужно развести с водой в соотношении ⅓ и держать не более 1-1,5 часов, иначе можно получить ожог. Чаще всего при пяточной шпоре назначают противовоспалительные препараты и обезболивающие средства, иногда в виде уколов
Мази как правило оказываются малоэффективны при этой патологии. Наиболее эффективными методами лечения считают лекарственные блокады, а из физиотерапевтических методов ударно-волновая терапия шпоры — метод действующий на причину болезни.
Чаще всего при пяточной шпоре назначают противовоспалительные препараты и обезболивающие средства, иногда в виде уколов. Мази как правило оказываются малоэффективны при этой патологии. Наиболее эффективными методами лечения считают лекарственные блокады, а из физиотерапевтических методов ударно-волновая терапия шпоры — метод действующий на причину болезни.
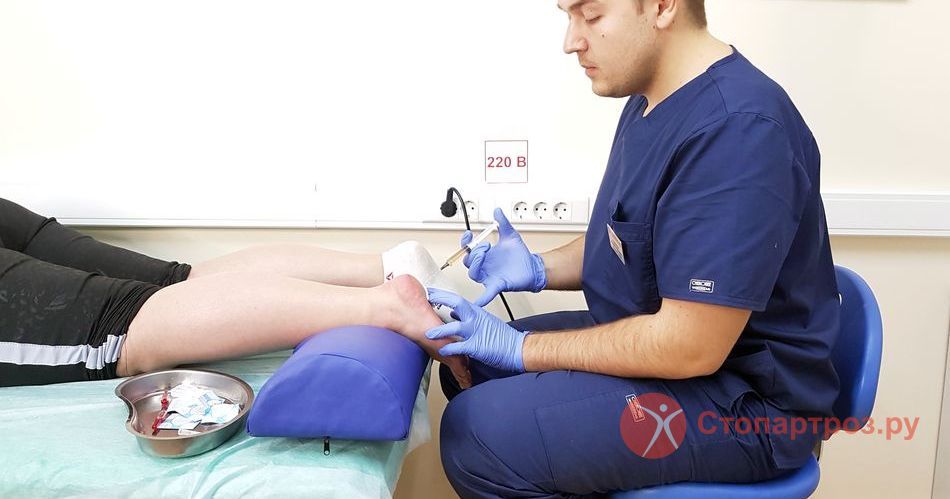 |
| Врач делает лекарственную блокаду пяточной шпоры |
Записаться на лечение
Виды препаратов, которыми лечат пяточную шпору
- Нестероидные средства, обладающие противовоспалительным эффектом. Их действие направлено на восстановление обмена веществ, снятие воспаления, устранение болевых симптомов на 12 часов. Форма выпуска: крем, мазь, гель. Например, Диклофенак, Кеторол, Ибупрофен, Вольтарен, препараты нового поколения Пироксим и Кеторол гели.
- Антибактериальные препараты широкого спектра действия при наличии инфекции;
- Ранозаживляющим средства;
- Активные добавки, которые способствуют улучшению метаболизма и нормализации процесса обмена веществ в клетках.
Важно! Начинать лечение необходимо после установки точного диагноза под контролем доктора. На ранних стадиях заболевание успешно поддается симптоматической терапии
Добавление методов физиотерапии поможет получить положительный результат устранение симптомов боли и воспаления.
Удаление шпоры с помощью эндоскопа
Эндоскопическая фасциотомия впервые была выполнена в 1991 году, и с тех пор считается наиболее предпочтительным способом удаления пяточного фасциита.
Эндоскопические операции обычно не требуют проделывания больших надрезов. Введение хирургических инструментов для удаления шпоры производится с помощью эндоскопа – длинной и гибкой полой трубки, оснащённой специальной оптикой. Чтобы ввести эндоскоп в оперируемую зону, достаточно проделать два-три прокола длиной менее сантиметра.
Эндоскопический троакар и канюля вставляются поверхностно по отношению к расположению шпоры, до противоположного края области пятки – там находится выходное отверстие. Далее хирург удаляет канюлю и вставляет эндоскопическую камеру в медиальное отверстие, а ретроградно режущий скальпель – в латеральный портал. Скальпелем производится рассечение. Весь процесс осуществляется под контролем камеры эндоскопа – она выводит на монитор аппарата картинку того, что происходит в операционном поле.
Особенности УВТ
Методика широко применяется в ортопедии, травматологии, неврологии, спортивной медицине и многих других дисциплинах. Для проведения процедуры используется специальное оборудование, которое генерирует акустические волны заданной частоты. Их параметры таковы, что человеческое ухо не в состоянии воспринимать данный диапазон. Волны фокусируются в специальном манипуляторе, который устанавливается непосредственно в области проекции болевого участка, в нашем случае это подошвенная поверхность пятки.
Эти волны беспрепятственно проходят через мягкие ткани и жидкостии отражаются от плотных структур – рубцовой ткани, кальцификатов, оссификатов и др. И здесь включается следующий момент: мембраны здоровых клеток (в том числе и плотных тканей) имеют достаточную эластичность, чтобы противостоять действию ударной волны. В то же время поврежденные клетки отличаются более «жесткой» мембраной, которая разрушается, и клетка погибает. Аналогичным образом производится разрушение и разрыхление патологических образований – фрагменты рубцовых деформаций, оссификаты, отложения солей и др. Они как бы разбиваются на мелкие частички и выводятся из организма с током крови.
Анатомия стопы
Строение стопы
- Скелет стопы – 23 кости. Имеет 3 отдела:
- предплюсна – 7 костей, к ним относится и интересующая нас пяточная кость.
- плюсна – 5 трубчатых костей расположенных в средней части стопы, образующие свод.
- фаланги пальцев – 14 коротких костей. Большой палец состоит из 2 фаланг а остальные из 3.
- Суставы стопы. Они соединяют кости стопы и обеспечивают ей гибкость, упругость и амортизацию при ходьбе.
- Мышцы стопы. Их разделяют на 2 группы: тыльные (расположенные сверху) и подошвенные (расположенные на нижней стороне стопы). Они сгибают пальцы и помогают стопе активно двигаться.
- Сухожилья. Их достаточно много, они помогают прикрепить мышцы к костям. Нас больше всего интересует подошвенный апоневроз или плантарная фасция. Она тянется поверх мышц от бугра пяточной кости и к передним отделам плюсневых костей. Это мощное эластичное сухожилье соединяет передний и задний отделы стопы. Оно помогает стопе восстановить форму после того, как она распластывается под весом тела. Плантарную фасцию можно сравнить с тетивой лука. Она так же сгибает стопу дугой, притягивая друг к другу пятку и пальцы.
- Жировые подушки. Для того чтобы защитить кости от давления, на стопе есть несколько жировых подушек. Они расположены на пятке, под костями плюсна и на пальцах.
- Артерии и вены приносят обогащенную кислородом кровь и забирают переработанную, в которой содержатся продукты обмена клеток.
- 4 основных нерва и многочисленные нервные окончания позволяют нам управлять мышцами стопы и получать информацию от чувствительных рецепторов.
Как производится классическая операция
Открытый тип вмешательства, на сегодняшний день считается наиболее травматичным, устаревшим и нецелесообразным. Его назначают достаточно редко.
Классическая открытая операция может производиться в любом хирургическом отделении – в клинике, больнице или специализированном медицинском учреждении. В любом случае, её осуществляют только в условиях стационара.
Проведение открытой операции возможно только с применением местного обезболивания, в некоторых случаях – общего наркоза. В процессе, хирург проделывает надрез кожи в области ахиллесова сухожилия или пяточной кости, через который извлекает новообразование. Послеоперационная реабилитация может занять до 2-4 месяцев.
Пластырь для лечения пяточной шпоры
Среди средств домашнего лечения пяточной шпоры довольно распространены специальные аптечные пластыри. В частности, перцовый пластырь используют при сильной боли для аппликаций на область пятки в течение нескольких дней.
Какое действие оказывает лейкопластырь в данном случае? Активные компоненты, которыми он пропитан (перец, экстракт белладонны), оказывают местнораздражающий эффект, усиливая кровообращение и лимфоотток в тканях пяточной области. При этом снижаются местный отек и воспаление, а также уменьшается интенсивность боли.
Не менее популярен китайский пластырь для лечения пяточной шпоры. Его терапевтический эффект заключается в стимуляции рефлексогенных зон области пятки наряду с противовоспалительным воздействием на ткани.
Прием и осмотр детей
Обычно к хирургу детей направляет педиатр, но родители и самостоятельно могут записать ребенка к детскому специалисту для осмотра и исключения возрастных патологий и проблем в развитии.
Поводы для посещения хирурга, особенно в первые несколько недель жизни:
- в положении лежа ребенок выгибается;
- ребенок охотнее наклоняет и поворачивает голову в одну сторону;
- складки на спине и ногах несимметричны;
- ребенок с трудом разводит ноги в бедрах;
- присутствует скованность движений и постоянное напряжение мышц;
- любая травма, порез, ожог, рана, гнойное образование, воспаление.
Хирург смотрит осанку ребенка, у мальчиков осматривает наружные половые органы, пальпирует живот, разводит в стороны ноги, наклоняет и поворачивает голову. Если вы идете на прием в муниципальную поликлинику, возьмите с собой пеленку, подгузник на смену, влажные салфетки.
У подростков бывает множество проблем, связанных с неправильной осанкой из-за сидения за партой, с ЖКТ из-за неправильного питания, часто случаются травмы. Врач осматривает кожу, наружные половые органы, пальпирует живот, чтобы проверить внутренние органы и определить возможные скрытые травмы, воспаления или нетипичные заболевания. Возможно, для дальнейшей диагностики и лечения потребуются дополнительные назначения.
В «СМ-Клиника» проводится обширный перечень самых разнообразных операций. Любому хирургическому вмешательству предшествует консультация с врачом-хирургом. Платные консультации удобны для пациентов: прием проходит в комфортное для клиента время, помощь оказывается оперативно. При необходимости можно пройти комплексное обследование и получить консультацию всех профильных специалистов. Небольшое хирургическое вмешательство может быть проведено в день обращения
Профилактика пяточных шпор
Важно! Для предотвращения развития плантарного фасциита следует заботиться о профилактике болезни с детства
- регулярная гигиена и правильный уход за ступнями;
- выявление ранних признаков воспаления фасции;
- контроль состояния веса, физических нагрузок;
- выявления деформации стопы, плоскостопия;
- хождение босиком по горячей и холодной поверхности;
- выбирать удобную и практичную обувь с крепим супинатором, правильным подъемом и высотой каблука;
- диета и правильное питание;
- следить за нагрузкой на ноги, избегать травм и повреждений;
- своевременное лечение болезней костной системы;
- лечебная гимнастика, стимуляция процессов микроциркуляции крови, массаж;
- профилактика сколиоза;
- умеренная двигательная активность.
Массаж
Массаж – еще одно средство улучшить кровообращение в стопах при пяточной шпоре. Простейший комплекс вполне можно выполнять самостоятельно. Предварительно стопы разогреваются интенсивным растиранием, после чего начинается активное воздействие:
- мелкие щипки с постепенным перемещением от кончиков пальцев к пятке;
- растирание пятки: выполняется подушечками пальцев с усилием в разных направлениях;
- круговое растирание: сначала захватывается внешний радиус пятки, затем круги концентрируются на области шипа;
- разминание: большими пальцами рук интенсивно разминается область шпоры;
- легкое поколачивание ребром ладони.
Цикл воздействия повторяется 2-3 раза и завершается растиранием и поглаживанием. В конце при необходимости используется обезболивающая мазь.
Важно помнить, что массаж не должен быть чрезмерно болезненным, а вот легкая боль – это признак правильного выполнения упражнений. Для дополнительной стимуляции пораженной области можно использовать массажную рукавичку.. Помимо классического мануального массажа допускается использование специальных рельефных ковриков и электрических массажеров.
Помимо классического мануального массажа допускается использование специальных рельефных ковриков и электрических массажеров.
Какие болезни способствуют появлению пяточной шпоры
- Артриты тазобедренных, коленных и голеностопных суставов. Воспаление суставов вызывает боль и изменение походки, а также приводит к перераспределению массы тела на стопе. На первых этапах поражаются ткани сухожилья, но потом появляются выросты на кости.
- Подагра. Это заболевание связано с отложением в организме солей мочевой кислоты. Откладываясь на пяточном бугре, и в самой связке, соли снижают эластичность и вызывают разрыв ее волокон.
- Сахарный диабет и атеросклероз. При этих болезнях ухудшается работа сосудов. Они приносят в ткани недостаточно питательных веществ и плохо отводят отработанную венозную кровь. В связи с этим ухудшается растяжимость фасции и чаще появляются разрывы.
- Инфекции половой сферы: хламидиоз, гонорея, сифилис, микоплазмоз. Бактерии становятся причиной инфекционно-аллергического процесса, который поражает весь организм. Могут пострадать суставы пальцев ног и более крупные: тазобедренные, локтевые. Микроорганизмы вызывают разрастание поверхностного слоя кости. Шпоры после инфекции вызывают боль не только при ходьбе, но и в спокойном состоянии.
- Ревматизм и красная системная волчанка. При аутоиммунных болезнях иммунитет человека восстает против соединительной ткани, клетки которой напоминают ему бактерии. В результате страдают суставы и появляются костные разрастания, в том числе и на пятке.
- Ожирение. Избыточный вес приводит к тому, что на стопу идет слишком большая нагрузка. Под действием веса фасция в месте прикрепления к пяточной кости сдавливается и травмируется.
Клинические методы лечения
К какому же врачу нужно обратиться?
При появлении симптомов пяточной шпоры следует обратиться к врачу-ортопеду или хирургу. После осмотра и проведения необходимых диагностических исследований врач назначает схему лечения, подбирает подходящие ортезы, а также при необходимости дает направление на прием к специалистам другого профиля (физиотерапевт, массажист, инструктор ЛФК и др.).
Какие клинические методы лечения пяточной шпоры используют чаще всего?
Рентгенотерапия
Лучевая терапия применяется при неэффективности консервативного лечения и упорном болевом синдроме. Локальное воздействие рентгеновских лучей на ткани в области костного выроста производит пролонгированный обезболивающий эффект. Лечение производится в несколько сеансов, длительность одной процедуры – около 10 минут. Противопоказания к рентгенотерапии — беременность и кормление грудью.
Блокады
Лекарственные блокады проводят в тех случаях, когда консервативная терапия плантарного фасциита не приносит желаемого результата. Инъекции лекарственных препаратов в область патологического очага оказывают анальгетический эффект и устраняют воспалительные явления в тканях.
Уколы
При интенсивных болях в области пятки хороший эффект оказывают уколы с гормональными препаратами стероидного происхождения (гидрокортизон, дипроспан, кеналог). Инъекции этих препаратов в область остеофита быстро купируют боль и снимают воспаление.
Медикаментами
Консервативное лечение пяточной шпоры осуществляется в комплексе с медикаментозной терапией. В группу используемых при этом медикаментозных средств входят:
- препараты анальгетического действия;
- нестероидные противовоспалительные средства (ибупрофен, диклофенак);
- гормональные препараты стероидного происхождения (гидрокортизон);
- местные противовоспалительные средства (димексид и др.).
Причины подагры
Любой продукт биологического происхождения содержит пурины – вещества, являющиеся строительным материалом для РНК и ДНК. Поступившие в виде пищи пуриновые основания расщепляются, в результате чего образуется мочевая кислота. Это нормальный процесс. Мочевая кислота присутствует в тканях организма и плазме крови. Кровь приносит мочевую кислоту в почки, где она отфильтровывается и выводится с мочой. Часть мочевой кислоты (1/3) выводится через кишечник. Если этот нормальный метаболизм нарушается, мочевая кислота начинает накапливаться в избыточных количествах.
Нарушения пуринового обмена могут быть вызваны:
-
генетически обусловленной ферментопатией. Подагра развивается, если выработка ферментов, отвечающих за превращение пуриновых оснований в мочевую кислоту и вывод последней из организма, отклоняется от нормы (для одних ферментов критичен дефицит, для других – гиперфункция). Подобное нарушение по большей части объясняется повреждением ДНК. Участок, отвечающий за эти ферменты, находится на X-хромосоме. У мужчин одна X-хромосома, а у женщин – две. Именно поэтому подагрой чаще болеют мужчины (у женщин есть, так сказать, «резервная копия» нужных генов);
-
повышенным потреблением пуриновых оснований. Подагру в древности называли «болезнью королей». Короли питались лучше всех, и могли есть мясо молодых животных, мясные деликатесы и кремовые пирожные неограниченно (а эти продукты – лидеры по содержанию пуринов. Также много пуринов в жирной рыбе, мясных и рыбных бульонах, бобовых). Сам по себе избыток пуринов в пище неопасен, поскольку в норме почки справляются со всем объёмом полученной мочевой кислоты. Однако при наличии генетической патологии или проблем с почками, подагра становится весьма вероятной;
-
нарушением выведения мочевой кислоты из организма. При заболевании почек может уменьшиться фильтрация мочевой кислоты. Выводиться её будет меньше, а концентрация в крови нарастать;
-
повышенный катаболизм пуриновых соединений собственного организма. Человек – часть биологического мира, и наше тело построено по общим законам. РНК и ДНК присутствуют в нашем организме – в каждой его клетке, а значит, в них есть собственные пуриновые основания. Усиленное разрушение клеток (или иначе катаболизм – распад сложных соединений на более простые) приводит к такому же росту мочевой кислоты в крови, как если бы мы стали получать избыточное количество пуринов извне. Причинами повышенного катаболизма пуриновых соединений собственного организма могут быть радио- или химиотерапия, приём некоторых медицинских препаратов, гемолиз (распад эритроцитов, который вызывается тяжелыми инфекционными заболеваниями или болезнями кроветворной системы).
Как вылечить пяточную шпору?
Эффект от терапии пяточной шпоры достигается только при комплексном и поэтапном подходе. В первую очередь выявляется причина воспалительного процесса в подошвенной области и принимаются, по возможности, меры к ее устранению. На начальном этапе лечение направлено на снятие воспаления и острой боли. С этой целью используются различные мероприятия:
-
Максимальная разгрузка стопы – специальные ортопедические стельки или обувь, временное ограничение движений.
-
Массаж стопы, лечебная гимнастика.
-
Теплые солевые ванночки перед массажем.
-
Местное применение рассасывающих, нестероидных противовоспалительных средств в форме пластырей, мазей.
-
При неэффективности местного лечения применяется лекарственная блокада пяточной шпоры дипроспаном.
-
Если есть сопутствующие заболевания сосудов, используются вазоактивные препараты.
-
Физиопроцедуры позволяют избавиться от болей, снизить уровень воспаления, восстановить двигательные функции ступней.
После купирования острого воспаления назначается физиотерапевтическое лечение, направленное на ускорение восстановления тканей, улучшение кровотока, снижение воспалительных реакций.
При неэффективности консервативного лечения в течение 6 месяцев и сохранении болевого синдрома проводится удаление пяточной шпоры хирургическим путем.
К наиболее эффективному лечению пяточной шпоры относится ударно-волновая терапия, которая относится к новому методу в медицине. Импульсы ударных волн разрыхляют кальцифицированный участок в пораженной области. Кроме того, уменьшается воспаление, активируется регенерация тканей. После курса процедур болевой синдром исчезает или значительно уменьшается.
В Центре восстановительной медицины лечением пяточной шпоры занимаются специалисты с высокой квалификацией в области ортопедии и травматологии. В клинике успешно применяется ударно-волновая терапия пяточной шпоры, есть индивидуальные занятия ЛФК, все виды массажа. Уточнить цены на лечение пяточной шпоры можно в прайсе на сайте или по телефонам +7 (8552) 78-09-35, +7 (953) 482-66-62.
Вопросы
Можно ли ходить при пяточной шпоре?
Ходить можно, но при пяточной шпоре важно разгрузить болезненную область. Для этого нужно подобрать удобную обувь и использовать специальные ортопедические стельки
Но эти методы не являются лечебными мероприятиями, поэтому при наличии пяточной шпоры необходимо обратиться к специалисту для определения тактики лечения.
Можно ли парить ногу при пяточной шпоре?
Чтобы ответить на этот вопрос, необходимо выяснить первопричину пяточной шпоры. В некоторых случаях можно значительно усугубить заболевание. Необходима консультация специалиста.
Можно ли греть пятку при пяточной шпоре?
Необходима консультация специалиста. Специалист выяснит причину пяточной шпоры и даст рекомендации относительно тепловых процедур. В ряде случаев, прогревая самостоятельно, вы можете нанести значительный вред здоровью.
Можно ли делать массаж при пяточной шпоре?
Массаж при пяточной шпоре делать можно, но делать его должен квалифицированный специалист. Непрофессиональный массаж может ухудшить состояние здоровья.
Можно ли при пяточной шпоре заниматься спортом?
При наличии пяточной шпоры от активных видов спорта лучше отказаться. Не нужно перегружать стопу — это приведет к воспалению и еще большему разрушению пяточной фасции, что усугубит ситуацию.
Можно ли заниматься йогой при пяточной шпоре?
Занятия йогой не являются противопоказанием при пяточной шпоре, но необходимо избегать тех упражнений, где присутствует повышенная нагрузка на стопу.
Методы лечения пяточной шпоры
При диагнозе пяточная шпора лечение методами восточной медицины имеет двойную направленность.
Первая составляющая лечения пяточной шпоры – устранение воспалительного процесса и болевого синдрома с помощью фитопрепаратов, иглоукалывания, точечного массажа.
Второе, из чего состоит лечение пяточной шпоры – это воздействие на факторы, способствующие развитию заболевания. При диагнозе пяточная шпора это, в первую очередь, избыточный вес, обменные нарушения (подагра, отложение солей), болезни позвоночника (поясничный остеохондроз, ишиас) и суставов (артрит, полиартрит), ухудшение кровоснабжения нижних конечностей.
Уменьшение лишнего веса тела помогает снять избыточную нагрузку на пятку и стопу, разгрузить мягкие ткани, окружающие пяточную кость, и тем самым уменьшить боли, вызванные пяточной шпорой. Если избыточный вес связан с жировыми отложениями, лечение пяточной шпоры включает фитотерапию, коррекцию питания и методы рефлексотерапии (в частности аурикулотерапию).
В случае если избыточный вес возник вследствие скопления избыточной жидкости (лимфостаза), лечение пяточной шпоры проводится с применением фитопрепаратов и процедур (моксотерапия, точечный массаж и др.) для выведения из организма избыточной жидкости и устранения лимфостаза.
При наличии других факторов, приведших к диагнозу пяточная шпора лечение может включать фитопрепараты, обладающие противовоспалительным действием и улучшающие циркуляцию крови, нормализующие баланс обменных процессов и улучшающие выведение солей из организма, а также процедуры с воздействием на биоактивные точки тела для лечения поясничного остеохондроза (ишиаса), улучшения работы почек, кровеносных сосудов.
Таким образом, при диагнозе пяточная шпора лечение во всех случаях назначается и проводится индивидуально и, как правило, имеет комплексный характер, для того чтобы не только устранить воспаление и боли и тем самым повысить качество жизни, но и остановить развитие заболевания.
Профилактика
Чтобы не допустить развития заболевания, нужно следовать 7 правилам:
- Носите только удобную обувь из натуральных материалов, которая подобрана по размеру и не вызывает неприятных ощущений.
- Нормализуйте рацион и пейте достаточное количество воды. Сбалансированное питание поможет избежать лишнего веса и отложения солей.
- Делайте массаж стоп и тонизирующие ванночки после тяжелого рабочего дня или тренировок в спортзале.
- Лечите заболевания на раннем этапе. Ревматизм, венерические инфекции, подагра, сахарный диабет, артрит – все это увеличивает вероятность развития пяточной шпоры. Поэтому регулярно проходите диагностику и своевременно начинайте лечение.
- Занимайтесь спортом, чтобы укреплять связки и сухожилия, а также нормализовать кровоток в тканях. Отличный результат наблюдается при плавании и беге.
- Избегайте травм стоп и пяток. После сильных ударов и при появлении болевого синдрома сразу же обратитесь к для проведения диагностики.
- При несбалансированном питании рекомендуется употребление витаминно-минерального комплекса.
Изменения в хронических заболеваниях, которые должны насторожить и привести к хирургу
Рассмотрим самые частые поводы для обращения к хирургу и изменения в хронических болезнях.
Язвенная болезнь желудка или 12-перстной кишки:
- изменился характер боли и/или время ее появления, связанное с едой или нет;
- боль теперь отдает в лопатку, спину, плечо и др.;
- ухудшился или пропал аппетит;
- присутствует тошнота, рвота;
- боль перестала утихать после еды или приема соды;
- снизилась масса тела;
- изменились вкусовые ощущения;
- присутствует общая слабость;
- каловые массы окрасились в черный цвет.
Холецистит:
- изменился характер боли;
- горечь во рту;
- боль отдает в плечо, спину и др.;
- тошнота, рвота;
- по вечерам повышается температура тела;
- кожа стала желтушного оттенка.