Ощущение песка в глазах по утрам
Содержание:
- Причины и виды нистагма
- Какова норма глазного давления?
- Причины спазма глаза
- Всему виной дефицит слез
- Почему еще по утрам в глазах возникает ощущение песка?
- Лечение демодекоза глаз
- Причины
- Лечение
- Наши врачи
- Наши услуги в офтальмологии
- Почему возникают блефариты?
- Причины попадания инородного тела в глаз
- Профилактические меры
- Медикаментозная помощь
- Лечение боли в глазах
- Демодекоз — клиническая картина
- Профилактика
- Почему возникает сухость и «песок» в глазах?
Причины и виды нистагма
Физиологический нистагм может вызываться быстро движущимися перед глазами предметами; раздражением лабиринта (гальваническим током, холодом, теплом, вращением тела вокруг горизонтальной оси); быстрой утомляемостью глазных мышц.
Физиологический нистагм глаз является нормальным явлением и выполняет функцию сохранения зрения.
Патологический нистагм обусловливается действием центральных и местных факторов. К местным относят приобретенное или врожденное нарушение зрения, связанное с атрофией зрительного нерва, дистрофией сетчатки, альбинизмом, помутнением оптических сред, приводящих к нарушению зрительной фиксации. Центральными факторами развития нистагма выступают поражения мозжечка, гипофиза, продолговатого мозга, моста мозга, заболевания внутреннего уха, отравления наркотическими веществами и лекарственными препаратами.
По механизму развития выделяется несколько видов нистагма, из которых более значимыми в клинической практике являются вестибулярный и оптокинетический.
Вестибулярный нистагм глаз связан с раздражением вестибулярного анализатора, а оптокинетический – оптического аппарата глаза.
Вестибулярный нистагм может вызываться искусственно или возникать спонтанно.
Спонтанный нистагм – это симптом наличия патологических процессов в головном мозге или в лабиринте внутреннего уха.
Нистагм может быть вертикальным, горизонтальным, диагональным, вращательным и конвергирующим. По направлению нистагма можно сделать вывод о характере центральных нарушений. Горизонтальный нистагм говорит о поражении средних отделов ромбовидной ямки, лабиринта; конвергирующий указывает на поражение среднего мозга; диагональный и вертикальный – на поражение верхних отделов ромбовидной ямки; вращательный нистагм – нижних.
Амплитуда движений глаз говорит о степени нарушений, произошедших в вестибулярном анализаторе. Преобладание горизонтального нистагма является свидетельством одностороннего поражения лабиринта или центральной нервной системы (тромбоз лабиринтной артерии, односторонний гнойный лабиринтит, опухоль преддверно-улиткового нерва, трещина пирамиды височной кости).
Если спонтанный нистагм преобладает в одном глазу, то это говорит о поражении ствола мозга, отводящего или глазодвигательного нерва, заднего продольного пучка. Удлинение медленной фазы спонтанного вестибулярного нистагма, которое сочетается с плавающими движениями глаз, является симптомом тяжелого поражения области мозгового ствола (острый период инсульта, травматические кровоизлияния в головной мозг, острая стадия менингоэнцефалита, опухоль головного мозга с резким повышением внутричерепного давления).
Искусственный нистагм можно наблюдать у здоровых людей. Выделяют искусственно вызванный нистагм калорический, прессорный, вращательный, послевращательный.
Калорический наблюдается при охлаждении и согревании области лабиринта. В норме он проявляется через 25-30 с.
Вращательный и послевращательный виды нистагма возникают при вращении в кресле Барани. В норме послевращательный нистагм появляется сразу же после вращения, его длительность составляет 20-30 с.
Прессорный нистагм вызывается надавливанием на козелок ушной раковины.
По характеру движений нистагм может быть:
- Маятникообразным (равная амплитуда колебаний);
- Толчкообразным (разная амплитуда колебаний);
- Смешанным (проявляются и маятникообразные, и толчкообразные движения).
Выделяют также латентный нистагм глаз, который обусловливается инфантильной эзотропией и характеризуется такими признаками, как:
- Отсутствие нистагма при открытых глазах;
- Горизонтальный нистагм при приоткрывании одного глаза;
- Увеличение амплитуды нистагма при прикрытии одного глаза.
Выделяют и другие виды нистагма:
- Врожденный (по причине недоразвития вестибулярной системы);
- Профессиональный (дрожательный нистагм у шахтеров);
- Произвольный (у лиц, которые могут воздействовать на мышцы, не поддающиеся произвольному сокращению);
- Установочный и фиксационный (при крайнем отведении взгляда, при утомлении глазных мышц).
Какова норма глазного давления?
Итак, давайте для начала определимся, что же представляет собой норма глазного давления у взрослых. По мнению специалистов, офтальмотонус человека, достигшего возраста 35-40 и более лет, не должен быть меньше, чем 10 мм и не должен превышать 23 мм ртутного столба. Такая норма глазного давления способствует сохранению необходимого уровня метаболических и микроциркуляционных процессов, происходящих в наших зрительных органах. Кроме того, это гарантирует поддержание нормального состояния оптических свойств сетчатой оболочки глаза. Что же касается понижения давления глазного, то такое явление встречается в современной офтальмологии довольно редко, в разы реже, чем его повышение. Как утверждают врачи-офтальмологи, если своевременно не начать лечение, то это неизбежно приведет к такому опасному и распространенному ныне заболеванию, как глаукома, одним из наиболее опасных последствий которого является полная утрата зрительных функций.
Очень важно учитывать и тот факт, что норма глазного давления у взрослых может изменяться в течение суток. В связи с этим, при подозрении патологий, связанных с повышенными значениями офтальмотонуса, врачи, как правило, рекомендуют вести своеобразный график данного показателя хотя бы на протяжении недели
Нередко бывает так, что по утрам у пациентов отмечается высокое давление, в то время, как ближе к обеду оно снижается. Бывает и так, что в течение суток оно может колебаться постоянно и такое положение является своеобразной нормой для того или иного человека. Главное учитывать тот факт, что разница в утренних и вечерних показателях не должна превышать 3 мм ртутного столба. Напоминаем Вам, какое давление будет считаться повышенным:
- нормальными, по мнению современных специалистов, считаются показатели от 10 до 23 мм ртутного столба;
- давление 23-25 мм ртутного столба указывает на первичное подозрение на глаукому, требующее внимательного обследования;
- если же уровень офтальмотонуса варьируется в пределах 25-27 мм ртутного столба, то это свидетельствует о начальной стадии глаукомы;
- повышенное давление со значением 27-30 мм подтверждает тот факт, что глаукома у пациента активно развивается;
- при уровне офтальмотонуса 30 мм ртутного столба и более принято говорить о тяжелой степени заболевания.
Если же Вы относитесь к категории людей с так называемым «скачущим» давлением внутри глаз, то обязательно обращайте внимание на то, на сколько завышенным оказалось его значение утром или вечером. Если Вы заметили, что в любое время суток его уровень не меняется, продолжая оставаться завышенным, то это повод срочно записаться на прием к врачу-офтальмологу
Причины спазма глаза
Периодическое или постоянное подергивание мышц вокруг глаза врачи называют нервным тиком. Причины данного явления могут быть следующие:
- общее переутомление или перенапряжение;
- длительное пребывание за компьютером или за книгой;
- недосыпание;
- стрессовые ситуации;
- неполноценное питание, которое способствует развитию авитаминоза;
- инфекционные глазные заболевания;
- перенесенное вирусное заболевание, грипп;
- наследственная предрасположенность;
- механическое повреждение глаза;
- аллергия.
Если веко продолжает дергаться на протяжении длительного времени, то причиной может быть лицевой гемиспазм. Такое состояние требует правильного лечения под руководством врача, так как существует риск снижения зрения.
Болезнь развивается из-за постоянного наблюдения за быстро передвигающимися предметами. Глазам трудно следить за ними и, как следствие, происходят определенные нарушения. Данная патология может быть врожденной или приобретенной из-за некоторых заболеваний, травм и ушибов головы.
Подергивание левого глаза
Человеку, у которого дергается левый глаз, в первую очередь следует снизить нервное напряжение. Организм устает от длительной работы, переживаний, различных трудностей. Подергивание глаза может вызвать сильное потрясение.
Часто нервный тик проявляется не сразу после перенапряжения, а спустя некоторое время. Он может возникать и по причине имеющихся у человека физиологических проблем. К ним относят: травмы при родах, сотрясении головного мозга, травмы головы.
Причиной подергивания левого глаза может быть заболевание лицевой гемиспазм. Оно вызывает спазмы мышц только на одной половине лица. Нистагм – еще одно заболевание, которое характеризуется подергиванием глаз и век.
Человек сам не сможет определить причину спазма глазных мышц, поэтому на вопрос, почему дергается левый глаз, сможет объективно ответить только врач.
Подергивание правого глаза
Почему дергается правый глаз? Прежде всего, причина может крыться в переутомлении глаза, вызванном длительной нагрузкой. Если человек долго сидит за компьютером, читает электронные или обычные книги, играет в планшете или телефоне, то глаз испытывает большую нагрузку. Он может покраснеть, появится рябь или резь в глазах, что спровоцирует развитие тика.
Даже легкое подергивание век может говорить о наличии таких заболеваний, как неврит лицевого троичного нерва, опухоль мозга. Поэтому необходимо своевременно обратиться за медицинской помощью.
Подергивание век
Почему дергается нижнее веко глаза? Причины будут точно такие же, как и в случае, когда подергивается верхнее веко. К ним относится:
- Длительное волнение и стресс. Наиболее часто нервному тику подвержены люди, которые переживают проблемы в себе.
- Нижнее или верхнее веко могут подергиваться ввиду сильной усталости глаз. Виной тому будет компьютер, телевизор, длительное ношение линз или очков.
- Веки могут пульсировать в случае плохого или непродолжительного ночного сна.
- Употребление кофе, алкоголя или энергетиков часто становится причиной нервных тиков.
- У пожилых людей спазмы век могут происходить из-за сухости глаз.
- Проблемы с глазами иногда начинаются из-за неправильного и неполноценного питания.
- Подергивание век может стать следствием аллергии.
Если веки дергаются постоянно, следует записаться на прием к терапевту, он поможет выявить причину и направит к тому специалисту, который займется дальнейшим лечением пациента.
Всему виной дефицит слез
Сухость, состояние жжения, резь в глазах, светобоязнь – все это начальные признаки ксерофтальмии или синдрома «сухого глаза» (ССГ). Это заболевание глазной поверхности, которое возникает из-за недостаточного увлажнения тканей глазного яблока.
Нормализовать выработку слезы помогут капсулы Дельфанто. Полифенольные антоцианы (мощные антиоксиданты), которые присутствуют в их составе, помогают устранить последствия оксидативного стресса. Уже спустя 2 недели их приема можно заметить первое улучшение. После прохождения полного курса (4 недели) работа слезных желез нормализуется, а неприятные ощущения в уголках, вокруг правого/левого глаза исчезают.
Когда слезные железы по каким-либо причинам (внешние/внутренние факторы) перестают вырабатывать достаточное количество секрета, роговица начинает пересыхать. Это приводит к появлению в глазах неприятных ощущений:
- состояние жжения;
- зуд;
- воспаление, покраснение сосудов;
- болезненность при моргании;
- отечность, покраснение век;
- пелена (туман) перед глазами;
- ощущение «песка», резь.
Причиной появления этих и других неприятных ощущений, связанных с дефицитом слез, может стать прием антидепрессантов, антигистаминных препаратов, климатические условия (сильный ветер, морозная погода), загрязненная атмосфера, длительное пребывание в кондиционируемом помещении, ношение контактных линз.
Почему еще по утрам в глазах возникает ощущение песка?
Не только из-за дефицита влаги может появляться дискомфорт в глазах. Существуют и другие причины:
- постоянное переутомление зрительного аппарата;
- ношение контактных линз;
- возрастные изменения;
- прием антидепрессантов, контрацептивов, антигистаминных препаратов;
- ветреная погода;
- длительное пребывание в помещении с сухим воздухом.
Иногда появляется ощущение песка в глазах по причинам, связанным с разными болезнями. Чаще всего это блефарит, конъюнктивит, эндокринные патологии, ревматоидный артрит. Одной из причин дискомфорта также может стать лагофтальм или неполное смыкание век.
Лечение демодекоза глаз
Следует иметь в виду, что демодекоз глаз вызван паразитами, и само по себе заболевание не пройдет. Его обязательно необходимо лечить в течение длительного периода. Если выполнять не все указания врача, то демодекоз быстро переходит в хроническую форму, которая труднее поддается лечению. Коварство заболевания в том, что через некоторое время внешние признаки заболевания пропадают, но может возникнуть повторное самозаражение.
Поэтому лечение демодекоза достаточно длительное и включает в себя ряд мер, среди которых следующие:
- соблюдение правил личной гигиены, дезинфекция постельного белья;
- обработка век специальными средствами, очистка кожи от корочек и налета;
- обработка основания ресниц с помощью капель или бактерицидного геля;
- регулярное нанесение на веки назначенной врачом лечебной мази;
- регулярный массаж век и удаление появившихся выделений вместе с клещами;
- использование физиотерапевтических методов — магнитотерапии, электрофореза и т.д.;
- соблюдение диеты с исключением сладостей, острой и соленой пищи;
- повышение иммунитета, устранение очагов хронической инфекции.
Медикаментозное лечение демодекоза глаз
Лечение демодекоза заключается в проведении процедур дважды в день. Сначала осуществляют спиртовую обработку век настоем календулы или эвкалипта. Также рекомендуется намыливать основание ресниц дегтярным мылом, которое обладает антисептическим действием.
Эффективна обработка краев век 3% глазными каплями Карбохол несколько раз в неделю (это способствует сокращению круговой глазной мышцы и выходу содержимого желез вместе с клещами).
По указанию врача можно дважды в день применять гель для глаз Stopdemodex или Блефарогель.
При появлении воспаления в глазах вам понадобятся такие антибактериальные капли, как Дексагентамицин, Левомицетин, Ципрофлоксацин и т.д.
Не оставляйте демодекоз глаз без внимания и не занимайтесь самолечением! Только доктор, проведя соответствующее обследование, может назначить лечение, которое окажется наиболее эффективным против клещей. Офтальмолог предложит вам и и последующую профилактику заболевания.
Причины
Если в глазах как будто песок насыпан, следует определить причину такого явления. Орган зрения покрывает защитная слезная пленка, которая отвечает за увлажнение. При моргании происходит равномерное распределение слезы по поверхности слизистой. Она часто защищает глаза от попадания инородных предметов. Но иногда этого может быть недостаточно.
Из-за различных причин слезные слои могут истончаться. На этом фоне может развиваться пересыхание и дефицит питания тканей. Это вызывает ощущение песка в глазах. Причина может скрываться в развитии патологических процессов или физиологических факторов.
Основные причины возникновения таких неприятных симптомов:
- неправильно подобраны контактные линзы, первое применение таких изделий или их низкое качество;
- чрезмерные нагрузки на зрение – длительная работа за компьютером, просмотр телевизора, чтение;
- влияние на глаза сильного ветра или сухого воздуха;
- влияние солнечных лучей;
- побочные реакции в связи с приемом офтальмологических препаратов;
- попадание в глаза воды с примесями химических элементов (из водопровода или бассейна), особенно хлор, который раздражает слизистую;
- переутомление, постоянное недосыпание;
- гормональные изменения (в основном возникают у женщин при беременности и в период менопаузы);
- возрастные изменения.
В группу риска попадают пациенты, у которых трудовая деятельность связана с контактом с химическими и бытовыми веществами. Иногда незначительные ожоги могут вызывать неприятные признаки. При этом глаза болят, появляется покраснение. Пациент нуждается во врачебной помощи.
Иногда причина ощущения песка в глазах может возникнуть при незначительной травме. Например, повреждение слизистой металлическими частичками. Появляется резь, жжение, покраснение. Иногда такие частички могут самостоятельно выйти из глаз вместе со слезой. Но если она повредила оболочку, то потребуется помощь офтальмолога.
Лечение

Перед тем, как назначить лечение, офтальмолог проведет обследование и поставит диагноз. Как правило, основные этапы – это измерение внутриглазного давления, , исследование с помощью щелевой лампы. Этот набор обследований позволяет выявить основные и самые распространенные болезни глаз.
В случае глаукомы потребуется капать в глаза специальные препараты, снижающие внутриглазное давление. В большинстве случаев нужно будет готовиться к операции – глаукома не поддается консервативному лечению.
Если боль вызвана воспалительным заболеванием, то потребуется определить возбудителя и начать прием соответствующих препаратов: антибактериальных или противовирусных.
Лечение боли, вызванной переутомлением, состоит в соблюдении основных рекомендаций по гигиене зрения. Пациенту придется внимательнее относиться к своему здоровью. Эта патология часто всего встречается у офисных работников, она даже получила название – синдром зрительного утомления. Офтальмолог может назначить гимнастику для глаз и порекомендовать приходить на профилактические осмотры.
Наши врачи

Махмутов Владимир Юрьевич
Врач-офтальмолог, доктор медицинских наук, профессор
Стаж 33 года
Записаться на прием

Махмутова Татьяна Игоревна
Врач-офтальмолог, кандидат медицинских наук, врач высшей категории
Стаж 30 лет
Записаться на прием

Алиева Зайнаб Абдуллаевна
Врач-офтальмолог
Стаж 39 лет
Записаться на прием

Тихонович Марина Валерьевна
Врач-офтальмолог
Стаж 11 лет
Записаться на прием

Будник Александра Петровна
Врач — офтальмолог
Стаж 27 лет
Записаться на прием
Наши услуги в офтальмологии
| Название услуги | Цена в рублях |
|---|---|
| Пневмотонометрия | 500 |
| Тонометрия (по Маклакову) | 1 000 |
| Тонометрия по Гольдману (тонометр Icare) | 1 000 |
| КТ орбит | 7 000 |
- Задержка мочеиспускания
- Кровоизлияние в глаз
Почему возникают блефариты?
Учитывая тот факт, что это целая группа заболеваний, их могут спровоцировать различные причины – внешние (связанные с влиянием различных веществ, возбудителей из внешней среды) и внутренние, которые связаны с проблемами самого организма (болезни, нарушения обмена веществ, гормональные сдвиги). Если это воспаление, вызванное неинфекционными факторами, оно возникает из-за:
- Патологий глаз, если их длительно не лечить. К ним относятся синдром «сухого глаза», астигматизм, миопия (близорукость) или гиперметропия (дальнозоркость).
- Раздражения век при механических воздействиях, термическом или химическом повреждении, в том числе частичками пыли, дымом, сухим воздухом от кондиционеров.
- Травмы век при ожогах, попадании в глаза инородных предметов (окалина, стружка).
- Аллергии на различные вещества – это пыльца, косметика, шерсть животных, лекарственные препараты.
Причинами развития блефаритов инфекционного происхождения могут становиться патогенные бактерии, вирусы или грибки. Отдельный вариант – паразитарный блефарит, спровоцированный вшами или микроскопическим клещом (демодекоз). Фактором развития инфекций считают травмы глаз, внешние воздействия и проблемы организма, которые снижают местную иммунную защиту, что позволяет возбудителям активно размножаться.
В некоторых случаях бактериальный блефарит может возникать, если у человека есть очаги хронических инфекций в области носоглотки и придаточных пазух (синуситы, тонзиллиты, фарингиты, риниты). Определенную роль играют кожные патологии на лице (экзема, импетиго) и голове (себорея) или проблемы полости рта (кариозные полости, гингивиты, пульпиты).
Системными факторами риска (со стороны всего организма) считаются:
- Снижение клеточного и тканевого иммунитета, как на уровне всего организма, так и в области слизистых глаза.
- Системные болезни, аутоиммунные расстройства.
- Гормональные и обменные нарушения (особенно – сахарный диабет и проблемы щитовидной железы).
- Вредные привычки (прием алкоголя и курение).
- Нерациональное питание с дефицитом витаминов и микроэлементов, необходимых для своевременной регенерации слизистых и эпителия век.
- Неудовлетворительные условия работы – пыльные помещения, сухой воздух, дефицит кислорода в помещении, задымленность.
- Нарушения личной гигиены, частое раздражение глаз из-за того, что человек трет их грязными руками.
Причины попадания инородного тела в глаз
Причин появления инородного тела в глаз множество, основными являются следующие:
Травмы на производстве могут возникать во время работ на станках по обработке дерева, металла и проч. При нарушении правил безопасности и отсутствии спецодежды, защитных очков металлическая или древесная стружка на огромной скорости может залететь в оболочку глаза и серьезно травмировать его.
Несоблюдение правил гигиены. Чаще всего это касается маленьких детей, которые любят тереть глаза грязными руками и могут таким образом занести в глаза чужеродные песчинки или соринки.
Некорректное ношение контактных линз. При несоблюдении правил использования возможно как нарушение целостности самих контактных линз, так и попадание в глаз вместе с линзами различных соринок, что вызывает ощущение инородного тела в глазу. Более того, существует индивидуальная непереносимость линз, когда человек постоянно воспринимает их как инородное тело в глазу.
Надевание и снимание шерстяной одежды
Неосторожное надевание через голову шерстяных платьев или свитеров может привести к тому, что ворсинки попадают в оболочку глаза.
Сильные порывы ветра, поднимающие с земли песок и прочий мусор, который может попасть в оболочку глаз.
Профилактические меры
С целью профилактики можно использовать большинство мер, рекомендованных при первой помощи. Кроме этого:
- Пользуйтесь акарицидными постельными чехлами с защитой от клещей.
- Чаще стирайте постельное белье при температуре не ниже 60 °С.
- Поддерживайте нормальную (30-50 %) влажность в помещении. Исключите как сухой воздух, так и высокую влажность – при ней может образоваться плесень. Для этого используйте бытовые увлажнители и осушители воздуха.
- Если обнаружили плесневые грибки, удалите их моющими и хлорсодержащими средствами;
- Мойте руки после тактильного контакта с животными.
- Всегда мойте руки перед тем, как касаться глаз.
- Замените ковровые напольные покрытия на легко моющиеся.
- Вытирайте глаза после умывания не многоразовым, а одноразовым полотенцем.
- Никогда не делите косметику с кем-то еще (например, одну тушь для ресниц с родственницей или подругой).
- Соблюдайте правила ухода за контактными линзами.
- Старайтесь не использовать косметику и бытовую химию в виде спреев.
- Делайте ежедневную влажную уборку.
- Используйте гипоаллергенный текстиль для дома.
- Обрабатывайте мягкую мебель и матрасы специальными растворами от пылевых клещей.
- Избавьтесь от комнатных растений.
При первых симптомах аллергии глаз запишитесь к врачу-аллергологу.
Медикаментозная помощь
Если причиной появления песка в глазах является сниженная продукция слезной жидкости, для устранения неприятных симптомов и восстановления оптимального водного баланса назначаются препараты-заменители слезы. Их перечень, а также способ и длительность применения приведены в таблице ниже.
Таблица. Искусственные заменители слезы.
| Название лекарства | Как использовать | Стоимость |
| «Систейн Баланс» (раствор-капли) | По 1-2 капли в каждый глаз по мере возникновения неприятных ощущений. Может использоваться несколько раз в течение дня. | 525 рублей |
| «Искусственная слеза» (капли) | По 1-2 капли в каждый конъюнктивальный мешок от 4 до 8 раз в день. Длительность приема – 2-3 недели. | 90 рублей |
| «Лакрисин» | По 1-2 капли в каждый глаз 2-3 раза в день. При сильно выраженном дискомфорте закапывать препарат можно каждые 2 часа до устранения симптомов. | 130 рублей |
| «Дефислез» | Закапывать препарат по мере необходимости. Разовая дозировка – 1-2 капли. | 41 рубль |

«Искусственная слеза»
При повреждении роговицы
Если неприятные ощущения вызваны повреждением или травмированием роговой оболочки, показано применение средств, стимулирующих регенерацию тканей. Одним из наиболее эффективных препаратов данной группы является «Актипол». Это комбинированный офтальмологический препарат, оказывающий иммуномодулирующее, противовирусное и антиоксидантное действие. «Актипол» является индуктором эндогенного интерферона, укрепляет местный иммунитет глаза, регулирует водно-электролитный баланс слизистых оболочек.
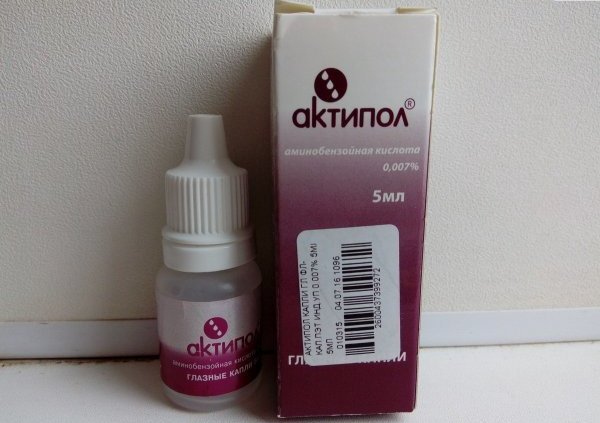
«Актипол»
«Актипол» выпускается в форме глазных капель 0,007 % и раствора для закапывания, который можно использовать в инъекционной форме. При необходимости средство может назначаться беременным женщинам, так как в составе нет эмбриотоксических и тератогенных компонентов. Использовать его нужно от 3 до 8 раз в день в дозировке 1-2 капли в каждый глаз. Длительность лечения – 1 неделя.
При аллергии
При симптомах аллергии кроме офтальмолога больному необходимо пройти осмотр аллерголога или иммунолога. Для устранения аллергических реакций применяются препараты системного действия из группы блокаторов гистамина. Это могут быть:
- «Диазолин»;
- «Лоратадин»;
- «Зодак»;
- «Зиртек»;
- «Тавегил»;
- «Супрастин».

«Супрастин»
Принимать лекарства, блокирующие выработку гистамина, необходимо 1 раз в день. Для лечения патологии требуется проведение аллергопроб на выявление аллергена и проведение специфической терапии, заключающейся в подкожном введении микродоз патогена и выработке стойкого иммунитета.
При бактериальных инфекциях
При инфекционных заболеваниях глаз, вызванных патогенными бактериями (чаще всего это стафилококк и стрептококк), больному будут назначены антибиотики местного действия в форме мазей, капель или растворов для закапывания. Наиболее эффективными местными антибиотиками являются эритромициновая и тетрациклиновая мазь. Их необходимо закладывать за нижнее веко 3-4 раза в день в течение 7-10 дней. Антибиотики для глаз в форме капель: «Левомицетин», «Тобрекс», «Альбуцид».
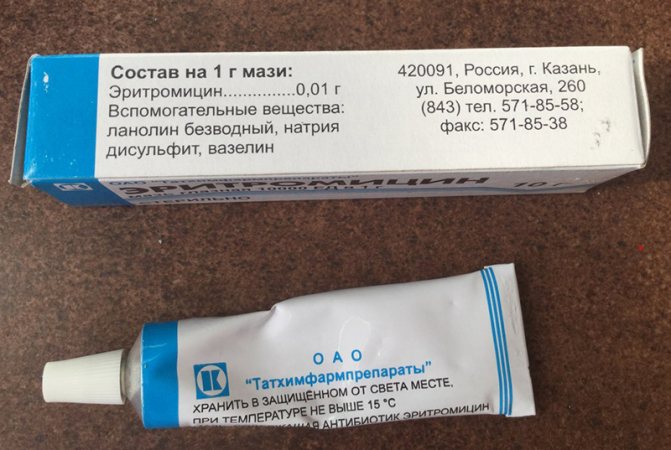
Эритромициновая мазь
Лечение боли в глазах
Боль в глазах — это неотложная ситуация. Практически во всех случаях выбор надлежащего лечения боли в глазах начинается с проведения обследования глаз у окулиста поблизости. Только окулист может определить точную причину боли в глазах и назначить корректное лечение, которое предотвратит повреждение глаза и вероятную необратимую потерю зрения.
В частности, немедленно обратитесь к окулисту, если у вас заболели глаза и:
-
Боль возникла внезапно во время обработки металла, работ по дереву или выполнения других работ, в ходе которых в глаз могло попасть инородное тело (особенно при отсутствии защитных очков или экранов).
-
Боль возникла в результате травмы глаз.
-
Боль сильная и сопровождается нечетким зрением и/или чувствительностью к свету.
-
У вас недавно была операция на глазах, в том числе ЛАСИК и операция по удалению катаракты.
-
У вас наблюдается покраснение и выделение из глаз.
-
Боль сильная, внезапная, и у вас была глаукома. Это может указывать на менее распространенную форму глаукомы — закрытоугольную глаукому, которая может привести к быстрой потере зрения и требует неотложного медицинского вмешательства.
Когда дело касается боли в глазах, не стоит испытывать судьбу. Как можно скорее обратитесь к окулисту, чтобы определить точную причину боли и получить необходимое лечение по поводу боли в глазах.
ВЫ ГОТОВЫ ПРОВЕРИТЬ ЗРЕНИЕ? Найти окулиста поблизости.
Страница опубликована в ноябрь 2020
Страница обновлена в март 2021
Демодекоз — клиническая картина
Если по каким-то причинам иммунная система ослабевает или дает сбой, регуляция кожного иммунитета также страдает.
Клещи начинают быстро размножаться на ресницах и питаться не только отмершими клетками кожи, но и здоровыми. После этого в большом количестве выделяют продукты жизнедеятельности и погибают. Эти продукты и содержимое клещей вызывают сильную аллергизацию организма человека, сенсибилизацию.
Кроме этого, в вечернее и ночное время клещи из-под кожи выходят наружу, а к утру уходят назад, принося с собой в глубокие слои кожи множество совсем не полезных бактерий.
Возникает заболевание — демодекоз. Он может проявляться на коже лица (в виде угревой болезни специфического вида, красных акне, себореи, гнойных пустул) или волосах, в том числе и на ресницах (блефарит и ресничный демодекоз), а также поражать наружный слуховой проход, носогубные складки, шею и подбородок.
Женщины страдают заболеванием гораздо чаще мужчин, также к нему склонны подростки.
Диагностика
Симптоматика заболевания достаточно характерная и позволяет опытному специалисту заподозрить демодекоз при визуальном осмотре.
Но невооруженным глазом невозможно заметить клеща, так как его размер 0,3-0,4 мм, поэтому используется диагностическая микроскопия ресниц. С каждого века и глаза берется по 2 ресницы и под микроскопом оценивается наличие и количество клещей на 8 ресницах. Количество 0-1 считается нормальным, 3-4 уже патологическое количество (но симптомов заболевания может и не быть), 7-10 и более — значительное превышение нормального их числа, обычно при таком количестве уже имеется клиническая картина демодекоза ресниц.
Симптомы
- перхоть на ресницах;
- отек и покраснение верхних и нижних век;
- постоянная утомляемость глаз;
- сыпь на веках;
- светобоязнь;
- жжение, зуд, ощущение «песка» в глазах;
- пенистые или липкие жидкие выделения из глаз;
- слезотечение;
- чешуйки кожи между ресницами;
- поредение, слипание и выпадение ресниц;
- на веках гнойнички с желтым гнойным отделяемым;
- снижение остроты зрения;
- часто рецидивирующий «ячмень»;
- сочетание с угревой сыпью лица, шеи.
Как передается
Клещ достаточно заразен и передается контактно-бытовым путем, а именно:
- при контакте лицом к лицу, поцелуях, когда один человек задевает другого кожей или ресницами;
- при использовании общих с больным человеком косметических и уходовых средств на лице;
- через постельное белье, полотенца, одежду, очки зараженного человека;
- способствуют передаче и быстрому размножению тепло — либо теплое время года, либо нахождение в теплом и влажном помещении — бани, сауны;
- в салонах красоты, где не соблюдают гигиенические требования, например через полотенца при чистке лица.
Осложнения
В целом, демодекоз хорошо поддается лечению. Но если терапию не начать своевременно, то могут возникнуть и осложнения:
- увеличивается зона поражения, например с глаз клещ может распространиться на все лицо, шею и наружные слуховые проходы;
- ресницы ломаются, выпадают и на их месте длительно могут не вырастать новые;
- присоединение бактериальной инфекции, чревато гнойными воспалениями глаза, века, кожи лица и т.д.;
- на коже возможно образования застойных пятен и рубцов;
- снижение остроты зрения.
Профилактика

Базовые правила профилактики зрительных патологий очевидны и понятны.
То, что глаза – зеркало души, известно давно. Однако органы зрения не только зеркало, но и дверь для всевозможных внешних раздражителей: болезней, микрочастиц, грязного и сухого воздуха и некачественной косметики.
Поэтому, чтобы сохранить здоровье, красоту и возможность видеть, лучше соблюдать общие рекомендации:
- Сбалансировать работу и отдых. Нужно понять, что социальные сети и компьютерные игры – не отдых, а наоборот труд для ваших глаз, поэтому лучше отыскать в плотном графике время на обычную прогулку в парке.
- Выбирать мониторы с защитой, а линзы, очки – с подавлением компьютерного влияния.
- Контактная оптика должна правильно храниться и своевременно меняться.
- Декоративная косметика и кремы должны быть свежими, противоаллергенными. Для профилактики инфекций лучше максимально оградить область лица от посторонних бактерий, не рекомендуется пользоваться чужими вещами
- Свежая еда, с достаточным количеством витаминов, микроэлементов и полезных кислот – залог здоровья.
- Приобретите капли от рези в глазах, чтобы устранять неприятные симптомы по мере возникновения. В этом случае хорошо подходит офтальмологический раствор Гилан.
Чего делать нельзя
- Не стоит игнорировать проблему;
- Растирать лицо грязными руками;
- Лечить раздражение при помощи просроченных препаратов;
- Удалять посторонние предметы из глаз острыми предметами;
- Бездумно прибегать к народным методам медицины.
Почему возникает сухость и «песок» в глазах?
ССГ встречается у 75% пациентов, обращающихся к офтальмологу. Патологическое состояние возникает на фоне нарушения стабильности слезной пленки. В нормальном состоянии глазное яблоко покрывает тончайшая пленка (до 10 мкм) с неоднородной структурой. Она состоит из трех слоев:
- Липидный. Препятствует теплоотдаче с поверхности эпителиального слоя роговицы и конъюнктивы, помогает предотвратить излишнее испарение влаги.
- Водянистый. Составляет основу слезной пленки, является продуктом секреции главной и добавочных слезных желез. Содержит вещества, которые питают органы зрения, а также являются частью иммунной защиты организма.
- Муциновый. Важнейший компонент водянистого слоя, который способствует равномерному распределению влаги, обладает бактерицидными свойствами. Муцины вырабатывают бокаловидные клетки конъюнктивы, позволяющие удерживать пленку на роговице.
Если слезная пленка не обновляется непрерывно, она истончается и разрывается. Это приводит к обнажению роговицы, что в свою очередь вызывает массовую гибель клеток от обезвоживания.
Из-за нестабильности слезной пленки появляется чувство сухости в глазах, ощущение, будто в них песок, что является частыми симптомами ССГ. Причин возникновения этой патологии много, причем как внутренних, так и внешних. Это могут быть возрастные изменения, нарушение режимов сна и бодрствования, скудный рацион. Часто пациенты не обращают внимания на повышение сухости глаз, что приводит к усугублению ситуации.










